Escolar Documentos
Profissional Documentos
Cultura Documentos
Resumo - Bioquímica Da Função Hepática e Hepatopatias
Enviado por
Gabriella TeixeiraTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Resumo - Bioquímica Da Função Hepática e Hepatopatias
Enviado por
Gabriella TeixeiraDireitos autorais:
Formatos disponíveis
UNIVERSIDADE FEDERAL DO CEARÁ – UFC
FACULDADE DE FARMÁCIA, ODONTOLOGIA E ENFERMAGEM –
FFOEDEPARTAMENTO DE ANÁLISES CLÍNICAS E TOXICOLÓGICAS –
DACT
MONITORIA DE BIOQUÍMICA CLÍNICA I
MONITORAS: ANA CAROLINE MORENO E STEPHANIE ALVES
BIOQUÍMICA DA FUNÇÃO HEPÁTICA E HEPATOPATIAS
INTRODUÇÃO
O fígado é um órgão volumoso localizado no quadrante superior direito
do abdômen. Esse órgão apresenta um abundante suprimento
sanguíneo, sendo essencial para a manutenção da homeostase do
organismo, e tem como unidade funcional os hepatócitos, os quais
apresentam um sistema nutriente composto pela artéria hepática e
veia porta, responsáveis pelo transporte de oxigênio e nutrientes, bem
como um sistema de escoamento composto pelos canalículos biliares,
responsáveis pelo transporte da bile.
O fígado tem papel principal no metabolismo e suas funções podem ser
divididas didaticamente em 3 grandes ações:
✓ Excretora;
✓ Síntese;
✓ Metabólica.
FUNÇÃO EXCRETORA FUNÇÃO DE SÍNTESE FUNÇÃO METABÓLICA
Ânions orgânicos Síntese de lipoproteínas Metabolismo dos
endógenos e exógenos plasmáticas e da e da Carboidratos - atua
são removidos do sangue conversão de acetil-CoA através dos processos de
pelos capilares em ácidos graxos, gliconeogênese
sinusóides, triglicerídios e colesterol; (conversão de
biotransformados e aminoácidos e outros
excretados na bile e na compostos não
urina. carboidratos em glicose),
glicogênese (conversão
de glicose em glicogênio)
e glicogenólise
(conversão de glicogênio
em glicose);
Conversão da amônia em Síntese de albumina e Biotransformação de
ureia para a eliminação. globulinas; xenobióticos;
Síntese dos fatores de Metabolismo da amônia.
coagulação.
OBS: é importante ressaltar que nenhuma dessas funções que o fígado exerce
ocorre de maneira isolada. É possível observar por exemplo no metabolismo
da amônia, que converte a amônia em ureia para que ocorra a eliminação.
SÍNTESE E METABOLISMO DOS ÁCIDOS BILIARES
Quando a concentração de ácidos biliares é baixa ou quando a
concentração de colesterol é alta, a síntese da enzima 7alfa-hidroxilase
é estimulada. Sendo assim, o colesterol é convertido em 7alfa-
hidroxicolesterol, a partir da enzima 7alfa-hidroxilase. Uma vez
produzido, o 7alfa-hidroxicolesterol é convertido em ácido cólico e
ácido quenodesoxicólico, ácidos biliares primários chamados
popularmente de bile, os quais são armazenados na vesícula biliar e
após cada refeição são liberados no intestino para emulsificação de
gorduras.
No intestino, os ácidos biliares primários, devido à ação da microbiota
intestinal, são convertidos em ácidos biliares secundários da seguinte
forma: o ácido cólico é convertido em ácido desoxicólico, que é
reabsorvido, atingindo a circulação portal e, dessa forma, retornando
ao fígado, enquanto o ácido quenodesoxicólico é convertido em ácido
litocólico, que é eliminado nas fezes.
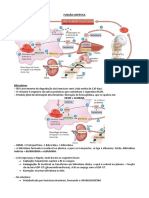
SÍNTESE E METABOLISMO DA BILIRRUBINA
A bilirrubina é um pigmento amarelo-alaranjado derivado do
catabolismo da hemoglobina. Em um primeiro momento, no sistema
retículo-endotelial, hemácias envelhecidas, ao serem fagocitadas por
macrófagos, são convertidas em heme e globina. O grupo heme, por sua
vez, através da ação da enzima heme oxigenase, é convertido em
biliverdina, que é convertida em bilirrubina pela ação da enzima
bilirrubina redutase. Essa bilirrubina é conhecida como bilirrubina
indireta ou não conjugada, um composto insolúvel em água, que é
transportado para o fígado, através da formação de um complexo com
a albumina.
Em um segundo momento, no fígado, a bilirrubina indireta é dissociada
da albumina para sofrer a ação da enzima UDPGT (Uridina difosfato
glicuronil transferase), sendo convertida em monoglicuronídeo e
diglicuronídeo, também conhecidos como glicuronídeos de bilirrubina
ou bilirrubina direta, um composto solúvel em água, excretado pelos
hepatócitos para compor a bile, substância liberada no intestino a fim
de promover a emulsificação de gorduras.
Em um terceiro momento, no intestino, a bilirrubina direta ou
conjugada, por ação da microbiota intestinal, através da produção de
beta-glicuronidades, é convertida em urobilinogênios. Uma vez
produzidos, uma parte dos urobilinogênios é reabsorvida pelo
intestino, sendo captada pelo fígado e reexcretada na bile, enquanto
uma outra parte é oxidada a pigmentos biliares, que serão excretados
em sua grande maioria nas fezes.
ICTERÍCIA
A icterícia pode ser definida como a pigmentação amarelada da pele e
das mucosas resultante de um aumento dos níveis de bilirrubina no
sangue (>3,0 mg/dL), sendo considerada um sinal precoce do
surgimento de patologias hepatocelulares e/ou hepatobiliares.
✓ Icterícia pré-hepática: nas desordens pré-hepáticas, ocorre um
aumento dos níveis de bilirrubina indireta ou não conjugada na
circulação. Um exemplo é a anemia hemolítica, uma destruição
excessiva de hemácias circulantes que leva a um aumento dos
níveis de bilirrubina indireta no sangue. Nessa situação, os
hepatócitos não conseguem captar a bilirrubina não conjugada
em velocidade compatível com a sua produção. Sendo assim,
uma vez ligada a albumina, a bilirrubina indireta não pode ser
excretada na urina, porém consegue dissolver-se em ambientes
lipofílicos, atravessando a barreira hematoencefálica e levando
ao risco de lesão neurológica conhecida como síndrome de
Kernicterus, altamente prejudicial em recém-nascidos.
✓ Icterícia intra-hepática: nas desordens intra-hepáticas, ocorre
um problema relacionado ao metabolismo da enzima UDPGT.
Fisiologicamente, recém-nascidos apresentam um aumento nos
níveis de bilirrubina indireta ou não conjugada durante as
primeiras 48 horas de vida. Tal aumento se deve a pouca ou
nenhuma atividade da enzima UDPGT, o que acaba limitando o
processo de conjugação da bilirrubina. No entanto, tal condição
denominada de icterícia fisiológica do recém-nascido, resolve-se
espontaneamente. O problema ocorre nos casos de recém-
nascidos prematuros, os quais apresentam níveis bem mais
elevados de bilirrubina indireta na circulação, podendo levar à
síndrome de Kernicterus. OBS.: Uma das formas de tratamento
em recém-nascidos prematuros é a fototerapia - a luz converte a
bilirrubina, impregnada na pele e nas mucosas, em um isômero
solúvel capaz de ser eliminado através da urina. Existem
também síndromes hereditárias em que o indivíduo apresenta
defeitos na síntese ou na atividade da enzima UDPGT. Na
Síndrome de Crigler-Najjar, verifica-se deficiência total ou
parcial na síntese da enzima UDPGT enquanto, na síndrome de
Gilbert, observa-se uma redução na atividade da enzima UDPGT,
ambas com aumento dos níveis de bilirrubina indireta na
circulação.
✓ Icterícia pós-hepática: Nas desordens pós-hepáticas, ocorre
um aumento dos níveis de bilirrubina direta ou conjugada na
circulação devido a presença de obstruções intra ou extra-
hepáticas, também conhecidas como colestases. Nas colestases
verifica-se uma diminuição ou interrupção do fluxo biliar.
Quando esse bloqueio ocorre dentro do fígado, tem-se então
uma colestase intra-hepática, que pode ser causada por doença
hepática alcoólica, hepatite aguda, carcinoma hepático ou pelo
uso de alguns fármacos. Quando esse bloqueio ocorre fora do
fígado, tem-se então uma colestase extra-hepática, que pode ser
causada pela presença de cálculos biliares, pancreatite aguda ou
carcinoma pancreático. Existem também síndromes
hereditárias, como é o caso da síndrome de Dubin-Johnson, em
que se observa uma deficiência na excreção de bilirrubina dos
hepatócitos para os canalículos biliares, ocasionando um
aumento nos níveis de bilirrubina direta na circulação.
CIRROSE HEPÁTICA
A cirrose hepática é uma doença crônica degenerativa em que o tecido
hepático normal é substituído por tecido fibroso, resultando em uma
perda de função do fígado.
Principais causas:
✓ Doença hepática alcoólica;
✓ Hepatites virais;
✓ Hepatites autoimunes;
✓ Doença de Wilson;
✓ Hemocromatose;
✓ Deficiência de α1-antitripsina.
OBS: as principais complicações são edema, ascite, icterícia, prurido,
hemorragias, hipertensão portal, varizes esofagianas e encefalopatia.
AVALIAÇÃO LABORATORIAL
Os testes de função hepática são utilizados com o intuito de detectar
anormalidades, determinar o tipo e o local da lesão, auxiliar no
prognóstico e facilitar o acompanhamento de pacientes com doença
hepática.
Os principais parâmetros bioquímicos são:
✓ Bilirrubina (total, direta e indireta);
✓ TGO/AST;
✓ TGP/ALT;
✓ Fosfatase alcalina;
✓ Gama-glutamil transferase (GGT);
✓ Albumina;
✓ Tempo de protrombina (TAP).
Na doença hepatocelular, observa-se um aumento nos níveis de
bilirrubina indireta (BI) ou não conjugada e das aminotransferases
AST/TGO e ALT/TGP;
Na doença hepatobiliar, verifica-se um aumento nos níveis de
bilirrubina direta (BD) ou conjugada e nos níveis de fosfatase alcalina
e GGT;
iii. A albumina é um indicador de cronicidade sendo assim, albumina
normal - cursa com lesões de caráter agudo, porém, albumina
diminuída - cursa com lesões de caráter crônico;
iv. O tempo de protrombina ou TAP é um indicador de gravidade sendo
assim, tempo de protrombina normal - cursa com lesões de caráter
leve, porém, tempo de protrombina alargado ou aumentado - cursa
com lesões de caráter grave.
Você também pode gostar
- Metabolismo Da Bilirrubina e Icterícia - Colunistas - Sanar MedicinaDocumento7 páginasMetabolismo Da Bilirrubina e Icterícia - Colunistas - Sanar MedicinaDuda CamposAinda não há avaliações
- Bilirrubina: sintomas, tipos e interpretação de valoresDocumento3 páginasBilirrubina: sintomas, tipos e interpretação de valoresHeverton SillesAinda não há avaliações
- Função HepáticaDocumento5 páginasFunção HepáticabrunabrunapenaAinda não há avaliações
- 3 Metabolismo Das BilirrubiDocumento6 páginas3 Metabolismo Das BilirrubiCarmelinoAinda não há avaliações
- Icterícia: metabolismo da bilirrubina e causas não colestáticasDocumento6 páginasIcterícia: metabolismo da bilirrubina e causas não colestáticasClaudio Santos100% (1)
- Função HepáticaDocumento52 páginasFunção HepáticaAlyne Maia Silva100% (3)
- Bioquímica Clínica - Módulo 2Documento42 páginasBioquímica Clínica - Módulo 2Bolivar Ralisson Amaro100% (1)
- Bili R RubinaDocumento7 páginasBili R RubinaGuilherme Costa RamosAinda não há avaliações
- Estudo Dirigido Bioquimica Clinica e UroanaliseDocumento3 páginasEstudo Dirigido Bioquimica Clinica e UroanaliseEwellyn AlmeidaAinda não há avaliações
- 27 - Metabolismo Da BilirrubinaDocumento6 páginas27 - Metabolismo Da BilirrubinaAllana BarrosoAinda não há avaliações
- Fisiologia Hepática PDFDocumento5 páginasFisiologia Hepática PDFRenata Lima de FreitasAinda não há avaliações
- Sistema HepatobiliarDocumento23 páginasSistema HepatobiliarAmanda LeãoAinda não há avaliações
- Síndrome IctéricaDocumento62 páginasSíndrome IctéricaDeborah VasconcelosAinda não há avaliações
- Aula 1 - VESICULOPATIAS e PANCREOPATIAS aula 01Documento89 páginasAula 1 - VESICULOPATIAS e PANCREOPATIAS aula 01Daiane DuarteAinda não há avaliações
- Perfil Hepatico 1Documento27 páginasPerfil Hepatico 1MárciaRebelo100% (1)
- Nutrição clínica do fígadoDocumento22 páginasNutrição clínica do fígadoPriscila TavaresAinda não há avaliações
- Aula Função HepáticaDocumento33 páginasAula Função HepáticaMel DanielleAinda não há avaliações
- Faculdade de Medicina - IcteríciaDocumento9 páginasFaculdade de Medicina - IcteríciaRENATA MACEDO DE OLIVEIRA LOPESAinda não há avaliações
- Bioquímica - Aula 07 - Função HepáticaDocumento15 páginasBioquímica - Aula 07 - Função Hepáticagio nAinda não há avaliações
- IcteríciaDocumento4 páginasIcteríciaceilmaAinda não há avaliações
- Ictericia: causas e sinais clínicosDocumento7 páginasIctericia: causas e sinais clínicosCindy FreitasAinda não há avaliações
- Aula 5 - Doenças HepáticasDocumento32 páginasAula 5 - Doenças HepáticasJúlia MachadoAinda não há avaliações
- Função Hepática e Testes LaboratoriaisDocumento41 páginasFunção Hepática e Testes LaboratoriaisBruna Carla100% (2)
- Aula 1 P Ncreas e Ves CulaDocumento76 páginasAula 1 P Ncreas e Ves CulaFran AlfradiqueAinda não há avaliações
- Dosagem de BilirrubinaDocumento3 páginasDosagem de BilirrubinaHadison NogueiraAinda não há avaliações
- UroanaliseDocumento34 páginasUroanaliseghsgv63Ainda não há avaliações
- Aula 6_subst nitrogenadas não proteicasDocumento41 páginasAula 6_subst nitrogenadas não proteicasluize2342e4Ainda não há avaliações
- Wilson Gastro InstestinalDocumento13 páginasWilson Gastro InstestinalKanú Mário NamandagaAinda não há avaliações
- Sindrome IctericaDocumento28 páginasSindrome IctericaBeatriz Ribeiro FACSAinda não há avaliações
- ED Aula 1 Ana Carolina LeiteDocumento3 páginasED Aula 1 Ana Carolina Leitecarol leiteAinda não há avaliações
- Esteatose Hepática: Causas e Aspectos MorfológicosDocumento75 páginasEsteatose Hepática: Causas e Aspectos MorfológicosAna Cristina DuqueAinda não há avaliações
- Metabolismo Ósseo e CálcioDocumento20 páginasMetabolismo Ósseo e CálciojohnAinda não há avaliações
- Colestase neonatal: um guia para diagnóstico diferencialDocumento17 páginasColestase neonatal: um guia para diagnóstico diferencialandrehslAinda não há avaliações
- Análise Função HepáticaDocumento36 páginasAnálise Função Hepáticanatalia gandraAinda não há avaliações
- Laboratório ClínicoDocumento10 páginasLaboratório ClínicoDaphini Rodrigues (Phinisb)Ainda não há avaliações
- Bioquímica - Clínica - Unidade - 2Documento44 páginasBioquímica - Clínica - Unidade - 2WENDY GIAMBERARDINO MACEDOAinda não há avaliações
- Síntese e metabolismo da bilirrubina e hiperbilirrubinemia na Síndrome de GilbertDocumento5 páginasSíntese e metabolismo da bilirrubina e hiperbilirrubinemia na Síndrome de GilbertcarlosmilfontAinda não há avaliações
- Aci 2Documento77 páginasAci 2Rafaela RodriguesAinda não há avaliações
- Clinica - Aula 2 - HepatopatiasDocumento5 páginasClinica - Aula 2 - HepatopatiasLs SAinda não há avaliações
- Função hepática: principais testes e análisesDocumento41 páginasFunção hepática: principais testes e análisesAna K. Gimak100% (1)
- Hepatograma FelinosDocumento123 páginasHepatograma FelinosarielpfloresAinda não há avaliações
- Fisiologia HepáticaDocumento3 páginasFisiologia HepáticaNusia MotaAinda não há avaliações
- Marcadores HepaticosDocumento15 páginasMarcadores HepaticosLOAAinda não há avaliações
- Avaliação Da Função Hepatica-FranklinDocumento47 páginasAvaliação Da Função Hepatica-FranklinDrigo741100% (1)
- Aula 5 - HEPATO PDFDocumento7 páginasAula 5 - HEPATO PDFRafaela CaixetaAinda não há avaliações
- Matéria N2Documento48 páginasMatéria N2GraziAinda não há avaliações
- Icterícia PDFDocumento21 páginasIcterícia PDFMari PetrelliAinda não há avaliações
- Metabolismo HemeDocumento34 páginasMetabolismo HemeMichelle LimaAinda não há avaliações
- Metabolismo da bilirrubinaDocumento34 páginasMetabolismo da bilirrubinaJoão Victor MolinaAinda não há avaliações
- GT 5 - IcteríciaDocumento7 páginasGT 5 - IcteríciaronaldinhomissenorodriguesAinda não há avaliações
- Centro Universitário Una Faculdade de Biomedicina: Sarah Bianca FernandesDocumento19 páginasCentro Universitário Una Faculdade de Biomedicina: Sarah Bianca FernandesArthur CastroAinda não há avaliações
- IcteríciaDocumento3 páginasIcteríciaSara MarquesAinda não há avaliações
- BILIRRUBINASDocumento3 páginasBILIRRUBINASGiovanna Camila CoutoAinda não há avaliações
- IcteríciaDocumento21 páginasIcteríciaDaniloAinda não há avaliações
- Icterícia: Causas, Tipos e TratamentoDocumento2 páginasIcterícia: Causas, Tipos e TratamentoIsadora ScopelAinda não há avaliações
- Pacientes Com Insuficiência Hepática, Fisiopatologia E Acompanhamento LaboratorialDocumento32 páginasPacientes Com Insuficiência Hepática, Fisiopatologia E Acompanhamento LaboratorialArthur CastroAinda não há avaliações
- Insuficiência hepática: fisiopatologia e acompanhamento laboratorialDocumento16 páginasInsuficiência hepática: fisiopatologia e acompanhamento laboratorialArthur CastroAinda não há avaliações
- Metabolismo em Jejum - Colunistas - Sanar MedicinaDocumento8 páginasMetabolismo em Jejum - Colunistas - Sanar MedicinaHelder,s Evolution DesignerAinda não há avaliações
- Perfil Bioquímico HepáticoDocumento21 páginasPerfil Bioquímico HepáticoKarina FelintoAinda não há avaliações
- 01.monitoria - Equilíbrio HidroeletrolíticoDocumento3 páginas01.monitoria - Equilíbrio HidroeletrolíticoGabriella TeixeiraAinda não há avaliações
- 00 Estudo Dirigido 4 Aterosclerose OrientaçoesDocumento1 página00 Estudo Dirigido 4 Aterosclerose OrientaçoesGabriella TeixeiraAinda não há avaliações
- Coração Teste BombaDocumento5 páginasCoração Teste BombaGabriella TeixeiraAinda não há avaliações
- TerritorialidadeDocumento86 páginasTerritorialidadeAna B.100% (1)
- Metodos Territorializacao ApsDocumento10 páginasMetodos Territorializacao ApsThiago OliveiraAinda não há avaliações
- Metodos Territorializacao ApsDocumento10 páginasMetodos Territorializacao ApsThiago OliveiraAinda não há avaliações
- Declaração de Alma-Ata Conferencia Internacional Sobre Cuidados Primários de SaúdeDocumento3 páginasDeclaração de Alma-Ata Conferencia Internacional Sobre Cuidados Primários de SaúdeMario Cesar DeunisioAinda não há avaliações
- Artigo 2 - Droga Vegetal CamomilaDocumento7 páginasArtigo 2 - Droga Vegetal CamomilaGabriella TeixeiraAinda não há avaliações
- Heterósides AntraquinônicosDocumento10 páginasHeterósides AntraquinônicosGabriella TeixeiraAinda não há avaliações
- Tuberculose RenalDocumento18 páginasTuberculose Renaldouglas648Ainda não há avaliações
- 04 - Transtornos de HumorDocumento16 páginas04 - Transtornos de HumorEduardo Araújo100% (2)
- Primeiros Socorros Suporte Básico de VidaDocumento3 páginasPrimeiros Socorros Suporte Básico de VidajotafreireAinda não há avaliações
- Inflamação AgudaDocumento45 páginasInflamação AgudaPaulo Adrian Assunção da Silva100% (2)
- Manual Pratico de Sedacao AvancadaDocumento69 páginasManual Pratico de Sedacao AvancadaGustavo BritoAinda não há avaliações
- Nome: Código O.S.: D/N: Atendimento: DR (A) : Bruno Walter Wascheck Impressão: Unidade: PáginaDocumento3 páginasNome: Código O.S.: D/N: Atendimento: DR (A) : Bruno Walter Wascheck Impressão: Unidade: PáginaYasmin JahnelAinda não há avaliações
- Anamnese PediatricaDocumento3 páginasAnamnese PediatricaHelainePachecoAinda não há avaliações
- Líquidos CorporaisDocumento7 páginasLíquidos CorporaisGiulia XavierAinda não há avaliações
- Novas Diretrizes Vacinais para Cães - Uma Abordagem TécnicaDocumento13 páginasNovas Diretrizes Vacinais para Cães - Uma Abordagem TécnicaAriel GamalAinda não há avaliações
- Efeitos da eletroestimulação na fraqueza muscular de UTIDocumento4 páginasEfeitos da eletroestimulação na fraqueza muscular de UTIFabricio AugustoAinda não há avaliações
- Aula 4 HemorragiasDocumento24 páginasAula 4 Hemorragiasrafhaela0704Ainda não há avaliações
- PREVENÇÃO DE ACIDENTES E PRIMEIROS SOCORROSDocumento7 páginasPREVENÇÃO DE ACIDENTES E PRIMEIROS SOCORROSJost DayanAinda não há avaliações
- RELATORIO Juju e RosaDocumento11 páginasRELATORIO Juju e RosaAge Ovilela Por BemAinda não há avaliações
- Programação de diálogos de segurança e saúde 2020Documento7 páginasProgramação de diálogos de segurança e saúde 2020ElielsonAinda não há avaliações
- Tdah + ComorbidadesDocumento3 páginasTdah + ComorbidadesPaola LimaAinda não há avaliações
- ICC - Insuficiência Cardíaca CongestivaDocumento9 páginasICC - Insuficiência Cardíaca CongestivaJaqueline Ramalho PereiraAinda não há avaliações
- Abdome Agudo Obstrutivo e PerfurativoDocumento32 páginasAbdome Agudo Obstrutivo e PerfurativoAntonio LucasAinda não há avaliações
- Psicodiagnóstico Da Personagem Do Filme Garota InterrompidaDocumento6 páginasPsicodiagnóstico Da Personagem Do Filme Garota InterrompidaAmanda Alcure100% (2)
- PediatriaDocumento36 páginasPediatriapretorianocpacAinda não há avaliações
- Farmacologia - Resenha CríticaDocumento4 páginasFarmacologia - Resenha CríticaLorena MonteiroAinda não há avaliações
- Aula 1 - Helmintos - Nematóides Parte 1Documento59 páginasAula 1 - Helmintos - Nematóides Parte 1Lucas Reis100% (1)
- Tromboembolismo pulmonar: fatores de risco e tratamentoDocumento16 páginasTromboembolismo pulmonar: fatores de risco e tratamentoRafael RodriguesAinda não há avaliações
- Revisão Semiologia AV2Documento45 páginasRevisão Semiologia AV2Vanessa SilvérioAinda não há avaliações
- Tireotoxicose: excesso de hormônios tireoidianosDocumento1 páginaTireotoxicose: excesso de hormônios tireoidianosErick carloAinda não há avaliações
- Ceratose Seborreica PDFDocumento34 páginasCeratose Seborreica PDFvictoriaAinda não há avaliações
- Apostila AnamneseDocumento14 páginasApostila AnamneseDuzeru CamiseteriaAinda não há avaliações
- Alterações fisiológicas femininas desde infância à gestaçãoDocumento49 páginasAlterações fisiológicas femininas desde infância à gestaçãoFagner Nogueira PerettaAinda não há avaliações
- Los 100 más vendidos analgésicosDocumento57 páginasLos 100 más vendidos analgésicosvistasdeltrevenqueAinda não há avaliações
- Pop 010 Aferição de Sinais VitaisDocumento5 páginasPop 010 Aferição de Sinais VitaisLucas SantosAinda não há avaliações
- Gabarito FarmacologiaDocumento6 páginasGabarito FarmacologiaMillena BarrosAinda não há avaliações