Escolar Documentos
Profissional Documentos
Cultura Documentos
Aines Pedro
Enviado por
LARA GONÇALVES DA SILVA0 notas0% acharam este documento útil (0 voto)
3 visualizações7 páginasTítulo original
aines pedro
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
3 visualizações7 páginasAines Pedro
Enviado por
LARA GONÇALVES DA SILVADireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 7
Anti-inflamatórios não esteroidais:
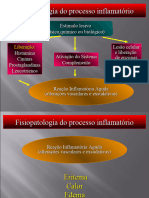
Sinais cardinais da inflamação:
Na inflamação nós observamos o exsudato: grande quantidade de líquido que
extravasa do vaso para o tecido. Também encontramos células inflamatórias que
ajudam a formar o edema, e encontramos também diversas células granulócitos
principalmente que são quimioatraídos para o local de inflamação e que promovem a
destruição do patógeno.
Quais são os sinais cardinais da inflamação?
Calor (aumento da temperatura ocasionado pelo aumento do fluxo sanguíneo e pelo
aumento do metabolismo celular)
Rubor (Hiperemia, aumento do fluxo sanguíneo, vermelhidão)
Edema (em virtude do aumento da permeabilidade vascular, as células através dos
vasos sanguíneos para os tecidos, e junto com as células vai o plasma sanguíneo e por
isso é causado o edema)
Dor (causada pela produção de substâncias que vão aumentar a sensibilidade das
fibras nociceptivas da dor, e, portanto, eles vão indicar qual região está ocorrendo a
lesão)
Perda de função (como consequência dos 4 sinais cardinais anteriores)
Componentes da inflamação aguda:
Resposta imune inata: liberação de autacóides, contração das arteríolas, formação de
edema e exsudação local rica em mediadores químicos. Iniciada pelo reconhecimento
dos PAMPs (padrão moleculares associados a patógenos) por receptores de
reconhecimento de padrão (Toll) nos macrófagos.
A interação de um PAMP com um receptor Toll faz com que a célula dendrítica ou
macrófago respondam imediatamente; vias de sinalização intracelular ativam a
produção de citocinas pró-inflamatórias, prostaglandinas e histamina.
Resposta imune adaptativa: ativação de células competentes contra possíveis
patógenos na inflamação. Montada especificamente pensando no agente agressor.
O que é a inflamação?
Uma reação protetora que foi gerada por uma agressão ao tecido, levando ao acúmulo
de fluidos e leucócitos com objetivos de destruir, diluir e isolar os agentes lesivos. As
respostas inflamatórias se dão por mediadores químicos.
Tudo começa quando um microrganismo lesiona uma célula, essa célula é rica em
fosfolipídios, esses fosfolipídios vão sofrer uma ação de uma enzima chamada
fosfolipase A2, e liberando como produto o ácido araquidônico, e esse ácido
araquidônico vai ser substrato de diversas enzimas dentre elas, lipooxigenase (que vai
produzir os leucotrienos), e ciclooxigenase (que vai produzir a prostaglandina,
prostaciclina e os tromboxanos A2).
Ciclooxigenase:
COX-1: constitutiva (significa dizer que ela é constantemente produzida por essas
células, e independe de uma indução, não precisa de estímulo para ser produzida), ela
é produzida e expressa em células do estômago, rim, plaquetas, útero, SNC.
COX-2: existe a induzida, ela é encontrada em macrófagos, linfócitos, em células
polimorfonucleares, endotélio vascular (enzima que está envolvida no processo
inflamatório por isso ela é induzida, e quem vai induzir? Sinais ou estímulos
inflamatórios.) e existe a constitutiva encontrada no rim e no SNC.
Ações das prostaglandinas:
PGD2: Prostaglandina D2; Produção: mastócitos; Ação: Vasodilatação, inibição da
agregação plaquetária (aumento da fluidez do sangue) e relaxamento da musculatura
lisa do TGI e útero.
PGF2A: Prostaglandina F2A; Produção: miométrio; Ação: Contração do miométrio,
luteólise e bronconstricção.
PGI2: Prostaciclina; Produção: endotélio; Ação: Vasodilatação, hiperalgesia, inibição da
agregação plaquetária, liberação de renina e natriurese.
PGE2: Prostaglandina E2; Produção: pulmão, macrófago; Ação: Vasodilatação e
hiperalgesia, febre, proliferação celular.
TXA2: Tromboxano A2; Produção: plaquetas; Ação: Função trombótica (agregação
plaquetária), vasoconstrição e broncoconstricção.
Papéis biológicos dos produtos das COX:
COX-1 constitutiva:
-Citoproteção do TGI (PGE2): Aumenta a secreção de muco e diminui a secreção de
ácido gástrico.
-Agregração das plaquetas (TxA2) e anti-agregação (PGI2)
-Dor e inflamação (PGE2, PGF2A, PGI2, PGD2)
-Função renal (PGE2, PGI2, PGF2A)
-Contração uterina (PGF2A)
COX-2 induzida:
-Dor e inflamação (PGE2, PGF2A, PGI2, PGD2)
COX-2 constitutiva:
-Função renal (PGE2, PGI2, PGF2A)
-Transmissão nervosa (PGE2, PGD2)
Agentes inflamatórios:
-Glicocorticóides (AIES)
-Anti inflamatórios não esteroidais (AINES):
São amplamente utilizados;
Existem mais de 50 AINES diferentes;
Nenhum deles atua na modificação dos sinais da inflamação;
Praticamente todos estes possuem efeitos indesejáveis;
Efeito AAA: anti-inflamatório, antipirético e analgésico.
Efeito antipirético:
-Regulação térmica via hipotalâmica
-AINES reajustam o “termostato” hipotalâmico
-Inibição das prostaglandinas de ação hipotalâmica (PGE2), com essa inibição temos a
redução da temperatura corpórea.
Efeito analgésico:
-AINES são eficazes contra a dor.
-Diminuem a produção de prostaglandinas que sensibilizam nociceptores.
-Eficazes: bursite, artrite, dor de dente, dor por metástases cancerosas, dores
musculares e de origem vasculares.
-Utilizados nas cefaleias com o objetivo de diminuir a vasodilatação cerebral via
prostaglandina.
Efeito anti-inflamatório:
-Variam muito em potencial de ação: Indometacina, piroxicans (fortes); Ibuprofeno
(média); Paracetamol (pouca).
-Reduzem: vasodilatação, edema (vasogênico) e dor.
Os anti-inflamatórios que inibem a cox-1 vão inibir a inflamação inicial, aquela
inflamação na qual as prostaglandinas são produzidas logo após a lesão do tecido.
Já, os anti-inflamatórios que atuem na cox-1 e cox-2 vão atuar na fase inicial e na fase
tardia da inflamação. E os anti-inflamatórios que inibem só cox-2 vai atuar na fase
tardia da inflamação.
Classificação farmacológica dos AINES:
Anti-inflamatórios de 1º geração (inibidores não seletivos da cox) inibem a cox-1 e
cox-2:
Efeitos terapêuticos:
-Anti-inflamatório moderado
-Analgésico moderado
-Antipirético
-Antitrombótico
Efeitos adversos:
-Irritação gástrica
-Erosão gástrica
-Lesão renal
-Sangramento
-Eventos cardiovasculares
-Reações anafiláticas
Os principais efeitos adversos dos aines de primeira geração são os problemas
gástricos.
Anti-inflamatórios de 2º geração inibidores seletivos da COX-2:
Efeitos terapêuticos:
-Anti-inflamatório moderado
-Analgésico moderado
-Antipirético
Efeitos adversos:
-Lesão renal
-Eventos cardiovasculares
-Reações anafiláticas
Era dos coxibes:
-São inibidores seletivos da cox-2, teve significante redução no número de
sangramentos gástricos nos Estados Unidos, após o início da comercialização dos
COXIBES.
-Atividade analgésica, antipirética, anti-inflamatória, atribuída a inibição seletiva da
cox-2.
-Contraindicado em pacientes com insuficiência cardíaca e hipertensão (pró
trombótica)
Salicitatos: aspirina (ácido acetilsalisilico)
-Analgésico (cefaleia, artralgia, cólicas menstruais, mialgia, dor de dente, etc)
-Antipirético
-Anti-reumático (inibe a inflamação mas não interrompe o progresso nem causa
remissão da doença)
-Anti-agregante plaquetário;
-Antitrombótico (vai impedir a agregração plaquetária);
-Profilático do infarto e do reinfarto do miocárdio;
-AAS + dengue: o vírus da dengue causa diminuição da quantidade de plaquetas e
potencializa o efeito antiplaquetário do ácido acetilsalicílico
-Os efeitos produzidos, em grande parte, pela sua capacidade de acetilar proteínas
→“Inibição irreversível das cicloxigenases pelo ácido acetilsalicílico”
Derivados de ácidos propiônicos (Ibuprofeno, Naproxeno):
-Analgésico, antipirético, anti-inflamatório;
-Alívio da dor e inflamação em artrite gotosa aguda;
-Tratamento da dismenorreia primária;
-Fechamento do ducto arterioso (persistência do canal arte4rial em prematuros);
Oxicans (piroxicam e meloxicam):
-Analgésico, antipirético e anti-inflamatório;
-Artrite reumatoide e osteoartrite;
-Distúrbios musculoesqueléticos agudos;
-Aminorréia primária;
-Menor efeitos GI comparado com o AAS;
Derivados de ácidos fenilacéticos (diclofenaco):
-Analgésico, antipirético e anti-inflamatório;
-Tratamento da artrite reumatoide e quadros clínicos não-reumáticos;
-Tratamento da dismenorréia primária;
-Tópico: inflamação de músculo, articulações e tendões.
Você também pode gostar
- Apostila de Exercicios Cognitivos AFASIADocumento11 páginasApostila de Exercicios Cognitivos AFASIALivia SilvaAinda não há avaliações
- AULA 1 Produção de MudasDocumento56 páginasAULA 1 Produção de MudasdelineideAinda não há avaliações
- Nervo Ciático - Professor Luiz Bocato - LF - PILATESDocumento12 páginasNervo Ciático - Professor Luiz Bocato - LF - PILATESLuiz Fernando C. BocatoAinda não há avaliações
- Aula AntiinflamatóriosDocumento14 páginasAula AntiinflamatóriosDaniela MacedoAinda não há avaliações
- AINES & GlicocorticóidesDocumento25 páginasAINES & Glicocorticóidesmedicina290678100% (1)
- Procedimento de EFT para Visão - Carol LookDocumento20 páginasProcedimento de EFT para Visão - Carol LookVânia Medeiros0% (1)
- AinesDocumento41 páginasAinesZilmar Oliveira100% (1)
- Aula - Reflexos Primitivos.Documento19 páginasAula - Reflexos Primitivos.Andrea RebeloAinda não há avaliações
- AINEsDocumento9 páginasAINEsLucasAinda não há avaliações
- BioinovaçãoDocumento142 páginasBioinovaçãoRuth BezerraAinda não há avaliações
- Aines Tutoriasafiaecida 120302131923 Phpapp01Documento25 páginasAines Tutoriasafiaecida 120302131923 Phpapp01Dayanna Cunha100% (1)
- Aula 14 - Agentes Anti-Inflamatórios Não Esteroides IDocumento96 páginasAula 14 - Agentes Anti-Inflamatórios Não Esteroides IAlvaro Galdos50% (2)
- Guia de Estudos em Farmacologia Veterinária II - Alterações FinaisDocumento48 páginasGuia de Estudos em Farmacologia Veterinária II - Alterações FinaisJordana FagundesAinda não há avaliações
- 4.1 Farmacologia Da Inflamação e AntimicrobianosDocumento48 páginas4.1 Farmacologia Da Inflamação e AntimicrobianosThais Barbosa Souza100% (1)
- Teste 1 11o B Versao 1Documento6 páginasTeste 1 11o B Versao 1Filipa Oliveira100% (1)
- Slides AinesDocumento94 páginasSlides AinesCassiane CastroAinda não há avaliações
- Aula 5 - InflamaçãoDocumento54 páginasAula 5 - InflamaçãoVinicius Soares100% (1)
- Manual - Animação em Lares e Centros de DiaDocumento18 páginasManual - Animação em Lares e Centros de Diasandra camposAinda não há avaliações
- Estudo Dirigido AinesDocumento3 páginasEstudo Dirigido AinesGessica Ribeiro100% (1)
- ANTINFLAMATÓRIOS (Aines)Documento14 páginasANTINFLAMATÓRIOS (Aines)Tayná Santos100% (2)
- SANTILLANA CN6 Ficha Avaliacao Complementar 3Documento6 páginasSANTILLANA CN6 Ficha Avaliacao Complementar 3sandronecaAinda não há avaliações
- Aula15 FarmacologiaDocumento36 páginasAula15 Farmacologiahluiz7006Ainda não há avaliações
- AINESDocumento25 páginasAINESFILADELFIA SINOPAinda não há avaliações
- Estudo Dirigido Farmacologia VDocumento3 páginasEstudo Dirigido Farmacologia VTatiana BarbosaAinda não há avaliações
- Farmacológia IIDocumento10 páginasFarmacológia IIconsultoria FarmacêuticaAinda não há avaliações
- 12.02 - AINES e AIEsDocumento10 páginas12.02 - AINES e AIEsÉrika Fernanda SouzaAinda não há avaliações
- Farmacologia ResumoDocumento36 páginasFarmacologia Resumoana claraAinda não há avaliações
- Anti-Inflamatórios Não Esteroidais.Documento15 páginasAnti-Inflamatórios Não Esteroidais.leticia fernandesAinda não há avaliações
- Produtos Naturais - Anti-InflamatóriosDocumento25 páginasProdutos Naturais - Anti-InflamatóriosLucasLeãoNascimentoAinda não há avaliações
- Produtos Naturais - Química Dos Anti-InflamatoriosDocumento25 páginasProdutos Naturais - Química Dos Anti-InflamatoriosLucasLeãoNascimentoAinda não há avaliações
- RESUMO - 5, 6. Antiinflamatórios, AINEs e GlicocorticóidesDocumento6 páginasRESUMO - 5, 6. Antiinflamatórios, AINEs e GlicocorticóidesAmeno Era0% (1)
- Resumo InflamaçãoDocumento45 páginasResumo InflamaçãoMaryana ClaveroAinda não há avaliações
- AINEsDocumento39 páginasAINEsMaryana ClaveroAinda não há avaliações
- AINEsDocumento39 páginasAINEsMaryana ClaveroAinda não há avaliações
- AINESDocumento5 páginasAINESLARA GONÇALVES DA SILVAAinda não há avaliações
- Aines: Anti - Inflamatórios Não EsteroidaisDocumento17 páginasAines: Anti - Inflamatórios Não EsteroidaisMaria MadalenaAinda não há avaliações
- Ilovepdf MergedDocumento56 páginasIlovepdf MergedAnne GabrielleAinda não há avaliações
- Resumo Aines, Aies e OpioidesDocumento4 páginasResumo Aines, Aies e OpioidesDebbie CostaAinda não há avaliações
- Farmacologia - Unidade IIDocumento62 páginasFarmacologia - Unidade IIArilene MartinsAinda não há avaliações
- AINES + GlicocorticóidesDocumento7 páginasAINES + GlicocorticóidesMariana Moreira NunesAinda não há avaliações
- Fármacos Que Atuam No Metabolismo OsteoarticularDocumento89 páginasFármacos Que Atuam No Metabolismo OsteoarticularSabrina FerreiraAinda não há avaliações
- Resumo de Farmacologia - AINESDocumento7 páginasResumo de Farmacologia - AINESPriscila RosaAinda não há avaliações
- AnalgesicoDocumento6 páginasAnalgesicoHanna MarrieAinda não há avaliações
- Farmaco 4º TermoDocumento85 páginasFarmaco 4º TermoJoaquim Carvalho NetoAinda não há avaliações
- Anti-Inflamatórios EsteroidaisDocumento31 páginasAnti-Inflamatórios EsteroidaisVitória SouzaAinda não há avaliações
- Ação Das PGs e AINESDocumento20 páginasAção Das PGs e AINESRânnya FigueiredoAinda não há avaliações
- Farmacologia e FisioterapiaDocumento42 páginasFarmacologia e FisioterapiaElton SilvaAinda não há avaliações
- AINESDocumento2 páginasAINESjoaovitor.silvaAinda não há avaliações
- Revisão Propedêutica Cirúrgica PDFDocumento8 páginasRevisão Propedêutica Cirúrgica PDFJonnathan Oliveira ReisAinda não há avaliações
- Farmacologia Aula 1 Np1 EscritaDocumento2 páginasFarmacologia Aula 1 Np1 Escritaanon_349983772Ainda não há avaliações
- AntinflamatoriosDocumento5 páginasAntinflamatoriosMaria EduardaAinda não há avaliações
- Aula 12 Antiinflamatã - Rio CorticosteroidesDocumento34 páginasAula 12 Antiinflamatã - Rio Corticosteroidespamelacunhaenf1Ainda não há avaliações
- Inibidores Da COX2Documento7 páginasInibidores Da COX2Suéllyn GonçalvesAinda não há avaliações
- AIESDocumento5 páginasAIESLARA GONÇALVES DA SILVAAinda não há avaliações
- AinesatualDocumento25 páginasAinesatualisabelly martinsAinda não há avaliações
- Aula FarmacologiaDocumento9 páginasAula FarmacologiaanabiadelatorreAinda não há avaliações
- Antiinflamatoarele Nesteroidiene (AINS)Documento8 páginasAntiinflamatoarele Nesteroidiene (AINS)Reka DavidAinda não há avaliações
- Aula 3 Farmaco 03 03 2016 DainesDocumento41 páginasAula 3 Farmaco 03 03 2016 DainesAna Luiza MenezesAinda não há avaliações
- Controle Da Dor e Inflamação em OdontologiaDocumento4 páginasControle Da Dor e Inflamação em OdontologiaMichelly ReisAinda não há avaliações
- ANTIBIÓTICOS AIES e AINESDocumento11 páginasANTIBIÓTICOS AIES e AINESThataAmanda100% (11)
- Mediadores Químicos Da Resposta InflamatóriaDocumento4 páginasMediadores Químicos Da Resposta InflamatóriaGabriel TeixeiraAinda não há avaliações
- Aula 44 - Antiinflamatórios Não EsteroidaisDocumento48 páginasAula 44 - Antiinflamatórios Não EsteroidaisMarcos SoaresAinda não há avaliações
- Aines e CorticoidesDocumento77 páginasAines e CorticoidesVanessaAinda não há avaliações
- Terapia InflamaçãoDocumento8 páginasTerapia InflamaçãoDJESSICA RAYANNE TEIXEIRA DOS SANTOSAinda não há avaliações
- Aula 4 - Inflamacao IIDocumento25 páginasAula 4 - Inflamacao IIPedro Mendes MacielAinda não há avaliações
- GlicocorticoídesDocumento16 páginasGlicocorticoídesKamille LohmannAinda não há avaliações
- Regulação Da GliconeogéneseDocumento3 páginasRegulação Da GliconeogéneseMiguel SousaAinda não há avaliações
- Insuficiência Respiratória AgudaDocumento5 páginasInsuficiência Respiratória AgudaLARA GONÇALVES DA SILVAAinda não há avaliações
- AINESDocumento5 páginasAINESLARA GONÇALVES DA SILVAAinda não há avaliações
- AntibioticosDocumento18 páginasAntibioticosLARA GONÇALVES DA SILVAAinda não há avaliações
- AIESDocumento5 páginasAIESLARA GONÇALVES DA SILVAAinda não há avaliações
- Farmacologia Cardiovascular 2 e DiuréticosDocumento5 páginasFarmacologia Cardiovascular 2 e DiuréticosLARA GONÇALVES DA SILVAAinda não há avaliações
- Farmacologia CardiovascularDocumento5 páginasFarmacologia CardiovascularLARA GONÇALVES DA SILVAAinda não há avaliações
- Assistência de Enfermagem em Suporte VentilatórioDocumento40 páginasAssistência de Enfermagem em Suporte VentilatórioGabriela CorrêaAinda não há avaliações
- Manual Final Ebook Medicina UncDocumento238 páginasManual Final Ebook Medicina UncMsDebora ReinertAinda não há avaliações
- MoringaDocumento5 páginasMoringamjmorcelliAinda não há avaliações
- PROF. AGAMENOM ROBERTO - Exe - Funcao - Inorganica PDFDocumento4 páginasPROF. AGAMENOM ROBERTO - Exe - Funcao - Inorganica PDFnelson de oliveiraAinda não há avaliações
- Finale-Bula Rev03 06.06.2019Documento19 páginasFinale-Bula Rev03 06.06.2019José Luis Mailkut PiresAinda não há avaliações
- Miolo Ciencias Natureza Nova Eja Aluno Mod04 Vol01Documento424 páginasMiolo Ciencias Natureza Nova Eja Aluno Mod04 Vol01Priscila MonteiroAinda não há avaliações
- Òrúnmìllà Ifá - O Código Da RiquezaDocumento103 páginasÒrúnmìllà Ifá - O Código Da RiquezaOctavioAinda não há avaliações
- Prova e Gabarito Uniceub Medicina 2021 1Documento25 páginasProva e Gabarito Uniceub Medicina 2021 1lsbatistal1466Ainda não há avaliações
- AvaliaçõesDocumento9 páginasAvaliaçõesGabriel RochaAinda não há avaliações
- FEMINISMO, HISTÓRIA E PODER Recebido em 13 de Julho de 2009. Rev. Sociol. Polít., Curitiba, v. 18, N. 36, P. 15-23, Jun. 2010 Aprovado em 10 de Dezembro de 2009. Céli Regina Jardim PintoDocumento11 páginasFEMINISMO, HISTÓRIA E PODER Recebido em 13 de Julho de 2009. Rev. Sociol. Polít., Curitiba, v. 18, N. 36, P. 15-23, Jun. 2010 Aprovado em 10 de Dezembro de 2009. Céli Regina Jardim PintoViviane A. Suzy PistacheAinda não há avaliações
- Jump 191020Documento15 páginasJump 191020Lucas MoreiraAinda não há avaliações
- A Educação Emocional Na EscolaDocumento39 páginasA Educação Emocional Na EscolaRicardo Cardoso100% (1)
- Mace TeDocumento10 páginasMace TeRui DanielAinda não há avaliações
- Cultivo de VieiraDocumento156 páginasCultivo de VieiraClárence Gibson100% (1)
- Prova Formatada Vestibular - 2014.2Documento12 páginasProva Formatada Vestibular - 2014.2Alexandrino Lobão0% (1)
- Apostila Do Curso de Fisiologia 2012Documento18 páginasApostila Do Curso de Fisiologia 2012pilaAinda não há avaliações
- Manual Diagnostico Laboratorial RaivaDocumento108 páginasManual Diagnostico Laboratorial RaivaFrancisco Altemar DutraAinda não há avaliações
- Anatomia Hunama Trabalaho CompletoDocumento15 páginasAnatomia Hunama Trabalaho CompletoArmando Mambuque Camare CamareAinda não há avaliações
- Aula 1 e 2 Leis de Mendel1Documento34 páginasAula 1 e 2 Leis de Mendel1IgorAinda não há avaliações
- Aula 1. Evolução Do PsiquismoDocumento4 páginasAula 1. Evolução Do PsiquismoJulie MeloAinda não há avaliações
- Apostila de BIOLOGIA 7 Classe Iº TRIMESTREDocumento24 páginasApostila de BIOLOGIA 7 Classe Iº TRIMESTRECarlos Pedro100% (1)