Escolar Documentos
Profissional Documentos
Cultura Documentos
Pré Eclampsia Trabalho Traduzido
Enviado por
Líria De PaulaTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Pré Eclampsia Trabalho Traduzido
Enviado por
Líria De PaulaDireitos autorais:
Formatos disponíveis
Machine Translated by Google
THIEME
318 Febrasgo Statement
Pré-eclâmpsia/Eclâmpsia
Pré-eclâmpsia/Eclâmpsia
José Carlos Peraçoli1 Vera Therezinha Medeiros Borges1 José Geraldo Lopes Ramos2
Ricardo de Carvalho Cavalli3 Sérgio Hofmeister de Almeida Martins Costa2
Leandro Gustavo de Oliveira1 Francisco Lazaro Pereira de Souza4 Henri Augusto Korkes5
Ione Rodrigues Brum6 Maria Laura Costa do Nascimento7 Mário Dias Corrêa Junior8 Nelson Sass9
Angélica Lemos Debs Diniz10 Edson Viera da Cunha Filho11
1Departamento de Ginecologia e Obstetrícia da Faculdade Médica de Botucatu Address for correspondence José Carlos Peraçoli, PhD, Departamento
School, Universidade Estadual Paulista “Júlio de Mesquita Filho”, de Ginecologia e Obstetrícia, Escola de Medicina de Botucatu, Universidade Estadual
Botucatu, SP, Brazil Paulista “Júlio de Mesquita Filho”, Avenida Prof. Mário Rubens Guimarães Montenegro,
2Departamento de Ginecologia e Obstetrícia da Faculdade de Medicina, sn. Distrito de Rubião Junior, Botucatu, SP 18618-687, Brazil (e-mail:
Universidade Federal do Rio Grande do Sul, Porto Alegre, RS, Brazil jperacolifmb@gmail.com).
3Departamento de Ginecologia e Obstetrícia da Faculdade de Medicina,
Universidade de São Paulo, Ribeirão Preto, SP, Brazil
4Department of Tocoginecology, Centro Universitário Lusíada, Este documento foi elaborado pela Comissão Nacional Especializada de Hipertensão
Santos, SP, Brasil na Gestação da Federação Brasileira das Associações de Ginecologia e
5Departamento de Obstetrícia e Ginecologia da Faculdade de Medicina, Obstetrícia - FEBRASGO.
Pontifícia Universidade Católica de São Paulo, São Paulo, SP, Brazil
6Departamento de Saúde Materno-Infantil, Faculdade de Medicina,
Universidade Federal do Amazonas, Manaus, AM, Brazil
7Departamento de Ginecologia e Obstetrícia da Faculdade de Medicina
Sciences, Universidade Estadual de Campinas, Campinas, SP, Brazil
8Departamento de Ginecologia e Obstetrícia da Faculdade de Medicina,
Universidade Federal de Minas Gerais, Belo Horizonte, MG, Brazil
9 Paulista School of Medicine, Universidade Federal de São Paulo,
São Paulo, SP, Brazil
10Departamento de Obstetrícia e Ginecologia da Faculdade de Medicina,
Universidade Federal de Uberlândia, Uberlândia, MG, Brazil
11Centro de Formação em Ginecologia e Obstetrícia, Faculdade de Medicina, Pontifícia
Universidade Católica do Rio Grande do Sul, Porto Alegre, RS, Brazil
Rev Bras Ginecol Obstet 2019;41:318–332.
Abstrato A pré-eclâmpsia é uma doença multifatorial e multissistêmica específica da
gestação. É classicamente diagnosticada pela presença de hipertensão associada
à proteinúria manifestada em gestante previamente normotensa após a 20ª semana
de gestação. A pré-eclâmpsia também é considerada na ausência de proteinúria se
houver lesão de órgão-alvo. A presente revisão faz uma abordagem geral focada
em aspectos de interesse prático no atendimento clínico e obstétrico dessas
Palavras- mulheres. Assim, explora a etiologia ainda desconhecida, aspectos atuais da
chave ÿ fisiopatologia e do diagnóstico, a abordagem para predição da doença, seus
gestação ÿ resultados adversos e prevenção. O manejo é baseado em princípios gerais, no
distúrbios hipertensivos tratamento clínico não farmacológico e farmacológico de situações graves ou não
ÿ pré-eclâmpsia graves com ênfase na crise hipertensiva e na eclâmpsia. O manejo obstétrico é
ÿ eclâmpsia baseado na pré-eclâmpsia sem ou com sinais de deterioração clínica e/ou laboratorial, estratifica
O ORCID de José Carlos Peraçoli é https://orcid.org/0000-0002-3273-3001.
DOI https://doi.org/10.1055/ Copyright © 2019 by Thieme Publicações
s-0039-1687859. Ltda, Rio de Janeiro, Brazil
ISSN0100-7203.
Machine Translated by Google
Pré-eclâmpsia/Eclâmpsia Peraçoli et al. 319
em < 24 semanas, entre 24 e menos de 34 semanas e 34 semanas de gestação e
orientação sobre via de parto. Também é apresentada uma abordagem do puerpério
imediato e as repercussões na vida futura das gestantes que desenvolvem pré-eclâmpsia.
Resumo A pré-eclâmpsia é uma doença multifatorial e multissistêmica específica da gestação.
É classicamente diagnosticada pela presença de hipertensão arterial associada à
protei-núria em gestante previamente normotensa após a 20a semana de gestação. A
pré-eclâmpsia também é considerada na ausência de proteinúria se houver lesão de
órgão-alvo. A presente revisão tem uma abordagem geral focada em aspectos de
interesse prático na assistência clínica e obstétrica dessas mulheres. Assim, explora a
etiologia ainda desconhecida, aspectos atuais da fisiopatologia e do diagnóstico e
diagnóstico diferencial de convulsões, a abordagem da predição da doença, seus
resultados adversos e prevenção. A conduta baseia-se em princípios gerais, tratamento
Palavras-chave clínico não farmacológico e farmacológico de situações graves ou não graves, com
ÿ gestação ênfase na crise hipertensiva e eclâmpsia. O controle obstétrico se fundamenta na pré-
ÿ distúrbios eclâmpsia sem ou com sinais de deterioração clínica e/ou laboratorial, estratificação da
hipertensivos idade gestacional abaixo de 24 semanas, entre 24 e menos de 34 semanas e 34 ou
ÿ hipertensão arterial mais semanas de gestação e orientação na via de parto. Uma abordagem imediata do
ÿ pré-eclâmpsia puerpério e repercussões na vida futura de gestantes que desenvolvem pré-eclâmpsia
ÿ eclâmpsia também foram apresentadas.
Introdução 1.000 nascidos vivos, variando de 2,2:1.000 em áreas mais
desenvolvidas a 8,3:1.000 em áreas menos desenvolvidas. Nesse
A pré-eclâmpsia é uma doença multifatorial e multissistêmica específica estudo, a eclâmpsia foi responsável por 20% dos 910 casos
da gestação, classicamente diagnosticada pela presença de classificados como desfechos maternos graves.
hipertensão associada à proteinúria manifestada em gestante De acordo com a Organização Mundial da Saúde (OMS), os
previamente normotensa após a 20ª semana de gestação . Atualmente, distúrbios hipertensivos da gestação são uma causa importante de
a pré-eclâmpsia também é considerada quando ocorre lesão de órgão- morbidade grave, incapacidade a longo prazo e mortalidade materna
alvo na ausência de proteinúria.1 A natureza multissistêmica da pré- e perinatal. Embora 10 a 15% das mortes maternas diretas estejam
eclâmpsia implica na possibilidade de evolução para situações mais associadas à pré-eclâmpsia/eclâmpsia em todo o mundo, 99% dessas
graves como eclâmpsia, acidente vascular cerebral hemorrágico, mortes ocorrem em países de baixa e média renda.7 Morbidades
hemólise, elevação de enzimas hepáticas e síndrome de baixa graves associadas à pré-eclâmpsia e à eclâmpsia podem levar à
contagem de plaquetas (HELLP), insuficiência renal, edema pulmonar morte , como insuficiência renal, acidente vascular cerebral,
e morte.2 A eclâmpsia refere-se à ocorrência de convulsões tônico- insuficiência cardíaca, edema pulmonar, coagulopatia e insuficiência
clônicas generalizadas ou coma em uma mulher grávida com pré- hepática.8 As complicações fetais e neonatais resultam principalmente
eclâmpsia e é uma das complicações mais graves da a doença.3 da insuficiência placentária e da necessidade frequente de parto
prematuro que resultam em altas taxas de morbidade perinatal e
Uma revisão sistemática dos dados disponibilizados entre 2002 e mortalidade.9
2010 mostrou uma incidência de pré-eclâmpsia variando de 1,2 a
4,2%, e de eclâmpsia variando de 0,1 a 2,7%, com taxas mais
elevadas identificadas em regiões de menor desenvolvimento Etiologia
socioeconômico.4 destaca a falta de informações sobre esses A identificação da causa exacta da pré-eclâmpsia provavelmente
resultados importantes, especialmente em locais onde a doença é resultará numa redução significativa da morbilidade e mortalidade
mais prevalente. materna e perinatal. Porém, como sua etiologia permanece
Ao avaliar o uso do sulfato de magnésio (MgSO4), medicamento desconhecida, não é possível atuar de forma eficaz na prevenção do
de escolha para prevenção ou tratamento da eclâmpsia, Sibai seu desenvolvimento (prevenção primária). Por outro lado, existe uma
demonstrou que a eclâmpsia ocorreu entre 2 e 3% das mulheres com preocupação constante em identificar os fatores de risco para atuar
pré-eclâmpsia que desenvolveram sinais de gravidade e não receberam preventivamente contra a manifestação das formas graves da doença
profilaxia para convulsões. (prevenção secundária).
Além disso, 0,6% das pacientes com pré-eclâmpsia inicialmente As tentativas de explicar a etiologia da pré-eclâmpsia resultaram
classificadas sem sinais de gravidade também evoluíram para em uma infinidade de hipóteses, embora uma única explicação para
eclâmpsia.5 No Brasil, Giordano et al6 avaliaram 82.388 gestantes a doença seja realmente improvável.10–16 Atualmente, a patogênese
atendidas em 27 maternidades de referência. A prevalência geral mais importante envolve placentação deficiente, predisposição
relatada foi de 5,2 casos de eclâmpsia por genética, deficiência imunológica. tolerância,
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
320 Pré-eclâmpsia/Eclâmpsia Peraçoli et al.
resposta inflamatória sistêmica, desequilíbrio angiogênico e estado Pré-eclâmpsia: manifestação de hipertensão arterial após a
nutricional deficiente.17,18 Para 20ª semana de gestação associada a proteinúria significativa.
melhorar a compreensão da fisiopatologia da pré-eclâmpsia, Embora esta associação seja considerada classicamente,
as teorias mais importantes foram integradas em duas etapas (pré- atualmente a presença de proteinúria não é obrigatória para o
clínica e clínica) descritas por Redman et al.19 No No primeiro diagnóstico de pré-eclâmpsia. Se a hipertensão, após a 20ª
estágio, alterações no desenvolvimento placentário e alterações semana, estiver associada a comprometimento sistêmico ou lesão
insuficientes na circulação uterina são decorrentes da hipóxia do de órgão-alvo (trombocitopenia, disfunção hepática, insuficiência
tecido placentário e, principalmente, do fenômeno de hipóxia e renal, edema pulmonar, eclâmpsia iminente ou eclâmpsia), a
reoxigenação, e proporcionam o desenvolvimento de estresse doença deve ser diagnosticada mesmo na ausência de proteinúria.
oxidativo e de produção excessiva de fatores inflamatórios e A associação de hipertensão arterial com sinais de
antiangiogênicos .20 No segundo estágio, a disfunção placentária comprometimento placentário, como restrição de crescimento fetal
e os fatores que ela libera danificam o endotélio de forma e/ou alterações dopplervelocimétricas, também deve chamar
sistêmica, resultando no aparecimento de hipertensão e no atenção para o diagnóstico de pré-eclâmpsia, mesmo na ausência de proteinúria.
comprometimento de órgãos-alvo. As alterações glomerulares Hipertensão crônica com pré-eclâmpsia sobreposta: esse
(glomeruloendoteliose) são as mais características e são diagnóstico deve ser estabelecido em algumas situações
responsáveis pelo aparecimento da proteinúria. Roberts et al específicas, a saber: 1) após 20 semanas de gestação há início
propuseram uma teoria mais complexa, na qual associam essas ou agravamento de proteinúria já detectada na primeira metade
fases a fatores constitucionais maternos, acreditando que a da gestação (o aumento deve ser superior a três vezes o valor
disfunção placentária por si só não é suficiente para causar a inicial); 2) gestantes com hipertensão crônica que necessitam de
doença.11 Além disso, como a maioria das alterações metabólicas associação de anti-hipertensivos ou aumento das doses
da pré-eclâmpsia representa uma exacerbação da alterações terapêuticas iniciais; 3) na ocorrência de danos a órgãos-alvo.
observadas em gestações normais, em gestantes com fatores
predisponentes (obesidade, síndromes metabólicas, doenças Hipertensão gestacional: identificação de hipertensão arterial
responsáveis pela resposta inflamatória basal crônica), alterações após a 20ª semana de gestação em gestante previamente
placentárias sutis, e mesmo próximas do normal, podem ser normotensa, sem proteinúria ou manifestação de outros sinais/
sintomas relacionados à pré-eclâmpsia.
suficientes para induzir o segundo estágio, ou seja, o forma clínica da doença.
Apesar da etiologia desconhecida da pré-eclâmpsia, está se Esta forma de hipertensão deve desaparecer até 12 semanas
tornando evidente que mulheres obesas ou com índice de massa após o parto. Se os níveis de pressão arterial (PA) permanecerem
corporal elevado (IMC > 30kg/m2 ) apresentam risco particularmente elevados, deve ser reclassificada como hipertensão arterial crônica
elevado de desenvolver a doença.21,22 Outras alterações de que foi mascarada pelas alterações fisiológicas da primeira metade
risco são a hipertensão crônica. , diabetes pré-gestacional e lúpus da gravidez. Considerando os conceitos atuais sobre o diagnóstico
eritematoso sistêmico.20,23 A associação da pré-eclâmpsia com da pré-eclâmpsia, mesmo na ausência de proteinúria, deve-se
a obesidade pode decorrer do estado crônico de inflamação sempre estar atento à possibilidade de evolução desfavorável
sistêmica e, à medida que o índice de massa corporal (IMC) dos casos inicialmente diagnosticados como hipertensão
aumenta, da ativação de vias inflamatórias no nível materno- gestacional, já que até 25% dessas pacientes apresentarão sinais
infantil. interface fetal também é exacerbada.21,24,25 e/ou sintomas relacionados à pré-eclâmpsia, alterando assim seu diagnóstico.
A classificação das formas de hipertensão arterial na gestação
requer a definição de alguns conceitos, como segue27:
Diagnóstico
Hipertensão: valor da pressão arterial 140 mmHg e/ou 90
A classificação mais difundida estabelece quatro formas possíveis mmHg aferido após período de repouso com a paciente sentada,
de distúrbios hipertensivos durante a gravidez: hipertensão manguito adequado, considerando o 1º O som de Korotkoff é a
crônica, hipertensão gestacional, pré-eclâmpsia-eclâmpsia e pressão sistólica e o 5º som de Korotkoff é a pressão diastólica
hipertensão crônica com pré-eclâmpsia sobreposta.1 Recentemente, (desaparecimento da bulha cardíaca). Nos casos de persistência
a Sociedade Internacional para o Estudo da Hipertensão na dos sons até o final da desinsuflação do balonete, o abafamento
Gravidez (ISSHP ) ) admitiu a possibilidade de ocorrência de do som deve ser considerado como pressão diastólica. Na
“hipertensão do avental branco” na gestação, como visto na clínica ausência de manguito adequado, aconselha-se a utilização de
médica.26 Essa condição é caracterizada pela presença de tabela de correção da PA de acordo com a circunferência do braço
hipertensão (140 90 mmHg) durante o pré-natal, o que não é do paciente. A medição deve ser realizada ao nível do ponto
apresentado nas avaliações domiciliares . Essa forma de médio do braço do paciente (ÿAnexo A).
hipertensão só deve ser considerada quando presente na primeira Proteinúria significativa: presença de pelo menos 300 mg na
metade da gestação e não deve ser confundida com a pré- urina de 24 horas com tendência a favor da substituição do teste
eclâmpsia, específica da segunda metade da gestação. Contudo, de proteinúria de 24 horas na prática clínica. A relação proteína/
a “hipertensão do avental branco” está associada a piores creatinina urinária tem sensibilidade suficiente para ser utilizada
resultados materno-fetais e é um fator de risco para pré-eclâmpsia. na identificação de proteinúria significativa, sendo um exame mais
Para a prática clínica atual, consideramos as quatro formas fácil e de menor custo. A proporção 0,3 é considerada alterada
descritas a seguir: (as unidades de proteinúria e creatinina devem estar em mg/dL).
Hipertensão crônica: presença de hipertensão antes Caso não seja possível determinar a proteinúria pelos métodos
gravidez ou identificada antes das 20 semanas de gestação. anteriores, a avaliação qualitativa da proteína por um
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
Pré-eclâmpsia/Eclâmpsia Peraçoli et al. 321
o teste da vareta pode ser considerado. A presença de 1+ é considerada ponto envolvimento principal do pulmão e do coração. Esta reclamação é muitas
de corte para diagnóstico de proteinúria, identificação compatível com 30 mg/ vezes desvalorizada.
dL.1 • Edema pulmonar: está relacionado ao intenso comprometimento do endotélio
Pré-eclâmpsia com sinais e/ou sintomas de deterioração clínica: durante pulmonar associado ou não à insuficiência cardíaca e/ou hipertensão grave.
muito tempo, pacientes com pré-eclâmpsia foram classificados como leves ou Porém, é mais frequente nessas associações.
graves com base na presença de manifestações clínicas e/ou laboratoriais que
demonstrassem envolvimento significativo de órgãos-alvo. Recentemente, a
estratificação em pré-eclâmpsia leve e grave passou a ser criticada. Em 2013, o Colégio Americano de Obstetras e Ginecologistas (ACOG)
retirou os níveis de proteinúria (> 5 g/24h) dos critérios de gravidade
Tal conceito pode ser enganoso, pois todos os pacientes com pré-eclâmpsia relacionados à pré-eclâmpsia.1 Em nossa opinião, o uso frequente dos níveis
podem evoluir inesperadamente com desfechos desfavoráveis. Por outro lado, de proteinúria como critério de antecipação do parto tornou essa avaliação
quando uma paciente apresenta o diagnóstico de pré-eclâmpsia grave, controversa. Assim, recomendamos que os níveis de proteinúria não sejam
podemos induzir inadvertidamente a antecipação do parto, e por vezes de completamente desvalorizados, mas interpretados de acordo com os testes
forma iatrogênica. Assim, recomendamos que pacientes com pré-eclâmpsia clínicos maternos e de vitalidade fetal, principalmente quando >10 g/24h.
sejam avaliadas quanto a sinais e/ou sintomas de comprometimento clínico e/ Reforçamos que este parâmetro não deve ser utilizado como critério único para
ou laboratorial e prontamente conduzidas de acordo, sempre considerando a a antecipação do parto.
possibilidade de deterioração clínica progressiva. Neste contexto, os principais
parâmetros clínicos e laboratoriais a serem tratados e monitorados são:
Pré-eclâmpsia precoce ou tardia
Considerando a idade gestacional no momento da manifestação clínica da pré-
• Crise hipertensiva: PA 160 mmHg e/ou 110 mmHg confirmada em intervalo eclâmpsia, a doença pode ser classificada em precoce (< 34 semanas) ou
de 15 minutos, preferencialmente após período de repouso com paciente tardia ( 34 semanas). Essas duas formas de manifestação da doença têm
sentado. etiologias diferentes.28,29 A pré-eclâmpsia de início precoce geralmente está
• Sinais de eclâmpsia iminente: neste caso, os pacientes apresentam claro associada ao aumento do comprometimento do desenvolvimento placentário e
comprometimento do sistema nervoso e relatam cefaleia, fotofobia, fosfenos da circulação uteroplacentária, à avaliação Dopplervelocimétrica anormal das
e escotomas. Perifericamente apresentam hiperreflexia. A presença de artérias uterinas, à restrição de crescimento dos fetos. e piores resultados
náuseas e vômitos, dor epigástrica e/ou dor no hipocôndrio direito é muito maternos e perinatais.30,31 A pré-eclâmpsia de início tardio está frequentemente
importante, pois esses sintomas estão relacionados ao comprometimento associada a síndromes
hepático. metabólicas, inflamação e comprometimento endotelial crônico. Assim, é
comum sua associação com obesidade e doenças crônicas. A avaliação do
• Eclâmpsia: desenvolvimento de convulsões tônico-clônicas em pacientes compartimento útero-placentário muitas vezes está dentro da normalidade ou
com diagnóstico de pré-eclâmpsia. Vale lembrar que, em alguns casos, a muda pouco. Os desfechos maternos e perinatais são mais favoráveis
eclâmpsia apresenta-se como condição inicial, principalmente em pacientes principalmente porque essas manifestações estão mais próximas do termo, o
cujo diagnóstico de pré-eclâmpsia não foi considerado adequadamente. que não significa que a doença deva ser acompanhada com menos cuidado.32
Embora a incidência de pré-eclâmpsia precoce seja geralmente baixa, no Brasil
• Síndrome de Hemólise, Elevação de Enzimas Hepáticas e Plaquetas Baixas é responsável por até 40% dos casos de pré-eclâmpsia atendidos em centros
(HELLP): HELLP deriva do inglês e refere-se à associação de Hemólise terciários.
grave, Elevação de Enzimas Hepáticas (comprometimento hepático) e
Baixas Plaquetas (consumo de plaquetas) em pacientes com pré-eclâmpsia.
As alterações citadas são assim definidas: Hemólise – presença de
esquizócitos e equinócitos no sangue periférico e/ou elevação dos níveis
Diagnóstico Diferencial de Convulsões
de lactato desidrogenase (LDH) > 600 UI/L e/ou bilirrubina indireta > 1,2
mg/dL e/ou haptoglobina 0,3 g/L; insuficiência hepática determinada pela Nas gestantes, a manifestação de convulsões após a 20ª semana de gestação
elevação dos valores de aspartato aminotransferase (AST) e alanina deve ser sempre diagnosticada inicialmente como eclâmpsia. Somente após
aminotransferase (ALT) > duas vezes seu valor normal; contagem de uma abordagem cuidadosa, e muitas vezes após tratamento baseado no
plaquetas definida como < 100.000/mm3 . • Oligúria: diurese < 500 mL/24h. diagnóstico de eclâmpsia, pode ser necessário considerar outras causas
A oligúria pode não estar diretamente relacionada ao comprometimento diferenciais para as convulsões. As seguintes situações especiais devem ser
da função renal, mas sim como resultado do intenso extravasamento consideradas para diagnóstico diferencial:
de líquido para o terceiro espaço, facilmente identificado pela presença de
edema generalizado (anasarca).
• A ocorrência de pré-eclâmpsia/eclâmpsia antes da 20ª semana de gestação
é rara e deve-se considerar a possibilidade de associação com gestação
molar. • Alterações neurológicas persistentes e casos
• Insuficiência renal aguda: creatinina sérica 1,2 mg/dL. • Dor torácica: refratários ao tratamento sugerem comprometimento anatômico,
neste caso, a dor na região torácica (associada ou não à respiração) indica independentemente de a causa inicial ser realmente a eclâmpsia. Sempre
tanto endote- que enfrentamos
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
322 Pré-eclâmpsia/Eclâmpsia Peraçoli et al.
convulsões casos de difícil controle, principalmente com MgSO4, Tabela 1 Fatores de risco relacionados à ocorrência de pré-eclâmpsia
acidente vascular cerebral deve ser investigado.
Característica clínica Risco relativo
• Desenvolvimento repentino de sinais e sintomas neurológicos
podem incluir acidente vascular cerebral, lesão cerebral expansiva, lesões tóxicas e Hipertensão crônica 1,38 1,01–1,87
encefalopatias metabólicas, síndrome de vasoconstrição cerebral (PAD entre 80 e 89 mmHg
na 1ª consulta pré-natal)
reversível, púrpura trombocitopênica trombótica e infecção do sistema
nervoso central (SNC).33 Idade > 40 anos e primíparas 1,69; 1,23–2,29
• Convulsões sem déficits neurológicos podem ser desencadeadas por Idade > 40 anos e multíparas 1,96; 1,34 2,87
anormalidades metabólicas (hipocalcemia, hiponatremia e 2.12; 1,56–2,88
IMC > 30 na 1ª consulta de pré-natal
hipoglicemia), toxinas (abstinência de drogas ou álcool, drogas
História familiar de pré-eclâmpsia 2,90; 1,70–4,93
intoxicação), infecção (meningite, encefalite, sepse) ou
(mãe, avó, irmã)
traumatismo cranioencefálico recente. No entanto, a ausência de sintomas neurológicos
Nuliparidade 2,91; 1,28–6,61
déficits não excluem uma anormalidade anatômica cerebral.
• A gestação é um fator desencadeante para alguns distúrbios associados Gestação múltipla 2,93; 2.04–4.21
a convulsões, como trombocitopênica trombótica Diabetes mellitus pré-existente 3,56; 2,54–4,99
púrpura e síndrome hemolítica urêmica, que pode ser 7,19; 5,85–8,83
História anterior de pré-eclâmpsia
difícil diferenciar da eclâmpsia associada a
Síndrome do anticorpo antifosfolípide 9,72; 4,34–21,75
Síndrome HELLP. Outra doença clínica que pode ter início na gravidez
devido a manifestações neurológicas é Abreviaturas: IMC, índice de massa corporal; PAD, pressão arterial diastólica.
lúpus eritematoso sistêmico. Fonte: Duckitt et al.34
• Em resumo, é indicada investigação com exames de imagem
sempre que o paciente apresentar déficit neurológico, coma,
convulsões difíceis de controlar, visão persistente tes, doenças renais, doenças autoimunes, antifosfolípides
alterações, convulsões antes de 20 semanas de idade gestacional síndrome e gestações múltiplas.
sem associação com doença trofoblástica gestacional e ausência de Considerando a introdução de biomarcadores no contexto
diagnóstico prévio de epilepsia. de prever a pré-eclâmpsia, não há evidências de que eles
devem ser incorporados rotineiramente, devido às limitações na
sensibilidade e aos custos da sua incorporação. Esse
Previsão de pré-eclâmpsia
premissa inclui o Doppler das artérias uterinas no 1º
A identificação dos riscos de desenvolvimento de um problema é o que e 2º trimestres e os seguintes marcadores sanguíneos: proteína plasmática
significa por previsão. Baseia-se em suposições de que os fenómenos A associada à gravidez (PAPP-A), desintegrina e
ocorrerão de forma constante. Portanto, a previsão da pré-eclâmpsia metaloprotease-12 (ADAM-12), proteína placentária-13 (PP-13), ácido
envolve diversas questões, como lacunas na úrico, leptina, homocisteína, tirosina solúvel semelhante a fms
sua fisiopatologia, a diversidade de formas clínicas e a quinase-1 (sFlt-1) e fator de crescimento placentário (PlGF), bem
heterogeneidade entre as populações. Portanto, vamos nos concentrar como marcadores urinários, como albuminúria e calciúria.
sobre o que é mais eficaz e tem aplicabilidade clínica consistente para a Considerando a baixa ocorrência de pré-eclâmpsia no
realidade brasileira.34 população em geral (2–5%), nem todos os testes preditivos oferecem
Em todos os contextos, a história clínica não deve ser subestimada, sensibilidade razoável. Portanto, tal como o ACOG e o
pois fornece dados importantes e continua a ser o OMS, nossa recomendação é basear a previsão de
forma eficaz de identificar mulheres grávidas com maior risco de pré-eclâmpsia na história clínica da paciente.1,7
desenvolver pré-eclâmpsia. Independentemente da quantificação
de risco, a identificação dessas condições deve orientar o Previsão de resultados adversos em
expansão da vigilância pré-natal, evitando causar ansiedade desnecessária
Pré-eclâmpsia
nos pacientes. ÿA Tabela 1 lista alguns dos mais
condições clínicas associadas ao desenvolvimento de pré-eclâmpsia e O manejo expectante em pacientes com pré-eclâmpsia é
demonstra o risco relativo representado por cada considerada diante da prematuridade fetal ou da escassez de
alguém para contribuir para esse resultado. recursos para apoio materno e neonatal no local de
A interpretação da magnitude dos riscos relativos (RRs) Cuidado. Esta decisão permite a promoção da maturidade pulmonar fetal
associada a cada uma dessas condições clínicas pode ser com o uso de corticosteróides e remoção do
diferentes de acordo com a experiência de cada profissional, gestante para um centro mais qualificado. No entanto, o
e os riscos serão menos ou mais valorizados. Por outro lado, O tempo para gerenciar tudo, inclusive o transporte do paciente, pode
com base nos riscos expostos, todos os pacientes que se apresentam atrasar ações e favorecer o agravamento do quadro clínico
pelo menos uma das características da ÿTabela 1 deve receber o condições, especialmente porque as decisões são baseadas na
formas de prevenção apresentadas neste capítulo. De acordo com subjetividade. O modelo matemático denominado Pré-eclâmpsia Integrada
as diretrizes da OMS e da ISSHP, atenção especial deve ser e Riscos Estimados (PIERS) foi desenvolvido com o objetivo de
dada à adoção de métodos de prevenção na presença reduzir a incerteza nessas decisões. Oferece uma previsão
das seguintes condições clínicas: antecedente de pré-eclâmpsia, valor para avaliar as chances de resultados adversos dentro
hipertensão crônica, obesidade (IMC > 30), diabetes 48 horas da admissão do paciente.35 O “risco PIERS
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
Pré-eclâmpsia/Eclâmpsia Peraçoli et al. 323
calculadora” está disponível online em https://pre-empt.bcchr.ca/monitoring/ As intervenções recomendadas que podem resultar na redução do
fullpiers e em um aplicativo móvel. risco de desenvolvimento de pré-eclâmpsia são o uso de ácido
Os seguintes eventos adversos são considerados no modelo PIERS: acetilsalicílico (AAS) e suplementação de cálcio.36,37
eclâmpsia, coma, cegueira central, descolamento de retina, acidente A administração de dose baixa diária de AAS (100 a 150 mg) é
vascular cerebral, descolamento precoce da placenta, coagulopatia, recomendada para pacientes identificadas com fator de risco, de acordo
disfunção hepática grave, hematoma hepático, edema pulmonar, infarto do com as diretrizes descritas acima sobre predição de pré-eclâmpsia. O ácido
miocárdio, insuficiência renal aguda e ascite. . Considerando que se trata acetilsalicílico deve ser administrado o mais cedo possível (antes da 16ª
de eventos que ameaçam a vida das gestantes, a inclusão de uma semana), à noite. Parece razoável começar por volta das 12 semanas,
ferramenta que possa orientar a tomada de decisão de forma mais objetiva embora não haja risco associado se for iniciado antes disso. Pode ser
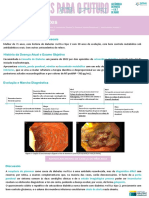
parece ser fundamental em termos de proteção materna e fetal. ÿFig. 1 mantida até o final da gestação, mas a suspensão após a 36ª semana
ilustra a calculadora e como usá-la. A decisão será de acordo com o cenário parece uma conduta racional, pois permite a renovação das plaquetas com
assistencial, mas o transporte de um paciente com risco de 1,5% será plena capacidade funcional para as demandas do parto.
completamente diferente se o valor calculado for 26,5% (ÿFig. 1).
Em relação à suplementação de cálcio (Ca), uma revisão sistemática
concluiu que, em geral, resulta numa redução de 55% no risco de pré-
eclâmpsia. Este efeito é ainda maior em mulheres com dieta pobre em Ca
Prevenção da pré-eclâmpsia e resulta numa redução de 74%. Nas mulheres com fator de risco para pré-
Inicialmente elencamos as intervenções que não reduzem o risco de pré- eclâmpsia, essa redução pode chegar a 78%. Durante a gravidez, todas as
eclâmpsia; portanto, eles não devem ser aplicados na prática clínica. Não mulheres devem ser orientadas a seguir uma dieta rica em Ca, e para
há motivos para orientar repouso, restrição de sal na dieta, uso de aquelas com risco de pré-eclâmpsia e/ou dieta pobre em Ca, recomenda-se
antioxidantes (vitaminas C, E), vitamina D, ômega-3 ou enoxaparina para a suplementação de 1,0 a 2,0 g/dia (dividida em 2 ou 3 doses).
prevenção da pré-eclâmpsia.
Algumas regras devem ser seguidas para o correto preenchimento da
calculadora.
A figura ao lado mostra um exemplo de inserção de dados e o risco
resultante. Algumas informações adicionais:
1 – Idade gestacional em semanas e dias. Para semanas inteiras,
adicione “0”. Por exemplo, preencha 22 semanas e 0 dias.
2 – Se não houver oxímetro disponível, assuma saturação de 97%.
3 – Para creatinina usar ponto e não vírgula. Exemplo 2,5 mg/dl e não
2,5 mg/dl.
4 – Atenção às unidades. Existem duas alternativas: Unidade
Imperial (IU) e Padrão Internacional (SI).
Para o sistema brasileiro utilize SI.
Figura 1 Calculadora completa de riscos integrados e estimados para pré-eclâmpsia (PIERS) com exemplo de situação clínica, dados laboratoriais e cálculo resultante.
Algumas regras devem ser seguidas para o correto preenchimento da calculadora. A figura ao lado mostra um exemplo de inserção de dados e o risco resultante. Algumas
informações adicionais: 1–Idade gestacional em semanas e dias. Para semanas inteiras, adicione “0”. Por exemplo, preencha 22 semanas e 0 dias. 2–Se não houver
oxímetro disponível, assuma saturação de 97%. 3–Para creatinina usar ponto e não vírgula. Exemplo 2,5 mg/dl e não 2,5 mg/dl. 4–Atenção às unidades. Existem duas
alternativas: Unidade Imperial (IU) e Padrão Internacional (SI). Para o sistema brasileiro utilize SI.
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
324 Pré-eclâmpsia/Eclâmpsia Peraçoli et al.
As intervenções até aqui discutidas referem-se ao cenário da Repouso hospitalar ou
assistência pré-natal, e as ações preventivas não se limitam a domiciliar Apesar das sugestões de que a redução da atividade física
“prevenir” a ocorrência da pré-eclâmpsia, mas também a reduzir o melhora o fluxo sanguíneo uteroplacentário e previne a exacerbação
risco de progressão para formas mais graves (prevenção terciária). da hipertensão, especialmente se a PA não estiver bem controlada,
O sulfato de magnésio (MgSO4) deve ser incluído nesta questão, pois não há evidências de que melhore significativamente os principais
é reconhecidamente a melhor alternativa para prevenção e tratamento resultados maternos e perinatais. Assim, não há razão para
da eclâmpsia. Este medicamento deve estar disponível em todos os recomendar repouso absoluto em pacientes com pré-eclâmpsia.39
serviços de cuidados materno-fetais, mesmo nos cuidados primários.
O uso de MgSO4 é sempre recomendado no caso de eclâmpsia Acompanhamento
iminente, bem como de forma liberal em pacientes com pré-eclâmpsia Laboratorial O diagnóstico de pré-eclâmpsia requer acompanhamento
com sinais de gravidade, principalmente para aquelas com PA de com exames laboratoriais para identificação precoce do envolvimento
difícil controle e síndrome HELLP. Por fim, o MgSO4 deve ser sempre de órgãos-alvo e diagnóstico da síndrome HELLP em seus estágios
administrado diante de situações cuja percepção clínica não exclua a iniciais (apenas alterações laboratoriais sem sinais e sintomas
possibilidade de evolução para formas mais graves ou eclâmpsia. clínicos). A frequência de acompanhamento depende da evolução e
gravidade de cada caso, mas a recomendação geral é de uma vez
por semana. Valores de hemoglobina, contagem de plaquetas,
Gerenciamento lactato desidrogenase (LDH), bilirrubina total ou haptoglobina (padrão
ouro para anemia microangiopática), creatinina e AST devem ser
Princípios Gerais A avaliados. Observe que: 1) não há necessidade de avaliações
busca pelo diagnóstico de pré-eclâmpsia é fundamental. repetidas de proteinúria; 2) a concentração de ureia não deve ser
No pré-natal, deve-se atentar para o ganho de peso, principalmente realizada se não houver envolvimento renal claro ou suspeita de
quando ocorre de forma rápida e está associado a edema de mãos e síndrome hemolítica urêmica; 3) para avaliação de insuficiência
face, e ao aumento dos níveis pressóricos e ao relato de sinais ou hepática basta apenas a dosagem de AST; 4) Embora a concentração
sintomas de comprometimento de órgãos-alvo. de ácido úrico esteja correlacionada com resultados adversos, não
é um marcador único para decisões clínicas.
No caso do diagnóstico de pré-eclâmpsia, o foco do controle
clínico é a prevenção da morbimortalidade materna e perinatal por
meio de: orientações sobre sinais de acometimento da doença, Acompanhamento Hospitalar ou
encaminhamento e atendimento em serviços terciários com atenção Ambulatorial O grau de imprevisibilidade da pré-eclâmpsia pode
neonatal qualificada, bom controle da PA, prevenção da eclâmpsia justificar o acompanhamento hospitalar contínuo. Longos períodos
ou sua recorrência e identificação precoce de alterações laboratoriais, de internação não são fáceis para os pacientes e seus familiares e
especialmente aquelas relacionadas à síndrome HELLP. A avaliação sobrecarregam os leitos hospitalares. Assim, a internação é
do bem-estar fetal também é recomendada. A combinação dessas recomendada assim que houver forte suspeita ou confirmação
ações deverá possibilitar a condução de casos com o objetivo de diagnóstica de pré-eclâmpsia para avaliação adequada das condições
realizar o parto, única forma real de evitar a progressão imediata da materno-fetais, para introdução/ajuste de dose anti-hipertensiva e
doença com equilíbrio entre as repercussões materno-fetais e o para orientação da paciente e dos familiares sobre o problema, os
impacto da prematuridade. riscos e os tipos de complicações. Após um período inicial que pode
variar para cada paciente, poderão ser concedidas “autorizações” e
o paciente poderá intercalar períodos de internação (ou avaliação
No caso da eclâmpsia, são considerados princípios básicos de hospitalar) e períodos em domicílio. Serviços bem estruturados e
conduta, a saber, evitar traumas por quedas, manter a permeabilidade com ambulatório específico, principalmente aqueles com programas
das vias aéreas e garantir suporte de oxigênio, além de evitar de hospital-dia, são perfeitos para esses casos. A decisão pelo
aspiração em caso de vômito. Posicionar a gestante em decúbito acompanhamento hospitalar ou ambulatorial dependerá muito das
lateral esquerdo ou semissentada no leito com grades laterais, utilizar condições socioculturais do paciente, e ao identificar algum problema
cânula de Guedel, fornecer oxigênio nasal 5 L/min e obter acesso que possa comprometer a adequada vigilância dos casos, a
venoso prontamente. internação torna-se imprescindível.
Tratamento Não Farmacológico
Dieta
Tratamento Farmacológico
Recomenda-se dieta normal sem restrição de sal, uma vez que não
há evidências que apoiem esta recomendação para controle da PA Anti-hipertensivos A
ou prevenção de desfechos adversos. Esses pacientes devem ser decisão de introdução de anti-hipertensivos deve considerar os
lembrados de que podem necessitar de longos períodos de riscos e benefícios para a mãe e para o feto, e tomar como principais
internação, bem como da importância de manter a qualidade mínima fatores o valor da PA e a presença ou ausência de sinais e/ou
de sua alimentação. A restrição na ingestão de sódio contribui sintomas. Pacientes hipertensos crônicos muitas vezes toleram
negativamente para a redução do volume intravascular.1,38 níveis pressóricos elevados sem apresentar quaisquer manifestações
clínicas. Em contrapartida, pacientes jovens
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
Pré-eclâmpsia/Eclâmpsia Peraçoli et al. 325
com níveis baixos de PA anteriores podem progredir para condições Tabela 2 Anti-hipertensivos recomendados para uso na gravidez
graves e eclâmpsia, mesmo com níveis de PA ligeiramente elevados.
Ao considerar a necessidade de tratamento medicamentoso, a Classe de agente Agente Posologia
recomendação inicial para classificação da PA na gestação é a Simpaticolíticos Comprimidos 750 a 2.000 mg/dia 2 a
seguinte: de ação central, de metildopa 4x/dia
agonistas ÿ2 250 mg e 500 mg
Hipertensão leve: PA sistólica 140 mmHg e < 150 mmHg e/ou PA
Clonidina 0,2 a 0,6 mg/dia 2 a
diastólica 90 mmHG e < 100 mmHg Hipertensão moderada: PA
comprimidos 3x/dia
sistólica entre 150 mmHg e < 160 mmHg e/ou PA diastólica 100
de 0,1 mg e 0,2
mmHg e < 110 mmHg Hipertensão grave: PA sistólica 160 mmHg e/
Bloqueadores mg Nifedipina retard 20 a 120 mg/dia 1 a
ou dos canais 10 mg e 20 mg 3x/dia 5 a 20
de cálcio
Amlodipina mg/dia 1 a 2x/dia
PA diastólica 110 mmHg
comprimidos de
Há consenso de que os casos de hipertensão grave, também 2,5 mg, 5 mg e 10 mg
chamada de crise hipertensiva, devem ser tratados prontamente e os
Vasodilatador Hidralazina 50–150 mg/dia
pacientes devem ser internados e/ou encaminhados para centros de periférico drageias de
referência para investigação de comprometimento de órgãos-alvo e 25 mg e 50 mg
condições fetais. ÿ-bloqueadores Metoprolol 100 a 200 mg/dia 1 a
Em relação ao uso de anti-hipertensivos para tratamento dos níveis comprimidos de 2x/dia
25 mg, 50 mg e 100 mg
de hipertensão leve a moderada, a maior preocupação é a redução
excessiva e/ou abrupta da PA. Essa preocupação decorre do fato de Carvedilol 12,5 a 50 mg/dia 1 a
comprimidos 2x/dia A
que, embora a redução da PA melhore as condições circulatórias
de 6,25 mg e 12,5 mg recomendação é
sistêmicas, pouco efeito é obtido em relação à circulação útero- iniciar com 12,5
placentária. As dificuldades em manter a perfusão deste compartimento mg/dia por 2 dias e
diante de uma redução agressiva da PA sistêmica poderiam contribuir depois aumentar a
dose
negativamente para a nutrição e/ou oxigenação fetal.
Recomendamos esses medicamentos como terceiro medicamento para
Em meta-análises de ensaios randomizados que consideraram o associação de medicamentos para controle da pressão arterial ou na
tratamento anti-hipertensivo de mulheres grávidas com hipertensão indisponibilidade de medicamentos de primeira escolha. Os ÿ-bloqueadores com
maior experiência clínica são o labetalol e o pindolol, mas o primeiro não é
leve a moderada e o recente estudo Control of Hypertension in
produzido no Brasil e o segundo foi recentemente retirado do mercado.
Pregnancy Study (CHIPS), não foram encontrados aumento de
restrições de crescimento ou outros resultados perinatais adversos.40–
Tabela 3 Agentes recomendados para tratamento de crise hipertensiva
42 Esses dados contrastam com uma metanálise anterior que avaliou
em gestantes
o efeito da terapia anti-hipertensiva sobre o peso fetal e concluiu que
a redução de 10 mmHg na PA média estava associada a uma redução Dose inicial Dose máxima
Agente Repita se
de 176 g no peso ao nascer.43 Acreditamos neste ponto controverso necessário
foi melhor estudado no estudo CHIPS, no qual um tratamento mais
Ampola de 5 mg 5 mg a cada 45mg
rigoroso da PA para manutenção dos níveis de PA diastólica em hidralazina intravenoso 20 minutos
torno de 85 mm Hg preveniu a ocorrência de hipertensão grave e 20 mg/mL
exerceu fator de proteção materno sem promover riscos fetais.42 Ampola de hidralazina contém 1 mL na concentração de 20mg/mL. Diluir
Todos os medicamentos anti-hipertensivos cruzam barreira placentária, uma ampola (1mL) em 19mL de água destilada, obtendo assim uma
mas os concentração de 1mg/mL.
agentes listados abaixo (ÿTabelas 2 e 3) apresentam perfil de Nifedipina 10 mg 10 mg cada comprimido de 10 mg oral 30mg
segurança aceitável durante a gravidez. A escolha de cada um 20–30 minutos administração administração oral
dependerá da familiaridade de cada obstetra com os mesmos e da
possível forma de administração em cada situação, ou seja, oral ou
Ampola 0,5 a 10 mcg/kg/min #
intravenosa. infusão
de nitroprussiato
de sódio 50 intravenosa contínua
Como o tratamento da crise hipertensiva é imperativo, os anti- mg/2mL
hipertensivos devem ser introduzidos sempre que a PA atingir níveis A ampola de nitroprussiato de sódio contém 2mL na concentração
de 150 mmHg e/ou 100 mmHg, níveis persistentes de 140 mmHG e/ de 50 mg/2mL. Diluir uma ampola (2mL) em 248 mL de soro glicosado
a 5%, obtendo assim uma concentração de 200 mcg/mL.
ou 90 mmHg, ou se o paciente for sintomático. Em consonância com
estas recomendações, o ISSHP concorda e recomenda que o objetivo
do tratamento seja manter os níveis de PA diastólica em 85 mm
Hg.26 As escolhas devem ser baseadas no grau de experiência/familiaridade
apresentado pelo profissional que prescreve o medicamento.
Hipertensão leve a moderada A Os inibidores da enzima conversora de angiotensina (IECA), os
ÿTabela 2 apresenta os anti-hipertensivos recomendados bloqueadores dos receptores da angiotensina II (ARB II) e os inibidores
para uso na hipertensão leve a moderada em gestantes. diretos da renina (Aliscireno) são contraindicados na gravidez, porque
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
326 Pré-eclâmpsia/Eclâmpsia Peraçoli et al.
estão associados a anomalias no desenvolvimento fetal hipotensão que deve ser prontamente corrigida com elevação dos membros
rins quando utilizado a partir do 2º trimestre de gestação. inferiores e retirada de medicamentos ou fatores
Os pacientes devem ser instruídos a descontinuar e/ou substituir que podem ser potencializadores de atuação. Se o retorno do BP não for
este tipo de medicação no 1º trimestre assim que alcançado, recomenda-se uma hidratação cuidadosa.
confirmar a gravidez. Contudo, é importante tranquilizar
esses pacientes sobre o uso de medicamentos no início Nifedipina
da gravidez, uma vez que estas drogas não são teratogênicas, mas A nifedipina oral de liberação imediata, um bloqueador dos canais de cálcio,
fetotóxico, e não oferece riscos de malformação com o uso também pode ser usada como terapia de primeira linha, especialmente quando
no 1º trimestre.44 Ainda assim, o planejamento ideal para tais casos é acesso intravenoso não está disponível.47 Sua ação máxima é
orientação pré-concepcional. entre 30 e 40 minutos, os comprimidos não devem ser mastigados,
Aspectos relacionados ao uso de diuréticos indicam polêmicas e as formulações não devem ser usadas por via sublingual.
no papel dos diuréticos tiazídicos, embora algumas diretrizes
sugerem que esses agentes podem ser mantidos em mulheres com Nitroprussiato de sódio
hipertensão crônica que usaram antes da gravidez.26,45 O nitroprussiato de sódio é um potente vasodilatador arterial e venoso. A
Estas orientações baseiam-se no facto de que a redução da experiência clínica limitada e os temores sobre o potencial de envenenamento
volume circulatório, que ocorre nas primeiras semanas, pelo uso fetal por cianeto há muito restringem o uso de
dessas drogas, provavelmente não ocorreria nesta situação nitroprussiato na gravidez. No entanto, não há evidências
(assumindo que a dose do medicamento e a ingestão de sódio serão constantes apoiar o risco fetal, especialmente em casos de uso de curto prazo (6 a
durante toda a gravidez). O uso de diuréticos em doenças crônicas 12 horas). O nitroprussiato é especialmente recomendado para
gestantes hipertensas devem ser interrompidas caso haja gestantes com edema pulmonar associado a
uma redução no volume de líquido amniótico (oligoamina) ou comprometimento funcional cardíaco, pois exerce importante
pré-eclâmpsia sobreposta, uma vez que esta condição em si benefícios tanto na pós quanto na pré-carga.48–50
determina a contração do volume circulatório. As exceções são
feito para casos de edema agudo de pulmão ou de insuficiência renal, Sulfato de magnésio
casos em que o diurético de escolha é a furosemida.39 Desde a publicação dos resultados do The Collaborative Eclamp-sia Trial –
Magpie Trial, o MgSO4 é considerado o medicamento de
Hipertensão Grave escolha para o tratamento da eclâmpsia iminente e da
O objetivo do tratamento é reduzir a PA em 15 a 25% e eclâmpsia.51 Revisões sistemáticas indicam que o magnésio
atingir valores de PA sistólica entre 140 mmHg e 150 mmHg, sulfato é mais seguro e eficaz que fenitoína, diazepam,
e valores de PA diastólica entre 90 mmHg e 100 mmHg. ou coquetel lítico (clorpromazina, prometazina e petidina) para prevenir
Independentemente do anti-hipertensivo utilizado, quedas abruptas da PA convulsões recorrentes na eclâmpsia, em
deve ser evitado devido aos riscos maternos (acidente vascular cerebral, infarto) além de ser de baixo custo, fácil administração e não
e riscos de reduzir demais a perfusão útero-placentária, causando sedação.52–54 Recentemente, a exposição fetal à terapia com
aumentando assim os efeitos negativos sobre o bem-estar fetal.2 sulfato de magnésio demonstrou ser uma arma útil
Uma vez que as reduções desejadas nas pressões sistólica e diastólica na redução de casos de paralisia cerebral e disfunção motora grave em
obtidos, o uso de anti-hipertensivos orais de manutenção é prematuros (< 32 semanas de gestação).3
iniciado ou otimizado rapidamente (ÿTabelas 3 e 4). Portanto, o uso de sulfato de magnésio é altamente recomendado para
casos de eclâmpsia iminente, eclâmpsia, HELLP
Hidralazina síndrome (15% desses pacientes desenvolvem eclâmpsia) e
A hidralazina é um vasodilatador periférico amplamente utilizado na pré-eclâmpsia com deterioração clínica e/ou laboratorial,
situação de pré-eclâmpsia para o tratamento agudo de doenças graves incluindo hipertensão de difícil controle (ÿTabela 5).
hipertensão.46 Sua ação máxima ocorre em 20 minutos, Os esquemas Pritchard e Zuspan são os principais
e o monitoramento da PA deve ser rigoroso, pois há riscos de para o uso de sulfato de magnésio. Eles devem ser adotados
Tabela 4 Regime de infusão recomendado para nitroprussiato de sódio
Dose desejada (mcg/Kg/min) 0,5 1,0 2,0 3,0 4,0 5,0
Peso do paciente 50kg 7,5 15,0 30,0 60,0 90,0 120,0 Taxa de infusão
9,0 18,0 36,0 72,0 108,0 144,0 (mL/h)
60kg
70kg 10,0 21,0 42,0 84,0 126,0 168,0
80kg 12,0 24,0 48,0 96,0 144,0 192,0
90kg 14,0 27,0 54,0 108,0 162,0 216,0
100kg 15,0 30,0 60,0 120,0 180,0 240,0
Do ponto de vista prático, a recomendação é iniciar com a dose mínima e aumentar 1 mL/h a cada 10 minutos. # Quando necessário, o
a dose máxima não deve ser utilizada por > 10 minutos e depois reduzida pela metade. O nitroprussiato deixa de agir 3 minutos após a interrupção do
infusão.
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
Pré-eclâmpsia/Eclâmpsia Peraçoli et al. 327
Tabela 5 Esquema de sulfato de magnésio para prevenção e tratamento da eclâmpsia
Esquema de sulfato de magnésio Dose inicial Dose de manutenção
Esquema Pritchard 4 g por via intravenosa (bolus) administrados 5 g por via intramuscular profunda a cada 4 horasb
Intravenoso e lentamentea þ 10 g por via intramuscular
intramuscular (5 g em cada nádega)b 4 g
Esquema Zuspan por via intravenosa (bolus) 1 g por via intravenosa por hora em
Exclusivamente intravenoso administrados lentamentea bomba de infusão contínua (CIP)c
a
Preparo da dose de ataque intravenosa: MgSO4 50% - 1 ampola contém 10mL com 5 g de MgSO4.
Diluir 8 mL de MgSO4 50% (4 g) em 12 mL de água destilada ou soro fisiológico. A concentração final será de 4 g/20mL. Infundir a solução por via
intravenosa lentamente (15–20 minutos).
Outra possibilidade: diluir 8 mL em 100 mL de soro fisiológico 0,9%. Infundir em bomba de infusão contínua a 300 mL/h. O volume total será infundido em
20 minutos.
b
Preparo da dose de manutenção – esquema de Pritchard: Utilizar 10 mL da ampola de MgSO4 50%. Outras apresentações não devem ser utilizadas para
este regime devido ao seu volume excessivo.
c
Preparo da dose de manutenção – Esquema Zuspan: Diluir 10mL de MgSO4 50% (1 ampola) em 490 mL de soro fisiológico 0,9%. A concentração
final será de 1 g/100mL. Infundir a solução por via intravenosa a uma taxa de 100 mL por hora.
de acordo com a experiência de cada serviço, pois são igualmente eficazes. recomendado para investigar complicações cerebrais, principalmente
hemorragias intracranianas.
O sulfato de magnésio heptahidratado (MgSO4.7H2O) deve ser utilizado – Em pacientes com insuficiência renal (creatinina 1,2 mg/dL), a dose de
com atenção à concentração disponível de magnésio: manutenção deve ser metade da dose recomendada. A infusão de sulfato
de magnésio deve ser interrompida somente se a diurese for < 25 mL/h.
– MgSO4 50% - ampola de 10 mL contém 5 g de magnésio
– Recomenda-se a manutenção do MgSO4 por 24 horas após a resolução da
– MgSO4 20% - ampola de 10 mL contém 2 g de magnésio
gestação ou após a última convulsão.
– MgSO4 10% - ampola de 10 mL contém 1 g de magnésio
Aspectos Relacionados ao Uso do Sulfato de Magnésio O obstetra não
Manejo Obstétrico
deve ter medo do uso do MgSO4, pois as chances de complicações Pré-eclâmpsia sem sinais de deterioração clínica e laboratorial
relacionadas a esse medicamento são raras e deixar de administrá-lo será De acordo com as melhores
muito mais imprudente do que qualquer risco dele. Alguns cuidados precisam evidências, recomendamos o manejo expectante apenas até 37 semanas de
ser seguidos: gestação. A partir deste momento e sempre que a pré-eclâmpsia for
diagnosticada a termo, está indicada a resolução da gestação, reduzindo
– Caso seja necessário encaminhar a gestante para outro serviço, o esquema assim os riscos maternos sem alterar os resultados perinatais.55–57
preferencial é o intramuscular (Pritchard), por ser mais seguro para o Obviamente, é necessário:
transporte.
– A concentração terapêutica do íon magnésio varia de 4 a 7 mEq/L (4,8 a
– Manter o controle da PA; –
8,4 mg/dL), o reflexo patelar é abolido com 8 a 10 mEq/L, e há risco de
Monitorar sinais e sintomas de eclâmpsia iminente; – Monitorar
parada respiratória a partir de 12 mEq/L . Uma dose inicial administrada
periodicamente as alterações laboratoriais (hemograma, função renal e
adequadamente não representa risco de intoxicação.
hepática). Recomenda-se reavaliação semanal ou diante de alterações
clínicas e/ou descontrole da PA; – Manter monitoramento do bem-estar e
Posteriormente, os seguintes parâmetros devem ser monitorados para
crescimento fetal.
manutenção da dose intravenosa ou aplicação de nova dose intramuscular:
Recomenda-se a combinação de avaliações biofísica (principalmente
reflexo patelar presente, frequência respiratória 16 irpm e diurese 25 mL/
cardiotocografia) e hemodinâmica (dopplervelocimetria). No entanto,
h. Caso ocorra alguma alteração nesses parâmetros, recomenda-se a
diferentes centros podem seguir protocolos específicos com base na
redução ou interrupção da infusão intravenosa e a não realização da dose
disponibilidade de métodos de avaliação.
intramuscular. Em seguida, são determinadas a concentração de MgSO4
e a função renal. Se os valores estiverem dentro dos limites da normalidade,
o tratamento deverá ser reiniciado. Gluconato de cálcio (1 g por via
intravenosa – 10 mL 10% – administrado lentamente) deve ser utilizado Pré-eclâmpsia com sinais ou sintomas de deterioração clínica e/ou
em casos de sinais de intoxicação por magnésio. laboratorial É importante ter em
mente que os sinais e sintomas de gravidade da pré-eclâmpsia são
frequentemente transitórios. A própria hipertensão arterial é um
– Nos casos de crises recorrentes, são administrados 2 g de MgSO4 por via exemplo, pois depois de controlada pode permanecer estável por
intravenosa (bolus) e a dose de 2 g/h é utilizada como manutenção. Se tempo variável. Assim, é sempre prudente instituir o tratamento
dois desses bolus não controlarem as convulsões, a droga de escolha pertinente a cada caso e reavaliar clínica e laboratorialmente a
será a fenilhidantoína em seu esquema clássico para tratamento de paciente antes de prosseguir com a indicação do parto.
convulsões. Nestes casos, também é
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
328 Pré-eclâmpsia/Eclâmpsia Peraçoli et al.
Dentro deste contexto, as situações de deterioração clínica proteção e deve ser usado para esse fim em idades gestacionais entre
que indicam a resolução da gestação são: 24 e < 32 semanas. Mesmo nos casos de indicação absoluta para
resolução da gestação, a estabilização clínica materna é obrigatória,
– síndrome HELLP; – principalmente com a introdução de MgSO4.
Eclâmpsia; –
Descolamento prematuro
da placenta; – Hipertensão refratária ao tratamento com três anti- Idade Gestacional entre 34 e 37 Semanas A
hipertensivos; – condução desses casos é a mesma descrita para idades
Edema pulmonar/comprometimento cardíaco; – gestacionais entre 24 e 34 semanas. Embora as complicações
Alterações laboratoriais progressivas (trombocitopenia, elevação de relacionadas à prematuridade sejam mais curtas após 34
enzimas hepáticas); – Insuficiência semanas, elas ainda existem, portanto diante da melhora
renal avaliada principalmente pela elevação progressiva dos níveis de clínica e laboratorial da mãe, e da vitalidade fetal preservada,
uréia e creatinina, oligúria e anasarca; – Alterações no bem-estar recomenda-se adiar o parto para o termo mais próximo.56
fetal.
Idade Gestacional Menos de 24 Semanas Nesta
Rota de entrega
idade gestacional, o manejo expectante está associado a elevada
mortalidade perinatal (> 80%) e morbidade e mortalidade materna (27– A via de parto é baseada na indicação obstétrica.
71%).58,59 Portanto, no caso de deterioração clínica, recomenda-se a O parto transpélvico é sempre desejado, tanto na prematuridade quanto
interrupção da gestação, uma vez que a viabilidade neonatal é baixa e no termo, sendo possível realizar os procedimentos de preparo do colo
está associada a diversas complicações e sequelas. É claro que tal uterino na presença de vitalidade fetal preservada. Porém, em casos de
decisão deve ser compartilhada com a paciente e sua família. pré-eclâmpsia com deterioração clínica e/ou laboratorial e cérvix
desfavorável, muitas vezes nos encontramos em situações de pouca
Mesmo com a interrupção da gestação, os cuidados maternos devem ser segurança para aguardar a evolução do trabalho de parto; portanto, a
mantidos. As recomendações são as seguintes: cesariana é justificada. O procedimento também é justificado por
alterações na vitalidade fetal.
Manter controle adequado da PA; Para
usar MgSO4;
Nos casos de pré-eclâmpsia sem sinais de deterioração, evidentemente
Fique atento a sinais e sintomas de eclâmpsia iminente; Manter
a termo com colo uterino desfavorável, está indicado o preparo do colo
monitoramento laboratorial de acordo com cada caso (contagem de
uterino com misoprostol ou com sonda de Foley para obter maior sucesso
plaquetas, função renal e hepática).
no parto vaginal. Aconselha-se atenção especial nos casos de uso de
Idade gestacional igual ou superior a 24 semanas e inferior ocitocina, pois este medicamento promove retenção hídrica e
a 34 semanas hiponatremia; portanto, devem ser utilizadas soluções concentradas e
Como a carga da prematuridade é muito elevada nesta fase, solução salina a 0,9%. Dessa forma, o abastecimento de água e as
a resolução da gestação só deve ocorrer se a paciente se concentrações de sódio são mantidos. Uma alternativa é utilizar 10 UI de
ocitocina em 500 mL de soro fisiológico, iniciando a infusão com 12 mL/
enquadrar nas alterações citadas. As diretrizes para esses casos são:
h. O fluxograma abaixo tenta orientar o manejo dos casos associando a
Manter controle adequado da PA; Para
clínica materna e a avaliação da vitalidade fetal (ÿFig. 2).
usar MgSO4. Caso não haja indicação absoluta para o parto, a
medicação pode ser administrada por 24 horas ou conforme
avaliação clínica; Fique atento a
Na síndrome HELLP, quando há indicação de parto cesáreo e a
sinais e sintomas de eclâmpsia iminente; Manter monitoramento
contagem de plaquetas é < 50.000/mm3 , recomendam-se os seguintes
laboratorial de acordo com cada caso (contagem de plaquetas, função
cuidados:
renal e hepática); Acompanhamento do bem-estar e
crescimento do feto; – avaliar coagulograma; –
realizar anestesia geral; – repor
Recomenda-se a combinação de avaliações biofísica (principalmente
plaquetas no procedimento cirúrgico. Normalmente, cinco unidades são
cardiotocografia) e hemodinâmica (dopplervelocimetria). Diferentes
suficientes; – realizar
centros podem seguir protocolos específicos com base na disponibilidade
a hemostasia com cuidado.
dos métodos utilizados:
– Terapia com corticosteróides para maturação pulmonar fetal Cuidado Puerperal
Betametasona (12 mg/via intramuscular a cada 24 horas/ por 48 No puerpério imediato é necessário:
horas) ou
Dexametasona (6 mg/via intramuscular a cada 12 horas/ por 48 horas). – Monitorar a PA a cada 4 horas, ou com maior frequência conforme
casos específicos. É prudente suprimir a avaliação noturna da PA se
A droga de escolha é a betametasona, e a dexametasona deve ser a paciente estiver controlada para permitir o repouso, dada a complexa
usada apenas na ausência de betametasona. Nestes casos, o uso do atividade inicial da maternidade que acaba de iniciar.
MgSO4 atua também no neuro-
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
Pré-eclâmpsia/Eclâmpsia Peraçoli et al. 329
Pré-eclâmpsia prematura
<24 semanas 24–37 semanas
Condições clínicas e Clínico e/ou Condições clínicas e Presença de sinais
laboratoriais estáveis deterioração laboratoriais estáveis e/ou sintomas de
laboratorial alterações clínicas e/ou
deterioração
laboratorial
Vitalidade Vitalidade fetal
Continue monitorando fetal preservada alterada
Considere parar
gravidez Administrar
sulfato de magnésio
O parto vaginal é Considere corticosteróide
fortemente
Parto a termo (ÿ 37 Continue monitorando terapia para maturidade
recomendado
semanas) pulmonar
(24–34 semanas)
Termo completo Considere
parto (ÿ o parto
Clínico e/ou
37 semanas) deterioração
laboratorial
Fetal preservado Fetal alterado
vitalidade vitalidade
Considere o parto Considerar
vaginal de acordo com cesariana
a segurança materna entrega
Figura 2 Fluxograma de condução dos casos de pré-eclâmpsia. A vitalidade fetal alterada é definida pela presença de Dopplervelocimetria das artérias umbilicais com
diástole zero ou reversa e/ou índice de pulsatilidade do canal venoso – IP > P95 de acordo com a idade gestacional e/ou cardiotocografia considerada alterada.
– Evitar o uso de anti-inflamatórios não esteroides para controle da – Na hipertensão grave, seguir as recomendações
dor, principalmente em pacientes com comprometimento da já administrado durante a gestação.
função renal e/ou com perda sanguínea significativa que possa – Atenção à deterioração clínica e/ou laboratorial. Recomenda-se
ter causado comprometimento renal. reavaliação laboratorial em até 24 horas pós-parto, e novos
– Evitar o uso de medicamentos destinados a suprimir a lactação, exames serão solicitados conforme cada caso.
como bromoergocriptina e cabergolina, pois estão associados ao
aumento do risco de eventos cerebrovasculares. – Pacientes com hipertensão pré-existente, que faziam uso de
– Nos casos de uso de sulfato de magnésio, manter a medicação medicação anti-hipertensiva e apresentavam bom controle da
por 24h. Caso a paciente apresente PA de difícil controle e/ou PA, devem reiniciá-la imediatamente após o parto se não houver
sinais e sintomas de eclâmpsia iminente, o sulfato de magnésio contraindicação à amamentação. Caso o paciente relate mau
também deve ser utilizado no puerpério devido ao risco persistente controle da PA com a medicação anterior, esta deverá ser
de convulsões, principalmente nos primeiros cinco dias. substituída. Porém, não introduzir diuréticos no período puerperal
– A manutenção ou introdução de anti-hipertensivos no puerpério dado o risco de redução do volume vascular e comprometimento
imediato é recomendada especialmente nos casos graves, a da amamentação.
menos que a PA seja < 110 70 mmHg. Além dos anti-hipertensivos – Pacientes com doença renal crônica precisam ser orientados
recomendados durante a gravidez, agora são permitidos conforme recomendações do nefrologista.
medicamentos proibidos para uso na gravidez. – Recomenda-se acompanhamento hospitalar até pelo menos o 3º
dia pós-parto, lembrando que a pressão circulatória
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
330 Pré-eclâmpsia/Eclâmpsia Peraçoli et al.
a dinâmica e a reabsorção de água no volume intravascular 12 Quinn MJ. Pré-eclâmpsia - A visão da “reinervação uterina”. Med Hipóteses
geralmente se restabelecem entre o 3º e o 5º dia. 2014;83(05):575–579. Doi: 10.1016/j.mehy.2014.08.020 13 Abou El Hassan
M, Diamandis EP, Karumanchi SA, Shennan AH, Taylor RN. Pré-eclâmpsia: uma
Assim, as altas precoces não permitem o monitoramento adequado
doença antiga com novas ferramentas para melhor diagnóstico e gestão de
desses eventos.
riscos. 61(05):694–698.
– Mesmo após a alta hospitalar, os pacientes precisam ser avisados da Doi: 10.1373/clinchem.2014.230565
possibilidade de complicações e submetidos a reavaliação em 7 14 Tanrikulu L, Naraghi R, Ernst V, et al. Compressão neurovascular da medula
dias. oblonga - associação para hipertensão induzida pela gestação. Hipóteses
Médicas 2015;84:605–610. Doi: 10.1016/j. mehy.2015.03.024 15 Gathiram P,
– Todas as pacientes que tiveram pré-eclâmpsia devem ser alertadas
Moodley J. Pré-
sobre o risco de desenvolver doenças cardiovasculares e renais. O
eclâmpsia: sua patogênese e fisiopatologia. Cardiovasc J Afr 2016;27(02):71–78.
potencial impacto negativo ao longo da vida da mulher exige um Doi: 10.5830/CVJA-2016-009 16 Brew O, Sullivan MH, Woodman A.
melhor acompanhamento multidisciplinar, incluindo o controle da PA, Comparação da expressão
da função renal e dos perfis lipídico e glicêmico,60 bem como gênica placentária normal e pré-eclâmptica: uma revisão sistemática com meta-
mudança de estilo de vida (atividade física, equilíbrio dieta). análise. PLoS One 2016;11(08):e0161504. Doi: 10.1371/journal.pone.0161504
17 Cunningham GF, Leveno KJ, Bloom SL, et al. Obstetrícia Williams. 24ª
edição. Nova York, NY: McGraw-Hill
Education; 2014 18 Ngene NC, Moodley J. Papel dos fatores angiogênicos na
Conflitos de Interesses patogênese e manejo da pré-eclâmpsia. Int J Gynaecol Obstet
2018;141(01):5–13. Doi: 10.1002/ijgo.12424
O presente manuscrito foi elaborado por membros da Comissão
Nacional Especializada em Hipertensão na Gestação da Federação
Brasileira das Associações de Ginecologia e Obstetrícia 19 Redman CW, Sargent IL. Últimos avanços na compreensão da pré-eclâmpsia.
(FEBRASGO). Os autores não participaram do processo de Ciência 2005;308(5728):1592–1594. Doi: 10.1126/ciência.1111726
avaliação, respeitando assim os preceitos éticos avaliativos de
20 Jauniaux E, Burton GJ. [O papel do estresse oxidativo nas doenças da
publicação de artigos científicos.
gravidez relacionadas à placenta]. J Gynecol Obstet Biol Reprod (Paris)
2016;45(08):775–785. Doi: 10.1016/j.jgyn.2016.02.012 21 Walsh SW.
Obesidade: um fator de risco para pré-eclâmpsia. Tendências Endocri-nol Metab
2007;18(10):365–370. Doi: 10.1016/j.tem.2007.09.003 22 Spradley FT, Palei
AC, Granger JP. Aumento do risco de desenvolvimento de pré-eclâmpsia em
Referências gestações obesas: avaliando os mecanismos. Am J Physiol Regul Integr
1 Colégio Americano de Obstetras e Ginecologistas; Força-Tarefa sobre Comp Physiol 2015;309 (11):R1326–R1343. Doi: 10.1152/ajpregu.00178.2015
Hipertensão na Gravidez. Hipertensão na gravidez. Relatório da Força-Tarefa 23 Villa PM, Marttinen P, Gillberg J, et al. Análise de agrupamento
sobre Hipertensão na Gravidez do Colégio Americano de Obstetras e para estimar o risco de pré-eclâmpsia no estudo de alto risco de Predição e
Ginecologistas. Obstet Gynecol 2013;122(05): 1122–1131. Doi: Prevenção de Pré-eclâmpsia e Restrição de Crescimento Intrauterino
10.1097/01.AOG.0000437382.03963.88 2 Amaral LM, Wallace K, (PREDO). PLoS One 2017;12(03):e0174399. Doi: 10.1371/journal.pone.0174399
Owens M, LaMarca B. Fisiopatologia e manejo clínico atual da pré-eclâmpsia.
Curr Hipertens Rep 2017;19(08):61. Doi: 10.1007/s11906-017-0757-7 3
Norwitz ER. Eclampsia. Dezembro de 2017https://www.uptodate. 24 Womack J, Tien PC, Feldman J, et al. Obesidade e contagem de células
com/conteúdo/eclâmpsia. Acessado em 27 de dezembro de 2017. imunológicas em mulheres. Metabolismo 2007;56(07):998–1004. Doi: 10.1016/
j. metabólico.2007.03.008
4 Abalos E, Cuesta C, Grosso AL, Chou D, Say L. Estimativas globais e regionais 25 Sim IL, Lager S, Ramirez VI, et al. O aumento do índice de massa corporal
de pré-eclâmpsia e eclâmpsia: uma revisão sistemática. materna está associado à inflamação sistêmica na mãe e à ativação de vias
Eur J Obstet Gynecol Reprod Biol 2013;170(01):1–7. Doi: 10.1016/ inflamatórias placentárias distintas. Biol Reprod 2014;90(06):129. Doi: 10.1095/
j.ejogrb.2013.05.005 biolreprod.113.116186 26 Brown MA, Magee LA, Kenny LC, et al; Sociedade
5 Sibai BM. Profilaxia com sulfato de magnésio na pré-eclâmpsia: Internacional para o Estudo da Hipertensão na Gravidez (ISSHP). Distúrbios
Lições aprendidas com ensaios recentes. Am J Obstet Gynecol hipertensivos da gravidez: classificação, diagnóstico e recomendações de
2004;190 (06):1520–1526. Doi: 10.1016/j.ajog.2003.12.057 manejo do ISSHP para a prática internacional. Hipertensão 2018; 72(01):24–
6 Giordano JC, Parpinelli MA, Cecatti JG, et al. O fardo da eclâmpsia: resultados 43. Doi: 10.1161/HYPERTENSIONAHA.117.10803 27 Relatório do Grupo de
de um estudo multicêntrico sobre vigilância da morbidade materna grave no Trabalho do Programa Nacional de Educação sobre Hipertensão
Brasil. PLoS One 2014;9(05): e97401. Doi: 10.1371/journal.pone.0097401 Arterial sobre Pressão Alta na Gravidez. Am J Obstet Gynecol 2000;183(01):S1–
S22. Doi: 10.1067/mob.2000.107928 28 von Dadelszen P, Magee LA, Roberts
7 Organização Mundial da Saúde. Recomendações da OMS para Prevenção e JM. Subclassificação da pré-eclâmpsia. Hipertensão Gravidez
Tratamento da Pré-Eclâmpsia e Eclâmpsia. Genebra: Organização Mundial 2003;22(02):143–148. Doi: 10.1081/PRG-120021060 29 Huppertz B. Origens
da Saúde; 2011 placentárias da pré-eclâmpsia: desafiando a hipótese atual. Hipertensão
8 Duley L. O impacto global da pré-eclâmpsia e da eclâmpsia. Semin Perinatol 2008;51(04):970–975. Doi:
2009;33(03):130–137. Doi: 10.1053/j.semperi.2009.02.010 9 Ananth CV, 10.1161/HYPERTENSIONAHA.107.107607 30 Murphy DJ, Stirrat GM. Mortalidade
Vintzileos AM. Parto prematuro com indicação médica: reconhecendo a e morbidade associadas à pré-eclâmpsia de início precoce. Hipertensão
importância do problema. Clin Perinatol 2008; 35(01):53–67, viii. Doi: 10.1016/ Gravidez 2000;19(02): 221–231. Doi: 10.1081/
j.clp.2007.11.001 10 Maynard SE, Min JY, Merchan J, et al. PRG-100100138 31 Ness RB, Sibai BM. Componentes compartilhados e díspares
O excesso de tirosina quinase 1 semelhante a fms solúvel na placenta (sFlt1) das fisiopatologias da restrição do crescimento fetal e pré-eclâmpsia.Am J
pode contribuir para a disfunção endotelial, hipertensão e proteinúria na pré- Obstet Gynecol 2006;195(01):40–49. Doi:
eclâmpsia. J Clin Invest 2003;111(05):649–658. Doi: 10.1172/JCI17189 11 10.1016/j.ajog.2005.07.049 32 Sibai B, Dekker G, Kupferminc M. Pré-eclâmpsia.
Roberts JM, Hubel CA. O modelo de pré-eclâmpsia em Lancet 2005;365 (9461):785–799. Doi: 10.1016/S0140-6736(05)17987-2
dois estágios: variações do tema. Placenta 2009;30(Supl A):S32–S37.
Dois: 10.1016/j.placenta.2008.11.009
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
Pré-eclâmpsia/Eclâmpsia Peraçoli et al. 331
33 Wright WL. Complicações neurológicas em gestantes gravemente 48 Sass N, Itamoto CH, Silva MP, Torloni MR, Atallah AN. O nitroprussiato
enfermas. Handb Clin Neurol 2017;141:657–674. Doi: 10.1016/ de sódio mata bebês? Uma revisão sistemática. São Paulo Med J
B978-0-444-63599-0.00035-1 34 2007;125(02):108–111. Doi: 10.1590/S1516-31802007000200008 49
Duckitt K, Harrington D. Fatores de risco para pré-eclâmpsia na reserva Magee LA, Pels A, Helewa M, Rey E, von Dadelszen P; Grupo de Trabalho
pré-tal: revisão sistemática de estudos controlados. BMJ 2005; Canadense sobre Distúrbios Hipertensivos da Gravidez. Diagnóstico,
330(7491):565. Doi: 10.1136/bmj.38380.674340.E0 35 avaliação e manejo dos distúrbios hipertensivos da gravidez: resumo
von Dadelszen P, Payne B, Li J, et al; Grupo de Estudos PIERS. Predição executivo. J Obstet Gynaecol Can 2014;36 (05):416–441. Doi: 10.1016/
de resultados maternos adversos na pré-eclâmpsia: desenvolvimento S1701-2163(15)30588-0 50 Comitê de Prática Obstétrica.
e validação do modelo fullPIERS. Lancet 2011;377 (9761):219–227. Parecer do Comitê nº 692: terapia emergente para hipertensão grave de
Doi: 10.1016/S0140-6736(10)61351-7 36 Henderson JT, início agudo durante a gravidez e no período pós-parto. Obstet Gynecol
Whitlock EP, O'Connor E, Senger CA, Thompson JH, Rowland MG. 2017;129 (04):e90–e95. Doi: 10.1097/AOG.0000000000002019 51
Aspirina em baixas doses para prevenção da morbidade e mortalidade Qual anticonvulsivante para mulheres com eclâmpsia?
por pré-eclâmpsia: uma revisão sistemática de evidências para a Força- Evidências do Estudo Colaborativo de Eclâmpsia. Lancet
Tarefa de Serviços Preventivos dos EUA. Ann Intern Med 2014;160 1995;345(8963):1455- –1463. Doi: 10.5555/uri:pii:S0140673695910344
(10):695–703. Doi: 10.7326/M13-2844
37 Hofmeyr GJ, Lawrie TA, Atallah AN, Duley L, Torloni MR. Suplementação 52 Duley L, Gulmezoglu AM. Sulfato de magnésio versus coquetel lítico
de cálcio durante a gravidez para prevenção de distúrbios hipertensivos para eclâmpsia. Cochrane Database Syst Rev 2001;(01): CD002960.
e problemas relacionados. Cochrane Database Syst Rev 2014; Doi: 10.1002/14651858.CD002960 53 Duley L,
(06):CD001059. Doi: 10.1002/14651858.CD001059.pub4 38 Regitz- Henderson-Smart D. Sulfato de magnésio versus diaze-pam para
Zagrosek V, Blomstrom Lundqvist C, Borghi C, et al; Sociedade Europeia eclâmpsia. Cochrane Database Syst Rev 2003;(04): CD000127. Doi:
de Ginecologia (ESG); Associação Europeia de Cardiologia Pediátrica 10.1002/14651858.CD000127 54 Duley L,
(AEPC); Sociedade Alemã de Medicina de Género (DGesGM); Comitê Henderson-Smart D. Sulfato de magnésio versus fenitoína para eclâmpsia.
ESC para Diretrizes Práticas. Diretrizes da ESC sobre o Cochrane Database Syst Rev 2003;(04): CD000128. Doi:
gestão de doenças cardiovasculares durante a gravidez: Grupo de Trabalho 10.1002/14651858.CD000128 55 van der Tuuk K,
para a Gestão de Doenças Cardiovasculares durante a Gravidez da Holswilder-Olde Scholtenhuis MA, Koopmans CM, et al; Grupo de estudo
Sociedade Europeia de Cardiologia (ESC). Eur Heart J 2011;32(24):3147– HYPITAT. Predição do desfecho neonatal em mulheres com hipertensão
3197. Doi: 10.1093/eurheartj/ehr218 39 Meher S, Abalos E, gestacional ou pré-eclâmpsia leve após 36 semanas de gestação. J
Carroli G. Repouso no leito com ou sem hospitalização por hipertensão durante Matern Fetal Neonatal Med 2015;28(07): 783–789. Doi:
a gravidez. Cochrane Database Syst Rev 2005;(04):CD003514. Doi: 10.3109/14767058.2014.935323 56 BroekhuijsenK,
10.1002/14651858.CD003514.pub2 40 Abalos E, Duley L, Steyn DW. van Baaren GJ, van PampusMG, et al;grupo de estudo HYPITAT-II. Parto
Terapia medicamentosa anti-hipertensiva para hipertensão leve a moderada imediato versus monitoramento expectante para distúrbios hipertensivos
durante a gravidez. Sistema de banco de dados Cochrane Rev 2014; da gravidez entre 34 e 37 semanas de gestação (HYPITAT-II): um
(02):CD002252. Doi: 10.1002/14651858.CD002252.pub3 41 Webster LM, ensaio clínico aberto, randomizado e controlado. Lanceta 2015;
Conti-Ramsden F, Seed PT, Webb AJ, Nelson-Piercy C, Chappell LC. Impacto 385(9986):2492–2501. Doi: 10.1016/S0140-6736(14)61998-X
do tratamento anti-hipertensivo nos resultados maternos e perinatais na 57 Guida JPS, Surita FG, Parpinelli MA, Costa ML. Pré-eclâmpsia
gravidez complicada por hipertensão crônica: uma revisão sistemática e prematura e momento do parto: uma revisão sistemática da literatura.
meta-análise. J Am Heart Assoc 2017;6(05):e005526. Doi: 10.1161/ Rev Bras Ginecol Obstet 2017;39(11):622–631. Doi: 10.1055/s-0037-
JAHA.117.005526 42 Magee LA, von Dadelszen P, Singer J, et al; 1604103
Grupo de Estudos CHIPS. O 58 Magee LA, Hall D, van der Merwe JL, Qureshi R, Rey E, Escobar
ensaio clínico randomizado CHIPS (Estudo de Controle de Hipertensão na Vidarte MF. Fluidos, medicamentos e transfusões. In: Magee LA, von
Gravidez): a hipertensão grave é apenas uma pressão arterial elevada? Dadelszen P, Stones W, Mathai M, eds. O Manual FIGO de Hipertensão
Hipertensão 2016;68(05):1153–1159. Doi: 10.1161/ na Gravidez: um Guia Baseado em Evidências para Monitoramento,
HIPERTENSÃOAHA.116.07862 Prevenção e Tratamento. Londres: Biblioteca Global de Medicina
43 von Dadelszen P, Magee LA. Queda na pressão arterial média e Feminina; 2016:133–166
restrição do crescimento fetal na hipertensão gestacional: uma análise 59 Ganzevoort W, Sibai BM. Manejo temporizante versus manejo
atualizada de metaregressão. J Obstet Gynaecol Can 2002;24(12):941–945. intervencionista (pré-termo e a termo). Melhor prática Res Clin Obstet
Dois: 10.1016/S1701-2163(16)30592-8 Gynaecol 2011;25(04):463–476. Doi: 10.1016/j. bpobgyn.2011.01.004
44 Cooper WO, Hernandez-Diaz S, Arbogast PG, et al. Principais
malformações congênitas após exposição a inibidores da ECA no 60 Mosca L, Benjamin EJ, Berra K, et al. Diretrizes baseadas na eficácia
primeiro trimestre. N Engl J Med 2006;354(23):2443–2451. Doi: para a prevenção de doenças cardiovasculares em mulheres –
10.1056/NEJMoa055202 atualização de 2011: uma diretriz da American Heart Association.
45 Collins R, Yusuf S, Peto R. Visão geral de ensaios randomizados de Circulação 2011;123(11):1243–1262. Doi: 10.1161/
diuréticos na gravidez. Br Med J (Clin Res Ed) 1985;290 (6461):17–23. CIR.0b013e31820faaf8 61 Maxwell MH, Waks AU, Schroth PC, Karam M,
Doi: 10.1136/bmj.290.6461.17 Dornfeld LP. Erro na medida da pressão arterial devido ao tamanho
46 Colégio Americano de Obstetras e Ginecologistas. Parecer do comitê incorreto do manguito em pacientes obesos. Lancet 1982;2(8288):33–
ACOG nº. 560: Partos prematuros tardios e prematuros com indicação 36. Doi: 10.1016/S0140-6736 (82)91163-1
médica. Obstet Gynecol 2013;121(04):908–910. Doi: 10.1097/01. 62 Secretaria da Saúde do Estado de São Paulo. Coordenadoria de
AOG.0000428648.75548.00 Planejamento em Saúde. Assessoria Técnica em Saúde da Mulher.
47 Também GT, Colina JB. Crise hipertensiva durante a gravidez e pós-parto. Atenção à Gestante e à Puérpera no SUS-SP: Manual Técnico do Pré-
Semin Perinatol 2013;37(04):280–287. Doi: 10.1053/j.semperi.2013.04.007 Natal e Puerpério. São Paulo, SP: SES/SP; 2010
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Machine Translated by Google
332 Pré-eclâmpsia/Eclâmpsia Peraçoli et al.
Anexo A Correção da pressão arterial de acordo com o
circunferência do braço do paciente
Circunferência do braço: PA sistólica: PA diastólica:
cm mmHg mmHg
20 11 º7
22 9º +6
24 7º +4
26 5º +3
28 3º +2
30 0 0
32 2 1
34 4 3
36 6 4
38 8 6
40 10 7
42 12 9
44 14 10
46 16 11
48 18 13
50 21 14
Source: Maxwell et al61 and Secretaria de Estado da Saúde de São
Paulo.62
Rev Bras Ginecol Obstet Vol. 41 Nº 5/2019
Você também pode gostar
- Tratamento Da Pré-Eclâmpsia Baseado em EvidenciasDocumento10 páginasTratamento Da Pré-Eclâmpsia Baseado em Evidenciasdee.marquees10Ainda não há avaliações
- Projeto 3.0Documento15 páginasProjeto 3.0Brenda ConceicaoAinda não há avaliações
- Enfermeiros e a DHEG na Atenção BásicaDocumento4 páginasEnfermeiros e a DHEG na Atenção BásicaCarla GuedelhaAinda não há avaliações
- Predição de pré-eclâmpsia: marcadores bioquímicos e fatores de riscoDocumento12 páginasPredição de pré-eclâmpsia: marcadores bioquímicos e fatores de riscoFernando MaiondeAinda não há avaliações
- Pre EclampsiaDocumento24 páginasPre EclampsiaLuiza AraujoAinda não há avaliações
- Resumo: Trabalho de Parto Prematuro: Predição e PrevençãoDocumento7 páginasResumo: Trabalho de Parto Prematuro: Predição e PrevençãoEliane BarrosAinda não há avaliações
- Avaliação da vitalidade fetal antepartoDocumento14 páginasAvaliação da vitalidade fetal antepartoErton CésarAinda não há avaliações
- Pré-eclâmpsia: protocolo clínico emDocumento60 páginasPré-eclâmpsia: protocolo clínico emJéssika AlineAinda não há avaliações
- Prolapso genital: revisão sobre fatores de risco e tratamentoDocumento9 páginasProlapso genital: revisão sobre fatores de risco e tratamentoEduarda NegreirosAinda não há avaliações
- Conhecimento de enfermeiras sobre agravos à saúde de recém-nascidos relacionados à hipertensão na gravidezDocumento10 páginasConhecimento de enfermeiras sobre agravos à saúde de recém-nascidos relacionados à hipertensão na gravidezvalcleia alvesAinda não há avaliações
- Pré-eclampsia - Protocolo RBEHG 2023Documento63 páginasPré-eclampsia - Protocolo RBEHG 2023Patrícia SchwenckAinda não há avaliações
- 143203-Texto Do Artigo-296457-2-10-20180614 PDFDocumento9 páginas143203-Texto Do Artigo-296457-2-10-20180614 PDFLayla GuimarãesAinda não há avaliações
- Pré-eclâmpsia Congresso EnfermagemDocumento4 páginasPré-eclâmpsia Congresso EnfermagemEdson MiguelAinda não há avaliações
- Pré Eclampsia _ TCC.wordDocumento14 páginasPré Eclampsia _ TCC.wordlucaspaulinobraAinda não há avaliações
- Aula Pré NatalDocumento70 páginasAula Pré NatalIsabella AlmeidaAinda não há avaliações
- Eduardo, Prevalência Dos Fatores de Risco Materno Nas Respostas Anormais Dos Reflexos Primitivos em Neonatos PrematurosDocumento13 páginasEduardo, Prevalência Dos Fatores de Risco Materno Nas Respostas Anormais Dos Reflexos Primitivos em Neonatos PrematurosAlfio GomezAinda não há avaliações
- Estudo sobre a importância do cuidado pré e pós-natal em cadelas para a sobrevivência dos neonatosNo EverandEstudo sobre a importância do cuidado pré e pós-natal em cadelas para a sobrevivência dos neonatosAinda não há avaliações
- Revisão para 2° Avaliação Saúde Da MulherDocumento14 páginasRevisão para 2° Avaliação Saúde Da MulhergustavoteixeiraAinda não há avaliações
- Emergência hipertensiva: Síndrome HellpDocumento17 páginasEmergência hipertensiva: Síndrome HellpJosé RiadroAinda não há avaliações
- UCVII Problema 1.Documento10 páginasUCVII Problema 1.LiaAinda não há avaliações
- Efeitos Maternos do Clampeamento Tardio do Cordão UmbilicalNo EverandEfeitos Maternos do Clampeamento Tardio do Cordão UmbilicalAinda não há avaliações
- Gastrosquise: Avaliação Pré-Natal Dos Fatores Prognósticos para Sobrevida Pós-NatalDocumento9 páginasGastrosquise: Avaliação Pré-Natal Dos Fatores Prognósticos para Sobrevida Pós-NatalLolaSilvaAinda não há avaliações
- Resumo: Predição e Prevenção Do Parto Pré-TermoDocumento10 páginasResumo: Predição e Prevenção Do Parto Pré-TermoEliane BarrosAinda não há avaliações
- Artigo Deslocamento de Placenta PreviaDocumento4 páginasArtigo Deslocamento de Placenta PreviaAline MostaroAinda não há avaliações
- Pré-Natal de Baixo RiscoDocumento53 páginasPré-Natal de Baixo Risconatanaron72Ainda não há avaliações
- Ectopica FebrasgoDocumento6 páginasEctopica FebrasgoMisrelma BessaAinda não há avaliações
- The Etiology of Preeclampsia - TRADUÇÃODocumento44 páginasThe Etiology of Preeclampsia - TRADUÇÃORaquel BaldiAinda não há avaliações
- Medidas Preventivas Das Sindromes Hipertensivas Da Gravidez Na Atencao PrimariaDocumento12 páginasMedidas Preventivas Das Sindromes Hipertensivas Da Gravidez Na Atencao PrimariaWeslley FerreiraAinda não há avaliações
- Resumo Obstetricia 2 Expandido AlteradoDocumento3 páginasResumo Obstetricia 2 Expandido AlteradostudybyadrianAinda não há avaliações
- Captura de Tela 2023-03-05 À(s) 19.52.43Documento78 páginasCaptura de Tela 2023-03-05 À(s) 19.52.43Maria de Jesus Alves de Araújo AraújoAinda não há avaliações
- Assistência de enfermagem na hemorragia pós-partoDocumento17 páginasAssistência de enfermagem na hemorragia pós-partoThamylle NeryAinda não há avaliações
- Sindrome Do Ovario Poliquistico Diagnostico Da AdolescenciaDocumento40 páginasSindrome Do Ovario Poliquistico Diagnostico Da AdolescenciaSpikeBlckAinda não há avaliações
- Evidências Científicas Acerca Do CuiDocumento16 páginasEvidências Científicas Acerca Do CuiscorpioncellceAinda não há avaliações
- Assistência de enfermagem na hipertensão gestacional e pré-eclâmpsiaDocumento2 páginasAssistência de enfermagem na hipertensão gestacional e pré-eclâmpsiaHospital Sao CarlosAinda não há avaliações
- RBGO Contracep+º+úo PuerperalDocumento10 páginasRBGO Contracep+º+úo PuerperalAndré FariasAinda não há avaliações
- Principais Patologias GravidezDocumento50 páginasPrincipais Patologias GravidezMicasAinda não há avaliações
- Cópia de Trabalho Integração FlavianeDocumento13 páginasCópia de Trabalho Integração FlavianeJenifer SchmidtAinda não há avaliações
- 1 - Caderno de Obstetrícia - CDocumento46 páginas1 - Caderno de Obstetrícia - CRaissa Martins50% (2)
- Hipertensão Arterial Na GestaçãoDocumento18 páginasHipertensão Arterial Na GestaçãoWaldecyr Iuata CardosoAinda não há avaliações
- Assistencia de Enfermagem As Mulheres Com Pré-EclapsiaDocumento6 páginasAssistencia de Enfermagem As Mulheres Com Pré-EclapsiascorpioncellceAinda não há avaliações
- Aula 1 GODocumento30 páginasAula 1 GOCarol KappaunAinda não há avaliações
- Protocolo PrematuridadeDocumento17 páginasProtocolo PrematuridadeJúlia BarretoAinda não há avaliações
- 1 CFO I - 20140106 - Trabalho Sobre Pré Eclampsia e Eclampsia - ApresentaçãoDocumento26 páginas1 CFO I - 20140106 - Trabalho Sobre Pré Eclampsia e Eclampsia - ApresentaçãoVagner GavioliAinda não há avaliações
- Avaliação Biofisica Complementar Da Vitalidade Fetal (Completo)Documento10 páginasAvaliação Biofisica Complementar Da Vitalidade Fetal (Completo)Arthur AlberthAinda não há avaliações
- TEP: Título de Especialista em Pediatria: Guia de estudo em pediatria, neonatologia e medicina para adolescentesNo EverandTEP: Título de Especialista em Pediatria: Guia de estudo em pediatria, neonatologia e medicina para adolescentesBenito LorençoNota: 5 de 5 estrelas5/5 (1)
- The International Federation of Gynecology and Obstetrics (FIGO) Initiative On Pre-Eclampsia A Pragmatic Guide For First-Trimester Screening and Prevention - En.ptDocumento33 páginasThe International Federation of Gynecology and Obstetrics (FIGO) Initiative On Pre-Eclampsia A Pragmatic Guide For First-Trimester Screening and Prevention - En.ptalan magno lopes silvaAinda não há avaliações
- Listeriose Na GravidezDocumento3 páginasListeriose Na GravidezSiluana Benvindo FerreiraAinda não há avaliações
- Algoritmo Diabetes Gestacional 2011 PDFDocumento11 páginasAlgoritmo Diabetes Gestacional 2011 PDFromulo100% (1)
- Assistência Da Enfermagem Na Pré-Eclampsia e EclampsiaDocumento11 páginasAssistência Da Enfermagem Na Pré-Eclampsia e EclampsiaIracema QueirozAinda não há avaliações
- Pré-eclâmpsia pós-parto aumenta riscos de complicaçõesDocumento15 páginasPré-eclâmpsia pós-parto aumenta riscos de complicaçõescyberAinda não há avaliações
- Consulta Pre ConcepcionalDocumento6 páginasConsulta Pre ConcepcionalVictor1999vAinda não há avaliações
- Guias de Pré Natal de Alto RiscoDocumento16 páginasGuias de Pré Natal de Alto RiscoJoão VitorAinda não há avaliações
- Estudo de caso sobre paciente com apendicite e transtorno inflamatório pélvicoDocumento9 páginasEstudo de caso sobre paciente com apendicite e transtorno inflamatório pélvicopedro athayde mendozaAinda não há avaliações
- Gastrosquise: fatores prognósticos para óbito em recém-nascidosDocumento87 páginasGastrosquise: fatores prognósticos para óbito em recém-nascidosGabriel TavaresAinda não há avaliações
- Caderno sem título (12)-1 3Documento18 páginasCaderno sem título (12)-1 3lovatozueraAinda não há avaliações
- INTRODUÇÃODocumento13 páginasINTRODUÇÃODanieli de Melo Oliveira DaniAinda não há avaliações
- Rastreamento da Pré-eclâmpsiaDocumento4 páginasRastreamento da Pré-eclâmpsiaFabio Grimaldi MoreiraAinda não há avaliações
- E-Book Pediatria FinalizadoDocumento69 páginasE-Book Pediatria FinalizadoBruno MeloAinda não há avaliações
- Endometriose PDFDocumento10 páginasEndometriose PDFSuellen GóisAinda não há avaliações
- CENTRALIZAÇÃO FETALDocumento12 páginasCENTRALIZAÇÃO FETALkellyf.pitangaAinda não há avaliações
- Protocolo Time Resposta Rápida Pediatria/ObstetríciaDocumento10 páginasProtocolo Time Resposta Rápida Pediatria/ObstetríciaDejair Rodolfi100% (1)
- Para Além Da DMDocumento1 páginaPara Além Da DMAndré FernandesAinda não há avaliações
- Introdução à PatologiaDocumento43 páginasIntrodução à PatologiaSebitoAinda não há avaliações
- Neuroacantocitose: distúrbios comportamentais e do movimentoDocumento2 páginasNeuroacantocitose: distúrbios comportamentais e do movimentoJohnny SbampatoAinda não há avaliações
- Ficha de AnameneseDocumento4 páginasFicha de AnameneseNatta ApucaranaAinda não há avaliações
- HiperadrenocorticismoDocumento3 páginasHiperadrenocorticismoNicolliAinda não há avaliações
- Introdução à Semiologia PsicopatológicaDocumento5 páginasIntrodução à Semiologia PsicopatológicaCarlos Alberto100% (1)
- Parasitologia (AV)Documento2 páginasParasitologia (AV)dieilaemurilo.26Ainda não há avaliações
- DI pós-traumáticoDocumento4 páginasDI pós-traumáticoAlice ReisAinda não há avaliações
- Protocolo de Regulação de Acesso para Tratamento de CâncerDocumento7 páginasProtocolo de Regulação de Acesso para Tratamento de CâncerbeatrizsdiasAinda não há avaliações
- Câncer de cólon: definição, etiologia, epidemiologia, fatores de risco, diagnóstico e tratamentoDocumento65 páginasCâncer de cólon: definição, etiologia, epidemiologia, fatores de risco, diagnóstico e tratamentoThiago Luiz MariniAinda não há avaliações
- Resumão - Procedimentos, 3º PeríodoDocumento20 páginasResumão - Procedimentos, 3º PeríodoPaloma CavalcantiAinda não há avaliações
- Cuidados com acessos venosos periféricosDocumento46 páginasCuidados com acessos venosos periféricosDaniele SilvaAinda não há avaliações
- Avaliação II - ESM - Questões Aula 1Documento5 páginasAvaliação II - ESM - Questões Aula 1Pedro Augusto OliveiraAinda não há avaliações
- Banhos & Ervas PDFDocumento33 páginasBanhos & Ervas PDFSilvio SgarbiAinda não há avaliações
- Sintomas respiratórios em 4 pacientesDocumento2 páginasSintomas respiratórios em 4 pacienteshenriqueAinda não há avaliações
- Radiografia Tórax NormalDocumento16 páginasRadiografia Tórax NormaldecoswarAinda não há avaliações
- Laudo ExameDocumento1 páginaLaudo ExameEmidyo MakesAinda não há avaliações
- Aula EsquistossomoseDocumento51 páginasAula Esquistossomoseapi-3703629100% (3)
- CISTOTOMIADocumento3 páginasCISTOTOMIAMarcy Araujo100% (1)
- Trabalho - TeptDocumento12 páginasTrabalho - TeptRonebesCarneiro100% (1)
- Cuidados de enfermagem para paciente com jejunostomia, CVP e portocathDocumento8 páginasCuidados de enfermagem para paciente com jejunostomia, CVP e portocathRafael PeresAinda não há avaliações
- Treinamento BenzenoDocumento19 páginasTreinamento BenzenoLuiz Carlos DiasAinda não há avaliações
- Avaliação físicaDocumento7 páginasAvaliação físicaBrenda FerreiraAinda não há avaliações
- Anemias Hemolíticas Por Defeitos Enzimáticos Do EritrócitoDocumento18 páginasAnemias Hemolíticas Por Defeitos Enzimáticos Do EritrócitoGiulia BarazzettiAinda não há avaliações
- Avaliação Doença Laboral e OcupacionalDocumento2 páginasAvaliação Doença Laboral e OcupacionalTereza Cristina Lima CostaAinda não há avaliações
- Síndrome Tóxica Do Segmento Anterior Após Cirurgias de Catarata Implicações para EnfermagemDocumento8 páginasSíndrome Tóxica Do Segmento Anterior Após Cirurgias de Catarata Implicações para EnfermagemDINARDINHOAinda não há avaliações
- Ultra-som obstétrico: avaliação fetal e gestacionalDocumento5 páginasUltra-som obstétrico: avaliação fetal e gestacionalKaline AlencarAinda não há avaliações
- Análises toxicológicas: Toxicologia medicamentosa e intoxicação por automedicaçãoDocumento30 páginasAnálises toxicológicas: Toxicologia medicamentosa e intoxicação por automedicaçãoAna Laura SantosAinda não há avaliações
- Estudo Dirigido OdontogeriatriaDocumento18 páginasEstudo Dirigido Odontogeriatriajosias schaefferAinda não há avaliações