Escolar Documentos
Profissional Documentos
Cultura Documentos
2022aclshandbookportugus 221028080512 A8f65de3 2
Enviado por
anajanainafmoTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
2022aclshandbookportugus 221028080512 A8f65de3 2
Enviado por
anajanainafmoDireitos autorais:
Formatos disponíveis
Machine Translated by Google
1
CAPÍTULO
INTRODUÇÃO
PARA ACLS
O objetivo do Suporte Avançado de Vida Cardiovascular (ACLS) é alcançar o melhor resultado possível para indivíduos
que estão passando por um evento com risco de vida. ACLS é uma série de respostas baseadas em evidências
simples o suficiente para serem memorizadas e lembradas em momentos de estresse. Esses protocolos ACLS foram
desenvolvidos por meio de pesquisas, estudos de casos de pacientes, estudos clínicos e opiniões de especialistas na
área. O padrão ouro nos Estados Unidos e em outros países é o currículo do curso publicado pelo International Liaison
Committee on Resuscitation (ILCOR).
Anteriormente, o ILCOR publicava atualizações periódicas de suas diretrizes de Ressuscitação Cardiopulmonar (RCP)
e Cuidados Cardiovasculares de Emergência (ECC) em um ciclo de cinco anos, com a atualização mais recente
publicada em 2020. No futuro, o ILCOR não esperará mais cinco anos entre atualizações; em vez disso, manterá as
recomendações mais atualizadas online em ECCguidelines.heart.org.
Recomenda-se aos profissionais de saúde que complementem os materiais apresentados neste manual com as
diretrizes publicadas pelo ILCOR e consultem as intervenções e justificativas mais atuais ao longo de seu estudo de
ACLS.
Embora os provedores de ACLS devam sempre estar atentos
Consulte o Suporte Básico de Vida (BLS) à pontualidade, é importante fornecer a intervenção que mais se
adequa às necessidades do indivíduo. A utilização adequada do ACLS
Manual do Provedor, também apresentado pela
requer uma avaliação rápida e precisa da condição do indivíduo. Isso
Save a Life Initiative, para uma revisão mais não se aplica apenas à avaliação inicial do profissional de um indivíduo
abrangente da Pesquisa BLS. Este manual em sofrimento, mas também à reavaliação ao longo do tratamento com
cobre especificamente os algoritmos ACLS e ACLS.
apenas descreve brevemente o BLS. Todos os
provedores de ACLS são considerados capazes Os protocolos ACLS pressupõem que o provedor pode não ter
todas as informações necessárias do indivíduo ou todos os recursos
de realizar o BLS corretamente. Embora este
necessários para usar adequadamente o ACLS em todos os casos. Por
manual abranja os conceitos básicos de BLS, exemplo, se um provedor estiver utilizando o ACLS na beira da estrada,
é essencial que os provedores de ACLS sejam ele não terá acesso a dispositivos sofisticados para medir a respiração
proficientes em BLS primeiro. ou a pressão arterial. No entanto, em tais situações, os provedores de
ACLS têm a estrutura para fornecer o melhor atendimento possível nas
circunstâncias dadas.
Os algoritmos ACLS são baseados em desempenhos anteriores e
resultados em casos semelhantes de risco de vida e destinam-se a alcançar o melhor resultado possível para o indivíduo
durante emergências. A base de todos os algoritmos envolve a abordagem sistemática da Pesquisa BLS e da Pesquisa
ACLS (usando as etapas ABCD) que você encontrará mais adiante neste manual.
5 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
2 CAPÍTULO
A INICIAL
AVALIAÇÃO
Determinar se um indivíduo está consciente ou inconsciente pode ser feito muito rapidamente. Se você notar alguém em
perigo, deitado em um local público ou possivelmente ferido, chame-o.
• Certifique-se de que a cena é Se o indivíduo estiver inconsciente, comece com a Pesquisa BLS
segura antes de abordar o (Figura 20) e passe para a Pesquisa ACLS (Figura 9).
indivíduo e realizar a Pesquisa BLS
ou ACLS. • Ao encontrar um indivíduo Se eles estiverem conscientes e responsivos, obtenha consentimento
que está “deprimido”, a primeira para prestar cuidados e continue a avaliação e questionamento para
determinar os próximos passos.
avaliação a ser feita é se ele está
consciente ou inconsciente.
6 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
3 CAPÍTULO
VIDA BÁSICA
APOIO, SUPORTE
O ILCOR atualizou o curso de Suporte Básico de Vida (SBV) ao longo dos anos, à medida que novas pesquisas em
cuidados cardíacos se tornaram disponíveis. A parada cardíaca continua sendo uma das principais causas de morte nos
Estados Unidos. As diretrizes do BLS mudaram drasticamente e os elementos do BLS continuam sendo alguns dos
passos mais importantes no tratamento inicial. Os conceitos gerais do BLS incluem:
• Iniciar rapidamente a Cadeia de Sobrevivência.
• Aplicação de compressões torácicas de alta qualidade para adultos, crianças e bebês. • Saber
onde localizar e entender como usar um Desfibrilador Externo Automático (DEA).
• Fornecer respiração de resgate quando apropriado. •
Compreender como atuar em equipe. • Saber tratar a
asfixia.
INICIANDO A CADEIA DE SOBREVIVÊNCIA
Foi demonstrado que o início precoce do SBV aumenta a probabilidade de sobrevivência de um indivíduo que lida com
parada cardíaca. Para aumentar as chances de sobreviver a um evento cardíaco, o socorrista deve seguir as etapas da
Cadeia de Sobrevivência do Adulto (Figura 1).
Cadeia de Sobrevivência Adulto
RECONHECER DESFIBRILADO AVANÇADO PÓS-CARDÍACO
EXECUTAR
SINTOMAS E COM VIDA PRENDER PRISÃO RECUPERAÇÃO
RCP ANTECIPADA
ATIVAR EMS DEA APOIO, SUPORTE CUIDADO
figura 1
7 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
Emergências em crianças e bebês geralmente não são causadas pelo coração. Crianças e bebês geralmente têm
problemas respiratórios que desencadeiam uma parada cardíaca. O primeiro e mais importante passo da Cadeia de
Sobrevivência Pediátrica (Figura 2) é a prevenção.
Cadeia de Sobrevivência Pediátrica
AVANÇADO PÓS-CARDÍACO
EVITA EXECUTAR ATIVAR
VIDA PRENDER PRISÃO RECUPERAÇÃO
PRENDER PRISÃO RCP ANTECIPADA EMS
APOIO, SUPORTE CUIDADO
Figura 2
MUDANÇAS NAS DIRETRIZES DE RCP 2020
Aproximadamente a cada cinco anos, o International Liaison Committee on Resuscitation (ILCOR), atualiza as
diretrizes para RCP e ECC (Emergency Cardiac Care).
O conteúdo aqui contido é baseado nas publicações mais recentes do ILCOR sobre BLS.
As recomendações para suporte básico de vida adulto (BLS) das Diretrizes de 2020 para RCP e ACE incluem o
seguinte:
• A importância do início precoce da RCP por socorristas leigos foi enfatizada novamente. O risco de dano ao
paciente é baixo se o paciente não estiver em parada cardíaca. Os espectadores não devem ter medo de iniciar
a RCP, mesmo que não tenham certeza se a vítima está respirando ou em Parada Cardíaca.
• Um sexto elo, Recuperação, foi adicionado às Correntes de Sobrevivência para Pediátricos e Adultos.
• Os cuidados com o paciente após o retorno da circulação espontânea (ROSC) requerem atenção especial à
oxigenação, controle da pressão arterial, avaliação para intervenção coronária percutânea, controle
direcionado da temperatura e neuroprognóstico multimodal.
• Como a recuperação da parada cardíaca continua por muito tempo após a hospitalização inicial, os pacientes
devem ter avaliação formal e apoio para suas necessidades físicas, cognitivas e psicossociais.
• Após uma ressuscitação, o debriefing para socorristas leigos, prestadores de serviços de emergência e
profissionais de saúde de hospitais pode ser benéfico para apoiar sua saúde mental e bem-estar.
• O manejo da parada cardíaca na gravidez concentra-se na reanimação materna, com preparação para cesariana
perimortem precoce, se necessário, para salvar o bebê e melhorar as chances de reanimação bem-sucedida da
mãe.
8 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
3APOIO,
VIDA SUPORTE
BÁSICA
BLS PARA ADULTOS
BLS para adultos concentra-se em fazer várias tarefas simultaneamente. Em muitas situações, mais de uma pessoa está
disponível para fazer RCP. Esse método coreografado inclui a realização de compressões torácicas, o manejo das vias aéreas,
a realização de respirações de resgate e o uso do DEA, tudo em equipe. Como equipe, seu objetivo principal para a RCP é
maximizar o tempo de compressão torácica e minimizar quaisquer pausas. Ao coordenar os esforços, uma equipe de resgate
pode economizar segundos valiosos quando o tempo perdido equivale a danos ao coração e ao cérebro.
Algoritmo BLS Adulto Simples
NÃO RESPONSIVO: NÃO
RESPIRAÇÃO OU APENAS
Ofegante
ATIVAR
OBTENHA AED E
EMERGÊNCIA
INICIAR RCP
RESPOSTA
- MONITORAR RITMO
- CHOQUE SE NECESSÁRIO
- REPETIR APÓS 2 MIN
Empurre forte e rápido
Figura 3
9 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
BLS/ RCP DE UM SOCORRADOR PARA ADULTOS
Ser seguro
• Se estiver dentro, fique atento a perigos como entulhos de construção, armas não seguras, indivíduos violentos,
perigos elétricos.
• Se estiver do lado de fora, tome cuidado com fios elétricos caídos, vazamento de combustível em acidentes
de carro, desabamento de prédios ou desastres naturais/condições climáticas perigosas. (Pessoas que se
afogam devem ser removidas da água e secas; elas também devem ser removidas de água parada, como poças,
piscinas, sarjetas, etc.). • Certifique-se de não se machucar.
Avalie a pessoa
• Toque com força no ombro deles e grite “Ei, você está bem?” Grite o nome deles se você souber. •
Verifique se a pessoa está respirando. (A respiração agonal, que é ocasional ofegante e ineficaz, não conta como
respiração.)
Ligue para o EMS
• Envie alguém para obter ajuda e obter um DEA. •
Se estiver sozinho, peça ajuda enquanto avalia a respiração e o pulso. (O ILCOR enfatiza que os telefones celulares
estão disponíveis em todos os lugares agora e a maioria tem um viva-voz embutido. Ligue para pedir ajuda sem
sair da pessoa.)
RCP
• Verifique o pulso simultaneamente com a verificação da respiração. Não pare por mais de 10 segundos para verificar
a respiração e o pulso.
• Comece as compressões torácicas e aplique as respirações.
Desfibrilar
• Ligue o DEA na chegada e anexe o DEA quando disponível. • Ouça e
execute as etapas conforme indicado.
10 ACLS – Suporte Avançado de Vida Cardíaco
Machine Translated by Google
3APOIO,
VIDA SUPORTE
BÁSICA
UMA B C
D E F
Figura 4
Etapas de RCP para Adultos
1. Verifique o pulso carotídeo na lateral do pescoço (Figura 4a). Lembre-se de não perder tempo tentando sentir
o pulso; sentir por não mais de 10 segundos. Se você não tiver certeza de sentir o pulso, inicie a RCP com
um ciclo de 30 compressões torácicas e duas respirações.
2. Use a base de uma mão na metade inferior do esterno no meio do tórax (Figura 4b).
3. Coloque a outra mão em cima da primeira mão (Figura 4b).
4. Estique os braços e pressione para baixo (Figura 4c). As compressões devem ser de 2 a 2,4” (5 a 6 cm) no tórax
da pessoa e a uma taxa de 100 a 120 compressões por minuto.
5. Certifique-se de que, entre cada compressão, você pare completamente de pressionar o tórax e permita que a
parede torácica retorne à sua posição natural. Inclinar-se ou descansar no peito entre as compressões pode
impedir que o coração se reabasteça entre cada compressão e tornar a RCP menos eficaz.
6. Após 30 compressões, interrompa as compressões e abra as vias aéreas inclinando a cabeça e levantando
o queixo (Figura 4d e 4e).
uma. Coloque a mão na testa da pessoa e incline a cabeça para trás.
b. Levante o maxilar da pessoa colocando os dedos indicador e médio no maxilar inferior; erguer.
7. Inspire enquanto observa o peito subir. Repita enquanto dá uma segunda respiração. As respirações
devem ser feitas em um segundo.
8. Retome as compressões torácicas. Alterne rapidamente entre compressões e respirações de resgate para
minimizar as interrupções nas compressões torácicas.
11 ACLS – Suporte Avançado de Vida Cardíaco
Machine Translated by Google
BLS/ RCP PARA DOIS SOCORRADORES PARA ADULTOS
Muitas vezes haverá uma segunda pessoa disponível que pode atuar como socorrista. O ILCOR enfatiza que os telefones
celulares estão disponíveis em todos os lugares agora e a maioria tem um viva-voz embutido. Oriente o segundo socorrista
a ligar para o 911 ou para o seu número de emergência local sem deixar a pessoa enquanto você inicia a RCP. Este
segundo socorrista também pode encontrar um DEA enquanto você fica com a pessoa. Quando o segundo socorrista
retornar, as tarefas de RCP podem ser compartilhadas:
1. O segundo socorrista prepara o DEA para uso.
2. Você começa as compressões torácicas e conta as compressões em voz alta.
3. O segundo socorrista aplica as pás do DEA.
4. O segundo socorrista abre as vias aéreas da pessoa e faz respirações de resgate.
5. Troque de papéis a cada cinco ciclos de compressões e respirações. Um ciclo consiste em 30 compressões e
duas respirações para adultos.
6. Certifique-se de que entre cada compressão você pare completamente de pressionar o peito e
permitir que a parede torácica retorne à sua posição natural. Inclinar-se ou descansar no peito entre as
compressões pode impedir que o coração se reabasteça entre cada compressão e tornar a RCP menos eficaz.
Os socorristas que ficam cansados tendem a se apoiar mais no peito durante as compressões; a troca de papéis
ajuda os socorristas a realizar compressões de alta qualidade.
7. Alterne rapidamente entre as funções para minimizar as interrupções na aplicação das compressões torácicas.
8. Quando o DEA estiver conectado, minimize as interrupções da RCP trocando de socorrista enquanto o DEA analisa
o ritmo cardíaco. Se houver indicação de choque, minimize as interrupções na RCP.
Retome a RCP o mais rápido possível com compressões torácicas.
12 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
3APOIO,
VIDA SUPORTE
BÁSICA
UMA B C
Figura 5
VENTILAÇÃO DA BOCA PARA MÁSCARA ADULTO
Na RCP com um socorrista, as respirações devem ser fornecidas usando uma máscara de bolso, se disponível.
1. Faça 30 compressões torácicas de alta qualidade.
2. Sele a máscara contra o rosto da pessoa colocando quatro dedos de uma mão na parte superior da máscara e o polegar da outra
mão ao longo da borda inferior da máscara (Figura 5a).
3. Usando os dedos de sua mão na parte inferior da máscara, abra as vias aéreas usando o
manobra de inclinação da cabeça/elevação do queixo. Se houver suspeita de lesão cervical, considere métodos alternativos.
(Figura 5b).
4. Pressione firmemente ao redor das bordas da máscara e ventile respirando sobre um
segundo enquanto observa o peito da pessoa subir (Figura 5c).
5. Se houver desinteresse (por suspeita de doença transmitida pelo ar) em fornecer ventilação,
A RCP apenas com as mãos seria uma opção equivalente.
UMA B C
Figura 6
VENTILAÇÃO DE BOLSA-MÁSCARA ADULTO EM RCP COM DOIS SOCORRIDORES
Se duas pessoas estiverem presentes e um dispositivo bolsa-máscara estiver disponível, o segundo socorrista é posicionado na cabeça
da vítima enquanto o outro socorrista realiza compressões torácicas de alta qualidade. Dê 30 compressões torácicas de alta qualidade.
1. Aplique 30 compressões torácicas de alta qualidade enquanto conta em voz alta (Figura 6a).
2. O segundo socorrista segura a bolsa-máscara com uma mão usando o polegar e o dedo indicador em forma de “C” em um lado da
máscara para formar uma vedação entre a máscara e o rosto, enquanto os outros dedos abrem a das vias aéreas levantando o
maxilar inferior da pessoa (Figura 6b). Se possível, mantenha a máscara no rosto o tempo todo, remova apenas se necessário,
para reduzir a exposição à exalação grosseira dos socorristas.
3. O segundo socorrista dá duas respirações durante um segundo cada enquanto você observa o peito da pessoa
subida (Figura 6c).
4. Pratique o uso da máscara com válvula bolsa; é essencial para formar uma vedação firme e fornecer respirações eficazes.
13 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
Algoritmo BLS adulto
Critérios para RCP de alta qualidade:
• Inicie as compressões torácicas (duras e rápidas) NÃO RESPONSIVO
em 10 segundos SEM
• Permitir o recolhimento completo do tórax entre RESPIRAÇÕES NORMAIS
as compressões
• Minimize as interrupções entre as compressões
torácicas
• Assegure-se de que as respirações façam o tórax subir
ATIVAR EMERGÊNCIA
LIGUE 911
• Não ventile demais SISTEMA DE RESPOSTA,
OBTENHA UM AED
OBTER DEA/DESFIBRILADOR
• Avalie o ritmo chocável assim que
DEA disponível em parada cardíaca testemunhada,
pois é mais provável que seja um ritmo chocável
NÃO É NORMAL
RESPIRAÇÃO, TEM Avaliar
• Administrar uma respiração PULSO pulso:
a cada 5 a 6 segundos DEFINIDO
• Avalie o pulso a cada dois PULSO
minutos DENTRO DE 10
SEGUNDOS
SEM RESPIRAÇÃO, OU
APENAS GASPING, NÃO
PULSO
Iniciar ciclos de 30
compressões e
duas respirações
DEA/DESFIBRILADOR
CHEGA
AVALIAR PARA
CHOCÁVEL
RITMO
SIM, CHOCÁVEL NÃO, NÃO CHOQUE
• Retomar a RCP imediatamente por
Administrar um choque e dois minutos
retomar a RCP
• Avalie o ritmo a cada
imediatamente por dois dois minutos
minutos
• Continue as etapas até que os
provedores de ACLS cheguem
ou até que a pessoa mostre sinais
de retorno da circulação
Figura 7
14 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
3APOIO,
VIDA SUPORTE
BÁSICA
BLS PARA CRIANÇAS / INFANTES
O BLS para crianças e bebês também se concentra em realizar várias tarefas simultaneamente. Em muitas situações,
mais de uma pessoa está disponível para fazer RCP.
Esse método simultâneo e coreografado inclui a realização de compressões torácicas, o manejo das vias aéreas, a
realização de respirações de resgate e o uso do DEA, tudo em equipe. Ao coordenar os esforços, uma equipe de resgate
pode economizar segundos valiosos quando o tempo perdido equivale a danos ao coração e ao cérebro.
BLS/ RCP PARA CRIANÇAS (DE 1 A IDADE À PUBERDADE) DE UM SOCORRADOR
Ser seguro
• Retire a criança do trânsito ou de qualquer situação insegura.
• Retire a criança da água e seque-a. (As crianças que se afogam devem ser removidas da água e secas; elas
também devem ser removidas da água parada, como poças, piscinas, sarjetas, etc.)
• Certifique-se de não se machucar.
Avalie a criança
• Toque com força em seu ombro e fale com eles em voz alta, dizendo seu nome.
• Verifique se a criança está respirando enquanto verifica simultaneamente seu pulso carotídeo.
(A respiração agonal, que é ocasional ofegante e ineficaz, não conta como respiração.)
• Lembre-se de não perder tempo tentando sentir o pulso; sentir por pelo menos 5 segundos, mas não
mais de 10 segundos. Se você não tiver certeza de sentir o pulso, inicie a RCP com um ciclo de 30
compressões torácicas e duas respirações.
Ligue para o EMS
• Envie alguém para obter ajuda e obter um DEA.
• Se estiver sozinho, grite por ajuda enquanto avalia a respiração e o pulso. (O ILCOR enfatiza que
telefones celulares estão disponíveis em todos os lugares agora e a maioria tem um viva-voz embutido.
Peça ajuda sem deixar a criança.)
• Se ninguém atender e você não tiver um celular disponível, faça 2 minutos de RCP antes de procurar
ajuda.
RCP
• Inicie a RCP com compressões torácicas e ventilações na proporção de 30:2.
Desfibrilar
• Conecte o DEA quando estiver disponível. Use almofadas pediátricas para crianças menores de 8 anos
e menos de 55 libras (25 kg).
• Ouça o DEA e execute as etapas conforme indicado.
15 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
ETAPAS DE RCP PARA CRIANÇAS
1. Use a base de uma mão na metade inferior do esterno no meio do peito.
2. Coloque a outra mão em cima da primeira.
3. Estique os braços e pressione para baixo. As compressões devem ser de cerca de dois
polegadas (5 cm) no peito da criança e a uma taxa de 100 a 120 compressões por minuto.
4. Certifique-se de que entre cada compressão você pare completamente de pressionar o peito e
permitir que a parede torácica retorne à sua posição natural. Apoiar-se ou repousar sobre o peito entre
compressões podem impedir que o coração se reabasteça entre cada compressão e fazer a RCP
menos efetivo.
5. Após 30 compressões, ou 15 compressões para dois socorristas, interrompa as compressões e abra as vias aéreas
inclinando a cabeça e levantando o queixo.
uma. Coloque a mão na testa da criança e incline a cabeça para trás. Levante a mandíbula da criança
colocando os dedos indicador e médio no maxilar inferior; erguer.
b. Se os lábios estiverem fechados, abra o lábio inferior usando o polegar.
6. Inspire enquanto observa o peito subir. Repita enquanto dá uma segunda respiração. As respirações devem
ser feitas em um segundo.
7. Retome as compressões torácicas. Alterne rapidamente entre compressões e respirações de resgate para
minimizar as interrupções nas compressões torácicas.
16 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
3APOIO,
VIDA SUPORTE
BÁSICA
BLS/ RCP para INFANTE (RECÉM-NASCIDO ATÉ 12 MESES)
Esteja
Seguro • Retire o bebê do trânsito ou de qualquer
situação insegura. • Retire a criança da água e seque-a. (Bebês que se afogam devem
ser removidos da água e secos; eles também devem ser removidos da água parada,
como poças, piscinas, sarjetas, etc.) • Certifique-se de não se machucar.
Avalie o bebê
• Bata na sola do pé do bebê e fale com ele em voz alta, dizendo seu nome. • Verifique
se a criança está respirando enquanto verifica simultaneamente seu pulso braquial.
(A respiração agonal, que é ocasionalmente ofegante e ineficaz, não conta como respiração.)
• Lembre-se de não perder tempo tentando sentir o pulso; sentir por pelo menos 5 segundos,
mas não mais de 10 segundos. Se você não tiver certeza de sentir o pulso, inicie a RCP com um
ciclo de 30 compressões torácicas e duas respirações.
Ligue para
o EMS • Envie alguém para obter ajuda e obter
um DEA. • Se estiver sozinho, grite por ajuda enquanto avalia a respiração e o pulso. (O ILCOR enfatiza que
os telefones celulares estão disponíveis em todos os lugares agora e a maioria tem um viva-voz embutido.
Chame por ajuda sem deixar o bebê.) • Se ninguém atender e você não tiver um telefone celular disponível,
faça 2 minutos de RCP antes tomando um momento para encontrar ajuda.
RCP
• Inicie a RCP com compressões torácicas e ventilações na proporção de 30:2.
Desfibrilar
• Conecte o DEA quando estiver disponível. Use pás pediátricas para bebês e coloque-as
em uma posição ântero-posterior se elas se sobrepuserem na frente do tórax. • Ouça o
DEA e execute as etapas conforme indicado.
17 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
ETAPAS DE RCP PARA INFANTES
1. Coloque 2 ou 3 dedos de uma mão no esterno no meio da linha
do mamilo (Figura 47).
2. Pressione para baixo. As compressões devem ser de 1,5 polegadas
(4 cm) no tórax do bebê (ou cerca de 1/3 do diâmetro do tórax) e
a uma taxa de 100 a 120 compressões por minuto.
3. Certifique-se de que, entre cada compressão, você pare completamente
de pressionar o tórax e permita que a parede torácica retorne à
sua posição natural. Inclinar-se ou descansar no peito entre as
compressões pode impedir que o coração se reabasteça entre
cada compressão e fazer RCP
menos efetivo. Figura 47
4. Após 30 compressões ou 15 compressões para 2 socorristas, interrompa as compressões e abra o
via aérea inclinando a cabeça e levantando o queixo.
uma. Coloque a mão na testa do bebê e incline a cabeça para trás. Levante o maxilar do bebê
colocando os dedos indicador e médio no maxilar inferior; erguer. Apontar para uma posição
neutra do pescoço e não estender demais o pescoço.
b. Se os lábios estiverem fechados, abra o lábio inferior usando o polegar.
5. Inspire enquanto observa o peito subir. Repita enquanto dá uma segunda respiração. As respirações devem
ser feitas em um segundo.
6. Retome as compressões torácicas. Alterne rapidamente entre compressões e respirações de resgate para
minimizar as interrupções nas compressões torácicas.
18 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
3APOIO,
VIDA SUPORTE
BÁSICA
VENTILAÇÃO DE BOCA PARA MÁSCARA DE CRIANÇA/ INFANTIL
Na RCP com um socorrista, as respirações devem ser fornecidas usando uma máscara de bolso
pediátrica, se disponível.
1. Faça 30 (ou 15 se houver dois provedores) compressões torácicas de alta qualidade
enquanto conta em voz alta.
2. Feche a máscara contra o rosto da criança colocando quatro dedos de uma mão na parte
superior da máscara e o polegar da outra mão na borda inferior da máscara (Figura 48). Figura 48
3. Usando os dedos da mão na parte inferior da máscara, abra as vias aéreas usando a
manobra de inclinação da cabeça/elevação do queixo. (Não faça isso se suspeitar que a criança possa ter uma lesão no
pescoço).
4. Pressione firmemente em torno das bordas da máscara e ventile respirando durante um segundo enquanto observa o
peito da criança subir.
5. Pratique o uso da máscara de bolso; é essencial formar uma vedação estanque na entrega eficaz
respirações.
VENTILAÇÃO DE BOLSA-VÁLVULA-MÁSCARA PARA CRIANÇA/ INFANTIL EM RCP COM DOIS SOCORRIDORES
Se duas pessoas estiverem presentes e um dispositivo bolsa-válvula-máscara (BVM) estiver
disponível, o segundo socorrista é posicionado na cabeça da vítima enquanto o outro socorrista
realiza compressões torácicas de alta qualidade.
1. Aplique 15 compressões torácicas de alta qualidade enquanto conta em voz alta.
2. O segundo socorrista segura a BVM com uma mão usando o polegar e o dedo indicador em
forma de “C” em um lado da máscara para formar uma vedação entre a máscara e o rosto
(Figura 49), enquanto os outros dedos abrir as vias aéreas levantando o maxilar inferior da
criança.
Figura 49
3. O primeiro socorrista aperta a bolsa dando duas respirações em uma
segundo cada. Observe a elevação do tórax.
4. Praticar o uso do BVM; é essencial formar uma vedação firme para fornecer respirações eficazes.
19 ACLS – Suporte Avançado de Vida Cardíaca 19
Machine Translated by Google
AUTO-AVALIAÇÃO PARA BLS
1. Qual das seguintes afirmações é verdadeira em relação ao BLS?
uma. Está obsoleto.
b. Mudanças recentes proíbem o boca-a-boca. c. Deve ser
dominado antes do ACLS. d. Tem pouco impacto na
sobrevivência.
2. Qual é o primeiro passo na avaliação de um indivíduo encontrado “para baixo”? uma. Verifique a
pressão arterial deles. b. Verifique a frequência cardíaca deles.
c. Verifique se eles estão conscientes ou inconscientes. d. Verifique o
tamanho da pupila.
3. Qual fator é crítico em qualquer situação de emergência? uma.
Segurança da cena b. Idade do indivíduo
c. Status de ressuscitação
d. Estado de gravidez
4. A RCP é iniciada em um adulto e o pulso da pessoa retorna, mas ela não está respirando. o que
taxa de ventilação deve ser usada para esta pessoa? uma. 6-8
respirações por minuto b. 10-12 respirações por minuto c.
18-20 respirações por minuto d. depende da cor dele
5. Organize a Cadeia de Sobrevivência do BLS na ordem correta: a. Olhe, ouça
e sinta b. Verifique a capacidade de resposta, ligue para o EMS e
obtenha o DEA, desfibrilação e recuperação c. Verifique a capacidade de resposta, ligue para o EMS e
obtenha o DEA, compressões torácicas, cedo
desfibrilação e recuperação
d. Peça ajuda, choque, verifique pulso, choque e transporte
6. Depois de ativar o EMS e enviar alguém para um DEA, qual das opções a seguir está correta para
BLS de um socorrista de um indivíduo que não responde sem pulso? uma. Inicie a
respiração de resgate. b. Aplique almofadas de DEA.
c. Corra para obter ajuda.
d. Comece as compressões torácicas.
20 ACLS – Suporte Avançado de Vida Cardíaco
Machine Translated by Google
RESPOSTAS
1. C
Presume-se que os provedores de ACLS dominam as habilidades de BLS. A RCP é uma parte crítica da
ressuscitação de vítimas de parada cardíaca.
2. C
Ao responder a um indivíduo que está “deprimido”, primeiro determine se ele está consciente ou não.
3. A
Sempre avalie a segurança da cena em qualquer situação de emergência. Não se machuque
você mesmo.
4. B
A maioria dos especialistas recomenda uma taxa de ventilação de 10 a 12 respirações por minuto para adultos.
5. C
O foco está na RCP precoce e na desfibrilação.
6. D
Um adulto sem resposta e sem pulso deve receber RCP e as compressões torácicas devem ser
iniciadas imediatamente seguidas de ventilação.
21 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
4
CAPÍTULO
AVANÇADO
VIDA CARDÍACA
APOIO, SUPORTE
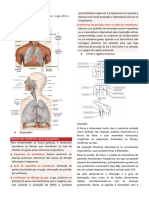
ANATOMIA E FISIOLOGIA DO CORAÇÃO NORMAL
Compreender a anatomia e fisiologia cardíaca normal é um componente importante da realização de ACLS. O coração
é um músculo oco composto por quatro câmaras cercadas por espessas paredes de tecido (septo). Os átrios são as
duas câmaras superiores e os ventrículos são as duas câmaras inferiores.
As metades esquerda e direita do coração trabalham juntas para bombear o sangue por todo o corpo. O átrio direito
(AR) e o ventrículo direito (VD) bombeiam sangue desoxigenado para os pulmões, onde se torna oxigenado. Este
sangue rico em oxigênio retorna ao átrio esquerdo (LA) e então entra no ventrículo esquerdo (VE). O LV é a principal
bomba que fornece o sangue recém-oxigenado para o resto do corpo.
O sangue sai do coração
através de um grande
vaso conhecido como aorta.
Válvulas entre cada par de
câmaras conectadas impedem
o refluxo de sangue. Os dois
átrios se contraem
simultaneamente, assim como
os ventrículos, fazendo com
que as contrações do coração
vão de cima para baixo. Cada
batida começa no RA. O VE é
a maior e mais espessa das
quatro câmaras, pois é
responsável por bombear o
sangue recém-oxigenado para
o resto do corpo. O nó
sinoatrial (SA) na AR cria a
atividade elétrica que atua
como marca-passo natural do
coração. Esse impulso elétrico Figura 8a
então viaja para o nó atrioventricular (AV), que fica entre os átrios e os ventrículos (Figura 8a). Após uma breve pausa,
o impulso elétrico passa para o sistema His-Purkinje, que atua como fiação para conduzir o sinal elétrico para o BT e o
RV. Este sinal elétrico faz com que o músculo cardíaco se contraia e bombeie sangue.
Ao entender a função elétrica normal do coração, será fácil entender as funções anormais. Quando o sangue entra nos
átrios do coração, um impulso elétrico que é enviado do nodo SA conduz através dos átrios, resultando em contração
atrial.
22 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
SUPORTE AVANÇADO
4 CARDÍACO DE VIDA
Essa contração atrial é registrada em uma tira de eletrocardiograma (ECG) como onda P. Este
impulso então viaja para o nodo AV, que por sua vez conduz o impulso elétrico através do Feixe de
His, ramos do feixe e fibras de Purkinje dos ventrículos, causando a contração ventricular. O tempo
entre o início da contração atrial e o início da contração ventricular é registrado em uma tira de ECG
como intervalo PR. A contração ventricular é registrada na tira de ECG como o complexo QRS.
Após a contração ventricular, os ventrículos descansam e repolarizam, o que é registrado na tira de
ECG como onda T. Os átrios também se repolarizam, mas isso coincide com o complexo QRS e,
portanto, não pode ser observado na tira de ECG. Juntos, uma onda P, complexo QRS e onda T em
intervalos adequados são indicativos de ritmo sinusal normal (NSR) (Figura 8b, encontrada abaixo).
Anormalidades que estão no sistema de condução podem causar atrasos na transmissão do impulso
elétrico e são detectadas no ECG. Esses desvios da condução normal podem resultar em arritmias como
bloqueios cardíacos, pausas, taquicardias e bradicardias, bloqueios e batimentos diminuídos. Esses
distúrbios do ritmo serão abordados com mais detalhes no manual.
RITMOS E INTERPRETAÇÃO ACLS
PASSO 1: RECUPERAR AS PROPRIEDADES PQRST
Figura 8b
Consulte o gráfico de rastreamento de
ECG prototípico na página seguinte.
23 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
RASTREAMENTO DE ECG PROTOTÍPICO
onda P A atividade elétrica está viajando pelos átrios.
Sinônimo de despolarização atrial.
Reflete a contração atrial.
QRS A atividade elétrica está viajando através dos ventrículos.
Complexo Despolarização dos ventrículos esquerdo e direito.
Reflete a contração ventricular.
onda T Sinônimo de repolarização ventricular.
Reflete o início do relaxamento ventricular.
Intervalo PR Início da onda P até o início do complexo QRS.
Reflete a condução através do nó atrioventricular (AV).
Segmento PR Fim da onda P ao início do complexo QRS.
Reflete o atraso de tempo entre a ativação atrial e ventricular.
Intervalo ST Início da onda S até o início da onda T.
Reflete a fase inicial e lenta da repolarização ventricular.
Segmento ST Fim da onda S (ponto J) até o início da onda T.
Reflete a repolarização ventricular.
Intervalo QT Início do complexo QRS até o final da onda T.
Reflete o período entre a despolarização ventricular e a
repolarização ventricular.
Intervalo TP Início da onda T até o final da onda P.
Reflete um período de inatividade elétrica.
Intervalo RR Reflete o tempo decorrido entre duas ondas R sucessivas do QRS.
24 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
PASSO 2: IDENTIFICAR AS CATEGORIAS COMUNS DE RITMOS ACLS
COM ALGUNS EXEMPLOS
Ritmos sinusais:
• Ritmo sinusal normal (NSR) •
Bradicardia sinusal • Taquicardia
sinusal
Bradiarritmia e bloqueios de condução: •
Bloqueio AV de 1º grau • Bloqueio AV de
2º grau Tipo I (Mobitz Tipo I, Wenckebach) • Bloqueio AV de
2º grau Tipo II (Mobitz Tipo II) • Bloqueio AV de 3º grau
(bloqueio cardíaco completo, BCC)
Taquiarritmias: •
Taquicardia supraventricular (TVS) •
Taquicardias de complexo largo
Ritmos sem pulso: •
Taquicardia ventricular sem pulso (vTach) •
Fibrilação ventricular (vFib) • Atividade
elétrica sem pulso (AESP) • Assistolia
Arritmias Atriais:
• Flutter atrial
• Fibrilação atrial (aFib)
PASSO 3: IDENTIFICAR OS RITMOS ACLS MAIS COMUNS
Ritmo sinusal normal (NSR) •
Onda P normal •
Complexo QRS normal •
Onda T normal • FC:
60-100 BPM (em repouso)
• Tratamento: Nenhum
25 ACLS – Suporte Avançado de Vida Cardíaco
Machine Translated by Google
Bradicardia sinusal
• Onda P normal
• Complexo QRS Normal
• Onda T normal
• FC: <60 BPM (em repouso)
• Tratamento (Sintomático): Atropina, Dopamina (infusão), Epinefrina (infusão)
Taquicardia sinusal
• Onda P normal
• Complexo QRS Normal
• Onda T normal
• FC: >100 BPM (em repouso)
• Tratamento: condição subjacente reversa (febre, ansiedade, exercício),
b betabloqueadores (metoprolol, sotalol)
Bloqueio AV de 1º grau
• Intervalo PR prolongado devido ao atraso na transmissão do sinal AV
• A onda P pode ser enterrada na onda T anterior
• Tratamento: estimulação transcutânea (indicada apenas se o prolongamento do
c O intervalo PR é > 400 ms)
26 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
Bloqueio AV de 2º grau Tipo I (Mobitz Tipo I, Wenckebach's)
• Alongamento progressivo do intervalo PR
• A progressão ocorre até que o complexo QRS seja eliminado
• Tratamento: Atropina, Dopamina, Marcapasso Transcutâneo
Bloqueio AV de 2º grau Tipo II (Mobitz Tipo II)
• Queda intermitente do complexo QRS que não está em um padrão de bloqueio AV de 2º
grau Tipo I • Tratamento: Nenhum • Tx: estimulação transcutânea
Bloqueio AV de 3º grau (bloqueio cardíaco completo, BHC)
• Nenhuma relação identificável entre a onda P e as ondas QRS
• Os intervalos PP são normais, mas não se relacionam com o complexo QRS
• Tratamento: estimulação transcutânea
27 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
Taquicardia supraventricular (TVS)
• Ritmo atrial profundamente rápido com complexos QRS estreitos
• Ocorre quando o impulso do sinal se origina sobre os ramos do feixe • FC: 150-250
BPM • Tratamento: manobras vagais, adenosina, cardioversão sincronizada
Fibrilação Atrial (aFib)
• Caracterizado exclusivamente pela ausência de ondas P antes do complexo QRS
• HR: Altamente irregular com flutuação significativa
• Tratamento: betabloqueadores (Metoprolol, Sotalol, etc.), bloqueadores dos canais de Ca++
(Diltiazem, Verapamil, etc.), Digoxina, cardioversão sincronizada.
Flutter Atrial
• Caracterizado exclusivamente por uma aparência de vibração dente de serra
• A vibração dentada representa várias ondas P para um único complexo QRS
• Tratamento: cardioversão sincronizada, betabloqueadores (Metoprolol, Sotalol, etc.), bloqueadores dos
canais de Ca++ (Diltiazem, Verapamil, etc), Digoxina.
28 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
Taquicardia ventricular (vTach) •
Complexo QRS largo com padrão anormal •
Sem ondas P • Alta probabilidade de rápida
deterioração para um estado de fibrilação ventricular (vFib) • FC: >100 BPM •
Tratamento: desfibrilação
Fibrilação Ventricular Sem Pulso (vFib)
• Caracterizado por um padrão de onda caótico e desorganizado
• O paciente não tem pulso palpável • Tratamento: desfibrilação,
epinefrina, amiodarona, lidocaína HCl
29 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
SUPORTE AVANÇADO
4 CARDÍACO DE VIDA
A PESQUISA ACLS (ABCD)
VIA AÉREA • Manter as vias aéreas no paciente inconsciente
Monitore e mantenha uma via aérea aberta o tempo todo. • Considere via aérea avançada
O profissional deve decidir se o benefício de adicionar uma via
UMA • Monitore as vias aéreas avançadas se colocadas
com capnografia de forma de onda quantitativa
aérea avançada supera o risco de pausar a RCP.
Se o tórax do indivíduo estiver subindo sem usar uma via
aérea avançada, continue realizando a RCP sem pausa.
No entanto, se você estiver em um hospital ou perto de
• Dê 100% de oxigênio
profissionais treinados que possam inserir e usar a via
aérea com eficiência, considere pausar a RCP por no
máximo 10 segundos.
B • Avalie a ventilação eficaz com
capnografia de forma de onda quantitativa
• NÃO ventile demais
RESPIRANDO
Na parada cardíaca, administrar oxigênio a 100%.
• Avaliar ritmo e pulso
Mantenha a saturação de O2 no sangue (sats) maior ou
C
• Desfibrilação/cardioversão
igual a 94 por cento, conforme medido por um oxímetro de
pulso. Use capnografia de forma de onda quantitativa quando possível. • Obtenha acesso IV/IO
A pressão parcial normal de CO2 está entre 35 a 40 mmHg. • Dê medicamentos específicos para o ritmo
• Dê fluidos IV/IO, se necessário
A RCP de alta qualidade deve produzir um ETCO2
entre 10 a 20 mmHg. Se a leitura de ETCO2 for inferior a
10 mmHg, confirme a qualidade da RCP e a colocação da via
• Identificar e tratar causas reversíveis
D
aérea avançada. Se ainda for inferior a 10 mmHg após 20
• O ritmo cardíaco e o histórico do paciente são
minutos de RCP para um indivíduo intubado, você pode as chaves para o diagnóstico diferencial
considerar interromper as tentativas de ressuscitação. • Avaliar quando dar choque versus medicar
Figura 9
CIRCULAÇÃO
Obter acesso intravenoso (IV) quando possível. No entanto, se após duas tentativas sem sucesso, vá direto para
o acesso intraósseo (IO). Monitore a pressão arterial com um manguito de pressão arterial ou linha intra-arterial,
se disponível. Monitore o ritmo cardíaco usando pás e um monitor cardíaco. Ao usar um DEA, siga as instruções (ou
seja, choque um ritmo chocável). Dê líquidos quando apropriado. Use medicamentos cardiovasculares quando
indicado.
DIAGNÓSTICO DIFERENCIAL
Comece com a causa mais provável da prisão e, em seguida, avalie as causas menos prováveis. Trate causas
reversíveis e continue a RCP enquanto cria um diagnóstico diferencial. Pare apenas brevemente para confirmar um
diagnóstico ou para tratar causas reversíveis. Minimizar as interrupções na perfusão é fundamental.
30 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
UMA B C D
Figura 10
GESTÃO DE VIA AÉREA
Se a ventilação com bolsa-máscara for adequada, os profissionais podem adiar a inserção de uma via aérea
avançada. Os profissionais de saúde devem tomar a decisão quanto à adequação de colocar uma via aérea avançada
durante a Pesquisa ACLS. O valor de proteger as vias aéreas deve ser equilibrado com a necessidade de minimizar
a interrupção na perfusão que resulta na interrupção das compressões durante a colocação das vias aéreas.
O equipamento básico das vias aéreas inclui a via aérea orofaríngea (OPA) e a via aérea nasofaríngea (NPA). A
principal diferença entre um OPA (Figura 10a) e um NPA (Figura 10b) é que um OPA é colocado na boca (Figura
10c e 10d) enquanto um NPA é inserido pelo nariz. Ambos os equipamentos de vias aéreas terminam na faringe.
A principal vantagem de um NPA sobre um OPA é que ele pode ser usado em indivíduos conscientes ou
inconscientes porque o dispositivo não estimula o reflexo de vômito.
O equipamento avançado de vias aéreas inclui a máscara laríngea, o tubo laríngeo, o tubo esofágico-traqueal e o
tubo endotraqueal. Diferentes estilos dessas vias aéreas supraglóticas estão disponíveis. Se estiver dentro do seu
escopo de prática, você pode usar equipamentos avançados de vias aéreas quando apropriado e disponível.
31 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
SUPORTE AVANÇADO
4 CARDÍACO DE VIDA
ADJUNTOS BÁSICOS DE VIA AÉREA
VIA AÉREA OROFARÍNGEA (OPA)
O OPA é um dispositivo em forma de J que se encaixa sobre a língua para manter as estruturas hipofaríngeas moles e
a língua longe da parede posterior da faringe. OPA é usado em indivíduos que estão em risco de desenvolver obstrução
das vias aéreas pela língua ou pelo músculo relaxado das vias aéreas superiores. Um OPA de tamanho adequado e
inserido resulta em alinhamento adequado com a abertura da glote.
Se os esforços para abrir as vias aéreas não fornecerem e manterem uma via aérea limpa e desobstruída, use o OPA
em vítimas inconscientes. Um OPA não deve ser usado em um indivíduo consciente ou semiconsciente, pois pode
estimular engasgos, vômitos e possível aspiração. A avaliação chave para determinar se um OPA pode ser colocado é
verificar se o indivíduo tem um reflexo de tosse e vômito intacto. Nesse caso, não use um OPA.
VIAS AÉREAS NASOFARÍNGEAS (NPA)
O NPA é um tubo de borracha macia ou plástico sem algemas que fornece um canal para o fluxo de ar entre as
narinas e a faringe. É usado como uma alternativa a um OPA em indivíduos que precisam de um adjunto básico de
gerenciamento de vias aéreas.
Ao contrário da via aérea oral, os NPAs podem ser usados em
• Use um OPA apenas em indivíduos que indivíduos conscientes ou semiconscientes (indivíduos com tosse e
reflexo de vômito intactos). O NPA é indicado quando a inserção de
não respondem e SEM tosse ou reflexo de
um OPA é tecnicamente difícil ou perigosa. A colocação do NPA
vômito. Caso contrário, um OPA pode pode ser facilitada pelo uso de um lubrificante. Nunca force a
estimular vômitos, espasmo laríngeo ou colocação do NPA, pois podem ocorrer hemorragias nasais graves.
aspiração. • Um NPA pode ser usado em Se não caber em um nare, tente o outro lado. Tenha cuidado ou evite
colocar NPAs em indivíduos com fraturas faciais óbvias.
consciência
indivíduos com tosse e reflexo de vômito
SUCÇÃO
intactos. No entanto, use com cuidado em
indivíduos com trauma facial devido ao risco de A aspiração é um componente essencial para manter uma via
aérea pérvia. Os profissionais de saúde devem aspirar as vias
deslocamento. • Tenha em mente que o
aéreas imediatamente se houver secreções copiosas, sangue ou vômito.
indivíduo não está recebendo 100% de oxigênio As tentativas de aspiração não devem exceder 10 segundos. Para
durante a sucção. Interrompa a aspiração e evitar hipoxemia, siga as tentativas de aspiração com um curto
administre oxigênio se qualquer deterioração período de administração de oxigênio a 100%.
do quadro clínico for observada durante a Monitore a frequência cardíaca do indivíduo, a saturação de
oxigênio e a aparência clínica durante a aspiração. Se houver
aspiração.
alteração nos parâmetros de monitoramento, interrompa a aspiração
e administre oxigênio até que a frequência cardíaca volte ao normal
e até que o quadro clínico melhore. Auxiliar a ventilação conforme
necessário.
32 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
TÉCNICA BÁSICA DE VIA AÉREA
INSERINDO UM OPA
PASSO 1: Limpe a boca de sangue e secreções com sucção, se possível.
PASSO 2: Selecione um dispositivo de vias aéreas que seja do tamanho correto para a pessoa.
• Um dispositivo de vias aéreas muito grande pode danificar a garganta.
• Um dispositivo de vias aéreas muito pequeno pode pressionar a língua nas vias aéreas.
PASSO 3: Coloque o dispositivo ao lado do rosto da pessoa. Escolha o dispositivo que se estende do
canto da boca até o lóbulo da orelha.
PASSO 4: Insira o dispositivo na boca de modo que a ponta fique voltada para o céu da boca ou paralela ao
os dentes.
• Não pressione a língua de volta na garganta.
PASSO 5: Quando o dispositivo estiver quase totalmente inserido, gire-o até que a lingueta seja encaixada pelo interior
curva do aparelho.
INSERINDO UM NPA
PASSO 1: Selecione um dispositivo de vias aéreas que seja do tamanho correto para a pessoa.
PASSO 2: Coloque o dispositivo ao lado do rosto da pessoa. Escolha o dispositivo que se estende da ponta
do nariz ao lóbulo da orelha. Use o dispositivo de maior diâmetro que couber.
PASSO 3: Lubrifique as vias aéreas com um lubrificante solúvel em água ou gel anestésico.
PASSO 4: Insira o dispositivo lentamente, movendo-se diretamente no rosto (não em direção ao cérebro).
PASSO 5: Deve ficar confortável; não force o dispositivo na narina. Se estiver preso, remova-o e tente
a outra narina.
DICAS DE SUCO
• OPAs muito grandes ou muito pequenos • Ao aspirar a orofaringe, não insira o cateter muito profundamente.
podem obstruir as vias aéreas. Estenda o cateter até a profundidade máxima segura e faça a sucção
ao retirar.
• NPAs dimensionados incorretamente podem entrar
• Ao aspirar um tubo endotraqueal (ET), lembre-se de que o tubo está
o esôfago.
dentro da traqueia e que você pode aspirar perto dos brônquios ou do
• Sempre verifique se há respirações pulmão. Portanto, a técnica estéril deve ser usada.
espontâneas após a inserção
• Cada tentativa de sucção não deve durar mais de 10 segundos. Lembre-
de qualquer dispositivo.
se de que a pessoa não receberá oxigênio durante a sucção.
• Idealmente, hiperoxigenar antes de qualquer tentativa de sucção
para eliminar essa perda de oxigênio.
• Monitore os sinais vitais durante a aspiração e interrompa a aspiração
imediatamente se a pessoa apresentar hipoxemia (saturação de
oxigênio inferior a 94%), tiver uma nova arritmia ou ficar cianótica.
33 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
SUPORTE AVANÇADO
4 CARDÍACO DE VIDA
ADJUNTOS AVANÇADOS DE VIA AÉREA
TUBO ENDOTRAQUEAL
O tubo endotraqueal (ET) é uma alternativa avançada de via aérea. É um tipo específico de tubo traqueal que é
inserido pela boca ou nariz. É a via aérea tecnicamente mais difícil de colocar; no entanto, é a via aérea mais
segura disponível. Apenas profissionais experientes devem realizar a intubação ET. Esta técnica requer o uso de
um laringoscópio. Os laringoscópios portáteis de fibra óptica têm uma tela de vídeo, melhoram o sucesso e estão
ganhando popularidade para uso em campo.
MÁSCARA LARÍNGEA VIAS AÉREAS
A máscara laríngea (ML) é uma alternativa avançada de via aérea à intubação ET e fornece ventilação
comparável. É aceitável usar a ML como alternativa a um tubo esofágico-traqueal para o manejo das vias
aéreas na parada cardíaca. A experiência permitirá a colocação rápida do dispositivo LMA por um provedor de
ACLS.
TUBO LARÍNGEO
As vantagens do tubo laríngeo são semelhantes às do tubo esôfago-traqueal; no entanto, o tubo laríngeo é mais
compacto e menos complicado de inserir. Este tubo tem apenas um maior
balão para inflar e pode ser inserido às cegas.
TUBO ESOFÁGICO-TRAQUEAL
• Durante a RCP, a taxa de compressão O tubo esofágico-traqueal (às vezes chamado de combitube)
torácica para ventilação para adultos é de 30:2. é uma alternativa avançada de via aérea à intubação ET. Este
dispositivo fornece ventilação adequada comparável a um tubo
• Se a via aérea avançada for colocada,
ET. O combitube possui dois balões separados que devem ser
não interrompa as compressões inflados e duas portas separadas.
torácicas para respirações. Dê uma O provedor deve determinar corretamente por qual porta
respiração a cada 6 segundos com ventilar para fornecer oxigenação adequada.
compressões torácicas contínuas.
34 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
ROTAS DE ACESSO
Historicamente, no ACLS, os provedores administravam medicamentos por via intravenosa (IV) ou ET. A absorção ET de drogas
é pobre e a dosagem ideal de drogas é desconhecida. Portanto, a via intraóssea (IO) agora é preferida quando o acesso IV não
está disponível. Abaixo estão as prioridades para acesso vascular.
VIA INTRAVENOSA
Um IV periférico é preferível para administração de medicamentos e fluidos, a menos que o acesso central já esteja disponível.
O acesso à linha central não é necessário durante a maioria das tentativas de ressuscitação, pois pode causar interrupções na
RCP e complicações durante a inserção. A colocação de uma linha periférica não requer interrupção da RCP.
Se um medicamento for administrado por via periférica de administração, faça o seguinte:
1. Injeção intravenosa de bolus (salvo indicação em contrário).
2. Lave com 20 mL de fluido ou solução salina.
3. Eleve a extremidade por 10 a 20 segundos para aumentar a distribuição do medicamento na circulação.
• Ao usar a via IV periférica de ROTA INTRAÓSSEA
administração, os medicamentos podem levar
Medicamentos e fluidos podem ser administrados com segurança e
até dois minutos ou mais para atingir a eficácia durante a ressuscitação por via IO se o acesso IV não estiver
disponível.
circulação central. O efeito dos medicamentos
administrados pode não ser visto até mais O acesso IO pode ser usado para todas as faixas etárias, pode ser
tempo. A RCP de alta qualidade ajuda a colocado em menos de um minuto e tem absorção mais previsível do que a
via ET.
circular esses medicamentos e é uma parte
importante da ressuscitação. • Qualquer
medicamento ou fluido ACLS que possa ser
administrado por via intravenosa também pode
ser administrado por via intra-óssea. • Se possível,
administre qualquer medicamento IV ou IO no início
de qualquer segmento de RCP de dois minutos.
35 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
SUPORTE AVANÇADO
4 CARDÍACO DE VIDA
FERRAMENTAS FARMACOLÓGICAS
O uso de qualquer um dos medicamentos ACLS na Tabela 1 deve ser feito dentro do seu escopo de prática e
após estudo aprofundado das ações e efeitos colaterais. Esta tabela apenas fornece um breve lembrete para
aqueles que já estão familiarizados com o uso desses medicamentos. Além disso, a Tabela 1 contém apenas
doses, indicações e vias de administração para adultos para os medicamentos mais comuns para ACLS.
Doses, rotas e usos de drogas comuns
MEDICAMENTO USO PRINCIPAL DE ACLS DOSE / IV / IO NOTAS
• Empurrão IV rápido próximo ao hub, seguido por um bolus
de solução salina
• PSVT/ SVT estreito • Monitoramento cardíaco contínuo durante a
administração
• Taquicardia de QRS largo, • bolus IV de 6 mg, pode repetir com 12 mg em 1 a 2
adenosina evite adenosina em QRS min
• Causa rubor e peso no peito
largo irregular • Idealmente, use uma seringa de 3mL, torneira de 3 vias
e um jato de 10mL para administrar a adenosina com
eficiência.
• Antecipar hipotensão, bradicardia e toxicidade
• TV/ FV consciente: 150mg em 10 minutos, seguido de gastrointestinal
• VF/ VT sem pulso
gotejamento
• VT com pulso • Monitoramento cardíaco contínuo
Amiodarona • FV/ TV inconsciente: 300mg, adicionar 150mg se não for
• Controle da taxa • Meia-vida muito longa (até 40 dias)
eficaz
de taquicardia • Não use em bloqueio cardíaco de 2º ou 3º grau
• Dose máxima: 450mg
• Não administrar por via de tubo ET
• Bradicardia • 1 mg IV / IO
• Monitoramento cardíaco e de PA
sintomática • Dose máxima: 3 mg
• Não use em glaucoma ou
Atropina taquiarritmias
• Toxinas específicas/ overdose
• 2 a 4 mg IV/ IO podem ser necessários • Dose mínima de 0,5 mg
(por exemplo, organofosforados)
• 5 a 20 mcg/ kg/ min
• Choque/ CHF
• Titule para a pressão arterial desejada e/ ou • Ressuscitação com fluidos primeiro
Dopamina • Bradicardia frequência cardíaca desejada
• Monitoramento cardíaco e de PA
sintomática
• Dose máxima: 20mg
• 1,0 mg (1:10000) IV/ IO ou 1 ampola (1:1000) em 10ml de
solução salina normal
• Paragem cardíaca
• Manter: 0,1 a 0,5 mcg/ kg/ min Titular até a pressão
arterial desejada • Monitoramento cardíaco contínuo
• Nota: Distinguir entre 1:1000 e 1:10000 concentrações
Epinefrina • 0,3-0,5mg IM
• Anafilaxia
• Repita a cada cinco minutos conforme necessário • Dê via linha central quando possível
• Bradicardia/ • Infusão de 2 a 10 mcg/ min
Choque sintomático • Titular para resposta
• Inicial: carga IV de 1 a 1,5 mg/ kg
• Parada Cardíaca (FV/ TV) • Segunda: Metade da primeira dose em 5 a 10 min
Lidocaína • Monitoramento cardíaco e de PA
• Manter: 1 a 4 mg/ min
(A lidocaína • Bolus rápido pode causar hipotensão e bradicardia
é recomendada quando
Amiodarona não é • Inicial: 0,5 a 1,5 mg/ kg IV
acessível) • Taquicardia de • Use com cautela na insuficiência renal
• Segunda: Metade da primeira dose em 5 a 10 min
complexo largo com pulso
• Manter: 1 a 4 mg/ min
• Paragem cardíaca/ • Parada Cardíaca: 1 a 2 g diluídos em 10 mL • Monitoramento cardíaco e de PA
Torções sem pulso D5W IVP
• Bolus rápido pode causar hipotensão e bradicardia
Sulfato de magnésio • Se não for parada cardíaca: 1 a 2 g IV por 5 a 60 • Use com cautela na insuficiência renal
• Torsades de Pointes com
min • O cloreto de cálcio pode reverter a
pulso
• Manter: 0,5 a 1 g/ h IV hipermagnesemia
• 20 a 50 mg/ min IV até que o ritmo melhore, ocorra • Monitoramento cardíaco e de PA
hipotensão, o QRS se alargue em 50% ou a dose MAX • Cuidado com infarto agudo do miocárdio
• Taquicardia de QRS largo
seja administrada
Procainamida • Preferido para VT com
• Dose MÁXIMA: 17 mg/ kg
• Pode reduzir a dose com insuficiência renal
pulso (estável) • Não dê com amiodarona
• Gotejamento: 1 a 2 g em 250 a 500 mL a 1 a
4 mg/ min • Não use em QT prolongado ou CHF
• Taquiarritmia
Sotalol • VT monomórfico • 100 mg (1,5 mg/ kg) IV durante 5 min • Não use em QT prolongado
tabela 1 • Antiarrítmico de 3ª linha
36 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
AUTO-AVALIAÇÃO PARA ACLS
1. Um indivíduo apresenta bradicardia sintomática. Sua frequência cardíaca é 32. Qual das
a seguir são opções terapêuticas aceitáveis?
uma. Atropina
B. Epinefrina c.
Dopamina d.
Tudo o que precede
2. Uma pessoa com alcoolismo desmaia e é encontrada em Torsades de Pointes. Qual intervenção
é mais provável para corrigir o problema subjacente?
uma. Reaqueça o indivíduo para corrigir a hipotermia.
b. Administrar sulfato de magnésio 1 a 2 g IV diluído em 10 mL D5W para corrigir o baixo
nível de magnésio.
c. Administrar glicose para corrigir a hipoglicemia.
d. Administrar naloxona para corrigir overdose de narcóticos.
3. Você acabou de administrar um medicamento para um indivíduo com taquicardia supraventricular (TVS).
Ela se queixa de rubor e peso no peito. Qual droga é a causa mais provável?
uma.
Aspirina b. adenosina
c. Amiodarona
d. Amitriptilina
RESPOSTAS
1. D
A atropina é o tratamento inicial para a bradicardia sintomática. Se não responder, dopamina IV ou
epinefrina é o próximo passo. A estimulação pode ser eficaz se outras medidas não melhorarem a
avaliar.
2. B
A hipomagnesemia ou baixo Mg++ é comumente causada por alcoolismo e desnutrição.
A administração de magnésio IV pode prevenir ou encerrar Torsades de Pointes.
3. B
A adenosina é a escolha correta para o tratamento da TVS e geralmente resulta em reações como rubor,
dispneia, pressão torácica e tontura.
37 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
5
CAPÍTULO
PRINCÍPIOS
ANTECIPADO
DESFIBRILAÇÃO
Quanto mais cedo ocorrer a desfibrilação, maior será a taxa de sobrevivência. Quando uma arritmia fatal está
presente, a RCP pode fornecer uma pequena quantidade de fluxo sanguíneo para o coração e o cérebro, mas
não pode restaurar diretamente um ritmo organizado. A probabilidade de restaurar um ritmo de perfusão é
otimizada com RCP imediata e desfibrilação. O objetivo da desfibrilação é interromper um ritmo caótico e permitir
que os marca-passos normais do coração retomem a atividade elétrica efetiva.
A dose de energia apropriada é determinada pelo projeto do desfibrilador – monofásico ou bifásico. Se
estiver usando um desfibrilador monofásico, dê um único choque de 360 J. Use a mesma dose de energia nos
choques subsequentes. Os desfibriladores bifásicos usam uma variedade de formas de onda e demonstraram
ser mais eficazes para encerrar uma arritmia fatal. Ao usar desfibriladores bifásicos, os provedores devem usar a
dose de energia recomendada pelo fabricante. Muitos fabricantes de desfibriladores bifásicos exibem a faixa de
dose de energia efetiva na face do dispositivo. Se o primeiro choque não encerrar a arritmia, pode ser razoável
aumentar a energia fornecida se o desfibrilador permitir.
Para minimizar as interrupções nas compressões torácicas durante a RCP, continue a RCP enquanto o desfibrilador
estiver carregando. Certifique-se de liberar o indivíduo, garantindo que o oxigênio seja removido e que ninguém
esteja tocando no indivíduo antes de aplicar o choque. Imediatamente após o choque, reinicie a RCP, começando
com as compressões torácicas. Dê RCP por dois minutos (aproximadamente cinco ciclos). Um ciclo consiste em 30
compressões seguidas de duas respirações para um adulto sem via aérea avançada. Aqueles indivíduos com um
dispositivo avançado de vias aéreas podem ser ventilados a uma taxa de uma respiração a cada 5 a 6 segundos
(ou 10 a 12 respirações por minuto).
38 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
CHAVES PARA USAR UM DESFIBRILADOR EXTERNO AUTOMATIZADO
Se você olhar ao redor dos locais públicos que visita,
provavelmente encontrará um Desfibrilador Externo Automático (DEA).
Um DEA é sofisticado e fácil de usar, fornecendo energia que
salva vidas em um dispositivo fácil de usar, o que o torna útil para
pessoas que nunca operaram um e para qualquer pessoa em
cenários estressantes. No entanto, o uso adequado de um DEA é
muito importante.
Idealmente, enquanto a RCP continua, ligue o DEA e, em
seguida, coloque os eletrodos no lado superior direito e no lado
inferior esquerdo do tórax do indivíduo (Figura 11). Assim que as FPO
pás estiverem conectadas corretamente, o dispositivo lerá o ritmo
cardíaco. Se os eletrodos não estiverem conectados
adequadamente, o dispositivo indicará isso com avisos. Uma vez
que o ritmo é analisado, o aparelho irá direcioná-lo para dar
choque no indivíduo se um choque for indicado. Um choque
despolariza todas as células do músculo cardíaco de uma só vez,
tentando organizar sua atividade elétrica. Em outras palavras, o Figura 11
choque destina-se a redefinir a atividade elétrica anormal do
coração em um ritmo normal.
Pontos-chave do DEA
Certifique-se de que o oxigênio NÃO está fluindo pelo tórax
do paciente ao aplicar o choque
NÃO interrompa as compressões torácicas por mais de
10 segundos ao avaliar o ritmo
Fique longe do paciente ao aplicar choque
Avaliar pulso após os primeiros dois minutos de RCP
Se o CO2 expirado for inferior a 10 mmHg durante a RCP, considere
adicionar um vasopressor e melhorar as compressões torácicas. No entanto, após 20
minutos de RCP para um indivíduo intubado, você pode considerar interromper as
tentativas de ressuscitação.
Figura 12
39 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
DESFIBRILAÇÃO
5 PRINCÍPIOS DO PRIMEIRO
CRITÉRIOS PARA APLICAÇÃO DO DEA
Você deve usar um DEA se:
• O indivíduo não responde a gritos ou sacudidelas de ombros. • O indivíduo não está
respirando ou respirando de forma ineficaz.
• O pulso da artéria carótida não pode ser detectado.
OPERAÇÃO BÁSICA DO DEA
Para usar um DEA, faça o seguinte:
1. Ligue o DEA.
2. Escolha almofadas para adultos ou pediátricas.
3. Coloque os eletrodos no peito nu (não sobre os adesivos de medicação) e certifique-se de que os cabos estejam
conectados. (Seque o peito, se necessário.)
4. Coloque uma almofada no lado superior direito e a outra no peito alguns centímetros abaixo do
axila esquerda.
5. Limpe a área para permitir que o DEA leia o ritmo, o que pode levar até 15 segundos.
6. Se o DEA indicar “nenhum choque recomendado”, reinicie a RCP.
7. Se o DEA indicar que um choque é necessário, libere o indivíduo, certificando-se de que ninguém está
tocando nele e que o oxigênio foi removido. Certifique-se visualmente de que o indivíduo está claro e grite
“CLEAR!”
8. Pressione o botão “Choque”.
9. Retome imediatamente a RCP começando com compressões torácicas.
10. Após dois minutos de RCP, o DEA com programação atual analisará a
ritmo.
11. Continue seguindo as instruções do DEA.
• Se o DEA não estiver funcionando corretamente, continue a RCP. Não perca muito
tempo solucionando problemas do DEA. A RCP sempre vem em primeiro lugar,
e os DEAs são suplementares. • Não
use o DEA na água. • O DEA não é
contraindicado em indivíduos com desfibrilador/
marcapasso; no entanto, não coloque a almofada diretamente sobre o dispositivo.
40 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
6 CAPÍTULO
SISTEMAS
DE CUIDADO
As diretrizes do ILCOR descrevem os Sistemas de Cuidados Paciente instável
como uma parte separada e importante do treinamento do
provedor de ACLS. Esses Sistemas de Cuidados descrevem
a organização dos profissionais necessária para alcançar o
melhor resultado possível para as circunstâncias de um
determinado indivíduo. Eles incluem uma visão geral das
maneiras pelas quais as intervenções que salvam vidas devem
Rápido
ser organizadas para garantir que sejam realizadas de forma
Resposta
eficiente e eficaz. Hospitais, equipes de EMS e comunidades
Equipe (RRT)
que seguem Sistemas de Cuidados abrangentes demonstram
melhores resultados para seus pacientes do que aqueles que
não seguem.
FPO
FPO Código
Equipe
Cuidados intensivos
Equipe
Figura 13
• O gerenciamento de emergências com risco de vida requer a integração de uma
equipe multidisciplinar que pode envolver equipes de resposta rápida (RRTs), equipes de
parada cardíaca e especialistas em terapia intensiva para aumentar as taxas de sobrevivência.
41 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
6 SISTEMAS
DE CUIDADO
RESSUSCITAÇÃO CARDIOPULMONAR
A ressuscitação cardiopulmonar (RCP) bem-sucedida requer o uso dela como parte de um sistema de cuidados
chamado Cadeia de Sobrevivência (Figura 14). Como acontece com qualquer corrente, ela é tão forte quanto seu elo
mais fraco. Assim, todos devem se esforçar para garantir que cada elo seja forte. Por exemplo, os líderes comunitários
podem trabalhar para aumentar a conscientização sobre os sinais e sintomas de parada cardíaca e disponibilizar DEAs
em locais públicos. As equipes de EMS devem estar a par das atualizações e inovações em ressuscitação e aprimorar
as habilidades necessárias para realizar RCP de forma rápida e eficaz. Os hospitais devem estar prontos para receber
pacientes em parada cardíaca e prestar um atendimento de excelência. Os centros de cuidados intensivos e de
reperfusão devem ser dotados de especialistas e equipados com a mais recente tecnologia. Como a recuperação da
parada cardíaca continua por muito tempo após a hospitalização inicial, os pacientes devem ter avaliação formal e
suporte para suas necessidades físicas, cognitivas e psicossociais.
INICIANDO A CADEIA DE SOBREVIVÊNCIA
Foi demonstrado que o início precoce do BLS aumenta a probabilidade de sobrevivência de uma pessoa que lida com
parada cardíaca. Para aumentar as chances de sobreviver a um evento cardíaco, o socorrista deve seguir as etapas da
Cadeia de Sobrevivência do Adulto (Figura 14).
Cadeia de Sobrevivência Adulto
RECONHECER DESFIBRILADO AVANÇADO PÓS-CARDÍACO
EXECUTAR
SINTOMAS E COM VIDA PRENDER PRISÃO RECUPERAÇÃO
RCP ANTECIPADA
ATIVAR EMS DEA APOIO, SUPORTE CUIDADO
Figura 14
42 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
CUIDADOS PÓS-PARADA CARDÍACA
O atendimento integrado pós-parada cardíaca é o quinto elo da Cadeia de Sobrevivência do Adulto. A qualidade desse
cuidado é fundamental para proporcionar aos indivíduos ressuscitados os melhores resultados possíveis. Quando as
intervenções abaixo são fornecidas, há uma maior probabilidade de sobrevivência.
O cuidado do paciente após o retorno da circulação espontânea (RCE) requer atenção especial à oxigenação, controle da
pressão arterial, avaliação para intervenção coronária percutânea,
controle da temperatura alvo e neuroprognóstico multimodal. Como
Após uma ressuscitação, o debriefing para a recuperação da parada cardíaca continua por muito tempo após
socorristas leigos, prestadores de serviços a hospitalização inicial, os pacientes devem ter avaliação formal e
de emergência e profissionais de saúde suporte para suas necessidades físicas, cognitivas e psicossociais .
hospitalares pode ser benéfico para apoiar
sua saúde mental e bem-estar.
GERENCIAMENTO DE TEMPERATURA ALVO
• Recomendado para indivíduos comatosos com retorno da circulação espontânea após um ataque cardíaco
evento de prisão.
• Os indivíduos devem ser resfriados a 89,6 a 93,2 graus F (32 a 36 graus C) por pelo menos 24 horas.
OTIMIZAÇÃO DA HEMODINÂMICA E VENTILAÇÃO
• 100% de oxigênio é aceitável para intervenção precoce, mas não por longos períodos de tempo. • O oxigênio
deve ser titulado, de modo que a oximetria de pulso do indivíduo seja maior que 94% para evitar toxicidade do
oxigênio. • Não ventile demais para evitar potenciais efeitos hemodinâmicos adversos. • Taxas de ventilação de 10
a 12 respirações por minuto para atingir ETCO2 de 35 a 40 mmHg. • Fluidos intravenosos e medicamentos vasoativos
devem ser titulados para estabilidade hemodinâmica.
• Controle glicêmico rigoroso para melhor resultado do paciente.
INTERVENÇÃO CORONÁRIA PERCUTÂNEA
• A intervenção coronária percutânea (ICP) é preferível aos trombolíticos. • O indivíduo deve ser
levado pelo EMS diretamente para um hospital que realiza ICP. • Se o indivíduo for entregue a um
centro que fornece apenas trombolíticos, ele deve ser transferido
para um centro que oferece PCI se o tempo permitir.
CUIDADOS NEUROLÓGICOS
• A avaliação neurológica é fundamental, especialmente ao retirar o tratamento (ou seja, morte encefálica) para diminuir as
taxas de falso-positivos. Consulta de especialidade deve ser obtida para monitorar sinais e sintomas neurológicos durante
todo o período pós-ressuscitação.
43 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
6 SISTEMAS
DE CUIDADO
SÍNDROME CORONÁRIA AGUDA
Para indivíduos com síndrome coronariana aguda (SCA), os cuidados adequados começam durante a chamada para o SME.
Os socorristas devem estar cientes e procurar sinais de SCA. O diagnóstico e o tratamento rápidos proporcionam a melhor
chance de preservar o tecido cardíaco saudável. É muito importante que os profissionais de saúde reconheçam os indivíduos
com potencial SCA para iniciar a avaliação, a triagem apropriada e o gerenciamento do tempo.
Cadeia de Sobrevivência ACS
RECONHECER EMS - REPERFUSÃO
EVIDÊNCIA ED QUALIDADE
SINTOMAS E PRÉ-HOSPITAL COM PCI OU
CUIDADOS BASEADOS CUIDE DE MIM
ATIVAR EMS GESTÃO FIBRINOLÍTICOS
Figura 15
OBJETIVOS DO TRATAMENTO DA ACS
REDUZIR
A comunicação precoce do EMS permite a MIOCÁRDIO
preparação do pessoal do departamento de emergência NECROSE PARA
e do laboratório e equipe de cateterismo cardíaco. Uma PRESERVAR CORAÇÃO
vez que o paciente com SCA chega à unidade receptora, FUNÇÃO
os protocolos estabelecidos devem direcionar o atendimento.
Quanto menor o tempo até a reperfusão, maior a quantidade
de tecido cardíaco que pode ser salva e melhor o resultado
geral.
TRATAR ACS PREVENIR MAIOR
COMPLICAÇÕES ADVERSOS CARDÍACOS
Eventos cardíacos adversos maiores (MACE)
(VF, VT, CHOQUE) EVENTOS (MACE)
incluem morte e infarto do miocárdio não fatal. As
complicações da SCA com risco de vida incluem fibrilação
ventricular, taquicardia ventricular sem pulso, bradiarritmias,
choque cardiogênico e edema pulmonar. O EMS deve ter
capacidade para realizar ECGs no local e a caminho do hospital. Figura 16
O hospital receptor deve ser alertado sobre possíveis SCA,
especialmente infarto do miocárdio com supradesnivelamento do segmento ST (STEMI) e infarto do miocárdio sem
supradesnivelamento do segmento ST (NSTEMI).
44 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
AVE AGUDO
Os resultados para indivíduos com AVC melhoraram significativamente devido à implementação do Acute Stroke System
of Care. A comunidade está mais bem equipada para reconhecer o AVC como um “ataque cerebral” e há uma maior
conscientização sobre a importância do atendimento médico dentro de três horas do início dos sintomas, porque você
terá a oportunidade de reverter esses sintomas com o fibrinolítico.
Da mesma forma, os sistemas EMS foram aprimorados para transportar indivíduos para centros regionais de tratamento de
AVC que estão equipados para administrar fibrinolíticos.
Cadeia de Sobrevivência do AVC
TRANSPORTE
RECONHECER DIRETRIZE QUALIDADE
EMS OPORTUNO PARA NOTIFICAR
SINTOMAS E CURSO BASEADO PÓS DERRAME
RESPOSTA DERRAME
ATIVAR EMS CUIDADO CUIDADO
CENTRO
Figura 17
Acrônimo FAST
A sigla FAST é baseada na Cincinnati Pre-Hospital Stroke Scale e é usada para avaliar quando alguém está tendo um AVC.
Enfrentar careta ou caindo de um lado
Braços Fraqueza deriva ou paralisia do mesmo lado
Fala Sujo ou incompreensível
Tempo Tempo de atividade e tempo para ligar para o 911
OBJETIVOS DO CUIDADO DO AVC ISQUÊMICO AGUDO
O objetivo geral do tratamento do AVC é minimizar a lesão
Os 8 D's do AVC (Tabela 2) destacam as
cerebral e otimizar a recuperação do indivíduo.
principais etapas do diagnóstico e tratamento O transporte preferencial para centros com capacidade para
do AVC e os principais pontos em que podem AVC demonstrou melhorar os resultados. Os centros de AVC
estão equipados com recursos muitas vezes não disponíveis em
ocorrer atrasos.
hospitais comunitários menores. A presença de especialistas,
incluindo neurologistas e especialistas em tratamento de acidente
vascular cerebral, equipes multidisciplinares com experiência em tratamento de acidente vascular cerebral, modalidades
avançadas de imagem e outras opções terapêuticas tornam o transporte para centros de acidente vascular cerebral a opção
mais adequada. O objetivo da equipe de AVC, do médico de emergência ou de outros especialistas deve ser avaliar o indivíduo
com suspeita de AVC e chegar ao aparelho de TC em dez minutos.
45 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
Os 8 D's dos cuidados com o AVC
DETECÇÃO Reconhecimento rápido dos sintomas do AVC
DESPACHO Ativação antecipada e envio de EMS
ENTREGA Rápida identificação, gerenciamento e transporte de EMS
PORTA Transporte para o centro de AVC dentro de três horas do início dos sintomas
DADOS Triagem rápida, avaliação e gestão em ED
DECISÃO Especialização em AVC e seleção de terapia
MEDICAMENTO Terapia fibrinolítica, estratégias intra-arteriais
DISPOSIÇÃO Admissão rápida na unidade de AVC ou unidade de cuidados intensivos
mesa 2
46 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
6 SISTEMAS
DE CUIDADO
A EQUIPE DE RESSUSCITAÇÃO
As diretrizes do ILCOR para ACLS destacam a importância de uma dinâmica de equipe eficaz durante a
ressuscitação. Na comunidade (fora de uma unidade de saúde), o primeiro socorrista no local pode estar realizando a RCP
sozinho. No entanto, um Code Blue em um hospital pode trazer dezenas de socorristas/fornecedores para o quarto de um
paciente. É importante organizar de forma rápida e eficiente os membros da equipe para participar efetivamente do ACLS. O
ILCOR sugere uma estrutura de equipe com cada profissional assumindo um papel específico durante a reanimação; este
consiste em um líder de equipe e vários membros da equipe. (Tabela 3)
BOM TIME
LIDER DO TIME MEMBRO DA EQUIPE
DINÂMICA
• Organize o grupo • Entenda seu papel • Funções e responsabilidades claras
• Monitorar o desempenho • Esteja disposto, capaz e qualificado
• Conhecendo as limitações
para desempenhar a função
• Ser capaz de realizar todas as habilidades • Intervenções Construtivas •
• Compreender o ACLS se Compartilhamento de Conhecimento
• Membros diretos da equipe
sequências • Resumindo e reavaliando •
• Fornecer crítica do desempenho do Comunicação em circuito fechado
• Esteja comprometido com o sucesso da
grupo após o esforço de ressuscitação
equipe
• Mensagens claras •
Respeito mútuo
Tabela 3
É importante conhecer suas próprias limitações clínicas.
A ressuscitação é o momento de implementar as habilidades adquiridas,
não tentar novas. Assuma apenas tarefas que você pode executar com
Comunicação clara entre sucesso. Indique claramente quando você precisa de ajuda e peça ajuda
líderes de equipe e membros da equipe no início do cuidado do indivíduo. A ressuscitação exige respeito mútuo,
é essencial. compartilhamento de conhecimento, crítica construtiva e discussão de
acompanhamento (debriefing) após o evento.
O LÍDER DA EQUIPE DÁ
CESSÃO LIBERADA LÍDER DE EQUIPE OUVE
PARA MEMBRO DA EQUIPE PARA CONFIRMAÇÃO
MEMBRO DA EQUIPE MEMBRO DA EQUIPE
Figura 18 RESPONDE COM VOZ RELATÓRIOS QUANDO TAREFA
E CONTATO COM OS OLHOS ESTÁ COMPLETO E
Circuito fechado
Comunicação
INFORMA O RESULTADO
47 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
EDUCAÇÃO, IMPLEMENTAÇÃO, EQUIPES
Apenas cerca de 20% dos indivíduos que sofrem uma parada cardíaca dentro de um hospital sobreviverão. Esta
estatística levou ao desenvolvimento de um Sistema de Cuidados de Parada Cardíaca. Quatro em cada cinco indivíduos
com parada cardiorrespiratória apresentam alterações nos sinais vitais antes da parada. Portanto, a maioria dos
indivíduos que eventualmente tem uma parada cardíaca apresentou sinais de parada cardíaca iminente. As taxas de
sobrevivência podem ser melhoradas se os indivíduos forem identificados e tratados com protocolos ACLS mais cedo.
Originalmente, grupos especializados de socorristas dentro de um hospital, chamados de Equipes de Parada Cardíaca,
atendiam um paciente com parada cardíaca reconhecida. Essas equipes responderam a um Código Azul depois que
alguém presumivelmente reconheceu uma parada cardíaca ativa e procurou ajuda. Muitos acreditavam que as equipes de
parada cardíaca melhorariam as taxas de sobrevivência, mas os resultados foram decepcionantes. Estudos mostram que as
taxas de sobrevida foram as mesmas em hospitais com Equipes de Parada Cardíaca e sem equipe. Como resultado, os
hospitais estão substituindo as equipes de parada cardíaca por equipes de resposta rápida (RRTs) ou equipes de emergência
médica (METs). Qualquer pessoa pode ligar para o TRR/MET se houver alguma preocupação do paciente, de um profissional
de saúde ou de um familiar.
Em vez de esperar pela perda de consciência e parada cardiorrespiratória completa, os TRS/METs monitoram de perto
os pacientes para tratá-los antes que a parada cardíaca ocorra. Essas equipes combinam os esforços de enfermeiros,
médicos e familiares para detectar uma parada cardíaca iminente.
CRITÉRIOS DE ALERTA RRT/MET
VIA AÉREA AMEAÇADA OU
ESTADO MENTAL ALTERADO
RESPIRAÇÃO TRABALHADA
BRADICARDIA (< 40 BPM) OU
APREENSÃO
TAQUICARDIA (> 100 BPM)
HIPOTENSÃO OU SÚBITO E GRANDE
HIPERTENSÃO SINTOMÁTICA DIMINUIÇÃO DA DEDUÇÃO DE URINA
Figura 19
Quando os hospitais implementam RRTs/ METs, há menos
paradas cardíacas, menos transferências para UTI, melhores taxas de
sobrevivência e menor tempo de internação.
48 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
AUTO-AVALIAÇÃO PARA
SISTEMAS DE CUIDADO
1. Qual é o maior tempo que um socorrista deve fazer uma pausa para verificar o pulso?
uma. 20 segundos
B. 10 segundos C.
5 segundos D.
Menos de dois segundos
2. Selecione o par adequado em relação à RCP para um adulto:
uma. Compressões torácicas 60 a 80/minuto; 2 polegadas de profundidade (5cm)
b. Compressões torácicas 80/minuto; 1,5 polegadas de profundidade (4 cm)
c. Compressões torácicas 100/minuto; 3 polegadas de profundidade (8cm)
d. Compressão torácica de 100 a 120 por minuto; 2 a 2,4 polegadas de profundidade (5-6 cm)
3. Qual é o papel do segundo socorrista durante um cenário de parada cardíaca? uma. Chame
ajuda.
b. Recupere o DEA.
c. Realizar ventilações. d. Tudo
o que precede
RESPOSTAS
1. B
As verificações de pulso são limitadas a não mais que 10 segundos. Se você não tiver certeza se um pulso está
presente, inicie a RCP.
2. D
Compressão torácica de 100 a 120 por minuto; 2 a 2,4 polegadas de profundidade (5-6 cm).
3. D
Tire vantagem de qualquer espectador e peça ajuda com base em seu nível de habilidade.
49 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7
CAPÍTULO
ACLS
CASOS
PARADA RESPIRATÓRIA
Indivíduos com padrões respiratórios ineficazes são considerados em parada respiratória e requerem
atenção imediata. Existem muitas causas de parada respiratória, incluindo, mas não se limitando a, parada
cardíaca e choque cardiogênico. Ressuscite indivíduos em aparente parada respiratória seguindo os
protocolos BLS ou ACLS.
A parada respiratória é uma condição emergente na qual o indivíduo
não está respirando ou está respirando de forma ineficaz.
Se alguém está respirando de forma ineficaz, pode ser respiração
agonal ou ofegante, que muitas vezes pode passar despercebida.
50 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7 ACLS
CASOS
Pesquisa BLS para Adultos
1 VERIFICAR A RESPOSTA 2 LIGUE EMS E RECEBA AED
• Agite e grite: "Você está bem?" • Envie alguém para chamar os serviços médicos
de emergência (EMS)
• Verifique a respiração por não mais de 10
segundos • Envie alguém para obter um desfibrilador
externo automático (DEA)
• Se NÃO estiver respirando ou respirando
insuficientemente, continue a pesquisa • Se você for o ÚNICO provedor, ative o EMS e obtenha
o AED
3 DESFIBRILAÇÃO
• Se NÃO houver pulso, verifique se há ritmo
chocável com DEA
• Se ritmo chocável, mantenha-se afastado ao
aplicar choques
• Fornecer RCP entre choques, começando com
compressões torácicas
PULSO SEM PULSO
COMEÇAR A RESPIRAÇÃO DE RESGATE INICIAR RESPIRAÇÃO DE RESGATE INICIAR RCP
UMA RESPIRAÇÃO A CADA 5 A 30 COMPRESSÕES
6 SEGUNDOS OU 10 A 12 POR 2 RESPIRAÇÃO DE PROFUNDIDADE DE
RESPIRAÇÃO POR MIN COMPRESSÃO DE PELO MENOS 2"
VERIFICAR PULSO A CADA 2 MIN TAXA DE 100-120
COMPRESSÕES POR MIN
Figura 20
51 ACLS – Suporte Avançado de Vida Cardíaco
Machine Translated by Google
Pesquisa ACLS • Manter as vias aéreas no paciente inconsciente
• Considere via aérea avançada
UMA • Monitore as vias aéreas avançadas se colocadas
com capnografia de forma de onda quantitativa
• Dê 100% de oxigênio
B • Avalie a ventilação eficaz com
capnografia de forma de onda quantitativa
• NÃO ventile demais
• Avaliar ritmo e pulso
C
• Desfibrilação/cardioversão
• Obtenha acesso IV/IO
• Dê medicamentos específicos para o ritmo
• Dê fluidos IV/IO, se necessário
• Identificar e tratar causas reversíveis
D • O ritmo cardíaco e o histórico do paciente são
as chaves para o diagnóstico diferencial
• Avaliar quando dar choque versus medicar
Figura 21
TIPOS DE VIA AÉREA
AVANÇADO BÁSICO
TUBO ESÔFAGO-TRAQUEAL BOCA A BOCA/NARIZ
E VENTILAÇÃO BOLSA-MÁSCARA
TUBO LARÍNGEO OPA
Tabela 4 LMA NPA
52 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7 ACLS
CASOS
Na Tabela 4, as vias aéreas listadas na coluna da esquerda
são consideradas vias aéreas avançadas, enquanto as da
coluna da direita são vias aéreas básicas. Embora os OPAs e
NPAs sejam considerados vias aéreas básicas, eles exigem a
colocação adequada por um profissional experiente. A colocação
avançada de vias aéreas requer treinamento especializado que
está além do escopo da certificação ACLS. No entanto, todos os
profissionais de ACLS devem estar familiarizados com o manejo
adequado de vias aéreas avançadas para fazer parte de uma equipe
de suporte à vida eficaz.
A RCP é realizada com o indivíduo deitado de costas; a gravidade
fará com que a mandíbula, a língua e os tecidos da garganta caiam
para trás e obstruam as vias aéreas. A via aérea raramente
permanece aberta em um indivíduo inconsciente sem suporte externo.
O primeiro passo em qualquer intervenção nas vias aéreas é Figura 22
abrir as vias aéreas. Isso é feito levantando o queixo para cima
enquanto inclina a testa para trás (Figura 22). O objetivo é criar
um caminho mais reto do nariz até a traqueia.
Não ventile demais (ou seja, dê muitas respirações por minuto ou muito grande
volume por respiração). Ambos podem aumentar a pressão intratorácica, diminuir o
retorno venoso ao coração, diminuir o débito cardíaco, bem como predispor o indivíduo
ao vômito e à aspiração do conteúdo gastrointestinal.
53 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
TAQUICARDIA VENTRICULAR SEM PULSAÇÃO E
FIBRILAÇÃO VENTRICULAR
A taquicardia ventricular sem pulso (TV) e a fibrilação ventricular (FV) são ritmos cardíacos com risco de
vida que resultam em contrações ventriculares ineficazes. O movimento ventricular da FV não é
sincronizado com as contrações atriais. VT ou VTach (Figura 25) é uma condição na qual os ventrículos
se contraem mais de 100 vezes por minuto. VF ou VFib (Figura 24) é um tremor rápido das paredes
ventriculares que as impede de bombear. A condição de emergência, TV sem pulso, ocorre quando a
contração ventricular é tão rápida que não há tempo para o coração reabastecer, resultando em pulso
indetectável. Em ambos os casos, os indivíduos não estão recebendo fluxo sanguíneo adequado para os
tecidos. Apesar de serem fenômenos patológicos diferentes e terem ritmos de ECG diferentes, o manejo do
ACLS da TV sem pulso e FV são essencialmente os mesmos. A TV sem pulso e a ressuscitação para FV
começam com o BLS Survey.
Um DEA lê e analisa o ritmo e determina se um choque é necessário. O DEA está programado para apenas
solicitar ao usuário que desfibrile os ritmos de VT e VF sem pulso. A máquina não sabe se o indivíduo tem
pulso ou não. Esta é a principal razão pela qual você não deve usar um DEA em alguém com pulso palpável.
As respostas do ACLS à TV e FV sem pulso dentro de um hospital provavelmente serão conduzidas usando
um monitor cardíaco e um desfibrilador manual. Assim, o provedor de ACLS deve ler e analisar o ritmo. Os
choques só devem ser administrados para TV e FV sem pulso. Da mesma forma, drogas antiarrítmicas e
medicamentos para apoiar a pressão arterial podem ser usados.
REGRAS PARA VENTRICULAR
FIBRILAÇÃO (VF)
Figura 24
Não há forma regular do complexo QRS porque toda a atividade
REGULARIDADE
elétrica é desorganizada.
A frequência parece rápida, mas a atividade elétrica desorganizada impede
AVALIAR
o coração de bombear.
ONDA P Não há ondas P presentes.
INTERVALO PR
FPO
Não há intervalos PR presentes.
COMPLEXO QRS O complexo ventricular varia.
Tabela 5
54 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7 ACLS
CASOS
REGRAS PARA
TAQUICARDIA VENTRICULAR
(REGULAR/ RÁPIDO LARGO
TAQUICARDIA COMPLEXA)
Figura 25
REGULARIDADE Os intervalos RR são usuais, mas nem sempre regulares.
A frequência auricular não pode ser determinada. A frequência ventricular é geralmente
AVALIAR
entre 150 e 250 batimentos por minuto.
Os complexos QRS não são precedidos por ondas P. Ocasionalmente, há ondas P
ONDA P na tira, mas não estão associadas ao ritmo ventricular.
INTERVALO PR O intervalo PR não é medido porque este é um ritmo ventricular.
O complexo QRS mede mais de 0,12 segundos. O QRS geralmente será largo e bizarro.
COMPLEXO QRS Geralmente é difícil ver uma separação entre o complexo QRS e a onda T.
Tabela 6
REGRAS PARA
TORSADAS DE PONTOS
(LARGO IRREGULAR
TAQUICARDIA COMPLEXA) Figura 26
REGULARIDADE Não há regularidade.
A frequência auricular não pode ser determinada. A frequência ventricular é geralmente
AVALIAR
entre 150 e 250 batimentos por minuto.
ONDA P Não há ondas P presentes.
INTERVALO PR Não há intervalos PR presentes.
COMPLEXO QRS O complexo ventricular varia.
Tabela 7
FV e TV sem pulso são ambos ritmos chocáveis. O DEA não pode dizer se o
indivíduo tem pulso ou não.
55 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
ATIVIDADE ELÉTRICA SEM PULSOS E ASSISTOLA
A atividade elétrica sem pulso (AESP) e a assistolia são ritmos cardíacos relacionados, pois são ritmos cardíacos
com risco de vida e sem choque. A assistolia é um ECG de linha plana (Figura 27). Pode haver movimento sutil para longe
da linha de base (desvio de linha plana), mas não há atividade elétrica cardíaca perceptível. Certifique-se sempre de que a
leitura da assistolia não seja um erro técnico ou do usuário. Certifique-se de que os pads tenham um bom contato com o
indivíduo, que os cabos estejam conectados, que o ganho esteja configurado adequadamente e que a energia esteja ligada.
A PEA é uma das muitas formas de onda do ECG (incluindo ritmo sinusal) sem pulso detectável. A AESP pode incluir
qualquer forma de onda sem pulso, com exceção de FV, TV ou assistolia (Figura 28).
Hipovolemia e hipóxia são as duas causas mais comuns de AESP. São também os mais facilmente reversíveis e
devem estar no topo de qualquer diagnóstico diferencial.
Se o indivíduo apresentar retorno da circulação espontânea (RCE), proceder ao atendimento pós-parada cardíaca.
REGRAS PARA
ERVILHA E ASSISTOLIA
Um ECG de linha plana não revela atividade elétrica
e é reservado para assistolia, enquanto AESP revela
atividade elétrica organizada ou semi-organizada na
ausência de pulso palpável. Figura 27
ORGANIZADO OU SEMI
Qualquer ritmo sem pulso.
ORGANIZADO
AVALIAR Qualquer taxa ou nenhuma taxa.
ONDA P Onda P possível ou nenhuma detectável.
INTERVALO PR Possível onda PR ou nenhuma detectável.
COMPLEXO QRS Complexo QRS possível ou nenhum detectável.
REGULARIDADE DA ASSISTOLA O ritmo será uma linha quase plana.
AVALIAR Não há taxa.
ONDA P Não há ondas P presentes.
INTERVALO PR O intervalo PR não pode ser medido devido à ausência de ondas P.
COMPLEXO QRS Não há complexos QRS presentes.
Tabela 8
56 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7 ACLS
CASOS
CAUSAS REVERSÍVEIS
Figura 28
CAUSAS REVERSÍVEIS DE PARADA CARDÍACA
OS H'S OS T
Hipovolemia Pneumotórax hipertensivo
Hipóxia Tamponamento
H+ (acidose) Toxinas
Hipo/ hipercalemia Trombose (coronária)
Hipoglicemia Trombose (pulmonar)
Hipotermia Trauma (não reconhecido)
Tabela 9
A DOSE PADRÃO DE EPINEFRINA É
VASOPRESSOR DE ESCOLHA
• Verifique sempre se a leitura da
assistolia não é falha do equipamento. A epinefrina ainda é a melhor escolha de acordo com as
Certifique-se de que os pads tenham um bom diretrizes de 2020. De dezesseis estudos observacionais
contato com o indivíduo, que todos os cabos sobre tempo na recente revisão sistemática, todos encontraram
uma associação entre epinefrina precoce e ROSC para pacientes
estejam conectados, que o ganho esteja com ritmos não chocáveis, embora melhorias na sobrevida não
configurado adequadamente e que a alimentação tenham sido observadas universalmente.
esteja ligada. • A hipovolemia e a hipóxia são Para pacientes com ritmo chocável, a literatura apóia priorizar a
facilmente revertidas e são as duas mais desfibrilação e RCP inicialmente e administrar epinefrina se as
tentativas iniciais com RCP e desfibrilação não forem bem-sucedidas.
causas comuns de AEP.
57 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
Algoritmo de Parada Cardíaca de Adultos
ATIVAR A RESPOSTA DE EMERGÊNCIA
1
INICIAR RCP •
Dar oxigênio •
Conectar o monitor/desfibrilador
SIM RITMO CHOCÁVEL? NÃO
2 9
VF/PVT ASSISTOLA/PEA
3
ADMINISTRAR CHOQUE
4 Epinefrina o mais rápido possível
RCP POR DOIS MINUTOS •
Acesso IV/IO
RITMO CHOCÁVEL? NÃO
SIM
5
ADMINISTRAR CHOQUE
6 10
RCP POR DOIS MINUTOS • RCP POR DOIS MINUTOS •
Epinefrina a cada 3 a 5 min • Considerar Epinefrina a cada 3 a 5 min • Considerar
via aérea avançada e capnografia via aérea avançada e capnografia
RITMO CHOCÁVEL? NÃO RITMO CHOCÁVEL? SIM
SIM NÃO
7 11
ADMINISTRAR CHOQUE RCP DOIS MINUTOS •
Tratar causas reversíveis
8
RCP POR DOIS MINUTOS •
Amiodarona ou Lidocaína • Tratar RITMO CHOCÁVEL?
causas reversíveis
NÃO SIM
VÁ PARA O PASSO 5 OU 7
• Se não houver sinais de
ROSC, vá para a etapa 10
ou 11 • Se houver sinais de ROSC, vá para
Cuidados Pós-Parada Cardíaca
Figura 29
58 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7 ACLS
CASOS
PARADA CARDÍACA ADULTO
Qualidade da RCP
• Empurre com força (2-2,4" (5-6 cm)) e rápido (100-120 bpm) e permita o recuo do tórax
• Minimize as interrupções
• Não ventile demais
• Se não houver via aérea avançada, taxa de compressão para ventilação de
30:2 • Capnografia de forma de onda quantitativa
- Se ETCO2 <10 mmHg, tente melhorar a qualidade da RCP
Energia de choque
• Bifásico: O fornecimento bifásico de energia durante a desfibrilação demonstrou ser mais eficaz do que as formas de
onda monofásicas mais antigas. Siga a recomendação do fabricante (por exemplo, dose inicial de 120 a 200 J); se
desconhecido, use a dose máxima disponível. A segunda dose e as subsequentes devem ser equivalentes e doses
mais altas devem ser consideradas. • Monofásico: 360 J
Retorno da Circulação Espontânea
• Retorno de pulso e pressão arterial • Aumento
súbito sustentado de PETCO2 (tipicamente ÿ 40 mmHg) • Ondas espontâneas
de pressão arterial com monitoramento intra-arterial
Via Aérea Avançada
• Via aérea avançada supraglótica ou intubação ET •
Confirmação absoluta da colocação:
1. Auscultação Epigástrica Negativa
2. Auscultação Torácica Bilateral Positiva
3. Visualização das cordas vocais
4. ETCO2 quantitativo
• 10 respirações por minuto com compressões torácicas contínuas
Terapia medicamentosa
• Dose de epinefrina IV/IO: 1 mg, administrar assim que possível e a cada 3 a 5 minutos após
• Amiodarona IV/IO Dose: a primeira dose é 300 mg em bolus, a segunda dose é 150 mg •
Lidocaína: 1ª dose: 1-1,5 mg/kg, segunda dose: 0,5-0,75 mg/kg
Causas reversíveis
• Hipovolemia • • Tamponamento cardíaco
Hipóxia • Toxinas
• H+(acidose) • • Pneumotórax hipertensivo •
Hipotermia • Hipo/ Trombose, pulmonar ou coronariana
hipercalemia • Hipoglicemia • Trauma
59 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
CUIDADOS PÓS-PARADA CARDÍACA
Se um indivíduo tiver um retorno da circulação espontânea (ROSC), inicie imediatamente os cuidados pós-parada cardíaca. Os
processos iniciais de BLS/ACLS destinam-se a salvar a vida de um indivíduo, enquanto os cuidados pós-parada cardíaca visam
otimizar a ventilação e a circulação, preservar o tecido/função do coração e do cérebro e manter os níveis recomendados de glicose
no sangue. Preste muita atenção à oxigenação, controle da pressão arterial, necessidade de intervenção coronária percutânea e
controle ideal da temperatura. As Diretrizes ILCOR 2020 recomendam avaliação formal e suporte para as necessidades físicas,
cognitivas e psicossociais contínuas de um indivíduo, porque a recuperação de um evento de parada cardíaca continua por muito tempo
após a hospitalização inicial. Lembre-se de atender também às necessidades de saúde mental dos socorristas e agende um debriefing para
socorristas leigos, provedores de EMS e profissionais de saúde hospitalares após um evento de ressuscitação.
delines atualização recomenda um debriefing focado de
SEU ACRÔNIMO DE ESCOLHA PARA CUIDADOS PÓS-PARADA CARDÍACA - VÔMITO
• Sinais vitais - especialmente verificando a pressão arterial. •
Oxigênio - Eles precisam ser intubados ou precisam de um tipo de aparelho de oxigênio? • Infarto do miocárdio - eles precisam
chegar a um centro de dor no peito?
• Iv- Eles precisam de fluidos IV? Eles precisam de gotejamento? •
Targeted Temperature Management (TTM) - Somente se eles ainda não responderem.
GESTÃO DE VIA AÉREA
• Colocação precoce de vias aéreas avançadas conforme necessário
• Gerenciar parâmetros respiratórios:
- Mantenha 10 respirações por minuto
- Meta de Pulse Ox 92-98%
- Titular para PaCO2 35-45 mm Hg
- Capnografia em forma de onda (capnometria) para confirmar a colocação do TET
SUPORTE À PRESSÃO ARTERIAL E VASOPRESSORES
• Obtenha ECG precoce.
• Considere suporte de pressão arterial em qualquer indivíduo com pressão arterial sistólica inferior a 90 mmHg ou pressão
arterial média (PAM) inferior a 65.
• A menos que haja contraindicação, 1 a 2 litros de soro fisiológico IV ou Ringer com lactato é a primeira intervenção.
• Quando a pressão arterial estiver muito baixa, considere vasopressores (comumente chamados de “pressores”).
Vasopressores e inotrópicos são medicamentos usados para criar vasoconstrição ou aumentar
contratilidade, respectivamente. Considere usar o seguinte:
- Dopamina e norepinefrina são os pressores de escolha para indivíduos que não estão em parada cardíaca.
- A vasopressina e a fenilefrina são os segundos agentes a serem adicionados.
- A epinefrina é geralmente reservada para hipotensão grave ou como agente de última linha.
• Titule a taxa de infusão para manter a pressão arterial desejada.
O Algoritmo de Cuidados Pós-Parada Cardíaca (Figura 30) foi atualizado para enfatizar a necessidade de prevenir hiperóxia, hipoxemia
e hipotensão.
60 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
GERENCIAMENTO DE TEMPERATURA ALVO (TTM)
O gerenciamento direcionado da temperatura é a única intervenção documentada que melhora/melhora a
recuperação do cérebro após a parada cardíaca. O gerenciamento da temperatura direcionada induzida pode ser
realizado em indivíduos que não respondem e deve ser continuado por pelo menos 24 horas. O objetivo do
gerenciamento de temperatura direcionada induzida é manter uma temperatura corporal central entre 32 a 36
graus C (89,6 a 96,8 graus F) por pelo menos 24 horas usando um dispositivo de resfriamento com um loop de feedback.
Os fabricantes de dispositivos desenvolveram várias tecnologias inovadoras que melhoram a capacidade de
afetar e gerenciar o gerenciamento de temperatura direcionado no indivíduo após a prisão. O gerenciamento
de temperatura direcionado deve ser induzido e monitorado por profissionais treinados. O controle induzido da
temperatura direcionada não deve afetar a decisão de realizar a intervenção coronária percutânea (ICP),
porque a ICP concomitante e o manejo direcionado da temperatura são relatados como viáveis e seguros.
61 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7 ACLS
CASOS
Algoritmo de atendimento pós-parada cardíaca imediata para adultos
REGRESSO DE
ESPONTÂNEO
VENTILAÇÃO/ CIRCULAÇÃO
OXIGENAÇÃO:
Evite ventilação excessiva. Comece
com 10 a 12 respirações por minuto
e titule para atingir a PACO2 de 35
Gerenciar Via Aérea
a 45 mmHg.
• Colocação precoce do tubo endotraqueal
Gerenciar parâmetros respiratórios • Iniciar
DOSES/DETALHES 10 respirações por minuto
IV Bolus: • Sp02 92-98%
• PaC02 35-45 mmHg
1 a 2 litros de soro fisiológico
ou Ringer Lactato. Gerenciar parâmetros hemodinâmicos
• Pressão arterial sistólica >90 mmHg
Infusão IV de epinefrina: • Pressão arterial média >65 mmHg
0,1 a 0,5 mcg/kg por minuto
Infusão IV de dopamina:
5 a 10 mcg/kg por minuto OBTER ECG DE 12 DERIVAÇÕES
Infusão IV de norepinefrina:
0,1 a 0,5 mcg/kg por minuto
CAUSAS REVERSÍVEIS:
Considerar para emergência cardíaca
• Hipovolemia Intervenção se:
• STEMI presente
• Hipóxia
• Choque cardiogênico instável
• H+ (acidose)
• Suporte circulatório mecânico necessário
• Hipotermia
• Hipo/hipercalemia
• Tamponamento cardíaco SEGUE OS COMANDOS?
• Toxinas
• Pneumotórax hipertensivo NÃO SIM
• Trombose, pulmonar ou
coronariana
Comatoso Acordado
Outro gerenciamento
• FALE COMIGO
de cuidados intensivos
• Obter TC cerebral
• Monitoramento de EEG
• Outros gerenciamento
de cuidados intensivos
AVALIAR E TRATAR RAPIDAMENTE
ETIOLOGIAS REVERSÍVEIS
ENVOLVA A CONSULTA DE ESPECIALISTAS PARA
Figura 30 GESTÃO CONTÍNUA
62 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
REGRAS PARA PRIMEIRO GRAU
REGRAS PARA SINUS BRADICARDIA BLOQUEIO CARDÍACO
Figura 31 Figura 32
Os intervalos RR são regulares, o ritmo Os intervalos RR são regulares, o ritmo
REGULARIDADE REGULARIDADE
geral é regular. geral é regular.
A frequência é inferior a 60 bpm, mas A taxa depende do ritmo
AVALIAR AVALIAR
geralmente superior a 40 bpm. subjacente.
Há uma onda P na frente de cada Há uma onda P na frente de cada
ONDA P QRS. As ondas P parecem ONDA P QRS. As ondas P parecem
uniformes. uniformes.
Mede entre 0,12 e 0,20 segundos Mede mais de 0,20 segundos de
INTERVALO PR de duração. RP INTERVALO PR duração. O intervalo PR é consistente.
intervalo é consistente.
COMPLEXO QRS Mede menos de 0,12 segundos. COMPLEXO QRS Mede menos de 0,12 segundos.
Tabela 10 e 11
REGRAS PARA O 2º GRAU TIPO I DE REGRAS PARA O 2º GRAU TIPO II DE
BLOCO (WENCKEBACH/ MOBITZ I) BLOCO (MOBITZ II)
Figura 33 Figura 34
O intervalo RR é irregular, mas geralmente Se houver uma razão de condução
há um padrão. O intervalo RR aumenta à consistente, o intervalo RR será regular.
REGULARIDADE
medida que o intervalo PR aumenta. REGULARIDADE Se a razão de condução não for constante,
o intervalo RR será irregular.
A frequência ventricular é geralmente
ligeiramente superior à frequência A frequência atrial é normal. A
AVALIAR
atrial devido a alguns batimentos atriais frequência ventricular é mais lenta,
AVALIAR
não serem conduzidos. A frequência atrial geralmente 1/2 a 1/3 mais lenta do que a
geralmente é normal. frequência atrial.
As ondas P são verticais e uniformes. As ondas P são verticais e uniformes.
A maioria dos complexos terá uma ONDA P Não há um QRS seguindo cada onda P.
ONDA P onda P à sua frente; no entanto, haverá
alguns que não têm uma onda P.
O intervalo PR só pode ser medido em
batimentos conduzidos e geralmente é
O intervalo PR fica progressivamente INTERVALO PR constante em toda a faixa.
INTERVALO PR mais longo até que haja uma queda Pode ou não ser maior que um intervalo PR
do complexo QRS. normal (0,12 segundos).
COMPLEXO QRS Mede menos de 0,12 segundos. COMPLEXO QRS Mede menos de 0,12 segundos.
Tabela 12 e 13
63 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7 ACLS
CASOS
REGRAS PARA 3º
GRAU DE BLOCO
(BLOQUEIO CARDÍACO COMPLETO)
Figura 35
REGULARIDADE O intervalo RR é regular. O intervalo PP também é regular.
A frequência atrial é regular e normalmente de 60 a 100.
A taxa de complexos QRS depende do foco.
AVALIAR
Se o foco for ventricular, a frequência será de 20 a 40.
Se o foco for juncional, a taxa será de 40 a 60.
As ondas P são verticais e uniformes. Não há um QRS seguindo cada
ONDA P
onda P.
O intervalo PR só pode ser medido em batimentos conduzidos e geralmente é
INTERVALO PR constante em toda a faixa. Pode ou não ser maior que um intervalo PR normal (0,12
segundos).
COMPLEXO QRS O intervalo pode ser normal, mas é mais provável que seja prolongado.
Tabela 14
BRADICARDIA SINTOMÁTICA
A bradicardia é definida como uma frequência cardíaca inferior a 60 batimentos por minuto. Embora qualquer
frequência cardíaca inferior a 60 batimentos por minuto seja considerada bradicardia, nem todos os indivíduos
com bradicardia são sintomáticos ou apresentam um evento patológico. Indivíduos em excelente forma física
frequentemente apresentam bradicardia sinusal. A bradicardia sintomática pode causar vários sinais e sintomas,
incluindo pressão arterial baixa, edema e congestão pulmonar, ritmo anormal, desconforto torácico, falta de ar,
tontura e/ou confusão. A bradicardia sintomática deve ser tratada com o ACLS Survey. Se a bradicardia for
assintomática, mas ocorrer com uma arritmia listada abaixo, consulte um cardiologista com experiência no
tratamento de distúrbios do ritmo.
SINTOMAS DE BRADICARDIA
• Falta de ar
• Estado mental alterado
• Edema/congestão pulmonar •
Fraqueza/tontura/tontura
64 ACLS - Suporte Avançado de Vida Cardíaca
Machine Translated by Google
REVISÃO DE BRADICARDIA SINTOMÁTICA
Bradicardia sinusal • Bloqueio AV de segundo grau tipo II •
Ritmo normal com frequência lenta Intervalos PR constantes (podem ser prolongados)
antes que um QRS aleatório seja descartado
Bloqueio AV de primeiro grau
Bloqueio AV de terceiro grau
• O intervalo PR é maior que 0,20 segundos
• PR e QRS não são coordenados
Bloqueio AV de segundo grau tipo I entre si
• O intervalo PR aumenta em comprimento até que o
complexo QRS seja eliminado
65 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7 ACLS
CASOS
Bradicardia adulta com algoritmo de pulso
Avaliar sinais/sintomas VENTILAÇÃO/OXIGENAÇÃO:
Frequência cardíaca
Evite ventilação excessiva. Iniciar em 10 a 12
tipicamente <50 batimentos
respirações/min e titular para atingir PETCO2
por minuto se bradiarritmia
de 35 a 40 mmHg
DOSES/DETALHES
IDENTIFICAR E TRATAR
CAUSA SUBJACENTE: Dose IV de Atropina:
Dose inicial de 0,5 mg em bolus.
• Manter via aérea pérvia;
auxiliar na respiração, se necessário Repetir a cada 3 a 5 minutos até a dose máxima
de 3 mg
• Se hipoxêmico,
administre oxigênio Infusão IV de dopamina:
• Monitor cardíaco para 2 a 20 mcg/kg por minuto. Titule de acordo
identificar o ritmo com a resposta do paciente; afinar lentamente.
• Monitorar a pressão arterial e a Infusão IV de epinefrina:
oximetria de pulso 5 a 10 mcg por minuto
• Acesso IV
• Avaliar ECG de 12 derivações
PERSISTENTE
CAUSA DE BRADIARRIMIA:
• Hipotensão?
NÃO
• Estado mental
alterado agudamente? MONITORAR E OBSERVAR
• Sinais de choque?
• Dor no peito?
• Insuficiência cardíaca aguda?
ATROPINA (Ver Doses/ Detalhes)
SE A ATROPINA NÃO EFETUAR:
• Estimulação transcutânea
OU
• Infusão de dopamina: 2 a 10 mcg/
kg por minuto
OU
• Infusão de epinefrina: 2 a 10 mcg
por minuto
CONSIDERAR:
• Consulta especializada
• Estimulação transvenosa
Figura 36
66 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
TAQUICARDIA
A taquicardia é uma frequência cardíaca superior a 100 batimentos por minuto. Quando o coração bate muito rápido,
há uma fase de relaxamento encurtada. Isso causa dois problemas principais: os ventrículos não conseguem se encher
completamente, fazendo com que o débito cardíaco diminua; e as artérias coronárias recebem menos sangue, fazendo
com que o suprimento para o coração diminua. • A taquicardia é classificada como estável ou instável. • Freqüências
cardíacas maiores ou iguais a 150 batimentos por minuto geralmente causam sintomas. • A taquicardia instável
sempre requer atenção imediata. • A taquicardia estável pode se tornar instável.
SINTOMAS DE TAQUICARDIA
• Hipotensão • Dor/desconforto no peito
• Sudorese • Falta de ar
• Edema/congestão pulmonar • Fraqueza/tontura/vertigem
• Distensão venosa jugular • Estado mental alterado
TAQUICARDIA SINTOMÁTICA COM FREQUÊNCIA CARDÍACA > 150 BPM
1. Se o indivíduo estiver instável, forneça cardioversão
Se em algum momento você se
sincronizada imediata. • A taquicardia do indivíduo está
sentir inseguro ou desconfortável
produzindo instabilidade hemodinâmica e sintomas graves?
durante o tratamento de um paciente
estável, procure a consulta de um
• Os sintomas (ou seja, dor e angústia do infarto agudo do especialista.
miocárdio (IAM)) estão produzindo o
taquicardia? A adenosina pode causar
broncoespasmo; portanto, a
2. Avalie o estado hemodinâmico do indivíduo
adenosina deve ser administrada
e iniciar o tratamento estabelecendo IV, dando oxigênio
com cautela a pacientes com
suplementar e monitorando o coração. asma.
• Frequência cardíaca de 100 a 130 bpm geralmente é
resultado do processo subjacente e geralmente representa
A cardioversão sincronizada é
taquicardia sinusal. Na taquicardia sinusal, o objetivo é identificar apropriada para o tratamento de
e tratar a causa sistêmica subjacente. • taquicardia de complexo amplo de
Frequência cardíaca maior que 150 bpm pode ser sintomática; tipo desconhecido. Prepare-se para
quanto maior a taxa, maior a probabilidade de os sintomas serem cardioversão sincronizada assim
devidos à taquicardia. que uma taquicardia de grande
complexo for detectada.
3. Avalie o complexo QRS.
TAQUICARDIA COMPLEXA ESTREITA REGULAR (SVT
PROVÁVEL)
• Tente manobras vagais. • Obter
ECG de 12 derivações; considerar a consulta de especialistas.
• Adenosina 6 mg PIV rápida; se não houver conversão, administrar 12
mg IVP (segunda dose); pode tentar 12 mg uma vez.
67 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
CASOS 7 ACLS
TAQUICARDIA COMPLEXO ESTREITO IRREGULAR (PROVÁVEL A-FIB)
• Obter ECG de 12 derivações; considerar a consulta de especialistas.
• Taxa de controle com diltiazem 15 a 20 mg (0,25 mg/kg) IV por dois minutos ou betabloqueadores.
TAQUICARDIA COMPLEXO LARGO REGULAR (TV PROVÁVEL)
• Obter ECG de 12 derivações; considerar a consulta de especialistas.
• Converta o ritmo usando amiodarona 150 mg IV por 10 minutos.
• Realizar cardioversão eletiva.
TAQUICARDIA DE COMPLEXO LARGO IRREGULAR
• Obter ECG de 12 derivações; considerar a consulta de especialistas.
• Considere antiarrítmico. • Se Torsades de Pointes, dê sulfato de
magnésio 1 a 2 g IV; pode seguir com 0,5 a 1 g
mais de 60 minutos.
TAQUICARDIA ESTÁVEL E INSTÁVEL
REGRAS PARA TAQUICARDIA SINUSAL
Figura 37
REGULARIDADE Os intervalos RR são regulares, o ritmo geral é regular.
AVALIAR A frequência é superior a 100 bpm, mas geralmente inferior a 150 bpm.
ONDA P Há uma onda P na frente de cada QRS. As ondas P parecem uniformes.
Mede entre 0,12-0,20 segundos de duração. O intervalo PR é consistente.
INTERVALO PR
COMPLEXO QRS Mede menos de 0,12 segundos.
Tabela 15
68 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
REGRAS PARA FIBRILAÇÃO ATRIAL
(A-FIB) ESTREITO IRREGULAR
REGRAS PARA FLUTTER ATRIAL TAQUICARDIA COMPLEXA
Figura 38 Figura 39
A frequência atrial é regular. Os intervalos RR são
A frequência ventricular irregulares; portanto, o ritmo
geralmente será regular, mas geral é irregularmente irregular.
REGULARIDADE
somente se o nó AV conduzir os Os ventrículos conduzem a partir
REGULARIDADE
impulsos de maneira consistente. de diferentes focos atriais causando a
Caso contrário, a frequência irregularidade.
ventricular será irregular.
A frequência atrial geralmente
excede 350. Se a frequência
A frequência atrial é normalmente ventricular estiver entre 60 e 100
entre 250 e 350. bpm, isso é conhecido como “controlado”
AVALIAR A frequência ventricular depende AVALIAR A-Fib. Se a frequência ventricular for
da condução através do nó AV superior a 100, é considerada A-Fib
para os ventrículos. com Resposta Ventricular Rápida
As ondas P serão bem (RVR), também conhecida como A-
Fib não controlada.
ONDA P definidas e terão um padrão de “dente
de serra”. Devido aos átrios dispararem
Devido à configuração tão rapidamente a partir de
múltiplos focos, não há ondas P
incomum das ondas P, o intervalo
INTERVALO PR não é medido com flutter atrial. ONDA P óbvias no ritmo. A linha de base
parece caótica porque os átrios
estão fibrilando, portanto, nenhuma
QRS mede menos de 0,12 onda P é produzida.
COMPLEXO QRS segundos. Como não há ondas P, o
INTERVALO PR intervalo PR não pode
ser medido.
Tabela 15 e 16 QRS mede menos de 0,12
COMPLEXO QRS segundos.
69 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
7 ACLS
CASOS
Taquicardia adulta com algoritmo de pulso
Avalie os sinais e sintomas DOSES/DETALHES
Frequência cardíaca normalmente
Joules de cardioversão sincronizados:
> 150 batimentos por minuto
• Regular estreito: 50 a 100J
• Estreito irregular: Bifásico 120J a
200J OU Monofásico 200J
Identifique e trate as causas subjacentes • Largo regular: 100J
causa
• Amplo irregular: Use a dose de desfibrilação
• Manter via aérea pérvia; auxiliar (NÃO sincronizada)
na respiração, se necessário
• Se hipoxêmico, administre Infusões antiarrítmicas para
oxigênio Taquicardia de QRS largo estável:
• Monitor cardíaco para
identificar o ritmo Dose IV de adenosina:
• Monitorar a pressão arterial e a • Dose inicial de 6 mg de injeção
oximetria de pulso intravenosa rápida; seguir com NS flush
• Acesso IV • Siga com a segunda dose de 12
mg, se necessário
• Avaliar ECG de 12 derivações
Dose IV de procainamida:
• 20 a 50 mg por minuto até que a
arritmia seja suprimida, ocorra
Cardioversão Taquiarritmia hipotensão ou a duração do QRS
sincronizada: persistente causando: aumente > 50%, OU dose máxima
• Considere de 17 mg/kg administrada
SIM
sedação • Hipotensão? • Infusão de manutenção: 1 a 4 mg
• Considere por minuto. Evitar se QT prolongado
• Estado mental
ou ICC
adenosina se alterado agudamente?
complexo estreito Dose IV de amiodarona:
• Sinais de choque?
regular • Dose inicial: 150 mg por 10
• Dor no peito?
minutos. Repita conforme necessário se VT
• Insuficiência recorrente
• Considere cardíaca aguda?
• Infusão de manutenção: 1 mg por
adenosina apenas minuto nas primeiras seis horas
se regular e NÃO
monomórfica Dose IV de Sotalol:
• Considere • 100 mg (1,5 mg/kg) em cinco
infusão antiarrítmica minutos. Evitar se QT prolongado
SIM
QRS largo? ÿ 0,12
• Considere a segundos
consulta de
especialistas
NÃO
• Manobras vagais
• Adenosina (se regular)
• ÿ-bloqueador ou bloqueador
de canal de cálcio
• Considere a consulta
Figura 40
70 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
SÍNDROME CORONÁRIA AGUDA
A síndrome coronariana aguda (SCA) é uma coleção de apresentações clínicas, incluindo angina instável, infarto do
miocárdio sem elevação do segmento ST (IAMSST) e infarto do miocárdio com elevação do segmento ST (IAMCSST).
A SCA é classicamente reconhecida por um ou mais dos seguintes sintomas: dor torácica esmagadora, falta
de ar, dor que irradia para a mandíbula, braço ou ombro, sudorese e/ou náusea ou vômito. É importante notar
que nem todos os indivíduos com SCA apresentarão esses achados clássicos, principalmente mulheres e
indivíduos com diabetes mellitus. É impossível determinar um evento cardíaco específico a partir dos sintomas da
SCA; portanto, os sintomas da SCA são gerenciados da mesma maneira.
Todo indivíduo com esses sintomas deve ser avaliado imediatamente. Se um indivíduo parece estar inconsciente,
comece com a Pesquisa de BLS e siga o caminho apropriado para cuidados avançados. Se o indivíduo estiver
consciente, prossiga com o caminho abaixo.
EMS
OXIGÊNIO • Use cânula nasal de quatro litros por minuto; titule conforme necessário para
manter a saturação de oxigênio em 94-99 por cento.
ASPIRINA • Se não houver alergia, dê 160 a 325 mg de AAS para mastigar. Evite ASA revestido.
Idealmente, a aspirina infantil é a aspirina de escolha.
• Dê 0,3 a 0,4 mg SL/pulverização x duas doses em intervalos de 3 a 5 minutos
NITROGLICERINA • Não use se PAS < 90 mmHg.
• Não use se inibidor da fosfodiesterase, como Viagra, tomado dentro de 24 horas.
MORFINA • Dê 1 a 5 mg IV somente se os sintomas não forem aliviados por nitratos ou se
sintomas se repetem. Monitore a pressão arterial de perto.
ECG de 12 derivações • Avaliar para IM: elevação ou depressão do segmento ST e progressão
insatisfatória da onda R.
ACESSO IV • Pelo menos duas IVs de grande calibre em cada fossa antecubital.
• Leve ao centro PCI se provável STEMI
Figura 41
NOTIFICAR O HOSPITAL
• Ative o protocolo ACS no hospital
71 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
CASOS 7 ACLS
Algoritmo da Síndrome Coronariana do Adulto
SINTOMAS DE INFARTO OU ISQUEMIA
Avaliação EMS/Atendimento Hospitalar
• ABCs de apoio; preparar para RCP/desfibrilação
• Dê aspirina, morfina, nitroglicerina e oxigênio, se necessário
• Obter ECG de 12 derivações
• Se elevação ST:
• Notifique o hospital; anotar primeiro contato médico e horário de início
• O hospital deve se preparar para responder ao STEMI
• Se fibrinólise pré-hospitalar, use a lista de verificação fibrinolítica
Avaliação EMS/Atendimento Hospitalar Tratamento imediato de disfunção erétil
• Verifique os sinais vitais/ saturação de O2 • Se a saturação de O2 <94%, inicie O2 em
• Acesso IV 4 L por minuto, titule
• Realizar histórico/exame físico direcionado • Aspirina 160 a 325 mg PO
• Lista de verificação fibrinolítica completa, • Spray de nitroglicerina ou sublingual
verifique as contra-indicações • Morfina IV se a nitroglicerina não for eficaz
• Obter níveis preliminares de marcadores cardíacos,
estudos de eletrólitos e coagulação
• Obter radiografia de tórax portátil (<30min)
Elevação ST ou novo INTERPRETAR ECG Alterações normais/não
diagnósticas na onda T/
BRE; alta possibilidade de lesão
segmento ST
(STEMI) Intermediário baixo
risco ACS
infradesnivelamento do segmento ST/inversão dinâmica
da onda T; alta possibilidade de isquemia. Angina
instável de alto risco/IAM sem supradesnivelamento do
• Iniciar terapias segmento ST (AI/NSTEMI)
adjuvantes Admita na unidade de dor
torácica ED e siga:
• Não atrase a reperfusão
• Números de marcadores
cardíacos (troponina)
Troponina elevada ou paciente de alto risco • Segmento ST contínuo
>12 HR
Estratégia invasiva precoce se: • Repita o monitor de ECG
Tempo de início ÿ12 horas? • Taquicardia ventricular • Não invasivo
• Sinais de insuficiência cardíaca Teste de diagnostico
NÃO • Instabilidade hemodinâmica
SIM ÿ12 HR
• Desconforto torácico
isquêmico refratário
Objetivos de reperfusão: • Desvio ST persistente/recorrente
Paciente e centro Desenvolve:
critérios de terapia definidos: • Troponina elevada e/ou
• Meta de
fibrinólise (porta-agulha) SIM • Características
menos de 30 minutos Iniciar tratamentos adjuvantes clínicas de alto risco e/ou
• Heparina (UFH ou HBPM) • Alterações de ECG consistentes
• PCI (porta-balão com isquemia
inflação) meta inferior a 90 • Nitroglicerina
minutos • Considere clopidogrel
• Considere os ÿ-bloqueadores PO NÃO
• Considerar inibidor de
glicoproteína llb/lla SIM
Testes fisiológicos/
diagnóstico anormal por
imagem não invasiva?
Admissão em leito monitorado. NÃO
Determinar o status de risco.
Continuar com heparina, AAS, outras terapias
Alta com acompanhamento se
• Terapia com estatina não houver evidência de infarto
• Inibidor da ECA/BRA • ou isquemia pelo teste
Cardiologia para estratificar o risco se não
for de alto risco
Figura 42
72 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
AVE AGUDO
O AVC é uma condição na qual o fluxo sanguíneo normal para o cérebro é interrompido. O AVC pode ocorrer em duas variações:
isquêmico e hemorrágico. No acidente vascular cerebral isquêmico, um coágulo se aloja em um dos vasos sanguíneos do cérebro,
bloqueando o fluxo sanguíneo através do vaso sanguíneo. No acidente vascular cerebral hemorrágico, um vaso sanguíneo no cérebro
se rompe, derramando sangue no tecido cerebral. O AVC isquêmico e o AVC hemorrágico representam 87% e 13% do total de
incidentes, respectivamente. Em geral, os sintomas de acidente vascular cerebral isquêmico e hemorrágico são semelhantes. No
entanto, os tratamentos são muito diferentes.
SINTOMAS DE AVC
• Fraqueza no braço e perna ou rosto
• Problemas de visão
• Confusão
• Náusea ou vômito
• Problemas para falar ou formar as palavras corretas
• Problemas para caminhar ou se mover
• Cefaleia intensa (hemorrágica)
EMS
• Use cânula nasal de quatro litros por minuto; titule conforme necessário
OXIGÊNIO
para manter a saturação de oxigênio em 94-99 por cento.
PICADA NO DEDO • Verifique a glicose; hipoglicemia pode simular acidente vascular cerebral agudo
HISTÓRIA • Determinar a hora exata do início dos sintomas do paciente e das
testemunhas
• Determinar os déficits do paciente (motor grosso, sensitivo grosso, nervos
EXAME
cranianos)
APREENSÃO • Instituir precauções contra convulsões
ACESSO IV • Pelo menos duas IVs de grande calibre em cada fossa antecubital.
• Leve para o centro do curso, se possível
Figura 43 NOTIFICAR O HOSPITAL
73 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
CASOS 7 ACLS
Os sinais clínicos de acidente vascular cerebral dependem da região do cérebro afetada pela diminuição ou bloqueio do fluxo sanguíneo.
Os sinais e sintomas podem incluir: fraqueza ou dormência da face, braço ou perna, dificuldade para andar, dificuldade de equilíbrio,
perda de visão, fala arrastada ou ausente, queda facial, dor de cabeça, vômitos e alteração do nível de consciência. Nem todos esses
sintomas estão presentes, e os achados do exame dependem da artéria cerebral acometida.
A Cincinnati Prehospital Stroke Scale (CPSS) é usada para diagnosticar a presença de acidente vascular cerebral em um
indivíduo se algum dos seguintes achados físicos for observado: inclinação facial, desvio do braço ou fala anormal. Indivíduos
com um desses três achados como um novo evento têm 72% de probabilidade de um AVC isquêmico. Se todos os três achados
estiverem presentes, a probabilidade de um AVC agudo é superior a 85%. Recomenda- se familiarizar-se e ter proficiência com
a ferramenta FAST utilizada pelo sistema EMS dos socorristas. Cenários simulados e práticas facilitarão o uso dessas valiosas
ferramentas de triagem.
RÁPIDO: Face caída, fraqueza do braço, fala e tempo de início dos sintomas
Indivíduos com acidente vascular cerebral isquêmico que não são candidatos à terapia fibrinolítica devem receber aspirina, a
menos que seja contraindicado por alergia verdadeira à aspirina. Todos os indivíduos com AVC confirmado devem ser admitidos na
Unidade de Terapia Intensiva Neurológica, se disponível. O tratamento do AVC inclui monitoramento e regulação da pressão arterial por
protocolo, precauções contra convulsões, verificações neurológicas frequentes, suporte das vias aéreas conforme necessário, avaliação
física/ocupacional/de fonoaudiologia, verificações de temperatura corporal e monitoramento de glicose no sangue. Indivíduos que
receberam terapia fibrinolítica devem ser seguidos quanto a sinais de sangramento ou hemorragia. Certos indivíduos (18 a 79 anos com
AVC leve a moderado) podem receber tPA (ativador do plasminogênio tecidual) até 4,5 horas após o início dos sintomas. Sob certas
circunstâncias, o tPA intra-arterial é possível até seis horas após o início dos sintomas.
Quando o tempo de início dos sintomas é desconhecido, considera-se uma exclusão automática para tPA. Se o tempo de início dos
sintomas for conhecido, o Instituto Nacional de Distúrbios Neurológicos e Derrame (NINDS) estabeleceu as metas de tempo abaixo.
Figura 44
10 MINUTOS 25 MINUTOS 60 MINUTOS 180 MINUTOS
DE CHEGADA DE CHEGADA DE CHEGADA DE CHEGADA
• Avaliação geral por • Realizar tomografia • Avaliar critérios para uso e • Admissão à unidade de
especialista computadorizada sem contraste administrar terapia acidente vascular cerebral
fibrinolítica ("clot buster")
• Solicitar tomografia • Neurológico
computadorizada urgente sem contrasteavaliação
• Leia a tomografia computadorizada dentro • A terapia fibrinolítica pode
45 minutos ser usada dentro de três
horas do início dos
sintomas (4,5 horas em
alguns casos)
• Antes de dar qualquer coisa (medicamento ou comida) por via oral, você deve realizar uma triagem de deglutição
à beira do leito. Todos os indivíduos com AVC agudo são considerados NPO na admissão.
• O objetivo da equipe de AVC, médico de emergência ou outros especialistas deve ser avaliar o indivíduo
com suspeita de AVC dentro de 10 minutos após a chegada ao pronto-socorro (DE). • A tomografia computadorizada
deve ser concluída dentro de 10 a 25 minutos após a chegada do indivíduo ao pronto-socorro
e deve ser lido em 45 minutos.
74 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
PESSOAL DO DEPARTAMENTO DE EMERGÊNCIA
VISADAS ESTABELECER VERIFICA CONTATO
COMPLETO TC DE OBTIVERMOS
DERRAME SINTOMA GLICOSE DERRAME
EMS CARE ESTATÍSTICAS DO CÉREBRO ECG de 12 derivações
AVALIAÇÃO HORA DE INÍCIO E LÍPIDOS EQUIPE
ISQUÊMICO HEMORRÁGICO
Confirme a hora de início dos sintomas Consultar Neurocirurgia
Realizar exame neurológico Painel de coagulação, tipo e tela
direcionado (NIH Stroke Scale)
Lista de verificação fibrinolítica completa
ABSOLUTO RELATIVO INCLUSÃO
EXCLUSÕES EXCLUSÕES CRITÉRIO
• Traumatismo craniano • Sintomas muito menores/ • Início dos sintomas nas últimas
nos últimos três meses resolutivos três horas (a menos que
• AVC nos últimos três meses circunstâncias especiais)
• A convulsão pode estar
afetando o exame neurológico • 18 anos ou mais
• Hemorragia subaracnóide
• Cirurgia ou trauma nos • AVC isquêmico com
• Punção arterial nos últimos
últimos 14 dias defeito neurológico
sete dias
• Intracraniano Anterior • Grande hemorragia nos • A PA é < 185 mmHg sistólica e
últimos 21 dias < 110 mmHg diastólica
Hemorragia (I)
• Infarto do Miocárdio nos últimos
• Sangramento ativo
três meses
• Heparina nos últimos dois dias
• INR elevado
• Hipoglicemia
• Infarto cerebral muito grande
(multilobo)
• Plaquetas < 100.000/mm3
SEM FIBRINOLÍTICO SEM FIBRINOLÍTICO FIBRINOLÍTICO
Figura 45
75 ACLS – Suporte Avançado de Vida Cardíaca
Machine Translated by Google
CASOS 7 ACLS
Algoritmo de AVC Agudo
Ativar Resposta de Emergência
Identificar sintomas/sinais de acidente vascular cerebral
AVALIAÇÃO/AÇÕES IMPORTANTES DO EMS
• Avaliação completa de acidente vascular cerebral pré-hospitalar
• Anote o tempo de início dos sintomas (último normal)
METAS DE TEMPO NINDS • ABCs de apoio; dê O2
• Verifique a glicose
• Triagem para o centro do curso
• Alertar hospital
AVALIAÇÃO GERAL/ESTABILIZAÇÃO
• Avaliar sinais vitais/ABCs
• Obter acesso IV/realizar avaliações laboratoriais
CHEGADA ED • Obter ECG de 12 derivações
DENTRO DE 10 • Dê O2 se hipoxêmico
MINUTOS OU MENOS • Verifique a glicose; tratar se necessário
• Avaliação de triagem neurológica completa
• Solicitar ressonância magnética do cérebro/tomografia computadorizada de emergência
• Ativar equipe de AVC
AVALIAÇÃO NEUROLÓGICA POR EQUIPE DE AVC
CHEGADA ED • Revise o histórico do paciente
DENTRO DE 25 • Exame neurológico completo
(escala neurológica CPSS ou NIH Stroke Scale)
MINUTOS OU MENOS
• Anote a última hora conhecida normal ou de
início dos sintomas
CHEGADA ED
DENTRO DE 45 A tomografia computadorizada mostra hemorragia?
MINUTOS OU MENOS
SIM NÃO
VER NEUROCIRURGIÃO/NEUROLOGISTA; PROVÁVEL AVC ISQUÊMICO AGUDO;
TRANSFERÊNCIA SE NÃO DISPONÍVEL PREPARE-SE PARA TERAPIA FIBRINOLÍTICA
• Repetir exame neurológico; déficits
melhorando ao normal?
• Procurar exclusões fibrinolíticas
NÃO CANDIDATO
A terapia fibrinolítica
Dê aspirina
ainda é possível?
CANDIDATO
SUPERAR RISCOS/BENEFÍCIOS
• Admitir para acidente vascular cerebral ou unidade de terapia intensiva CHEGADA ED COM PACIENTE/FAMÍLIA
• Iniciar acidente vascular cerebral ou via de hemorragia DENTRO DE 60 Se satisfatório:
MINUTOS • Sem antiplaquetário/anticoagulante
tratamento <24 horas
OU MENOS
• Administrar tPA
• Iniciar a via de AVC pós-tPA
CHEGADA ED
• Admitir para acidente vascular cerebral ou unidade de terapia intensiva
DENTRO DE 3 HORAS
• Monitore frequentemente:
Figura 46 OU MENOS
• Deterioração neurológica
• PA por protocolo
76 ACLS - Suporte Avançado de Vida Cardíaca
Você também pode gostar
- Suporte Basico de Vida 2020 AHA Manual Profissional PDFDocumento95 páginasSuporte Basico de Vida 2020 AHA Manual Profissional PDFGabriela Santos100% (1)
- Pals TraduzidoDocumento115 páginasPals TraduzidoRaphael ColaresAinda não há avaliações
- Abordagem Sistematica AclsDocumento9 páginasAbordagem Sistematica AclsEric NascimentoAinda não há avaliações
- Acls 2020.enDocumento73 páginasAcls 2020.enGabriele Tenório100% (1)
- Caderneta Saúde CriançaDocumento94 páginasCaderneta Saúde Criançajuniorsapiens100% (1)
- 02 - Gestão Estratégica Da ManutençãoDocumento43 páginas02 - Gestão Estratégica Da Manutençãoheiter_ewald9214Ainda não há avaliações
- A Bela e A FeraDocumento3 páginasA Bela e A FeraElisangela Santos71% (7)
- Manual - SBV - AEM PortugalDocumento25 páginasManual - SBV - AEM PortugalBeatrizAinda não há avaliações
- Manual de suporte básico de vida pediátricoDocumento46 páginasManual de suporte básico de vida pediátricoJosé0% (1)
- Dia 2. GUIA 2 - Suporte Básico de Vida e Desfibrilador Externo AutomáticoDocumento9 páginasDia 2. GUIA 2 - Suporte Básico de Vida e Desfibrilador Externo AutomáticoMaicon Argolo LimaAinda não há avaliações
- Manual SBV DaeDocumento86 páginasManual SBV DaeHugo Gomes0% (1)
- Suporte Básico de Vida 9ºFSDocumento16 páginasSuporte Básico de Vida 9ºFSAna Rita PiresAinda não há avaliações
- Advanced Cardiac Life Support (ACLS) in Adults - UpToDateDocumento50 páginasAdvanced Cardiac Life Support (ACLS) in Adults - UpToDateFábio Duarte BoeiraAinda não há avaliações
- Aperfeioamento em Suporte Bsico de Vida Bls Apostila03Documento9 páginasAperfeioamento em Suporte Bsico de Vida Bls Apostila03cotabs.bravosierraAinda não há avaliações
- BLS TRADUZIDODocumento94 páginasBLS TRADUZIDOJadson SousaAinda não há avaliações
- PALS - Handbook (1) .En - PTDocumento66 páginasPALS - Handbook (1) .En - PTFernando Silva SantosAinda não há avaliações
- Diretrizes Da AHA American Heart AssociationDocumento3 páginasDiretrizes Da AHA American Heart AssociationandreAinda não há avaliações
- BLS Apostila FinalDocumento46 páginasBLS Apostila FinalRosi Barbosa100% (3)
- PCR e SBV PDFDocumento31 páginasPCR e SBV PDFRaquel LorranyAinda não há avaliações
- ACLS Certification CourseDocumento36 páginasACLS Certification CourseROBSON PESSOAAinda não há avaliações
- PCR: Reconhecimento e atuação em parada cardiorrespiratóriaDocumento22 páginasPCR: Reconhecimento e atuação em parada cardiorrespiratóriaCarlos Eduardo Martins KaduAinda não há avaliações
- RCPDocumento56 páginasRCPhwaf70Ainda não há avaliações
- European Resuscitation Council Guidelines 2021 Ba - En.ptDocumento17 páginasEuropean Resuscitation Council Guidelines 2021 Ba - En.ptLuis Fernando RodriguesAinda não há avaliações
- Apostila BlsDocumento23 páginasApostila BlsWendel Gabriel delziogo RigerAinda não há avaliações
- Aula Atividade 1Documento14 páginasAula Atividade 1Si ShAinda não há avaliações
- Suporte Básico de Vida: Manuais e ProcedimentosDocumento17 páginasSuporte Básico de Vida: Manuais e ProcedimentoslenazalezAinda não há avaliações
- Suporte Básico de Vida PCRDocumento6 páginasSuporte Básico de Vida PCRVico NavarritoAinda não há avaliações
- Suporte Básico de Vida (SBV) - Atuação Da Enfermagem No Atendimento Inicial em Urgência e Emergência - Parada Cardiorrespiratória (PCR) .Documento9 páginasSuporte Básico de Vida (SBV) - Atuação Da Enfermagem No Atendimento Inicial em Urgência e Emergência - Parada Cardiorrespiratória (PCR) .enfnogueira100% (6)
- Suporte Básico de Vida_ Atualização das Diretrizes da American Heart Association 2017Documento18 páginasSuporte Básico de Vida_ Atualização das Diretrizes da American Heart Association 2017Jandderson CostaAinda não há avaliações
- Curso BLS da AHA: teoria e prática de RCPDocumento91 páginasCurso BLS da AHA: teoria e prática de RCPEricsson Castello Branco0% (1)
- Suporte básico de vida para paciente com PCR na UBSDocumento10 páginasSuporte básico de vida para paciente com PCR na UBSWashington RamosAinda não há avaliações
- Suporte Básico de Vida para PCRDocumento25 páginasSuporte Básico de Vida para PCRAngelo SantosAinda não há avaliações
- Atualização das Diretrizes da American Heart Association 2017 sobre Suporte Básico de VidaDocumento11 páginasAtualização das Diretrizes da American Heart Association 2017 sobre Suporte Básico de VidaIvens NakagawaAinda não há avaliações
- Aula 08 - Suporte Básico de Vida e Suporte Avançado de VidaDocumento90 páginasAula 08 - Suporte Básico de Vida e Suporte Avançado de VidaLaiz GatinhaAinda não há avaliações
- Protocolos de Pre Atendimento HospitalarDocumento6 páginasProtocolos de Pre Atendimento HospitalaringridgabrielesimoesAinda não há avaliações
- AclsDocumento7 páginasAclsKaren SouzaAinda não há avaliações
- Suporte Básico de Vida 10ºADocumento19 páginasSuporte Básico de Vida 10ºALara Celeiro GomesAinda não há avaliações
- Abordagem Sistemática Do Paciente Grave - Abril 2023Documento100 páginasAbordagem Sistemática Do Paciente Grave - Abril 2023LORENDFAinda não há avaliações
- Manual SBV e PLS 2045Documento12 páginasManual SBV e PLS 2045Francisco PeixotoAinda não há avaliações
- PCR e Ovace P PDFDocumento53 páginasPCR e Ovace P PDFmarabastos10Ainda não há avaliações
- Suporte Básico de VidaDocumento12 páginasSuporte Básico de VidaSara CatarinaAinda não há avaliações
- Captura de Tela 2023-12-04 À(s) 10.13.16Documento32 páginasCaptura de Tela 2023-12-04 À(s) 10.13.16Carlos OliveiraAinda não há avaliações
- SBV 2023Documento69 páginasSBV 2023marabastos10Ainda não há avaliações
- Cópia de Blue and White Modern Medical Case PresentationDocumento6 páginasCópia de Blue and White Modern Medical Case PresentationDennissonAinda não há avaliações
- 2021 BLS Handbook - En.ptDocumento41 páginas2021 BLS Handbook - En.ptLuis Fernando Rodrigues100% (1)
- Sos PDFDocumento20 páginasSos PDFBrendo Mendes0% (1)
- Diretrizes AHA 2020Documento32 páginasDiretrizes AHA 2020Marco Valério MarquesAinda não há avaliações
- Melhor abordagem para ressuscitação em casos de afogamento com parada respiratória ou PCRDocumento9 páginasMelhor abordagem para ressuscitação em casos de afogamento com parada respiratória ou PCRbombeiromaxAinda não há avaliações
- Suporte Basico de VidaDocumento14 páginasSuporte Basico de VidaAna Carolina SáAinda não há avaliações
- 18-16557 CPR Goodtogreat BR Article v3Documento8 páginas18-16557 CPR Goodtogreat BR Article v3KLEITON GONCALVES DO NASCIMENTOAinda não há avaliações
- ACLS Novo - MudançasDocumento28 páginasACLS Novo - Mudançasdraquino2009Ainda não há avaliações
- RCP GuiaDocumento16 páginasRCP GuiaFlávia GuerraAinda não há avaliações
- PCR, Afonso Reguenga, 22, 10CDocumento15 páginasPCR, Afonso Reguenga, 22, 10CsusananetoAinda não há avaliações
- Atividades Físicas: Fundamentos E Aplicações ClínicasNo EverandAtividades Físicas: Fundamentos E Aplicações ClínicasAinda não há avaliações
- Manual de Fisioterapia Respiratória com Ênfase em UTI e Covid-19No EverandManual de Fisioterapia Respiratória com Ênfase em UTI e Covid-19Ainda não há avaliações
- Efeitos Maternos do Clampeamento Tardio do Cordão UmbilicalNo EverandEfeitos Maternos do Clampeamento Tardio do Cordão UmbilicalAinda não há avaliações
- Atividades FísicasNo EverandAtividades FísicasAinda não há avaliações
- EMPREEND(1)Documento6 páginasEMPREEND(1)anajanainafmoAinda não há avaliações
- Resumo Ansioliticos e Hipnoticos SANARFLIXDocumento7 páginasResumo Ansioliticos e Hipnoticos SANARFLIXanajanainafmoAinda não há avaliações
- Pneumonias: classificação, epidemiologia e fatores de riscoDocumento33 páginasPneumonias: classificação, epidemiologia e fatores de riscoMaicon Argolo Lima100% (1)
- SEMIOLOGIA - Exame Fã Sico Respiratã RioDocumento6 páginasSEMIOLOGIA - Exame Fã Sico Respiratã RioanajanainafmoAinda não há avaliações
- Antidiabéticos - Aula SanarflixDocumento5 páginasAntidiabéticos - Aula SanarflixanajanainafmoAinda não há avaliações
- Projeto Aplicativo P4 - AV2 FINALDocumento10 páginasProjeto Aplicativo P4 - AV2 FINALanajanainafmoAinda não há avaliações
- Desenvolvimento Motor e Bases Para o DesenvolvimentoDocumento80 páginasDesenvolvimento Motor e Bases Para o DesenvolvimentoanajanainafmoAinda não há avaliações
- HASDocumento27 páginasHASAurilane Oliveira da SilvaAinda não há avaliações
- Relatorio 5Documento1 páginaRelatorio 5anajanainafmoAinda não há avaliações
- Pré-Natal e Modificações Fisiológicas Na GestaçãoDocumento19 páginasPré-Natal e Modificações Fisiológicas Na GestaçãoanajanainafmoAinda não há avaliações
- Relatorio 5Documento1 páginaRelatorio 5anajanainafmoAinda não há avaliações
- PLUTARCO Da Educacao Das CriancasDocumento70 páginasPLUTARCO Da Educacao Das CriancasanajanainafmoAinda não há avaliações
- Relatorio 5Documento1 páginaRelatorio 5anajanainafmoAinda não há avaliações
- Estante Virtual - CarrinhoDocumento1 páginaEstante Virtual - CarrinhoanajanainafmoAinda não há avaliações
- Plutarco - Obras Morais - Sobre o Afecto Aos Filhos e Sobre A Música PDFDocumento250 páginasPlutarco - Obras Morais - Sobre o Afecto Aos Filhos e Sobre A Música PDFTarcísio RezendeAinda não há avaliações
- Excertos Do Livro Corrija o Seu FilhoDocumento91 páginasExcertos Do Livro Corrija o Seu FilhoGloria SousaAinda não há avaliações
- Diretriz Has 2020 PDFDocumento138 páginasDiretriz Has 2020 PDFDaniloAinda não há avaliações
- IST - Super Material SANARDocumento38 páginasIST - Super Material SANARanajanainafmoAinda não há avaliações
- à Scola Maria Montessori (4 Anos) 03-03-2021Documento118 páginasà Scola Maria Montessori (4 Anos) 03-03-2021anajanainafmo100% (1)
- Introducao AÂ Antroposofia Parte 2Documento4 páginasIntroducao AÂ Antroposofia Parte 2anajanainafmoAinda não há avaliações
- Diretriz Has 2020 PDFDocumento138 páginasDiretriz Has 2020 PDFDaniloAinda não há avaliações
- Material Sistema Genital - SanarDocumento32 páginasMaterial Sistema Genital - SanaranajanainafmoAinda não há avaliações
- Dieta do tipo sanguíneo ajuda emagrecer 6kgDocumento7 páginasDieta do tipo sanguíneo ajuda emagrecer 6kgHenrique T Kitta100% (1)
- Òrúnmìlà Afasta Os Ajógun de ÌféDocumento3 páginasÒrúnmìlà Afasta Os Ajógun de ÌféÌfágbuíAinda não há avaliações
- BACnet Client CLIMATEDocumento7 páginasBACnet Client CLIMATEWilliam SouzaAinda não há avaliações
- Plano Curricular Português 6o AnoDocumento2 páginasPlano Curricular Português 6o AnoCarina FerreiraAinda não há avaliações
- Paciência Deus - Heber CamposDocumento10 páginasPaciência Deus - Heber CamposJimmy Dantas0% (1)
- Olá, Estudante! Somos Da INTEGRARE ACADEMY Iremos Te Ajudar Nessa Atividade..Documento2 páginasOlá, Estudante! Somos Da INTEGRARE ACADEMY Iremos Te Ajudar Nessa Atividade..Prime EducacionalAinda não há avaliações
- Paulo Dantas PDFDocumento175 páginasPaulo Dantas PDFGSGTUFGHCTGUTGHBUD0% (1)
- BoletoDocumento2 páginasBoletoRoberto DiasAinda não há avaliações
- Regime democrático após 25 de AbrilDocumento3 páginasRegime democrático após 25 de AbrilBeatriz SantosAinda não há avaliações
- 1 Bebe Partitura PDFDocumento25 páginas1 Bebe Partitura PDFRicardo Richard100% (2)
- Os Sefarditas, Quem São e Onde Estão?Documento23 páginasOs Sefarditas, Quem São e Onde Estão?Renato AthiasAinda não há avaliações
- 1 OVERJOY (Os Serpentes) - Laura VitelliDocumento481 páginas1 OVERJOY (Os Serpentes) - Laura Vitelli᪤¡Stay United༊Ainda não há avaliações
- Prefácio: Cultura MakerDocumento4 páginasPrefácio: Cultura MakerLuis ValenteAinda não há avaliações
- Resumo Organizacao Administrativa Parte 1Documento3 páginasResumo Organizacao Administrativa Parte 1Lucas SantosAinda não há avaliações
- Apresentação Trabalho de Fim Do CursoDocumento22 páginasApresentação Trabalho de Fim Do CursoAngelico Francisco Ângelo BossAinda não há avaliações
- A resistência de uma cultura invisívelDocumento51 páginasA resistência de uma cultura invisívelLarissa Ribeiro0% (1)
- Meu Novo EuDocumento27 páginasMeu Novo EuJose Carlos100% (2)
- Oficina ACI, Introdução de Objetivos e Conteúdos Intermédios PDFDocumento15 páginasOficina ACI, Introdução de Objetivos e Conteúdos Intermédios PDFDaniela Baudrier100% (1)
- ATF - Adicao Do Item 23 - Devolucao Na Baixa de Ativo Fixo - CIAP - TFFRYCDocumento4 páginasATF - Adicao Do Item 23 - Devolucao Na Baixa de Ativo Fixo - CIAP - TFFRYCAlessandre MarcelinoAinda não há avaliações
- TJRS 46970Documento394 páginasTJRS 46970Maiara Lazarin SampaioAinda não há avaliações
- 50059-Texto Do Artigo-61854-1-10-20130117Documento6 páginas50059-Texto Do Artigo-61854-1-10-20130117PatriciaRaiolLopesAinda não há avaliações
- TCC DIVA2 A Capoeira Na EducacaoDocumento28 páginasTCC DIVA2 A Capoeira Na EducacaoEdy BastosAinda não há avaliações
- Mini-Mental State Examination - ApresentaçãoDocumento17 páginasMini-Mental State Examination - ApresentaçãoFrancisco RachinasAinda não há avaliações
- Ebook - Que Charada Esconde A Bicharada Vol 1Documento19 páginasEbook - Que Charada Esconde A Bicharada Vol 1Lindaura Eleuterio100% (1)
- Imersaiiì - o PDF 003 PDFDocumento208 páginasImersaiiì - o PDF 003 PDFKeila Pereira Ipe PereiraAinda não há avaliações
- Classicanismo na literatura portuguesaDocumento16 páginasClassicanismo na literatura portuguesaPortais Abertos100% (1)
- Estatistica PDFDocumento149 páginasEstatistica PDFdanielscribd2011Ainda não há avaliações
- Análise da estrutura de pensamento em uma clínica filosóficaDocumento88 páginasAnálise da estrutura de pensamento em uma clínica filosóficaRosemiro SefstromAinda não há avaliações
- CONTESTAÇÃO DE REINTEGRAÇÃO DE POSSEDocumento7 páginasCONTESTAÇÃO DE REINTEGRAÇÃO DE POSSEEliézer SousaAinda não há avaliações