Escolar Documentos
Profissional Documentos
Cultura Documentos
Aula 15 - Hipertensão Arterial
Enviado por
Deyse Carolini Almeida0 notas0% acharam este documento útil (0 voto)
7 visualizações63 páginasDireitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
7 visualizações63 páginasAula 15 - Hipertensão Arterial
Enviado por
Deyse Carolini AlmeidaDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 63
Profa.
Deyse Carolini de Almeida
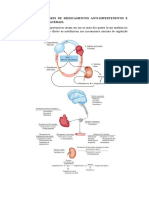
ANTI-HIPERTENSIVOS
• Fisiologicamente, tanto em indivíduos normais quanto
nos hipertensos, a pressão arterial (PA) é mantida pela
regulação contínua do débito cardíaco e da resistência
vascular periférica (PA= DC x RVP) em três sítios
anatômicos: as arteríolas, as vênulas pós-capilares e
o coração.
• Um quarto sítio, o rim, também contribui para a
manutenção da PA ou regulação do volume do líquido
intravascular. Nesses quatro locais, os barorreflexos
mediados por nervos autônomos atuam em combinação
com mecanismos humorais, como o sistema renina-
angiotensina-aldosterona, coordenando e mantendo a
PA normal.
ANTI-HIPERTENSIVOS
• O grande problema, nos hipertensos, é que os
barorreceptores e os sistemas de controle renais de
volume sanguíneo/PA estão ajustados em um nível mais
elevado para a manutenção da PA.
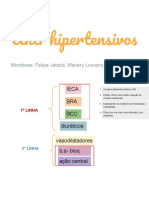
CLASSES DE ANTI-HIPERTENSIVOS
• Existem, basicamente, 7 classes de anti-hipertensivos
mais usadas na prática clínica, que são
• os diuréticos (DIU),
• os antagonistas adrenérgicos,
• os vasodilatadores diretos,
• os bloqueadores de canal de cálcio (BCC),
• os inibidores da enzima conversora de
angiotensina (IECA),
• os bloqueadores do receptor de angiotensina (BRA),
• e os inibidores diretos da renina.
DIURÉTICOS
• Os diuréticos podem ser de três tipos: tiazídicos, de
Alça e poupadores de potássio.
• Grosso modo, todos atuam no aumento da diurese,
gerando aumento do sódio na urina, com diminuição da
volemia e da resistência vascular periférica,
consequentemente, reduzindo a pressão arterial.
• Entretanto, os tiazídicos são melhores escolhas para o
tratamento da hipertensão do que os outros, sendo, por
isso, opções de primeira linha. Isso se deve,
provavelmente, ao fato de terem ação mais prolongada
do que os demais, sendo eficazes com uma dose única
diária, o que leva a menos efeitos colaterais.
ANTAGONISTAS ADRENÉRGICOS
• Agonistas Centrais:
• Esses fármacos agem estimulando os receptores α-2
adrenérgicos no sistema nervoso central, que têm efeito
de inibição do sistema simpático. As principais
consequências disso são a diminuição da atividade
simpática e do reflexo dos barorreceptores,
causando bradicardia relativa e hipotensão. Além disso,
também ocorre diminuição da RVP e do DC, diminuição
dos níveis de renina e retenção de fluidos.
ANTAGONISTAS ADRENÉRGICOS
• β-bloqueadores
• Os β-bloqueadores (BB), como Atenolol, Propranolol,
Labetalol, Nebivolol e Carvedilol, diminuem a contratilidade
do miocárdio (inotropismo negativo) e a frequência cardíaca
(cronotropismo negativo), o que reduz o DC e diminui a
pressão. Também agem sobre os receptores β-adrenérgicos
nos rins, diminuindo a liberação de renina, reduzindo os
níveis de angiotensina II no sangue.
• Alguns são seletivos dos receptores β-1, que são os de
interesse para os efeitos cardiovasculares, porém alguns,
mais antigos, não são seletivos, tendo ação também contra os
receptores β-2, por exemplo, localizados no pulmão. Por esse
motivo, devem ser evitados em pacientes
com asma, DPOC ou alguma outra doença reativa de vias
aéreas inferiores.
ANTAGONISTAS ADRENÉRGICOS
• α-bloqueadores
• Os bloqueadores de receptores α-1 adrenérgicos, como
doxazosina, prazosina e terazosina, são antagonistas
competitivos desses receptores pós-sinápticos e seu
efeito principal é a redução da RVP. Não exercem muita
influência no DC e não são tão eficazes em monoterapia.
• Um uso especial para esses fármacos é decorrente da sua
melhora do perfil lipídico e glicídico e à melhora dos
sintomas da hipertrofia prostática benigna.
• Os efeitos adversos incluem hipotensão, no começo do
tratamento, e incontinência urinária, em mulheres. Um
detalhe a se atentar é a ocorrência de tolerância, ou seja,
perda de efeito do fármaco, com necessidade de
aumento da dose.
VASODILATADORES DIRETOS
• Os vasodilatadores diretos mais usados são a Hidralazina
e o Minoxidil. Agem diretamente sobre a musculatura
lisa vascular, levando ao seu relaxamento por
mecanismos ainda não elucidados, com
consequente redução da RVP.
• Os efeitos adversos incluem cefaleia, flushing,
taquicardia reflexa e uma reação lúpus-símile, que é
dose-dependente. Minoxidil está associado à ocorrência
de hirsutismo, em até 80% dos casos.
• Precisam ser usados com cautela em pacientes
com doença arterial coronariana, e devem ser evitados
naqueles com hemorragia cerebral ou aneurisma
dissecante de aorta.
BLOQUEADORES DO CANAL DE CÁLCIO
• Os bloqueadores do canal de Ca++ (BCC) podem ser de
dois tipos principais, diidropiridínicos e não
diidropiridínicos. Agem impedindo o aumento da
concentração intracelular desse íon nas células
do músculo liso dos vasos, inibindo sua contração e
levando à diminuição da RVP. Seu sítio alvo são os canais
de Ca++ sensíveis à voltagem, que promovem o
movimento transmembrana do cátion para o meio
intracelular.
• O principal efeito adverso é o edema periférico, que está
associado ao próprio mecanismo da vasodilatação, que é
mais arterial do que venosa. Além disso, também pode
ocorrer cefaleia, tonturas e dermatite ocre. Os não
diidropiridínicos podem agravar um quadro de IC, ou
causar bradicardia ou bloqueio atrioventricular (BAV).
INIBIDORES DA ENZIMA CONVERSORA DE
ANGIOTENSINA
• Os IECA agem interrompendo o Sistema Renina
Angiotensina Aldosterona (SRAA), que é hipertensor.
Essas drogas inibem a enzima que converte Angiotensina
I em Angiotensina II, que é um composto ativo que
causa vasoconstrição.
• Com isso, os IECA são anti-hipertensivos muito eficazes e
amplamente usados na prática clínica, capazes de reduzir
morbi-mortalidade CV. São também úteis para IC com
fração de ejeção reduzida e retardam o
remodelamento cardíaco após um IAM, além de agirem
contra a aterosclerose. São também capazes de diminuir
a progressão da nefropatia diabética para DRC. Os
principais representantes são Captopril, Enalapril,
Lisinopril e Ramipril.
INIBIDORES DA ENZIMA CONVERSORA DE
ANGIOTENSINA
• O principal efeito adverso é a tosse seca, que é uma queixa
de até 20% dos pacientes, devendo-se avaliar o quão
tolerável é, ou não, para cada indivíduo. Como agem sobre os
rins, podem causar hipercalemia, devendo-se ter cautela
para associá-los com diuréticos poupadores de K+,
ou redução da taxa de filtração glomerular (TFG), com
aumento de ureia e creatinina, especialmente em pacientes
com estenose bilateral das artérias renais, ou estenose da
artéria renal em rim único funcionante.
• Estão contraindicados para mulheres grávidas, pois foram
associados a complicações fetais.
USOS TERAPÊUTICOS DOS IECAs
• Os IECAs são fortemente indicados para o uso em pacientes
com nefropatia diabética, pois retardam a progressão dessa
entidade nosológica e diminuem a albuminúria. Os efeitos
benéficos na função renal resultam da diminuição da pressão
intraglomerular devido a vasodilatação da arteríola eferente.
• Os IECAs são usados no cuidado de pacientes após infarto do
miocárdio e são fármacos de primeira escolha no tratamento
de pacientes com disfunções sistólicas.
• Após infarto do miocárdio, os IECAs atuam na regressão da
hipertrofia ventricular esquerda e na prevenção do
remodelamento ventricular.
• Os IECAs são os fármacos de primeira escolha para tratar
insuficiência cardíaca, os pacientes hipertensos com DRC e os
pacientes com risco elevado de doença arterial coronariana.
• Todos os IECAs são igualmente eficazes no tratamento da
hipertensão, em doses equivalentes.
BLOQUEADORES DO RECEPTOR DE
ANGIOTENSINA II
• Os BRA agem no mesmo sistema RAA que os IECA,
porém, ao invés de impedir a síntese de Angiotensina II,
eles impedem que ela se ligue ao seu receptor AT1,
localizado nos vasos sanguíneos, miocárdio, cérebro, rins
e células glomerulosas das suprarrenais, secretoras de
aldosterona. Os receptores AT2 desempenham papel
mais obscuro, sugestivamente relacionado à proliferação
e crescimento de vasos sanguíneos.
• Os principais exemplos são Losartana, Candesartana,
Irbesartana e Valsartana. As consequências da ação
dessas drogas são relaxamento do músculo liso
(vasodilatação), maior excreção renal de sal e água,
redução da volemia e diminuição da hipertrofia
celular. Assim como os IECA, reduzem mortalidade CV e a
progressão para DRC.
BLOQUEADORES DO RECEPTOR DE
ANGIOTENSINA II
• Com relação aos efeitos adversos, aqueles que são
relacionados à inibição do SRAA,
como hipotensão, hipercalemia e redução da função
renal, são compartilhados entre os IECA e os BRA. A
tosse, que é comum nos IECA, é bem menos frequente
nos BRA.
• Também não podem ser usados durante a gestação e
não devem ser usados em combinação com um IECA, por
risco de potencializar efeitos adversos.
INIBIDOR DIRETO DA RENINA
• O Alisquireno é o único representante dessa classe. Seu
mecanismo também é a interferência no SRAA, porém,
desta vez, inibindo competitivamente a atividade
catalítica da renina. A consequência é a diminuição da
síntese de Angiotensina e Aldosterona, com
consequente queda na PA.
• Seu efeito anti-hipertensivo é adequado, porém não há
estudos suficientes que comprovem sua eficácia na
redução da morbi-mortalidade CV.
• É um fármaco bem tolerado, sendo seus principais
efeitos adversos rash cutâneo, diarreia, aumento
de CPK e tosse. Assim como IECA e BRA, é contraindicado
na gestação.
Você também pode gostar
- os DISTÚRBIOS NEUROLÓGICOSNo Everandos DISTÚRBIOS NEUROLÓGICOSAinda não há avaliações
- Farmacologia Do Sistema VascularDocumento14 páginasFarmacologia Do Sistema VascularLorena Moreira VieiraAinda não há avaliações
- Insuficiencia e HasDocumento15 páginasInsuficiencia e HasBianca AmaralAinda não há avaliações
- Farmacologia cardiovascular: tratamentos e mecanismos de açãoDocumento5 páginasFarmacologia cardiovascular: tratamentos e mecanismos de açãoLARA GONÇALVES DA SILVAAinda não há avaliações
- Anti HipertensivosDocumento5 páginasAnti Hipertensivosana.juliasAinda não há avaliações
- Aula 5 - Anti-hipertensivosDocumento58 páginasAula 5 - Anti-hipertensivosCatharina JenischAinda não há avaliações
- Aula9 Farmacologia CardiovascularDocumento32 páginasAula9 Farmacologia CardiovascularAlex SilveiraAinda não há avaliações
- Anti-HipertensivosDocumento11 páginasAnti-HipertensivosCatharina JenischAinda não há avaliações
- Tratamentos Farmacêuticos para HasDocumento2 páginasTratamentos Farmacêuticos para Hasmilla z.Ainda não há avaliações
- AULA 06Documento20 páginasAULA 06Leandro SoaresAinda não há avaliações
- Drogas Utilizadas em UTIDocumento30 páginasDrogas Utilizadas em UTIPatricia50% (2)
- Princípios do tratamento cardiovascularDocumento5 páginasPrincípios do tratamento cardiovascularLaura Poloni SchulzAinda não há avaliações
- Farmacologia II - Aula 2Documento16 páginasFarmacologia II - Aula 2Angelica Costa MeirelesAinda não há avaliações
- Anti-hipertensivos renais: mecanismos e fármacosDocumento6 páginasAnti-hipertensivos renais: mecanismos e fármacosNatan Mello100% (2)
- Drogas Utilizadas Na UTIDocumento75 páginasDrogas Utilizadas Na UTIJonas FerrazAinda não há avaliações
- Fisiopatologia e tratamento da hipertensão arterial sistêmicaDocumento25 páginasFisiopatologia e tratamento da hipertensão arterial sistêmicaAmanda SanchezAinda não há avaliações
- Farmacologia para Fisioterapêutas - Aula 16 Slide - Farmacos Que Atuam em Sistema CardiovascularDocumento84 páginasFarmacologia para Fisioterapêutas - Aula 16 Slide - Farmacos Que Atuam em Sistema Cardiovascularmirian sousaAinda não há avaliações
- Anti-hipertensivos diretos e indiretosDocumento5 páginasAnti-hipertensivos diretos e indiretosLARA GONÇALVES DA SILVAAinda não há avaliações
- 6º Etapa - ACT Módulo 1Documento50 páginas6º Etapa - ACT Módulo 1Matheus ParavizoAinda não há avaliações
- Drogas VasoativasDocumento24 páginasDrogas VasoativasP Jesus Carvalho100% (1)
- Apostila Clínica MédicaDocumento105 páginasApostila Clínica MédicaFernando Sala MarinAinda não há avaliações
- Exercícios Anti-HipertensivosDocumento3 páginasExercícios Anti-Hipertensivosra reis100% (2)
- Cardio FarmacoDocumento19 páginasCardio FarmacoVince GusAinda não há avaliações
- Interações Medicamentosas Com AINESDocumento3 páginasInterações Medicamentosas Com AINESJose AfonsoAinda não há avaliações
- Aula 2 - Introdução Aos Anti-HipertensivosDocumento32 páginasAula 2 - Introdução Aos Anti-HipertensivosMaria ClaraAinda não há avaliações
- Farmacologia Da Hipertensão ArterialDocumento11 páginasFarmacologia Da Hipertensão ArterialDaniella MontesAinda não há avaliações
- Modulo 3Documento7 páginasModulo 3Beethoven RodriguesAinda não há avaliações
- Principais drogas vasoativas em UTIDocumento5 páginasPrincipais drogas vasoativas em UTIMatheus LisboaAinda não há avaliações
- FarmacologiaDocumento11 páginasFarmacologiaLudmila CaitanoAinda não há avaliações
- Apg 4Documento15 páginasApg 4feliphe2131Ainda não há avaliações
- Medicações em UTI: Vasoativas, Sedantes e AntibióticosDocumento28 páginasMedicações em UTI: Vasoativas, Sedantes e AntibióticosPolly CarvalhoAinda não há avaliações
- Aula HAS em FarmacoterapiaDocumento26 páginasAula HAS em FarmacoterapiaBeatriz OliveiraAinda não há avaliações
- 3 Cuidado À Pessoa em Uso de Drogas VasoativasDocumento36 páginas3 Cuidado À Pessoa em Uso de Drogas VasoativasLhana Lorena Melo Atanasio50% (2)
- Anti-hipertensivos: tratamento da pressão altaDocumento7 páginasAnti-hipertensivos: tratamento da pressão altaCindy Kassaoka SoaresAinda não há avaliações
- Anti-hipertensivos e controle da pressão arterialDocumento35 páginasAnti-hipertensivos e controle da pressão arterialAlba Dantas Kliemann100% (2)
- Hipertensão ArterialDocumento25 páginasHipertensão ArterialEwellyn LopesAinda não há avaliações
- Tratamentos medicamentosos para hipertensão arterialDocumento3 páginasTratamentos medicamentosos para hipertensão arterialIuny BetyarAinda não há avaliações
- Princípios dos principais fármacos anti-hipertensivosDocumento6 páginasPrincípios dos principais fármacos anti-hipertensivosthaisa bocattiAinda não há avaliações
- AULA 05 HipertensãoDocumento6 páginasAULA 05 HipertensãoIara BritoAinda não há avaliações
- Terapia Da HipertensãoDocumento2 páginasTerapia Da HipertensãoRoberta BarbosaAinda não há avaliações
- Anti HipertensivosDocumento5 páginasAnti HipertensivosGabriela ZogbiAinda não há avaliações
- Assistência de Enfermagem ao Paciente com Distúrbios CardiovascularesDocumento10 páginasAssistência de Enfermagem ao Paciente com Distúrbios Cardiovascularesingrid.naruto.fbAinda não há avaliações
- Medicações Utilizadas em UtiDocumento22 páginasMedicações Utilizadas em Utirafael torres0% (1)
- IC Ago 22 - CertaDocumento69 páginasIC Ago 22 - CertaLeticia SilvaAinda não há avaliações
- Resumos de Fármaco TP 2 Freq 3º PPT Continuação PDFDocumento15 páginasResumos de Fármaco TP 2 Freq 3º PPT Continuação PDFInês MartinsAinda não há avaliações
- Tratamento Anti HASDocumento34 páginasTratamento Anti HASAnaBamonteAinda não há avaliações
- Anti-hipertensivos em revisãoDocumento39 páginasAnti-hipertensivos em revisãoGabriel MarquesAinda não há avaliações
- Aula 04 - Agentes Cardiovasculares - SlideDocumento18 páginasAula 04 - Agentes Cardiovasculares - SlideRX GameplaysAinda não há avaliações
- Farmacologia Resumo Do GoodmanDocumento7 páginasFarmacologia Resumo Do GoodmanDeborah Dal Comune0% (1)
- Anotações Medcurso CardioDocumento6 páginasAnotações Medcurso CardioMatheusAinda não há avaliações
- Principais Medicações Utilizadas em UtiDocumento10 páginasPrincipais Medicações Utilizadas em UtiLuelma AzevedoAinda não há avaliações
- 4 - Fármacos Anti-Hipertensivos Passei DiretoDocumento7 páginas4 - Fármacos Anti-Hipertensivos Passei DiretoAriane de oliveiraAinda não há avaliações
- Drogas VasoativasDocumento33 páginasDrogas VasoativasJulyanSouzaAinda não há avaliações
- Drogas Usadas Na CECDocumento9 páginasDrogas Usadas Na CECAline Torres84Ainda não há avaliações
- EnoxoparinaDocumento6 páginasEnoxoparinaEMILLYAinda não há avaliações
- ED I - Farmacologia IIDocumento13 páginasED I - Farmacologia IIFernando GranzottoAinda não há avaliações
- Drogas VasoativasDocumento5 páginasDrogas VasoativasNicole VetstudyAinda não há avaliações
- Trabalho de FarmacologiaDocumento6 páginasTrabalho de FarmacologiaNicolasAinda não há avaliações
- Frmacos Que Afetam A Funo Cardilvascula 28 04Documento58 páginasFrmacos Que Afetam A Funo Cardilvascula 28 04Benny SouzaAinda não há avaliações
- Maleatode Enalapril CimedDocumento10 páginasMaleatode Enalapril CimedgiovannaAinda não há avaliações
- Projeto de PRAD para RavinasDocumento54 páginasProjeto de PRAD para RavinasJoelmir Mazon100% (1)
- Hidropsia Fetal Nao ImuneDocumento6 páginasHidropsia Fetal Nao Imunefabio constancio almeida dfa silvaAinda não há avaliações
- Rcasos Clinicos Na Psiquiatria ComprDocumento112 páginasRcasos Clinicos Na Psiquiatria ComprTâmaraAinda não há avaliações
- Relatório - Prática 6 - STBLDocumento7 páginasRelatório - Prática 6 - STBLTúlio DrumondAinda não há avaliações
- Divorcio e Novo CasamentoDocumento10 páginasDivorcio e Novo CasamentoRaimundo Roberto De Sousa Freire RobertoAinda não há avaliações
- Chaves Da Paixão PDFDocumento35 páginasChaves Da Paixão PDFromualdo santosAinda não há avaliações
- Evolucao BiologicaDocumento8 páginasEvolucao BiologicaMargarida Passanha100% (1)
- Ficha Emerg - GasolinaDocumento2 páginasFicha Emerg - Gasolinadanilo.augusto.engenhariaAinda não há avaliações
- Curso Formação Terapia FloralDocumento99 páginasCurso Formação Terapia FloralLaudineia SartoreAinda não há avaliações
- Anemia: Causas, Sintomas e TratamentoDocumento6 páginasAnemia: Causas, Sintomas e TratamentoElizabeth Guimaraes GoisAinda não há avaliações
- Bicicleta Advanced 370BH - 160133 - PORDocumento20 páginasBicicleta Advanced 370BH - 160133 - POROzielAinda não há avaliações
- Apostila6 FOO pII 2s 1SDocumento7 páginasApostila6 FOO pII 2s 1SRodrigo FontouraAinda não há avaliações
- Processo de Termoformagem ExploradoDocumento24 páginasProcesso de Termoformagem ExploradoGuilherme de FaveriAinda não há avaliações
- Avaliação CN5Documento6 páginasAvaliação CN5Fernando JoãoAinda não há avaliações
- Superaquecimento e Sub-ResfriamentoDocumento30 páginasSuperaquecimento e Sub-ResfriamentoAlexandre Menezes100% (1)
- 1 Ibgp Auxiliar Saude BucalDocumento10 páginas1 Ibgp Auxiliar Saude BucalGerson BhrenerAinda não há avaliações
- Trabalho de Recuperação 8 Ano.Documento3 páginasTrabalho de Recuperação 8 Ano.Jéssica LayneAinda não há avaliações
- Direitos trabalhistas e relações de empregoDocumento66 páginasDireitos trabalhistas e relações de empregovalmarluizAinda não há avaliações
- Lesoes DesportivasDocumento14 páginasLesoes DesportivasInêsAinda não há avaliações
- Dentistica 3 - Microabrasão Do EsmalteDocumento8 páginasDentistica 3 - Microabrasão Do EsmalteJulianaAinda não há avaliações
- Assinale alternativa corretaDocumento9 páginasAssinale alternativa corretaCésar Lisboa100% (1)
- 7 ERROS INICIAIS DO AQUARISTA DE ÁGUA DOCE tem e resume bem o conteúdo do documentoDocumento17 páginas7 ERROS INICIAIS DO AQUARISTA DE ÁGUA DOCE tem e resume bem o conteúdo do documentoJunior MpjAinda não há avaliações
- Prevenção de riscos na adolescência com o DropiDocumento65 páginasPrevenção de riscos na adolescência com o Dropibruno silvaAinda não há avaliações
- Acelerador de Vendas Pelo Instagram 021022Documento21 páginasAcelerador de Vendas Pelo Instagram 021022Pâmela LimAinda não há avaliações
- Sistema Respiratório: Funções e AnatomiaDocumento91 páginasSistema Respiratório: Funções e AnatomiaVINICIUS SILVA DE ARAUJOAinda não há avaliações
- Lista de Substituição de AlimentoDocumento4 páginasLista de Substituição de AlimentoArthur CostaAinda não há avaliações
- APR - Análise de Riscos em Espaços ConfinadosDocumento3 páginasAPR - Análise de Riscos em Espaços ConfinadosHermes Alves de Lima100% (1)
- Apostila - Polpa de CeluloseDocumento54 páginasApostila - Polpa de CeluloseAlexandre Valeriano da SilvaAinda não há avaliações
- Apostila de Química Analítica Experimental I ICE DQA UFRRJDocumento102 páginasApostila de Química Analítica Experimental I ICE DQA UFRRJLudmilla SilvaAinda não há avaliações
- Atividade Diagnóstica 8º9º Ano EjaDocumento18 páginasAtividade Diagnóstica 8º9º Ano EjaJosy CairesAinda não há avaliações