Escolar Documentos
Profissional Documentos
Cultura Documentos
asma grave bom
Enviado por
joaolenhardt.alunoDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
asma grave bom
Enviado por
joaolenhardt.alunoDireitos autorais:
Formatos disponíveis
Asma Aguda na Infância
Terezinha Miceli Martire
DEFINIÇÃO E ASPECTOS 32,6%. No Brasil, em algumas cidades,
Professora associada do Setor de
EPIDEMIOLÓGICOS os índices ainda permanecem elevados Pneumologia Pediátrica do Serviço de
A asma é uma doença inflamatória crô- ao redor de 20%, para as duas faixas Pediatria da Universidade Federal do
nica, predominantemente eosinofílica, etárias. Estado do Rio de Janeiro – UNIRIO
caracterizada por distúrbio ventilatório A mortalidade por asma ainda é bai- Presidente do Comitê de Doenças do
obstrutivo de graus variados, sendo xa, mas apresenta magnitude crescen- Aparelho Respiratório da Sociedade de
Pediatria do Estado do Rio de Janeiro –
uma das principais causas de visita às te em diversos países. Nos países em
SOPERJ 2010-2012.
salas de emergência pediátrica nas uni- desenvolvimento, a mortalidade vem Presidente do Departamento de
dades hospitalares. Manifesta-se clini- aumentando nos últimos 10 anos, cor- Pneumologia Pediátrica da ALAT
camente por episódios recorrentes de respondendo a 5 a 10% das mortes por 2012-2014.
sibilância, dispnéia, sensação de aperto causa respiratória, com elevada propor-
no peito e tosse, particularmente à noite ção de óbitos domiciliares.
e ao despertar. Hoje, sabe-se que exis- Apesar dos casos de asma grave serem
tem diversas apresentações clínicas, que apenas 5 a 10% do total de pacientes
se diferem de acordo com o fenótipo do com asma, apresentam maior morbi-
paciente. É um resultado da interação mortalidade relativa e são responsáveis
entre genética, exposição ambiental por um consumo desproporcionalmen-
precoce à aeroalérgenos e outros fato- te alto dos recursos de saúde em rela-
res que causam o desenvolvimento e a ção aos grupos de menor gravidade.
manutenção dos sintomas. Pacientes com asma grave não controla-
É a doença crônica mais prevalente na da procuram 15 vezes mais as unidades
infância, acometendo, só nos Estados de emergência médica e são hospitali-
Unidos, 7 milhões de crianças. Nos úl- zados 20 vezes mais do que asmáticos
timos 25 anos, a taxa de prevalência do- moderados.
brou em todo o mundo. No Brasil, ocor- Reconhece-se, portanto, a importân-
rem cerca de 300 mil internações/ano, cia de se fazer o diagnóstico precoce,
incluindo adultos e crianças, consti- classificar o paciente de acordo com a
tuindo-se na 3a causa de hospitalização, gravidade e evitar as exacerbações na
segundo dados do DATASUS (2008). faixa etária pediátrica e de adolescente.
Estudo multicêntrico (International stu- Tais medidas permitirão mudar o retra-
dy for asthma and allergies in childhood to das emergências no Brasil, visando à
– ISAAC) apontou ser a prevalência diminuição da morbimortalidade dessa
média mundial de asma 11,6% entre doença crônica, permitindo seu con-
escolares (6 e 7 anos), oscilando entre trole e, quando possível, impedindo
2,4 e 37,6%. Entre os adolescentes (13 sua evolução para distúrbios ventilató-
e 14 anos), a prevalência mundial mé- rios obstrutivos de diferentes níveis de
dia foi de 13,7% e oscilou entre 1,5 e gravidade.
Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012 43
1615_RevistaSOPERJ_XIII_2.indd 43 10/05/13 11:40
EXACERBAÇÃO AGUDA DA ASMA NA 0 a 4 anos, incluindo uma mensuração A taquipneia induzida por limitado
CRIANÇA da função pulmonar – seja por meio do tempo expiratório, ocasiona aprisiona-
Conceito VEF1 (volume expiratório forçado no mento de ar, aumento da capacidade
A exacerbação é um episódio agudo ou 1º segundo) ou do PFE (pico de fluxo residual funcional e diminuição da CVF.
subagudo de progressiva dificuldade expiratório). A hiperinsuflação aumenta o traba-
respiratória com tosse, sibilância e dor Por outro lado, o National Institute lho respiratório. Edema e secreções das
ou desconforto torácico ou combinação of Health (NIH) define a exacerbação vias respiratórias também aumentam
de todos esses sintomas, acompanhada ou crise aguda de asma de acordo com e comprometem o fluxo inspiratório,
por diminuição ao fluxo expiratório, 3 componentes, todos relacionados a quando combinados com a hiperinsu-
que pode ser quantificado por medidas tratamento: (i) uso de esteroide sistê- flação pulmonar.
de função pulmonar e ou de O2. mico, (ii) ida à emergência ou hospi- As causas da parada cardiorrespirató-
A crise aguda de asma ou exacerbação talização e (iii) uso frequente de β2 de ria em pacientes asmáticos geralmente
aguda da asma é um evento que requer curta duração. são falha dos músculos inspiratórios, fa-
imediata ação tanto por parte do pacien- Qualquer que seja a definição, a gra- diga, hipoxia e, por conseguinte, parada
te (ou responsável) quanto por parte vidade inicial na apresentação clínica ou ventilatória. Os achados característicos
do médico, de modo a evitar desfechos laboratorial e a resposta ao tratamento da asma aguda são vias respiratórias
como hospitalização, internação em UTI definirá qual a melhor abordagem para com infiltração de eosinófilos, degra-
e até óbito. A ocorrência da crise aguda é o manejo do paciente pediátrico ou do nulação de mastócitos, espessamento
um marcador de inadequado controle da adolescente com crise aguda de asma. da membrana basal, perda da integri-
doença. A ATS/ERS (American Thoracic O manejo rápido e eficiente da crise dade das células epiteliais, oclusão da
Society/ European Respiratory Society) defi- pode alterar favoravelmente o desfecho luz brônquica por muco, hiperplasia e
ne exacerbação como mudança do qua- clínico do paciente, por meio da abor- hipertrofia da musculatura lisa brônqui-
dro respiratório prévio em que o pacien- dagem sistematizada e diferenciada nos ca e hiperplasia de células caliciformes.
te se encontrava. serviços de emergência. Na asma quase fatal ou de difícil contro-
A morbimortalidade nas UTIs se deve le, o processo inflamatório crônico tem
Gravidade a anoxia na maioria das vezes. A inter- uma maior participação de neutrófilos
A gravidade, por sua vez, pode ser es- venção de forma apropriada, com tera- do que de eosinófilos.
tratificada de acordo com a idade da pia farmacológica agressiva e ventilação A asma é uma resposta inflamatória
criança: mecânica, resulta em um desfecho fa- evidenciada pela presença de citocinas
vorável em alguns casos de exacerbação que medeiam a inflamação. Algumas
Crianças de 0 a 4 anos aguda de asma grave. citocinas iniciam a resposta inflamató-
Identifica-se a gravidade por sinais e sin- ria por meio da ativação de fatores de
tomas (uso de musculatura acessória, si- FISIOPATOLOGIA transcrição, que atuam sobre os genes
bilos inspiratórios e expiratórios, respi- Os processos fisiopatológicos que alte- que codificam citocinas inflamatórias,
ração paradoxal, cianose, taquidispneia, ram a função pulmonar na asma gra- quimiocinas, moléculas de adesão e
tosse, letargia ou agitação psicomotora, ve com risco de vida são: contração da outras proteínas que induzem e per-
pouca tolerância ao exercício, ativida- musculatura lisa brônquica, edema, petuam a inflamação. A presença de
des diárias prejudicadas) e pelo escore inflamação da mucosa brônquica e anticorpos IgE em alguns casos está
pediátrico de gravidade da asma, além obstrução de vias respiratórias. A obs- ligada à gravidade da asma. A libera-
da necessidade do uso de β2 agonista, trução do fluxo de ar causa alteração ção de citocinas depende da ligação de
de corticoide sistêmico ou aumento do da ventilação/ perfusão e hipoxemia. A IgE ao alérgeno. Os anticorpos IgE são
esteroide inalatório. Entre as medidas obstrução expiratória diminui o VEF1. sintetizados e liberados pelas células B,
objetivas, a de maior relevância é a sa- A principal característica da asma é a que logo circulam no sangue e se ligam
turação do O2: que se for < 91% significa diminuição da relação volume expira- a receptores de alta e de baixa afinidade
dificuldade respiratória grave. tório forçado/capacidade vital forçada de IgE.
(VEF1/CVF). Na crise aguda de asma, A fase imediata da crise aguda de
Crianças entre 5 a 11 anos o paciente é incapaz de completar a ex- asma (dentro de 1 hora) caracteriza-se
Todos os sinais e sintomas da criança de piração devido à resistência expiratória. pela inalação do alérgeno, o que causa
44 Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012
1615_RevistaSOPERJ_XIII_2.indd 44 10/05/13 11:40
constrição aguda dos músculos lisos de- clínicas e está relacionada à contração • Mudanças climáticas.
vido à liberação de histaminas e leuco- exagerada do músculo liso brônquico, • Exercício físico.
trienos dos mastócitos. A fase prolonga- ao edema da mucosa, às alterações das • Medicamentos.
da tardia (4 a 6 horas mais tarde) ocorre vias respiratórias decorrentes do remo- • Muito raramente: infecções respira-
como um resultado de citocinas e qui- delamento e à hipersecreção de muco. tórias bacterianas, DRGE, alimento,
miocinas geradas por células inflamató- Acompanham o processo inflamatório menstruação e gestação.
rias residentes (mastócitos, macrófagos, alterações estruturais conhecidas como
células epiteliais) e células inflamatórias remodelamento das vias respiratórias, FATORES DE RISCO PARA GRAVIDADE DA
(linfócitos recrutados e eosinófilos), que presentes desde as fases iniciais da do- ASMA
provocam obstrução adicional ao fluxo ença e que podem tardiamente contri- A presença de comorbidades deve dei-
respiratório. O interferon-γ encontra-se buir para o estreitamento irreversível xar o pediatra de alerta quanto à gravi-
elevado durante a fase aguda da asma das vias respiratórias. dade e às complicações decorrentes de
grave, contribuindo para a ativação de A rede de células dendríticas se abriga uma crise aguda, quando esta ocorre em
eosinófilos e provável aumento da in- entre as células epiteliais das vias res- pacientes portadores de uma ou mais
flamação. Existem dois tipos de células piratórias e lança seus dendritos para a das condições clínicas mencionadas a
auxiliares de linfócitos CD4 : T Helper luz brônquica a fim de captar antígenos, seguir:
de tipo 1 (células TH1), que produzem processá-los e apresentar peptídeos rele- • Prematuridade e/ou baixo peso ao
interleucinas (IL) -2 e interferon-γ, es- vantes para os linfócitos T nos órgãos lin- nascer.
senciais para os mecanismos de defesa foides periféricos, fazendo a ponte entre • Broncodisplasia pulmonar.
celular. Células auxiliares T de tipo 2 a imunidade inata e adaptativa. As célu- • Cardiopatia congênita com hiperflu-
(TH2) produzem as citocinas (IL-4, IL-5, las dendríticas cumprem assim um papel xo pulmonar.
IL-6, IL-9 e IL-13) que medeiam a in- central na ativação de linfócitos TH2 e • Imunodeficiência primária ou se-
flamação. O equilíbrio entre a resposta no início da cascata de ativação da infla- cundária.
de citocinas TH1 e TH2 contribui para a mação alérgica, presente na maioria dos • Sexo masculino no pré-púbere e
causa e evolução das doenças atópicas, portadores de asma atópica. Por outro sexo feminino na pós-puberdade.
incluindo a asma. O sistema imunoló- lado, as células dendríticas respiratórias • Tabagismo passivo ou ativo.
gico do recém-nascido é predominante podem induzir a ativação de células T
de células TH2, e um estímulo oportu- regulatórias (Tregs) e de células TH1, que DIAGNÓSTICO DIFERENCIAL
no e adequado ambiental é necessário poderão prevenir o desenvolvimento Outros diagnósticos devem ser consi-
para criar uma resposta imunológica de reações imunes prejudiciais ao brô- derados além de asma e devem ser dis-
balanceada. A alteração no número de nquio. Esse conhecimento despontará cutidos se a criança apresentar sibilân-
infecções no início da vida, o uso indis- no futuro delineando importantes alvos cia recorrente acompanhada de alguns
criminado de antibióticos, a adoção do terapêuticos para o controle da asma. dos sinais clínicos e ou laboratoriais a
estilo de vida ocidental e a exposição re- seguir:
petida aos alérgenos no lactente podem FATORES DESENCADEANTES • Curva pondero-estatural abaixo do
afetar o equilíbrio entre TH1 e TH2 de Os fatores desencadeantes são múlti- percentil 3.
citocinas e aumentar a probabilidade de plos. Em crianças, as infecções virais em • Sopro cardíaco patológico.
resposta imune de células do tipo TH2 e menores de 2 anos e os aeroalérgenos • Baqueteamento digital.
provocar asma. As evidências mostram nos maiores de 2 anos são os principais • Sinais respiratórios unilaterais.
a importância dos fatores imunes no de- estímulos causadores de hiperreativi- • Persistência de tosse por mais de 3
senvolvimento da asma e do resultante dade brônquica. Entretanto, diversos semanas.
processo inflamatório. estímulos são desencadeantes de asma • Infecção recorrente de vias aéreas
Esse processo inflamatório comple- atópica e não atópica: respiratórias superiores e inferiores
xo está envolvido tanto nas alterações • Alérgenos inalatórios. documentadas por médico.
funcionais, quanto no aparecimento • Infecção viral das vias respiratórias
dos sintomas característicos da doença. superiores (VRS) ou infecção de vias Nessas circunstâncias, os seguintes
A broncoconstrição intermitente e re- respiratórias inferiores (VRI) no pe- diagnósticos devem ser considerados,
versível é responsável pelas alterações ríodo de lactância e no pré-escolar. de acordo a faixa etária.
Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012 45
1615_RevistaSOPERJ_XIII_2.indd 45 10/05/13 11:40
Tabela 1 - Diagnósticos diferenciais de asma de acordo com a faixa etária:
0-2 anos 2-6 anos 6-10 anos > 10 anos
Fibrose cística-FC Incoordenação da deglutição Apneia obstrutiva do sono Bronquiectasias não FC e FC
DBP Cardiopatias com hiperfluxo Bronquiectasia não FC Aspergilose broncopulmonar
Malformação congênita Massas hipofaríngeas/mediastinais Disfunção de cordas vocais Disfunção de cordas vocais
Cardiopatias com hiperfluxo Bronquiolite obliterante Bronquiolite obliterante Bronquiolite obliterante
Bronquiolites Doença do refluxo gastroesofágico Síndrome de Loeflle Síndrome de Loeflle
DRC da prematuridade Fibrose cística Massa no mediastino Massa no mediastino e outras
neoplasias
Aspiração de corpo estranho Doença neuromuscular Bronquiectasias não FC/aspergilose Pneumonite por hipersensibilidade
broncopulmonar alérgica
Obstrução de vias respiratórias Aspiração de corpo estranho Discinesia ciliar Discinesia ciliar
superiores /anel vascular
DRGE Imunodeficiências Fibrose cística
Doença neuromuscular P. influenza P. influenza
Incoordenação na Deglutição/discinesia Discinesia ciliar P. atípicas
de laringe
Coqueluche/P. influenza A/ TB
pulmonar
FC=fibrose cística; DBP=broncodisplasia pulmonar;DRC=doença respiratória crônica; DRGE=doença do refluxo gastroesofágico.
DIAGNÓSTICO CLÍNICO ser baseada nos seguintes fatores: esta- tiragem, uso de musculatura acessória,
O diagnóstico clínico de asma deve ser do mental, taquipneia e/ou dispneia, cianose, palidez, agitação psicomotora
pensado diante de todos os casos de pa- frequência cardíaca, respiratória, uso e dificuldade na fala. Outros sinais de
ciente com queixa de chiado no peito e/ de musculatura acessória, saturação de piora: desidratação, vômito, apneia.
ou dor torácica acompanhada de tosse O2 e medida de função pulmonar (na A frequência cardíaca é um fator im-
seca assim como 1 ou mais idas às emer- emergência). Classificações com base na portante. A taquicardia normalmente
gências no mês, tosse durante ou ime- gravidade foram concebidas com o obje- evidencia piora do quadro de asma, e a
diatamente após exercício físico, sibi- tivo principal de melhorar a abordagem bradicardia mostra deterioração rápida
lância desencadeada por aeroalérgenos, no tratamento. A asma grave pode se do quadro clínico, tornando necessária
medicamentos e mudanças climáticas, tornar um grande problema clínico que a hospitalização. Classificar o paciente
resfriados frequentes acompanhados exige cuidados especializados e diferen- de acordo com a gravidade possibilita a
de chiado e tosse seca persistente. No tes abordagens no tratamento, desde definição dos passos iniciais tão logo o
lactente, consideramos o diagnóstico de medicação até ventilação não invasiva paciente chegue à unidade hospitalar,
asma, diante de mais de 3 episódios de (VNI) ou invasiva (VMI). assim como conhecer a medicação que
chiado dentro dos primeiros 2 anos de Os sinais de gravidade baseiam-se na estava sendo utilizada nas 24 horas pré-
vida e que melhoram com medicação frequência cardíaca e respiratória e no vias à internação na emergência.
para asma. resultado da oximetria. Os sinais clíni-
cos que se seguem devem ser registra- DIAGNÓSTICO LABORATORIAL
CLASSIFICAÇÃO dos e observados, denotando gravidade: A saturação de oxigênio arterial medida
A classificação da asma brônquica deve dificuldade de alimentar, taquidispneia, por oximetria de pulso pode ajudar a
46 Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012
1615_RevistaSOPERJ_XIII_2.indd 46 10/05/13 11:40
Tabela 2 – Classificação da gravidade
Achados clínicos Leve/Moderada Grave Muito grave
Gerais Sem alterações Sem alterações Cianose, sudorese, exaustão
Estado mental Normal Normal Agitação, confusão, sonolência
Dispneia Ausente/leve Moderada Grave
Frases incompletas/parciais Lactente: Frases monossilábicas Lactente: maior
Fala Frases completas
choro curto, dificuldade alimentar dificuldade alimentar
Retrações subcostais e/ou Retrações acentuadas ou em declínio
Musculatura acessória Retração intercostal leve ou ausente
esternoclidomastóideas acentuadas (exaustão)
Sibilos Sibilos localizados ou difusos. Localizados ou difusos MV ausente
Frequência respiratória (irm)** Normal ou aumentada Aumentada Aumentada
FC (bpm) ≤ 110 > 110 > 140 ou bradicardia
Pico de fluxo expiratório (% melhor
> 50% 30-50% < 30%
ou previsto)
SaO2 (ar ambiente) > 95% 91-95% < 90%
PaO2 (ar ambiente) Normal Até 60 mmHg < 60 mmHg
PaCO2 (ar ambiente) < 40 mmHg < 40 mmHg > 45 mmHg
*A presença de vários parâmetros, mas não necessariamente todos, indica a classificação geral da crise. ** FR em crianças normais < 2 meses < 60/min; 2-11 meses <
50/min; 1-5 anos < 40/min; 6-8 anos < 30/min; > 8 anos = adulto.
Fonte: GINA, 2010 e Diretrizes da SBPT, 2012.
determinar a gravidade inicial da doen- e imediatamente procurar o serviço de agudas de asma devem ser tratados de
ça. A medida dos gases arteriais deve ser emergência. forma agressiva no setor de emergên-
verificada nos casos em que há sinais de Na emergência, o paciente deve ser cia. Os pacientes que não melhoram ou
deterioração clínica, fadiga muscular ou avaliado antes do tratamento broncodi- aqueles que apresentam piora devem
risco de falência respiratória iminente, latador inicial-FR, FC, saturação de O2, ser hospitalizados ou encaminhados
isto é, quando há piora dos sinais de e iniciar a administração de O2 se estiver para a unidade de terapia intensiva já
gravidade. O hemograma, por sua vez, indicada. Iniciar então o β2 e fazer nova que terão um maior monitoramento e
só tem indicação quando há suspeita de administração 15-20 min depois (1-2 escalonamento da terapia.
pneumonia associada. puffs por inalador dosimetrado [MDI] O tratamento padrão compreende a
As radiografias de tórax geralmente com espaçador ou nebulização; podendo administração de líquidos, porém não
não são úteis para o diagnóstico de asma chegar a 2-4 puffs ou mais, a critério mé- se pode esquecer de que os casos gra-
aguda, já que comumente mostram hi- dico e sob monitorização cardiorrespira- ves fazem síndrome inapropriada de
perinsuflação pulmonar. Só devem ser tória contínua, enquanto for necessária). hormônio antidiurético – necessitando
feitas para avaliar comorbidades ou com- Sinais, sintomas e evolução clínica de restrição hídrica, instituição imedia-
plicações. O eletrocardiograma (ECG) também devem ser monitorados por ta de oxigénio, β2 agonistas –MDI ou
deve ser realizado em pacientes com todo o tempo que o paciente estiver na por nebulização (intermitente ou con-
suspeita de distúrbio de ritmo cardíaco. emergência. Os casos com sinais de pio- tínua), devendo-se associar o brometo
ra e progressão da crise durante 4 h de de ipratrópio de acordo com a gravida-
TRATAMENTO tratamento na sala de emergência de- de, assim como os corticosteroides. A
Pediatras devem educar os pais no re- vem ser avaliados quanto à necessidade infusão intravenosa de um agente β2
conhecimento precoce e no tratamento de hospitalização ou encaminhamento agonista deve ser feita apenas nos pa-
das exacerbações das crises agudas de à UTI. cientes internados em UTI. A medicação
asma, o qual deve ser iniciado em casa Os pacientes com exacerbações broncodilatadora deve ser iniciada de
Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012 47
1615_RevistaSOPERJ_XIII_2.indd 47 10/05/13 11:40
preferência pela via inalatória, seja com 5. Nebulizadores de jato são reservados ano.
nebulizador e /ou aerossóis dosimetra- para exacerbações graves em crian- • Gravidade da doença.
dos com espaçadores. Outras terapias ças com menos de 3 anos e idosos • Menores de 2 anos ou adolescentes.
disponíveis na UTI incluem infusões debilitados ou com dificuldade cog- • Imunossupressão primária ou se-
intravenosas de sulfato de magnésio, nitiva que não conseguem usar cor- cundária.
metilxantina e mistura hélio-oxigênio. retamente ou não se adaptam aos • Comorbidades.
A falta de resposta ao tratamento dispositivos inalatórios.
pode causar deterioração e desenvol- 6. Sempre que possível, usar apenas Indicações de internação/hospitalização:
vimento de insuficiência respiratória, um tipo de dispositivo para facilitar • Oximetria < 91% ou ida à emergên-
necessitando o paciente de intubação o aprendizado da técnica e melhorar cia nas últimas 24 horas.
e suporte ventilatório. Pacientes sele- a adesão ao tratamento. • Hospitalização prévia com admissão
cionados na UTI podem beneficiar-se 7. Para reduzir os efeitos adversos, pa- em UTI.
de agentes anestésicos inalatórios, para cientes devem acoplar espaçador ao • Hospitalização no último ano.
promover broncodilatação, ou de bron- aerossol dosimetrado e lavar a boca • Intubação traqueal há menos de 1
coscopia, para aliviar a obstrução das após o uso de dispositivos. ano.
vias respiratórias por atelectasias resul- • Uso de musculatura acessória.
tantes da obstrução brônquica. O trata- Identificação do asmático de risco • Alteração do estado de consciência.
mento médico agressivo e uma estraté- Em quase todos os casos, a causa da • Pulso paradoxal > 10 mmHg em crian-
gica ventilação mecânica minimizam a morte por asma é a asfixia. Por isso, é ça e > 18 mmHg em adolescentes.
hiperinsuflação dinâmica e propiciam preciso identificar os seguintes aspec-
baixa morbidade e taxas perto de zero tos, que indicam maior risco para os Recursos terapêuticos utilizados no
de mortalidade em crianças e adoles- pacientes: resgate de sintomas agudos:
centes com asma aguda grave. • Crise grave prévia com necessidade
de ventilação mecânica ou interna- Oxigenoterapia
Dispositivos para administração de ção em UTI (constituem os fatores Pacientes com distúrbios ventilatórios
medicamentos por via inalatória de risco mais fortemente associados severos devido à alteração na V/P apre-
A deposição pulmonar dos medicamen- a crises fatais ou quase fatais). sentam hipoxemia grave. Os pacientes
tos depende dos tipos de dispositivos • Três ou mais visitas à emergência com asma são suscetíveis de apresentar
inalatórios. A escolha do dispositivo ou duas ou mais hospitalizações por hipoxemia como resultado de shunts in-
mais adequado depende da análise de asma nos últimos 12 meses. trapulmonares causados por tampão de
vários aspectos, tais como: • Uso frequente de corticosteroide sis- muco e atelectasia. O tratamento com
1. A satisfação e a adesão ao trata- têmico por conta própria. β2 agonistas também pode contribuir
mento podem ser melhoradas se for • Uso de um ou mais frascos de aerossol para a hipoxemia, abolindo a vasocons-
respeitada, dentro do possível, sua dosimetrado de broncodilatador/mês. trição pulmonar regional e aumentan-
escolha pessoal por determinado dis- • Problemas psicossociais (ex: depres- do o shunt intrapulmonar. Portanto, o
positivo. são dos pais ou do adolescente, bai- oxigênio umidificado deve ser oferecido
2. A escolha deve ser baseada na oti- xo nível socioeconômico, dificulda- como um gás de transporte para nebuli-
mização do custo/benefício, consi- de de acesso à assistência, falta de zações e /ou continuamente durante o
derando fatores ligados ao paciente, aderência a tratamentos prévios). tratamento quando se usa dispositivos
ao medicamento e aos dispositivos • Comorbidades – doença cardiovas- MDI com espaçadores. O oxigênio umi-
disponíveis no mercado. cular ou neurológica. dificado deve ser administrado a fim de
3. A maioria dos pacientes quando bem • Asma lábil, com marcadas variações manter uma PaO2 acima de 80 mmHg
orientados conseguem usar eficiente- de função pulmonar. e saturação de O2 > 91%.
mente os aerossóis dosimetrados. • Má percepção do grau de obstrução
4. Em pacientes com dificuldade de uso brônquica. β2 agonistas inalatórios de curta
dos aerossóis dosimetrados, inclusi- Fatores de risco para internação: duração
ve quando acoplados a espaçadores, • Pneumonia associada. São os medicamentos de escolha para
tem-se como opção os nebulizadores. • História de internação no último alívio do broncoespasmo durante as
48 Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012
1615_RevistaSOPERJ_XIII_2.indd 48 10/05/13 11:40
exacerbações agudas de asma. Os β2 periférica, porém imprevisíveis em um caso de a criança apresentar melhora
agonistas são potentes broncodilatado- dado paciente. Após a série inicial de importante, a retirada é feita em 24
res que devem ser iniciados imediata- 3 doses de β2 agonistas, a nebulização horas, reduzindo-se a dose até limites
mente à oxigenoterapia a fim de aliviar contínua deve ser iniciada para pacien- mínimos e mantendo a inalação do β2
a broncoconstrição do músculo liso das tes que necessitam de tratamento mais agonista.
vias respiratórias, o principal responsá- frequentemente do que a cada 1 h.
vel pela obstrução das vias aéreas. Nos casos de asma quase fatal e de Glicocorticoides orais
Podem ser administrados de forma insuficiência respiratória iminente na Estão indicados no tratamento das exa-
intermitente ou contínua, produzindo UTI, a nebulização contínua possibili- cerbações graves da asma. Devem ser
broncodilatação em 15 minutos aproxi- ta rápida melhora clínica e internações administrados no domicílio a pacientes
madamente. A administração contínua mais curtas em comparação com crian- em tratamento com corticoides inala-
de β2 agonistas na UTI parece diminuir ças tratadas com o β2 agonistas intermi- tórios (CI) durante a exacerbação; no
mais rapidamente a hipercapnia. A di- tente. A dose do salbutamol inalatório momento da alta dos serviços de emer-
ficuldade na obtenção da broncodilata- de forma contínua varia de 0,15 a 0,45 gência, após exacerbação grave. Reduz
ção sustentada após utilização dos β2 mg /kg/hora-máximo 20 mg/hora. a inflamação e diminui a produção de
agonistas de curta duração indica a ne- Na UTI, pode-se fazer o salbutamol ve- muco. Durante a crise aguda grave,
cessidade de cursos de corticosteroides noso (amp. 1 ml/500 mcg) sob supervi- prefere-se a via endovenosa, devido ao
orais ou parenteral. Estão disponíveis são permanente do médico. Preconiza- risco de vômitos e aspiração, mesmo
salbutamol, fenoterol e terbutalina. A se uma dose de ataque de 10 mcg/kg a via oral sendo igualmente eficaz. O
via parenteral é uma opção terapêutica em 15 min (na bomba de infusão), se- início da medicação deve ser feita tão
nos casos em que não é possível admi- guida de infusão contínua de 0,1-0,2 logo esteja indicado, já que sua ação só
nistrar a medicação por via inalatória, mcg/kg/min, com aumento de 0,1mcg/ começa depois de algumas horas após
quando há fracasso de resposta clínica kg/ min a cada 20 minutos, até o máxi- a administração. Os principais efeitos
e antes de se considerar a ventilação mo de 3-6 mcg/kg/min. adversos surgem após uso prolongado
assistida no paciente na UTI com asma Uma opção também é a terbutalina e/ou administração de doses elevadas,
quase fatal. (amp. 1 ml/500 mcg), em uma dose de destacando-se entre eles: alterações no
Seus principais efeitos adversos são 0,1/kg/min, utilizando –se em média 3 metabolismo da glicose, retenção de
mais acentuados quando administra- mcg/kg/min. O aumento das taxas de líquidos, osteoporose, ganho de peso,
-se a medicação por via sistêmica: tre- infusão deve ser dinâmico e sob mo- fácies arredondada, hipertensão arterial
mores de extremidades, arritmias car- nitorização médica e cardiorespiratória e necrose asséptica da cabeça do fêmur.
díacas, hipocalemia, acidose láctica e rigorosa.
isquemia miocárdica. A administração A dose a ser atingida deve centrar-se Medicações de segunda linha
do β2 agonistas por via inalatória pode na obtenção do desfecho clínico dese- Anticolinérgicos inalatórios
ser feita com nebulizador ou com MDI jado ou no aparecimento de efeitos ad- O brometo de ipratrópio pode ser usado
e espaçador. Administram-se a cada15- versos (frequência cardíaca superior a no tratamento das exacerbações graves
20 min durante a fase inicial do trata- 180 bpm) e não nos limites máximos de de asma, associado ao β2 agonista de
mento, com uma dose de salbutamol infusão que podem ser atingidos. curta duração. Entre os efeitos adversos
o,o5 a o,15mg/kg diluidos em 4 ml de Assim que houver melhora da fun- aos anticolinérgicos estão incluídos se-
Nacl a 0,9% no nebulizador e (fluxo ção ventilatória (melhora acentuada do cura da mucosa oral, glaucoma e reten-
6-8 L/min), pode-se utilizar fenoterol broncoespasmo), o β2 agonista intra- ção urinária. A dose recomendada é de
ou terbutalina inalada. A dose ótima e venoso deve ser diminuído lentamente 250 a 500 mcg a cada 6 horas, associada
a frequência dos β2 agonistas são con- para que se reinicie a administração dos ao β2 agonista. No estado de mal asmá-
troversas, porque menos de 1% do me- broncodilatadores inalatórios. tico, pode ser feito na primeira hora de
dicamento nebulizado é depositado no O critério para reiniciar a via inala- permanência na sala de emergência, até
pulmão. Além disso, o volume corrente, tória é a melhora clínica acentuada e, de 20 em 20 min.
o padrão de respiração e a técnica são consequentemente, a estabilização nas
os determinantes maiores de entrada taxas de infusão da medicação, manti- Sulfato de magnésio
do medicamento na via respiratória das por um período mínimo de 4 h. No Há evidências de que sulfato de mag-
Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012 49
1615_RevistaSOPERJ_XIII_2.indd 49 10/05/13 11:40
nésio pode beneficiar adultos e crianças siva com aplicação de máscara facial é • Hospitalização nos últimos 12 meses.
com asma grave. O magnésio é antago- uma opção terapêutica para suporte • Entubação e internação em UTI no
nista do cálcio e apresenta relaxamento ventilatório de curto prazo na criança último ano.
do músculo liso, provavelmente tem um com falência ventilatória hipercapnica,
importante e rápido efeito broncodilata- mas ainda em condições de manuten- Depois de apropriada sedação, a
dor. O magnésio apresenta alguns efeitos ção da via permeável. A ventilação não intubação deve ser feita pelo médico
adversos. Dentre eles, o mais comum é invasiva com pressão positiva é uma mais experiente e rápido da equipe. A
a hipotensão. Isso pode ser evitado por opção atrativa para o tratamento da entubação orotraqueal é o método de
meio da infusão da dose ao longo de no asma refratária. Na asma aguda grave escolha. A manipulação das vias res-
mínimo 30 min. Os níveis séricos de a utilização de pressão positiva contí- piratórias do asmático pode piorar o
4mg/dl são necessários para se obter o nua em vias aéreas através de máscara broncoespasmo ou provocar laringo-
efeito broncodilatador. As diretrizes mais diminui o trabalho respiratório, causa espasmo. É preciso ter cuidado com
recentes do NIH recomendam a consi- broncodilatação, diminui a resistência manobras de insuflação com ambu
deração de magnésio para pacientes de vias aéreas, reexpande áreas de ate- que possam provocar hipotensão e
selecionados. Nesse ponto, a literatura lectasia, promove a remoção de secre- pneumotórax. O tubo deve ser tem-
existente indica que o magnésio deve ser ção, permite um repouso dos músculos porariamente desconectado para dimi-
considerado para pacientes graves que inspiratórios e do diafragma e diminui nuir a pressão das vias respiratórias.
têm uma resposta subótima a β2, brome- os efeitos hemodinâmicos adversos de O objetivo é reduzir a hiperinsuflação
to de ipatrópio e corticosteroides, bem uma pressão pleural inspiratória muito dinâmica, assim o modo ventilatório
como para todas as crianças com crise negativa deve ser empregado visando: diminui-
de asma grave ou quase fatal. Entretan- ção da ventilação / minuto, aumento
to, há necessidade de monitorização do A decisão de entubar e ventilar a crian- do tempo expiratório e diminuição da
paciente durante e pós infusão. A dose ça com asma quase fatal ou estado de resistência.
recomendada é de 25 a 40 mcg/kg/dose mal asmático está indicada nos casos de
com uma infusão de 30 min média. broncoespasmo severo que não respon- MANEJO DA CRISE AGUDA NA SALA DE
de à terapêutica agressiva iniciada a 60 EMERGÊNCIA
Teofilina min, acompanhada de piora da hipoxia Medicação de resgate por via inalatória:
A metilxantina passou a não ser mais e hipercapnia. Sat O2 > 94-95 %.
a medicação de escolha após o surgi- Asma quase fatal é identificada por O2 sob a forma de máscara ou cateter.
mento do β2 adrenérgico. Todavia, é parada respiratória ou evidência de Nebulização com b2 adrenérgico:
um broncodilatador que melhora a en- insuficiência respiratória (PaCO2 > 50 Fenoterol ou Salbutamol: 3 nebuli-
durance, amenizando a fadiga dos mús- mm Hg). Baseia-se em critérios clíni- zações (uma a cada 15-30 min) com
culos respiratórios. Deve ser utilizada, cos e gasométricos: fadiga de músculos salbutamol gotas ou fenoterol gotas,
portanto, de forma associada evitando respiratórios, decréscimo da entrada terbutalina gotas, não ultrapassando
efeitos adversos e dosando o nível sé- de ar nos pulmões, deterioração do es- 10 gotas. Pode-se também utilizar a
rico. Cumpre seu papel nos casos re- tado mental, evidenciando piora dos fórmula em flaconete do salbutamol
fratários ao β2 e ao esteroide, podendo parâmetros gasométricos, hipóxia e para nebulizar-1 a 2 ml de acordo com
ser utilizada no paciente na UTI como hipercarbia. Não esperar parada car- o pêso da criança ou MDI com espa-
terapia coadjuvante. díaca e/ou respiratória e gasping para çador com 1 a 4 puffs de acordo com
indicar um procedimento eletivo e que cada caso, sempre a critério médico e
Antibióticos pode ser realizado sob monitorização sob monitorização cardiorrespiratória
Só devem ser utilizados quando se com- cardiorrespiratória. em ambiente hospitalar. Monitorar:
prova infecção bacteriana associada, já frequências respiratória e cardíaca e a
que a maioria das vezes o desencadean- Fatores de risco da ventilação mecânica saturação de O2.
te é uma infecção viral. • Uso de corticoide sistêmico – corti- Se SatO2 > 91 e < 94%: O2 sob a for-
codependência. ma de máscara ou cateter, além de β2
Ventilação mecânica • Ventilação mecânica prévia. adrenérgico, esteroide e anticolinérgico.
A utilização da ventilação não inva- • Acidose respiratória prévia. No caso de não haver melhora,
50 Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012
1615_RevistaSOPERJ_XIII_2.indd 50 10/05/13 11:40
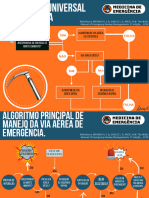
PROPOSTA PARA ATENDIMENTO NAS EMERGÊNCIAS PEDIÁTRICAS
Avaliação inicial – primeira parte
1-2 Puffs β2 adrenérgico (podendo utilizar 2-4 puffs ou mais, sempre a critério medico,
com monitorização contínua.): 3 vezes com intervalo 15-20 min (MDI) na primeira.
Oxigenoterapia
Cateter/máscara
Resposta clínica parcial: Nenhuma melhora clínica
Nova Sat O2 e PFE,FR,FC
monitorar Sat O2, FR, FCR e FC ou piora clínica
Sat O2 < 91, PFE < 50%
Sat O2 ≥ 95% (PFE > 70% hospitalização
Sat O2 > 91 < 95 e PFE < 70%
avaliar nos maiores de 5 anos) Gasometria /eletrólitos –esteroide EV e * β2
inalado de forma contínua; Avaliar após 2 h
β2-Nebulização ou MDI com • Corticoide EV ou VO: prednisona 2 mg/kg
espaçador 1 a 2 puffs com
intervalo de 15-20 min. • Hidrocortizona: 4 mg/kg
• Metilprednisolona: 2-4 mg/kg
• Manter O2 +
avaliar puffs de β2 de 20 em 20 min ou
* avaliar a necessidade de β2 inalado de forma continua.
Avaliar após 1 ou 2 h
Anticolinérgico associado ao β2
Avaliação inicial – segunda parte
Após feitos os 3 puffs β2 adrenérgicos, em um intervalo de 15-20 min (MDI) no período
de 1 hora, realizar avaliação clínica, verificar Sat O2, peak flow meter
(criança > 5 anos) e certificar-se sobre a presença de infecção.
Melhora clínica: aumentar Melhora clínica Sem melhora ou com piora
β2 para 2/2 h ou 4/4. pequena: β2 a cada 1 h mesmo com uso de medicação
Sat O2 > 95
Avaliar FC, FR, PFE > 70% ou Sat O2 = 91-95%
Piora da FC, FR, uso de músculos acessórios
Sat O2 e/ou PFE Sat O2 > 95 ou PFE > 30 <70%
Manter medicação
PFE > 70% ou inalatória e esteroide
Sat O2 <90% ou PFE < 30%
Sat O2 > 95 Permanecer no hospital e
reavaliar a cada 2 h
Alerta: avaliar UTI, realizar
monitorização cardíaca, de Sat O2
Alta domiciliar: O2, adminitrar salbutamol EV,
medicação esteroide, ventilação
Por 3 a 7 dias não invasiva (VNI)
Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012 51
1615_RevistaSOPERJ_XIII_2.indd 51 10/05/13 11:40
administrar β2 adrenérgico intermi- mg/kg/dia de ataque e manter com no caso de não resposta dos pacientes
tente de hora em hora ou a cada 2 h ou 0,5 a 1 mg /kg /dose a cada 6 horas. em UTI.
continuamente e associar anticolinérgi- • Aminofilina venosa (na bomba
co, manter esteroide, além de verificar a de infusão contínua): crianças Broncoscopia
presença ou não de infecção bacteriana. 0,4-0,8 mg/kg/h (1 a 9 anos) poden- Deve ser considerada nos pacientes gra-
Considerar, após aproximadamente 4 do chegar a 1 mg/kg/h ou 0,6 mg/ ves, refratária a medicação, para pacien-
h de medicação, a possibilidade ou não kg/h (acima de 9 anos). Verificar se tes com tampão mucoso e secreção es-
de hospitalização. Monitorar: frequên- houve uso prévio de xantina e mo- pessa, com ou sem atelectasia associada.
cias respiratória e cardíaca e a satura- nitorar níveis séricos.
ção de O2 Tratar processo infeccioso e • Sulfato de magnésio: 2,5 mg/kg/ Circulação extracorpórea
complicações, caso estas se apresentem min diluídos em solução fisiológica, É utilizada para pacientes graves com
durante ou por ocasião da entrada no durante 30 min ou mais, lentamen- nenhuma resposta à terapêutica e com
serviço de emergência. te; dose total de 50 mg/kg, até um instabilidade clínica e máximas doses de
Nos casos refratários, com Sat O2 < 90 máximo de 2 g, no gotejo de 1 ml/ medicamentos. Tem sido ainda pouca
% e em que o paciente é internado por kg/hora. Prestar atenção aos efeitos utilizada em crianças.
não resposta à terapêutica anteriormen- adversos, como hipotensão grave.
te realizada: • Mistura de hélio e oxigênio: o CONCLUSÃO
Considerar UTI: hélio possui uma densidade 3 vezes • Ao oxigenoterapia é a primeira me-
As medicações a seguir devem ser ad- menor que a do ar ambiente ou do dida a ser tomada diante de um pa-
ministradas com acompanhamento do oxigênio puro. A baixa densidade do ciente com asma aguda na sala de
intensivista: gás pode transformar um fluxo aé- emergência.
• Salbutamol endovenoso na UTI: reo turbulento em um fluxo laminar • O inalador dosimetrado acoplado ao
considerar b2 agonista (na bomba de e, consequentemente, proporcionar espaçador é o dispositivo de escolha
infusão) na dose de 10 μg/kg ime- redução da resistência nas vias respi- para se administrar medicação na
diata por 10 a 15 minutos, depois ratórias, resultando em diminuição sala de emergência.
iniciar infusão contínua de 0,1-0,2 da pressão inspiratória e do traba- • A medicação de resgate e o esteroi-
μg/kg/min, podendo-se aumentar lho respiratório. Além disso, o hélio de, oral ou parenteral, resolvem a
a velocidade de infusão para 0,1 aumenta a difusão do gás carbônico maioria de casos de asma aguda.
μg/kg/min, não devendo ultrapas- e pode melhorar a ventilação alve- • FC, FR, Sat O2 e a classificação de
sar 3-6 μg/kg/min. Atenção para olar. São essas as propriedades que gravidade determinam o tratamento
arritmias: monitorização contínua, tornam essa mistura uma alternativa e o acompanhamento.
diminuição velocidade de infusão a ser considerada no tratamento de • Diante de piora clínica, da Sat O2 <
caso ocorra taquicardia (180 bpm). pacientes com asma e outros qua- 91%, FC, FR e dos parâmetros fun-
Monitorar CK, CKMB. dros de obstrução respiratória grave. cionais deve-se considerar hospitali-
• Esteroide parenteral: hidrocorti- A mistura é feita com 70% de helio zação. Se não houver melhora em 4
zona 2- 4 mg/kg/dose a cada 6 ho- e 20 de oxigênio. h de tratamento na sala de emergên-
ras. A dose não pode ultrapassar 20 cia, avaliar inclusive se há indicação
mg/kg/dia ou metilprednisolona 2 A Ketamina é uma opção terapêutica de terapia intensiva.
52 Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012
1615_RevistaSOPERJ_XIII_2.indd 52 10/05/13 11:40
1. Bacharier LB, Boner A, Carlsen KH et al. rapy. Pediatric Pulmonology. 2008; 43:627- thma 2010 (cited 2011 April).Disponível em:
European Pediatric Asthma Group. Diagno- 33. http://www.ginasthma.org.
sis and treatment of asthma in childhood: a 6. Indicadores e Dados Básicos 2008: tabnet. 10. Muchão PF, Ferreira da Silva LV. Advances
PRACTALL consensus report. Allergy. 2008 datasus.gov.br/cgi/idb2008. in inhalation therapy in pediatrics. J Pediatr.
Jan;63(1):5-34. 2010; 367-76.
7. Expert Panel Report 3: guidelines for the
2. Biarent D. Therapeutic strategies in near diagnosis and management of asthma. 11. Levy LM, Thomas RI, Pearce L et al. Sum-
fatal asthma in children. Pediatric Pulmo- 2007;1-440. mary of the 2008 BTS/SIGN British guideli-
nology. 2001; 23:90-93. ne on the management of asthma. Primary
8. Fulbrigge A, Peden D, Apter AJ,Boushey
3. British Thoracic Society. Scottish Intercol- H.A;Camargo C.A; Gern J;Heymann Care Respiratory Journal. 2009; 18:S1-S16.
legiate Network. British Guidelines on the P.W;Martinez F.D;Mauger D;Teague 12. Platts-Mills T,Adachi M, Busse WW et al.
management of Asthma.Thorax, 2008. W.G;Blaisdell C et al. Asthma outcomes: Allergy. 4. ed. Elsevier. 2012;181-202,432.
4. Consenso Brasileiro de Asma. Jornal Brasi- exacerbations. J Allergy Clin Immunol. 13. Alexandre T, Rotta, Veda L Ackerman, Ho-
leiro de Pneumologia. Abril 2012 (no prelo). 2012; 129:S34-48. ward Eigen Asthma in: Bradley Fuhrman
5. Carroll LC, Schramm MC, Zucker RA. Slow 9. GINA. Global strategy for asthma manage- and Jerry Zimmerman Pediatric Critical care
responders to IV – β2 adrenergic agonist the- ment and prevention. Global Iniciative As- 4 edition, 2011;575-589. MOSBI.
Avaliação
36. Sobre a crise aguda de asma, assinale 38. Entre as alternativas a seguir, qual a 41. Entre os efeitos adversos do β2, pode-
apenas as verdadeiras: primeira conduta na sala de emergên- mos citar:
cia?
a) Oxigenoterapia – manter Sat O2 > 94%. a) Hipercalemia, acidose láctica e taquicardia.
a) β2 adrenérgico via oral.
b) O b2 de alívio e o O2 devem ser iniciados ime- b) Hipocalemia, alcalose metabólica, bradicardia.
diatamente na sala de emergência. b) β2 adrenérgico via inalatória.
c) Tremores de extremidades, arritmia cardíaca,
c) O esteroide parenteral deve ser administrado c) Oxigenoterapia. hipercalemia.
assim que o paciente chega ao hospital.
d) Nebulização com β2 adrenérgico. d) Hipocalemia, acidose láctica, isquemia cardí-
d) Oxigenoterapia deve ser iniciada apenas após aca.
o tratamento com o b2 de alívio. e) Nebulização com β2 adrenérgico e anticoli-
nérgico. e) Hipercalemia, hipercapnia, acidose láctica.
Qual alternativa é correta?
a) Verdadeiras apenas as letras A,B,C. Qual a alternativa correta?
39.O esteroide deve ser utilizado:
b) Todas são verdadeiras.
a) Somente A.
c) Somente a letra C é verdadeira. a) Imediatamente ao chegar à Emergência.
b) A,C,D.
d) Somente as letras A e B são verdadeiras. b) Apenas pela via parenteral.
c) Somente D.
e) Nenhuma letra é verdadeira. c) Somente pela via inalatória.
d) Somente C e D.
d) Pode ser utilizado pela via oral.
e) Somente B.
37. Os fatores de risco para internação são: e) Associado ao anticolinérgico.
a) Oximetria < 91% ou ida à Emergência nas
últimas 24 h.
40. De acordo com a classificação de gra-
b) Hospitalização prévia com admissão em UTI. vidade, consideramos o quadro severo
c) Oximetria entre 91 e 94%, sem internação quando:
prévia.
a) FC > 100.
d) Alteração do estado de consciência.
b) Sat O2 < 95%.
e) Pulso paradoxal >10 mmHg em criança e > 18
mmHg em adolescentes. c) Pa CO2 > 45.
Considera(m)-se incorretas: d) Pa O2 até 60.
e) FR > 50.
a) Letras A e B.
b) Todas estão incorretas.
c) Letras A e C.
d) Letra B apenas.
e) Apenas letra C.
Revista de Pediatria SOPERJ - v. 13, no 2, p43-53 dez 2012 53
1615_RevistaSOPERJ_XIII_2.indd 53 10/05/13 11:40
Ficha de avaliação
A Criança Vítima de Violência..................... 4 Abordagem das Crises Epilépticas na Febre no Lactente........................................ 64
Emergência Pediátrica................................ 29
1. a) M b) M C) M d) M 48. a) M b) M C) M d) M
25. a) M b) M C) M d) M
2. a) M b) M C) M d) M 49. a) M b) M C) M d) M
26. a) M b) M C) M d) M
3. a) M b) M C) M d) M 50. a) M b) M C) M d) M
27. a) M b) M C) M d) M
4. a) M b) M C) M d) M 51. a) M b) M C) M d) M
28. a) M b) M C) M d) M
5. a) M b) M C) M d) M 52. a) M b) M C) M d) M
29. a) M b) M C) M d) M
6. a) M b) M C) M d) M 53. a) M b) M C) M d) M
30. a) M b) M C) M d) M
Reanimação Neonatal................................. 10 Doença Falciforme na Emergência ........... 68
Urgência em Cirurgia Pediátrica................ 35
7. a) M b) M C) M d) M 54. a) M b) M C) M d) M
31. a) M b) M C) M d) M
8. a) M b) M C) M d) M 55. a) M b) M C) M d) M
32. a) M b) M C) M d) M
9. a) M b) M C) M d) M 56. a) M b) M C) M d) M
33. a) M b) M C) M d) M
10. a) M b) M C) M d) M 57. a) M b) M C) M d) M
34. a) M b) M C) M d) M
11. a) M b) M C) M d) M 58. a) M b) M C) M d) M
35. a) M b) M C) M d) M
12. a) M b) M C) M d) M 59. a) M b) M C) M d) M
Asma Aguda na Infância............................. 43
Falência Cardiopulmonar em Paciente Meningite Bacteriana Aguda..................... 72
Pediátrico...................................................... 14 36. a) M b) M C) M d) M e) M
60. a) M b) M C) M d) M
13. a) M b) M C) M d) M 37. a) M b) M C) M d) M e) M
61. a) M b) M C) M d) M
14. a) M b) M C) M d) M 38. a) M b) M C) M d) M e) M
62. a) M b) M C) M d) M
15. a) M b) M C) M d) M 39. a) M b) M C) M d) M e) M
63. a) M b) M C) M d) M
16. a) M b) M C) M d) M 40. a) M b) M C) M d) M e) M
64. a) M b) M C) M d) M
17. a) M b) M C) M d) M 41. a) M b) M C) M d) M e) M
65. a) M b) M C) M d) M
18. a) M b) M C) M d) M
Obstrução Respiratória
Alta em Pediatria......................................... 54 Atualidades na Sepse e Choque Séptico
Anafilaxia...................................................... 24 Pediátrico...................................................... 77
42. a) M b) M C) M d) M
19. a) M b) M C) M d) M 66. a) M b) M C) M d) M e) M
43. a) M b) M C) M d) M
20. a) M b) M C) M d) M 67. a) M b) M C) M d) M e) M
44. a) M b) M C) M d) M
21. a) M b) M C) M d) M 68. a) M b) M C) M d) M e) M
45. a) M b) M C) M d) M
22. a) M b) M C) M d) M 69. a) M b) M C) M d) M e) M
46. a) M b) M C) M d) M
23. a) M b) M C) M d) M
47. a) M b) M C) M d) M
24. a) M b) M C) M d) M
Enviar à SOPERJ por correio, fax ou e-mail
Rua da Assembléia, 10 - Grupo 1812 - Centro
20011-901 - Rio de Janeiro - RJ
Tel: 2531-3313 - e-mail: pedsoperj@soperj.org.br
90 Revista de Pediatria SOPERJ - v. 13, no 2, dez 2012
1615_RevistaSOPERJ_XIII_2.indd 90 10/05/13 11:40
Você também pode gostar
- Manejo da asma aguda em adultos na sala de emergênciaDocumento7 páginasManejo da asma aguda em adultos na sala de emergênciagrayceAinda não há avaliações
- Influenza A H1N1: legados da primeira pandemia do Século XXINo EverandInfluenza A H1N1: legados da primeira pandemia do Século XXIAinda não há avaliações
- Asma (Capítulo de Livro)Documento37 páginasAsma (Capítulo de Livro)Maria OlíviaAinda não há avaliações
- Enfrentando a COVID-19 com os benefícios da cannabis medicinalNo EverandEnfrentando a COVID-19 com os benefícios da cannabis medicinalAinda não há avaliações
- Asma BrônquicaDocumento27 páginasAsma BrônquicaAdriana Mendes BarrosoAinda não há avaliações
- Contribuição do hemograma para a predição diagnóstica da síndrome febril de caráter infecciosoNo EverandContribuição do hemograma para a predição diagnóstica da síndrome febril de caráter infecciosoAinda não há avaliações
- Cuidados em UTI pediátricaDocumento21 páginasCuidados em UTI pediátricaFelipe AraujoAinda não há avaliações
- Aps Sistema CardiorespiratorioDocumento6 páginasAps Sistema CardiorespiratorioJoyce RibeiroAinda não há avaliações
- Asma E DpocDocumento29 páginasAsma E DpocBeatriz FeitosaAinda não há avaliações
- As alergias respiratórias: diagnóstico e tratamentoDocumento7 páginasAs alergias respiratórias: diagnóstico e tratamentoLicinio Andrade GoncalvesAinda não há avaliações
- Asma Grave em AdultosDocumento8 páginasAsma Grave em AdultoszancheteudianeAinda não há avaliações
- Resumao Prova 2Documento13 páginasResumao Prova 2igor caciquinhoAinda não há avaliações
- Asma PediatriaDocumento4 páginasAsma Pediatriaangelakley34Ainda não há avaliações
- GT 4 - Duda ArraisDocumento14 páginasGT 4 - Duda ArraisAMANDA VIEIRAAinda não há avaliações
- Sibilancia Recorrente em Idade Pre Escolar Abordagem TerapeuticaDocumento13 páginasSibilancia Recorrente em Idade Pre Escolar Abordagem TerapeuticaLívia Maria Nunes CampeloAinda não há avaliações
- A Origem Da ContabilidadeDocumento20 páginasA Origem Da Contabilidademessias sorteAinda não há avaliações
- ASMADocumento17 páginasASMAkesiacarolinesantoosAinda não há avaliações
- Discussão de Caso - AsmaDocumento13 páginasDiscussão de Caso - AsmacarollisboavAinda não há avaliações
- Bronquiolite aguda: sintomas, causas e tratamentoDocumento4 páginasBronquiolite aguda: sintomas, causas e tratamentoGeronimoSilva2Ainda não há avaliações
- Pós-graduação em Terapia Intensiva Pediátrica e NeonatalDocumento3 páginasPós-graduação em Terapia Intensiva Pediátrica e NeonatalLizandra AndradeAinda não há avaliações
- O Diagnóstico Da Asma É Eminentemente Clínico eDocumento90 páginasO Diagnóstico Da Asma É Eminentemente Clínico ekrisnna22Ainda não há avaliações
- MARC 8 - AsmaDocumento7 páginasMARC 8 - AsmaEdith Coradi BisogninAinda não há avaliações
- Asma, Bronquiolite e PneumoniaDocumento29 páginasAsma, Bronquiolite e Pneumoniagabioliveiraaa1605Ainda não há avaliações
- Pneumo AtualDocumento18 páginasPneumo AtualAmilton AlbuquerqueAinda não há avaliações
- Módulo - Dor Torácica, Dispneia e Edema (Problema 12)Documento10 páginasMódulo - Dor Torácica, Dispneia e Edema (Problema 12)Matheus Ricart MonteiroAinda não há avaliações
- Neo Dissertação Jaine SouzaDocumento1 páginaNeo Dissertação Jaine SouzaJaíne B souzaAinda não há avaliações
- Bronquiolite aguda: causas, sintomas e tratamentoDocumento29 páginasBronquiolite aguda: causas, sintomas e tratamentoEmerson ColodeteAinda não há avaliações
- Caso Clínico IIIDocumento2 páginasCaso Clínico IIIAmanda SilveiraAinda não há avaliações
- Diagnóstico e tratamento das pneumonias adquiridas na comunidade não complicadas em criançasDocumento11 páginasDiagnóstico e tratamento das pneumonias adquiridas na comunidade não complicadas em criançasgabriellaAinda não há avaliações
- Pneumonias na criançaDocumento8 páginasPneumonias na criançarogeriordctmd100% (1)
- Pneumonias Na InfânciaDocumento25 páginasPneumonias Na InfânciaHeloisa Ricardo TalauAinda não há avaliações
- 20981c-DC - Pneumonia Adquirida Na ComunidadeDocumento8 páginas20981c-DC - Pneumonia Adquirida Na ComunidadeElenir Meireles OliveiraAinda não há avaliações
- PneumoniaAdqCom PDFDocumento14 páginasPneumoniaAdqCom PDFMarcelle MarquesAinda não há avaliações
- Pneumonia na InfânciaDocumento4 páginasPneumonia na InfânciaVictorino AdelinoAinda não há avaliações
- Estudo de Caso PneumoniaDocumento28 páginasEstudo de Caso PneumoniaNoemia Nascimento100% (3)
- 23358c-DC-Pneumonias Adquiridas Nao Complicadas - InddDocumento11 páginas23358c-DC-Pneumonias Adquiridas Nao Complicadas - Inddthiago_eliseuAinda não há avaliações
- Pneumonia - Tratamento e EvoluçãoDocumento5 páginasPneumonia - Tratamento e Evoluçãoeliovaldomedeiroscar100% (1)
- DocumentoDocumento26 páginasDocumentoconstantino.ossiAinda não há avaliações
- Bronquiolite JBPDocumento2 páginasBronquiolite JBPYasmin CapriniAinda não há avaliações
- Admin Depext,+v12n2a08Documento9 páginasAdmin Depext,+v12n2a08Stéfani DóroAinda não há avaliações
- Definição, causas e sintomas da asmaDocumento28 páginasDefinição, causas e sintomas da asmaQuiro BrugneraAinda não há avaliações
- Texto - Impressao - Unidade - 02 - Modulo - VIII - Principais - Agravos - Saude-IdosoDocumento17 páginasTexto - Impressao - Unidade - 02 - Modulo - VIII - Principais - Agravos - Saude-Idosocossad.luis5Ainda não há avaliações
- Manual Asma PediátricaDocumento19 páginasManual Asma PediátricaLusa Roxo CoutoAinda não há avaliações
- SBP Pneumonias Nao ComplicadasDocumento11 páginasSBP Pneumonias Nao ComplicadasBeatriz Leandro100% (1)
- Abordagem clínica de lactentes sibilantesDocumento6 páginasAbordagem clínica de lactentes sibilantesKeltriane MeloAinda não há avaliações
- V2n2a03 PDFDocumento46 páginasV2n2a03 PDFRaíla SoaresAinda não há avaliações
- PNEUMONIA Introdução - ConcluidaDocumento2 páginasPNEUMONIA Introdução - ConcluidaLuyeye Pedro LopesAinda não há avaliações
- AsmaDocumento10 páginasAsmaMatheus AlvesAinda não há avaliações
- Pneumonias recorrentes: causas e diagnóstico diferencialDocumento7 páginasPneumonias recorrentes: causas e diagnóstico diferencialkatia AzevedoAinda não há avaliações
- Estudo de Caso de Enfermagem - PediatriaDocumento30 páginasEstudo de Caso de Enfermagem - Pediatriacasa650% (3)
- Asma Aguda Grave em Emergência e Unidade de Terapia Intensiva Pediátrica - SecadDocumento7 páginasAsma Aguda Grave em Emergência e Unidade de Terapia Intensiva Pediátrica - SecadSimone AquinoAinda não há avaliações
- HIMJ Protocolo Pneumonias 1254773706Documento11 páginasHIMJ Protocolo Pneumonias 1254773706grace.barbosaAinda não há avaliações
- 1 - PneumoniaDocumento18 páginas1 - Pneumoniamari lefevreAinda não há avaliações
- Apr Enf Med 4 1 ApoioDocumento3 páginasApr Enf Med 4 1 ApoioErivanildo SilvaAinda não há avaliações
- Manual para abordagem da sibilância e asma em idade pediátricaDocumento36 páginasManual para abordagem da sibilância e asma em idade pediátricaTania Pinto E ToninhoAinda não há avaliações
- Diagnóstico Diferencial de Doenças Exantemáticas na InfânciaDocumento10 páginasDiagnóstico Diferencial de Doenças Exantemáticas na InfânciaAlladinAndersonAinda não há avaliações
- Asma: doença respiratóriaDocumento11 páginasAsma: doença respiratóriaLucas NunesAinda não há avaliações
- 123378-Texto Do Artigo-268986-2-10-20171023 TosseDocumento5 páginas123378-Texto Do Artigo-268986-2-10-20171023 TossewfkamAinda não há avaliações
- Doença Pulmonar Obstrutiva Crónica (Dpoc)Documento16 páginasDoença Pulmonar Obstrutiva Crónica (Dpoc)AlyAinda não há avaliações
- ALGORITMOS-DE-VIA-AEREADocumento5 páginasALGORITMOS-DE-VIA-AEREAjoaolenhardt.alunoAinda não há avaliações
- Curso de Emergências Pediátricas PDFDocumento213 páginasCurso de Emergências Pediátricas PDFCristian Ccm Moraes100% (2)
- Manual Ingestao de Corpos Estranhos Versao SiteDocumento28 páginasManual Ingestao de Corpos Estranhos Versao Sitejoaolenhardt.alunoAinda não há avaliações
- 24385c-DC - Diret - Novas - Definições de Sepse e ChoqSeptico em PediatriaDocumento6 páginas24385c-DC - Diret - Novas - Definições de Sepse e ChoqSeptico em PediatriaLorena Borges100% (1)
- Alteração do Calendário Escolar 2021 no RJ devido à COVID-19Documento4 páginasAlteração do Calendário Escolar 2021 no RJ devido à COVID-19ruirmachadoAinda não há avaliações
- Sinais e sintomas do sistema respiratório, cardiovascular, digestivo, urinário e genital-reprodutivoDocumento10 páginasSinais e sintomas do sistema respiratório, cardiovascular, digestivo, urinário e genital-reprodutivoKanú Mário JoséAinda não há avaliações
- Apostila AnestesiologiaDocumento63 páginasApostila AnestesiologiaGabriela AlencarAinda não há avaliações
- Revista Florien 20 C Layout Bx-RedDocumento37 páginasRevista Florien 20 C Layout Bx-RedEvangelho De Cristo EvangelhodecristoAinda não há avaliações
- Psicologia da Saúde e Adesão ao TratamentoDocumento11 páginasPsicologia da Saúde e Adesão ao TratamentoJanaina FelixAinda não há avaliações
- Cirurgia do Aparelho Digestivo - PancreatiteDocumento49 páginasCirurgia do Aparelho Digestivo - PancreatiteBreno Gehlen GalloAinda não há avaliações
- E Book 30 Indicacoes Compressed 2Documento462 páginasE Book 30 Indicacoes Compressed 2jgmenezesAinda não há avaliações
- Resultados de exames laboratoriaisDocumento10 páginasResultados de exames laboratoriaisMariza LorrannyAinda não há avaliações
- Parasitologia ClínicaDocumento230 páginasParasitologia ClínicaThiago Laurindo 2Ainda não há avaliações
- Coletanea Pesquisas PluridisciplinaresDocumento218 páginasColetanea Pesquisas Pluridisciplinaresgiani.cavalcanteAinda não há avaliações
- PRECAUÇÕES ESPECÍFICAS RESPIRATÓRIA, CONTATO E AEROSSOLDocumento1 páginaPRECAUÇÕES ESPECÍFICAS RESPIRATÓRIA, CONTATO E AEROSSOLFranklim CastroAinda não há avaliações
- Projeto Da Eletiva - Atividade Fisica X Alimentação SaudavelDocumento11 páginasProjeto Da Eletiva - Atividade Fisica X Alimentação SaudavelAmanda alves100% (1)
- Avaliação de leitura e produção textualDocumento3 páginasAvaliação de leitura e produção textualVânia GasparAinda não há avaliações
- Apostila Modulo3Documento79 páginasApostila Modulo3Ebenezer LopesAinda não há avaliações
- Avaliação e Monitorização Fisioterapêutica Do Paciente Da Uti e Exames ComplementaresDocumento38 páginasAvaliação e Monitorização Fisioterapêutica Do Paciente Da Uti e Exames ComplementaresAndresa MoreiraAinda não há avaliações
- Principais Características de Bactérias e Doenças RelacionadasDocumento61 páginasPrincipais Características de Bactérias e Doenças RelacionadasemjcostaAinda não há avaliações
- Medicamentos Que Atuam No Sistema EndócrinoDocumento28 páginasMedicamentos Que Atuam No Sistema EndócrinoNasfer GigiAinda não há avaliações
- OncologiaDocumento51 páginasOncologiaAlone HereAinda não há avaliações
- Prova Equivalencias 2022Documento124 páginasProva Equivalencias 2022Оля БойкоAinda não há avaliações
- Ohrom 7122Documento2 páginasOhrom 7122pm400250% (2)
- ORL: A especialidade da qualidade de vidaDocumento13 páginasORL: A especialidade da qualidade de vidaAdmiro MauaiAinda não há avaliações
- DrogasDocumento14 páginasDrogasmalluca031Ainda não há avaliações
- NR35 - Aula 31-07Documento200 páginasNR35 - Aula 31-07Igor CastroAinda não há avaliações
- GASOMETRIADocumento7 páginasGASOMETRIALuana SouzaAinda não há avaliações
- Prova Uepa 2024Documento13 páginasProva Uepa 2024abreu.magnataAinda não há avaliações
- OS ANALISTA DE CONTAS MEDICAS ModDocumento2 páginasOS ANALISTA DE CONTAS MEDICAS ModPaulo AndersonAinda não há avaliações
- Principais deformidades ósseas e articularesDocumento1 páginaPrincipais deformidades ósseas e articularesMAR1601Ainda não há avaliações
- Atividade LeucemiasDocumento4 páginasAtividade LeucemiasZilmar OliveiraAinda não há avaliações
- Odontogerontologia para EntregaDocumento18 páginasOdontogerontologia para EntregaCristiana VenturaAinda não há avaliações
- Captura de Tela 2023-12-11 À(s) 16.59.03Documento20 páginasCaptura de Tela 2023-12-11 À(s) 16.59.03emanoellytorres0Ainda não há avaliações
- Manual Prático de Técnica Operatória e Cirurgia ExperimentalNo EverandManual Prático de Técnica Operatória e Cirurgia ExperimentalNota: 5 de 5 estrelas5/5 (2)
- E-TRAP: entrevista diagnóstica para transtornos de personalidadeNo EverandE-TRAP: entrevista diagnóstica para transtornos de personalidadeNota: 5 de 5 estrelas5/5 (3)
- Reflexoterapia: Corpo integrado- saúde totalNo EverandReflexoterapia: Corpo integrado- saúde totalNota: 3.5 de 5 estrelas3.5/5 (5)
- Transtornos Alimentares e NeurociênciaNo EverandTranstornos Alimentares e NeurociênciaAinda não há avaliações
- A Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemNo EverandA Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemAinda não há avaliações
- Parasitologia 1: Helmintos de Interesse MédicoNo EverandParasitologia 1: Helmintos de Interesse MédicoAinda não há avaliações
- S.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNo EverandS.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNota: 4.5 de 5 estrelas4.5/5 (11)
- TDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNo EverandTDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNota: 4.5 de 5 estrelas4.5/5 (8)
- Atlas de urodinâmica: Práticas clínicas de consultório para urologistas e ginecologistasNo EverandAtlas de urodinâmica: Práticas clínicas de consultório para urologistas e ginecologistasNota: 2 de 5 estrelas2/5 (1)
- Conexão mente corpo espírito: para o seu bem-estar - Uma cientista ousada avaliza a medicina alternativaNo EverandConexão mente corpo espírito: para o seu bem-estar - Uma cientista ousada avaliza a medicina alternativaNota: 5 de 5 estrelas5/5 (2)
- Dietoterapia Ambulatorial: Nutrição no sobrepeso, na hipertensão e nas dislipidemiasNo EverandDietoterapia Ambulatorial: Nutrição no sobrepeso, na hipertensão e nas dislipidemiasAinda não há avaliações
- Medicina integrativa: A cura pelo equilíbrioNo EverandMedicina integrativa: A cura pelo equilíbrioNota: 4.5 de 5 estrelas4.5/5 (7)
- Medicina e meditação: Um médico ensina a meditarNo EverandMedicina e meditação: Um médico ensina a meditarNota: 5 de 5 estrelas5/5 (2)
- O resgate da empatia: Suporte psicológico ao luto não reconhecidoNo EverandO resgate da empatia: Suporte psicológico ao luto não reconhecidoAinda não há avaliações
- As Constelações Familiares na Medicina: O que as Histórias Revelam sobre Sintomas, Doenças e CuraNo EverandAs Constelações Familiares na Medicina: O que as Histórias Revelam sobre Sintomas, Doenças e CuraNota: 3 de 5 estrelas3/5 (5)
- Coletânea de Temas da Clínica de Pequenos AnimaisNo EverandColetânea de Temas da Clínica de Pequenos AnimaisNota: 3.5 de 5 estrelas3.5/5 (2)
- Dieta Cetogênica: Seu Guia Completo E Definitivo Para Perder Peso Para IniciantesNo EverandDieta Cetogênica: Seu Guia Completo E Definitivo Para Perder Peso Para IniciantesNota: 5 de 5 estrelas5/5 (1)
- Microbiologia Médica I: Patógenos e Microbioma HumanoNo EverandMicrobiologia Médica I: Patógenos e Microbioma HumanoAinda não há avaliações
- Guia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNo EverandGuia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNota: 4 de 5 estrelas4/5 (15)