Escolar Documentos
Profissional Documentos
Cultura Documentos
Lesões musculares esportivas
Enviado por
Victor Fernandes0 notas0% acharam este documento útil (0 voto)
8 visualizações6 páginasTítulo original
Medicina em saude esportiva
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
8 visualizações6 páginasLesões musculares esportivas
Enviado por
Victor FernandesDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 6
LUIZ VICTOR DOS PASSOS FERNANDES
ESTUDOS EM MEDICINA E SAÚDE ESPORTIVA
ESTUDOS EM MEDICINA E SAÚDE ESPORTIVA III
LESÕES MUSCULARES
As lesões musculares estão entre as mais frequentes da Traumatologia
Esportiva, representando entre 10% e 55% de todas as lesões no esporte. Existem
várias possibilidades para o surgimento dessas lesões, entre as principais estão os
longos períodos de afastamento do esporte, as reincidências de lesões anteriores,
perda de rendimento esportivo e o mau preparo para a prática de exercícios físicos.
As diferentes características dos grupos musculares, os tipos de exercícios físicos
praticados e o perfil corporal da pessoa são algumas das variáveis que influenciam o
tipo, tamanho e gravidade da lesão.
As lesões ocorrem geralmente na junção miotendínea (JMT). Trata-se da
principal área de transmissão de força e que atua no posicionamento e estabilização
articular. Estatísticas identificaram que a maioria das lesões ocorre na fase de
contração excêntrica. A lesão causa um desarranjo na estrutura das fibras
musculares, desencadeando um processo de morte celular (necrose), inflamação,
reparo e fibrose.
A maior parte das lesões musculares ocorre durante atividade esportiva e os
músculos mais comumente afetados são os isquiotibiais, quadríceps e
gastrocnêmios, músculos estes biarticulares que estão mais sujeitos às forças de
aceleração e desaceleração.
As contusões musculares são causadas através do trauma de um objeto
sobre o grupo muscular. Deve-se levar em consideração a biomecânica do trauma
para avaliar as possíveis lesões. Por ser um trauma, tanto a pele quanto as
camadas mais profundas até a musculatura poderão sofrer graus variados de
lesões. Como exemplo das disfunções musculares temos as cãibras, a fadiga
muscular e a síndrome compartimental. Lesões que não afetam, a princípio, a
estrutura das fibras musculares. As cãibras são uma súbita contração involuntária da
musculatura causando graus variáveis de dor. São várias as teorias que tentam
explicar as causas desta alteração: desidratação, diminuição do sódio e/ou do
potássio sérico, excitabilidade neuronal etc. A prevenção desta afecção com
alongamentos, reforço muscular e correção do desequilíbrio muscular tem trazido
bons resultados.
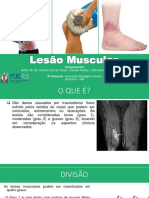
A atual classificação das lesões musculares separa as lesões entre leve,
moderada e grave a partir dos aspectos clínicos revelados.
Estiramentos e contusões leves (grau I) representam uma lesão de apenas
algumas fibras musculares com pequeno edema e desconforto, acompanhadas de
nenhuma ou mínima perda de força e restrição de movimentos. Não é possível
palpar-se qualquer defeito muscular durante a contração muscular. Apesar de a dor
não causar incapacidade funcional significativa, a manutenção do atleta em
atividade não é recomendada devido ao grande risco de aumentar a extensão da
lesão.
Estiramentos e contusões moderadas (grau II) provocam um dano maior ao
músculo com evidente perda de função (habilidade para contrair). É possível palpar-
se um pequeno defeito muscular, no sítio da lesão, e ocorre a formação de um
discreto hematoma local com eventual ecmose dentro de dois a três dias. A
evolução para a cicatrização costuma durar de duas a três semanas e, ao redor de
um mês, o paciente pode retornar à atividade física de forma lenta e cuidadosa.
Uma lesão estendendo-se por toda a sessão transversa do músculo e
resultando em virtualmente completa perda de função muscular e dor intensa é
determinada como estiramento ou contusão grave (grau III). A falha na estrutura
muscular é evidente, e a equimose costuma ser extensa, situando-se muitas vezes
distante ao local da ruptura. O tempo de cicatrização desta lesão varia de quatro a
seis semanas. Este tipo de lesão necessita de reabilitação intensa e por períodos
longos de até três a quatro meses. O paciente pode permanecer com algum grau de
dor por meses após a ocorrência e tratamento da lesão.
As alterações biológicas que ocorrem na musculatura após uma lesão
seguem sempre um mesmo padrão, independente do tipo de lesão sofrida. Estas
alterações podem ser didaticamente divididas em três etapas: destruição, reparo e
remodelamento.
A fase de destruição é caracterizada pela ruptura e necrose das fibras
musculares, que se segue à formação de um hematoma entre os cotos musculares
rompidos e a reação de células inflamatórias. A lesão muscular causada por uma
contusão varia se há ou não contração muscular durante o trauma. Com o músculo
relaxado, existe uma lesão de mais camadas musculares, uma vez que a força é
transmitida até o osso pelas camadas musculares. Em um músculo contraído, a
lesão é superficial, pois a energia é absorvida pela musculatura e não atravessa
todas as camadas. Uma contusão normalmente afeta o ventre muscular; uma lesão
tipo estiramento afeta normalmente a junção miotendínea. No mesmo momento em
que há lesão das células musculares, há também ruptura de capilares que liberam
células inflamatórias no local da lesão. Esta reação é amplificada pela liberação de
citocinas e interleucinas originadas dos miócitos lesionados através de seus
macrófagos e fibroblastos.
Uma vez que a fase de destruição tenha diminuído, a reparação efetiva do
músculo lesado inicia-se com dois processos concomitantes: a regeneração das
fibras musculares interrompidas e a formação de uma cicatriz de tecido conjuntivo.
Um conjunto de células indiferenciadas de reserva, chamado de células satélites,
são alocadas por debaixo da lâmina basal de cada fibra muscular durante o
desenvolvimento fetal. Em resposta a ferimento, estas primeiras células proliferam e,
então, diferenciam-se em mioblastos. Tem sido demonstrado que a capacidade
regenerativa do músculo esquelético em resposta à lesão é significativamente
reduzida com a idade. Essa diminuição da capacidade, aparentemente, não é
atribuível a uma diminuição do número ou atividade das células satélites, mas sim a
uma redução geral na capacidade regenerativa do músculo envelhecido, como cada
fase do processo de reparo parece abrandar e se deteriorar com a idade. Dentro do
primeiro dia, as células inflamatórias, incluindo fagócitos, invadem o hematoma e
começam a eliminar o hematoma. Fibrina derivados do sangue e fibronectina ligação
transversal para formar tecido de granulação precoce, que age como um andaime e
local de ancoragem dos invasores fibroblastos.
A cicatriz de tecido conjuntivo produzida no local da lesão é o ponto mais
fraco do músculo esquelético lesionado logo após o trauma, mas a sua tensão
aumenta consideravelmente a força com a produção do colágeno tipo I.
Aproximadamente 10 dias após o trauma, o amadurecimento da cicatriz atingiu o
ponto em que já não é o elo mais fraco do músculo lesado, mas sim, se carregado
até a falha, a ruptura ocorre geralmente dentro do tecido muscular adjacente a
ligação recém-formada. Embora a grande maioria das lesões no músculo
esquelético cure sem formação de cicatriz fibrosa funcionalmente incapacitante, a
proliferação dos fibroblastos pode, às vezes, ser excessiva, resultando na formação
de um tecido cicatricial denso dentro do músculo lesado. Em tais casos, geralmente
associada a trauma muscular grave ou rerrupturas, a cicatriz pode criar uma barreira
mecânica que atrasa consideravelmente ou mesmo restringe completamente a
regeneração de fibras musculares do outro lado da lesão. A restauração do
suprimento vascular à área lesada é o primeiro sinal de regeneração e um pré-
requisito para a recuperação morfológica e funcional posterior dos músculos feridos.
O diagnóstico da lesão muscular inicia-se com uma história clínica detalhada
do trauma, seguida por um exame físico com a inspeção e palpação dos músculos
envolvidos, assim como os testes de função com e sem resistência externa. O
diagnóstico é fácil quando uma típica história de contusão muscular é acompanhada
por um evidente edema ou uma equimose distal à lesão. Pequenos hematomas
superficiais e aqueles que são profundos podem ser de difícil identificação. Exames
de imagem como ultrassom, tomografia computadorizada e ressonância magnética
proveem informações úteis para se verificar e determinar a lesão com maior
precisão.
A ultrassonografia é tradicionalmente considerada o método de escolha para
o diagnóstico da lesão muscular, visto que é um método de imagem relativamente
barato e que possibilita avaliar dinamicamente a contração e rotura muscular. Possui
a desvantagem de ser examinador-dependente.
A ressonância magnética substitui a ultrassonografia na avaliação de muitas
doenças musculoesqueléticas. Possui boa sensibilidade para edemas, cálculo do
tamanho do hematoma e avaliação de desinserções musculotendíneas. Contudo,
assim como a tomografia, é um exame estático.
No primeiro momento após a lesão, o dever do médico é evitar o aumento
dela, seja através de exercícios indevidos, seja pela propagação da resposta
inflamatória. Para isso, as 24 horas subsequentes à lesão são fundamentais.
Os esforços devem ser direcionados para diminuir o sangramento no local da
lesão. Para isso, utiliza-se o protocolo PRICE (Protection - proteção do local; Rest -
descanso; Ice - gelo; Compression - compressão; e Elevation - elevação). Neste
momento, deve-se realizar uma importante analgesia, favorecendo o conforto do
atleta. Alguns estudos demonstram que a utilização de anti-inflamatórios não é tão
eficaz quanto a de analgésicos na lesão muscular. Demonstram ainda que estes
podem ter uma valia a curto prazo, porém interferem no processo cicatricial,
podendo haver diminuição da função muscular.
Na primeira fase do tratamento deve-se evitar a mobilização do membro
afetado. A mobilização precoce pode causar um aumento no tecido cicatricial,
dificultando a passagem dos capilares. Após três a quatro dias, deve-se iniciar a
mobilização, sempre de maneira passiva e após alongamento suave e aquecimento
da musculatura. Esta mobilização precoce irá favorecer o crescimento de vasos
capilares, melhor regeneração e organização das células musculares. Devem ser
iniciados exercícios isométricos, até mesmo sem carga. A partir do momento em que
forem realizados sem dor, pode-se iniciar os exercícios isométricos. Uma vez que o
paciente seja capaz de alongar a musculatura afetada tanto quanto o lado
contralateral e possa realizar exercícios básicos sem dor, então ele, ou ela, poderá
iniciar o treinamento direcionado para sua modalidade específica, na qual podemos
utilizar o trabalho específico com o isocinético para acelerar a recuperação.
Há indicações precisas em que a intervenção cirúrgica é necessária. Estas
indicações incluem: pacientes com grandes hematomas intramusculares, lesões ou
roturas completas (grau III) com pouca ou nenhuma musculatura agonista associada
e lesões parciais em que mais da metade do músculo esteja roto.
A compreensão dos mecanismos fisiopatológicos que regulam a reparação
muscular e sua adaptação ao treinamento físico são essenciais para o profissional
que se propõe a tratar destes pacientes e são a base para o desenvolvimento dos
meios de prevenção de lesões e para o tratamento adequado e reabilitação das
lesões instaladas. A respeito do tempo apropriado de retorno ao esporte, a decisão
pode ser baseada em duas simples medidas: a habilidade de alongar o músculo
lesionado tanto quanto o lado contralateral sadio, e ausência da dor no músculo
lesionado em movimentos básicos. Quando o paciente refere alcançar este ponto na
recuperação, a permissão de se iniciar gradualmente os exercícios específicos para
o esporte é garantida. Contudo, sempre deve ser enfatizado que a fase final de
reabilitação deve ser realizada sob supervisão de profissional capacitado.
Você também pode gostar
- Apostila Primeiros Socorros 1 - 5Documento152 páginasApostila Primeiros Socorros 1 - 5Sinésio Silgueiro100% (1)
- Carlos Rodrigues Brandão - Os Caipiras de São PauloDocumento35 páginasCarlos Rodrigues Brandão - Os Caipiras de São PauloArtur ZavitoskiAinda não há avaliações
- Felicidade ApostilaDocumento85 páginasFelicidade ApostilaCarla FerrazAinda não há avaliações
- Trabalho Disciplina Primeiros SocorrosDocumento22 páginasTrabalho Disciplina Primeiros SocorrosRita de CassiaAinda não há avaliações
- Lesão Muscular - Fisiopatologia, DiagnósticoDocumento9 páginasLesão Muscular - Fisiopatologia, DiagnósticoHugo FalquetoAinda não há avaliações
- Lesões musculares e inflamaçãoDocumento20 páginasLesões musculares e inflamaçãoAntonio Ananias MachianaAinda não há avaliações
- DownloadDocumento13 páginasDownloadAdemir Gomes Jr.Ainda não há avaliações
- Efeitos Da Desnervação No Músculo Uma RevisãoDocumento7 páginasEfeitos Da Desnervação No Músculo Uma RevisãojandersonrjsAinda não há avaliações
- Sistema MuscularDocumento6 páginasSistema MuscularCarolina Nóbrega DantasAinda não há avaliações
- Traumatologia no desporto: prevenção e tratamento de lesõesDocumento33 páginasTraumatologia no desporto: prevenção e tratamento de lesõesVagner PedroAinda não há avaliações
- @marianalinsfisioDocumento13 páginas@marianalinsfisioCarla SimõesAinda não há avaliações
- Lesões musculares: causas e tratamentoDocumento3 páginasLesões musculares: causas e tratamentogustavoAinda não há avaliações
- EstiramentoDocumento4 páginasEstiramentoGilbert Oliveira GomesAinda não há avaliações
- Abordagem Fisioterapêutica em Reabilitação Traumato-Ortopédica e EsportivaDocumento37 páginasAbordagem Fisioterapêutica em Reabilitação Traumato-Ortopédica e EsportivaLuciano NucaAinda não há avaliações
- Lesões No DesportoDocumento17 páginasLesões No DesportoDinis MagalhãesAinda não há avaliações
- Microlesões Celulares Induzidas Pelo Exercício Físico e Respostas Adaptativas No Músculo EsqueléticoDocumento11 páginasMicrolesões Celulares Induzidas Pelo Exercício Físico e Respostas Adaptativas No Músculo EsqueléticoAlice CerqueiraAinda não há avaliações
- 321ef10_lesoes_desportoDocumento17 páginas321ef10_lesoes_desportoOscarAinda não há avaliações
- Lesões Na Prática DesportivaDocumento3 páginasLesões Na Prática DesportivaClaudia VarelaAinda não há avaliações
- Manual de Prevencao de LesaoDocumento20 páginasManual de Prevencao de LesaoAnnalethycia PereiraAinda não há avaliações
- 237-Textos Fonte-537-1-10-20170929Documento3 páginas237-Textos Fonte-537-1-10-20170929Xysmenia Silva necoAinda não há avaliações
- 11071-Texto Do Artigo-35622-1-10-20200720Documento13 páginas11071-Texto Do Artigo-35622-1-10-20200720jeffersonAinda não há avaliações
- Aula 03 - PREVENÇÃO E URGÊNCIA EM EDUCAÇÃO FÍSICA - Fratura, Entorse, Estiramento e ContusãoDocumento23 páginasAula 03 - PREVENÇÃO E URGÊNCIA EM EDUCAÇÃO FÍSICA - Fratura, Entorse, Estiramento e ContusãoyyykauanAinda não há avaliações
- Fratura Por EstresseDocumento13 páginasFratura Por EstresseEMILLY COSTA DE SOUSAAinda não há avaliações
- Complicações e Tratamentos Fisioterapêuticos de FraturasDocumento44 páginasComplicações e Tratamentos Fisioterapêuticos de FraturasbenjaminbrazalvesAinda não há avaliações
- Lesões Desportivas: Entorses no JoelhoDocumento5 páginasLesões Desportivas: Entorses no JoelhoGabriel LimaAinda não há avaliações
- Apresentação Sistema MuscularDocumento9 páginasApresentação Sistema MuscularKarina MartinsAinda não há avaliações
- Introdução EntorseDocumento8 páginasIntrodução EntorseEmisi AngolaAinda não há avaliações
- Lesões desportivasDocumento19 páginasLesões desportivasDiogo NevesAinda não há avaliações
- Trabalho Sobre Lesões DesportivasDocumento4 páginasTrabalho Sobre Lesões DesportivasGabriel LimaAinda não há avaliações
- As Lesões Mais Comuns No EsporteDocumento3 páginasAs Lesões Mais Comuns No EsporteThays EduardaAinda não há avaliações
- Lesões musculares e articulares: causas, sintomas e tratamentoDocumento22 páginasLesões musculares e articulares: causas, sintomas e tratamentolucianoluckaAinda não há avaliações
- 254 679 1 SMDocumento7 páginas254 679 1 SMLOKÃOAinda não há avaliações
- Traumas e Fraturas Aula 9Documento63 páginasTraumas e Fraturas Aula 9zoeadas100% (10)
- Principais lesões esportivasDocumento48 páginasPrincipais lesões esportivaseunice rocha oliveiraAinda não há avaliações
- IntroduçãoDocumento8 páginasIntroduçãoleoAinda não há avaliações
- DISFUNcoES MUSCULO ESQUELETICAS PDFDocumento24 páginasDISFUNcoES MUSCULO ESQUELETICAS PDFfis-rayanegenuAinda não há avaliações
- Doenças e Lesões DesportivasDocumento10 páginasDoenças e Lesões DesportivasLara VieiraAinda não há avaliações
- Resumo Módulo 1 e 2 - Prof. DR Alex Souto MaiorDocumento4 páginasResumo Módulo 1 e 2 - Prof. DR Alex Souto MaiorIgor LinsAinda não há avaliações
- A INFLUÊNCIA DA IMOBILIZAÇÃO SOBRE O TECIDO CONJUNTIVO 2007Documento6 páginasA INFLUÊNCIA DA IMOBILIZAÇÃO SOBRE O TECIDO CONJUNTIVO 2007cauas6040Ainda não há avaliações
- Relato CCGADocumento6 páginasRelato CCGAIZABELA BERGANTIN (A)Ainda não há avaliações
- Distenção muscular: causas, graus e tratamento PRICEDocumento2 páginasDistenção muscular: causas, graus e tratamento PRICEFelipe SouzaAinda não há avaliações
- Artigo de Atualizacao 10 14Documento5 páginasArtigo de Atualizacao 10 14Guilherme PiacesiAinda não há avaliações
- Definições Contratura Muscular, Marcha Claudicante Antálgica e Contusão MQFDocumento2 páginasDefinições Contratura Muscular, Marcha Claudicante Antálgica e Contusão MQFFabrício A. M. ZanetelliAinda não há avaliações
- Dor Muscular TardiaDocumento2 páginasDor Muscular TardiaAnderson Ranieri MassahudAinda não há avaliações
- RMA Joelho - ColecistomiaDocumento14 páginasRMA Joelho - ColecistomiaPatricia PappacenaAinda não há avaliações
- Osteopatia CicatrizesDocumento29 páginasOsteopatia CicatrizesbcmariaAinda não há avaliações
- Lesões musculares após exercícios excêntricosDocumento6 páginasLesões musculares após exercícios excêntricosPatrik NazarioAinda não há avaliações
- Efeitos da imobilização no tecido conjuntivo muscularDocumento2 páginasEfeitos da imobilização no tecido conjuntivo muscularWesley DouglasAinda não há avaliações
- Processo de regeneração muscular: uma revisãoDocumento9 páginasProcesso de regeneração muscular: uma revisãoJoão MartinhoAinda não há avaliações
- INTRO ORTO E TRAUMADocumento48 páginasINTRO ORTO E TRAUMAJoão Pedro Ferreira de Medeiros Possidonio100% (1)
- Abordagens Terapêuticas Integrativas No Tratamento de Lesões emDocumento31 páginasAbordagens Terapêuticas Integrativas No Tratamento de Lesões emjulliagabriela2009Ainda não há avaliações
- Manguito Rotador - Centro de Preservação Articular Dr. Marcio RubinDocumento1 páginaManguito Rotador - Centro de Preservação Articular Dr. Marcio RubinBárbara OngarattoAinda não há avaliações
- Dor e Inflamação 2Documento25 páginasDor e Inflamação 2Marcelo Pedro FerrariAinda não há avaliações
- Ações Musculares Excêntricas - Implicações para Prevenção e Reabilitação de Lesões - ScienceDirectDocumento27 páginasAções Musculares Excêntricas - Implicações para Prevenção e Reabilitação de Lesões - ScienceDirectcrtfAinda não há avaliações
- Lesões EsportivasDocumento2 páginasLesões EsportivasProfessora Lourrany limaAinda não há avaliações
- Miofacial para Todos!!Documento6 páginasMiofacial para Todos!!Guto DrumAinda não há avaliações
- 42 - A intervenYYo Fisioterapyutica em Pacientes Amputados Referindo Dor Fantasma em Membros InferioresDocumento14 páginas42 - A intervenYYo Fisioterapyutica em Pacientes Amputados Referindo Dor Fantasma em Membros InferioresGislaine QueirozAinda não há avaliações
- Fatores de saúde e riscos de lesões no esporteDocumento19 páginasFatores de saúde e riscos de lesões no esporteRuMiSoViAinda não há avaliações
- Slideslesesnosesportes 120617114108 Phpapp02Documento22 páginasSlideslesesnosesportes 120617114108 Phpapp02ROSA MONIQUE Santiago oliveira freitasAinda não há avaliações
- Anatomia, Fisiologia e Biomecânica do Treinamento da Coluna VertebralNo EverandAnatomia, Fisiologia e Biomecânica do Treinamento da Coluna VertebralAinda não há avaliações
- Livro Pensamento e Vida - EmmanuelDocumento51 páginasLivro Pensamento e Vida - EmmanuelLucio Pimenta de MoraesAinda não há avaliações
- HALL, Stuart. Raça, Um Significado Flutuante. Conferência de 1995Documento14 páginasHALL, Stuart. Raça, Um Significado Flutuante. Conferência de 1995Silas SousaAinda não há avaliações
- Centro de Estudo e Manejo de Animais Silvestres em Unai e Regiao - Juliana MoriDocumento37 páginasCentro de Estudo e Manejo de Animais Silvestres em Unai e Regiao - Juliana MoriMurilo Real HeidrichAinda não há avaliações
- Mecanismos de TransporteDocumento9 páginasMecanismos de Transporteisa057Ainda não há avaliações
- Caracteres taxonômicos reprodutivos e vegetativosDocumento7 páginasCaracteres taxonômicos reprodutivos e vegetativosGisele OliveiraAinda não há avaliações
- NEVES Et Al. - A Importância Dos Geossistemas Na Pesquisa Geográfica - Uma Análise A Partir Da Correlação Com o EcossistemaDocumento15 páginasNEVES Et Al. - A Importância Dos Geossistemas Na Pesquisa Geográfica - Uma Análise A Partir Da Correlação Com o EcossistemagarbagehtAinda não há avaliações
- Guia BreedingDocumento8 páginasGuia BreedingandreAinda não há avaliações
- Tradução, Notas e Comentários Ao Isagoge de Porfírio by Mário Ferreira Dos SantosDocumento71 páginasTradução, Notas e Comentários Ao Isagoge de Porfírio by Mário Ferreira Dos SantosRicardo GusmaoAinda não há avaliações
- Planos de Ensino de Disciplinas Relacionadas Ao Curso de Nutricao PDFDocumento45 páginasPlanos de Ensino de Disciplinas Relacionadas Ao Curso de Nutricao PDFSandra Silva100% (1)
- Cirurgia Do BaçoDocumento5 páginasCirurgia Do BaçoSolanoAinda não há avaliações
- Charneiras musculares e ósseas da região toracolombarDocumento21 páginasCharneiras musculares e ósseas da região toracolombarSuelen MarquesAinda não há avaliações
- Respiração celular e externa: a relação entre os processosDocumento8 páginasRespiração celular e externa: a relação entre os processosCrânius Em LousadaAinda não há avaliações
- 3 Congresso Medico AcademicoDocumento289 páginas3 Congresso Medico AcademicoErika ChavesAinda não há avaliações
- Idades biológicas e capacidades motorasDocumento4 páginasIdades biológicas e capacidades motorasCarlosWilhelmsAinda não há avaliações
- Slides Desportiva Aula 7 OvertrainingDocumento26 páginasSlides Desportiva Aula 7 Overtrainingg.paffettiAinda não há avaliações
- Digestão e Absorção de ProteínasDocumento20 páginasDigestão e Absorção de ProteínasBoris Curioso CuriosoAinda não há avaliações
- 500 Perguntas BufalosDocumento178 páginas500 Perguntas BufalosAntonioZootecnistaAinda não há avaliações
- Peróxido de Hidrogênio - Importância e DeterminaçãoDocumento8 páginasPeróxido de Hidrogênio - Importância e DeterminaçãoicraoAinda não há avaliações
- Chatterton, o Rei Do SuicídioDocumento7 páginasChatterton, o Rei Do SuicídiolesfatAinda não há avaliações
- Anatomi dan Fisiologi Sistem Kardiovaskular: JantungDocumento61 páginasAnatomi dan Fisiologi Sistem Kardiovaskular: JantungNahwa AuliaAinda não há avaliações
- 2012 Aula 02 Substancias OrganicasDocumento10 páginas2012 Aula 02 Substancias OrganicasBruno De AquinoAinda não há avaliações
- Aguas Continentais Final PDFDocumento793 páginasAguas Continentais Final PDFWagner M. S. Sampaio100% (1)
- Eficácia da terapia antifúngica na esporotricose felinaDocumento28 páginasEficácia da terapia antifúngica na esporotricose felinaElisângela Albuquerque SobreiraAinda não há avaliações
- Quinta da Azeda, coração dos jardins de SetúbalDocumento13 páginasQuinta da Azeda, coração dos jardins de SetúbalRatito100% (1)
- Infertilidade. FinalDocumento15 páginasInfertilidade. Finalaaantoniolllopes5014Ainda não há avaliações
- Cromoterapia Cores e Suas Funções Rene NunesDocumento26 páginasCromoterapia Cores e Suas Funções Rene Nunesmine_allyAinda não há avaliações
- Movimentos articulares e músculos do corpo humanoDocumento45 páginasMovimentos articulares e músculos do corpo humanomaudotche100% (1)