Escolar Documentos
Profissional Documentos
Cultura Documentos
Musc-Esq PA17 Emergencias Dez12 FINAL
Enviado por
Vicente de Garcia MarioDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Musc-Esq PA17 Emergencias Dez12 FINAL
Enviado por
Vicente de Garcia MarioDireitos autorais:
Formatos disponíveis
Disciplina Sistema Musculo-Esquelético e tecidos moles Aula 17
Clínica Médica: Introdução às emergências do aparelho
Tópico Tipo Teórica
músculo-Esquelético
- Infecções graves dos tecidos moles (Gangrena e fasciite
necrotizante
Conteúdos Duração 1h
- Trauma ortopédico (fracturas expostas, complicações de
facturas)
Objectivos de Aprendizagem
Até ao fim da aula os alunos devem ser capazes de:
1. Descrever as principais urgências das infecções dos tecidos moles.
Gangrena
Fasciite necrotizante
2. Descrever as principais urgências dos traumas ortopédicos:
Fracturas expostas
Síndrome compartimental
Embolia gorda
3. Descrever para cada condição a etiologia, quadro clinico, exames auxiliares de diagnóstico e
conduta.
Estrutura da Aula
Bloco Título do Bloco Método de Ensino Duração
1 Introdução à Aula
2 Emergências das infecções dos tecidos moles
3 Emergências dos traumas ortopédicos
4 Pontos-chave
Sistema Músculo-Esquelético e Tecidos Moles
Versão 2.0 1
Equipamentos e meios audiovisuais necessários:
Trabalhos para casa (TPC), exercícios e textos para leitura – incluir data a ser entregue:
Bibliografia (Referências usadas para o desenvolvimento do conteúdo)
SBOT – Sociedade Brasileira de Ortopedia e Traumatologia; MANUAL DE TRAUMA
ORTOPÉDICO, São Paulo, 2011.Ministério da saúde,
MANUAL DE FRACTURAS – TRATAMENTOS RECOMENDADOS PELA ESCOLA DE MAPUTO,
1997
Sistema Músculo-Esquelético e Tecidos Moles
Versão 2.0 2
Ordem dos Médicos de Portugal, NORMAS DE BOA PRÁTICA EM TRAUMA, Edição Centro Editor
Livreiro da Ordem dos Médicos, 2009
BLOCO 1: INTRODUÇÃO À AULA
1.1. Apresentação do tópico, conteúdos e objectivos de aprendizagem
1.2. Apresentação da estrutura da aula
1.3. Apresentação da bibliografia que o aluno deverá manejar para ampliar os conhecimentos
BLOCO 2: EMERGÊNCIAS DAS INFECÇÕES DOS TECIDOS MOLES
2.1 Gangrena
A gangrena é geralmente uma manifestação tardia de uma insuficiência arterial, potencialmente fatal que
deve ser prevenida e reconhecida precocemente. A gangrena húmida e gasosa são as principais formas de
gangrena que constituem emergências médicas.
2.1.1 Definição – é o termo usado para a descrição de tecido morto (necrose), geralmente devido a
perda de suprimento sanguíneo.
As áreas mais frequentemente acometidas são as extremidades dos membros, dos dedos e áreas
submetidas a pressão (Hálux, Calcâneo)
2.1.2 Etiologia
A causa primária da gangrena é a redução do suprimento sanguíneo aos tecidos
o Traumatismos com lesão arterial
o Síndrome compartimental
o Infecções (Clostrídeo perfringens)
o Diabetes, tabagismo, aterosclerose, embolismo, frio intenso, insuficiência arterial aguda
2.1.3 Quadro clínico
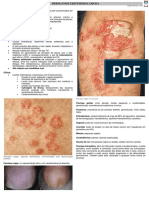
Gangrena húmida – também chamado de gangrena infectada, o tecido necrosado de cor negra
é mole, húmido, com pus e odor fétido. Febre alta e aparência tóxica são achados comuns.
Pode evoluir para sépsis e morte.
Gangrena gasosa – apresenta-se com edema, bolhas e vesículas serohemorrágicas, odor fétido
e com crepitação à palpação (pela presença de gás). O exame da pele deve ter crepitações.
Pode evoluir rapidamente para sépsis e morte.
Sistema Músculo-Esquelético e Tecidos Moles
Versão 2.0 3
Gangrena humida Gangrena gasosa
Fonte: Wikipedia
http://en.wikipedia.org/wiki/Gangrene
Figura 1. Tipos de Gangrena
2.1.4 Exames auxiliares e diagnóstico – o diagnóstico é clinico ( anamnese e exame físico)
2.1.5 Conduta:
O manejo imediato da gangrena inclui:
Limpeza cirúrgica da ferida (lavagem com hipoclorito e desbridamento do tecido necrosado)
Antibioticoterapia agressiva (altas doses de Penicilina cristalizada Penicilina cristalizada
4.000.000 UI endovenoso)
Reposição hidroelectrolítica para manutenção dos sinais vitais (lactacto de ringer)
Transferir urgentemente para uma unidade com capacidade cirúrgica
2.2 Fascite Necrosante
A fascite necrosante é uma infecção muito grave e potencialmente fatal, com elevada taxa de mortalidade,
que necessita obrigatoriamente de uma intervenção cirúrgica para a sua resolução.
2.2.1 Definição
É uma infecção extremamente grave dos tecidos moles, caracterizada por necrose rápido e extensa do
tecido celular subcutâneo e fáscias, com compromisso secundário da pele, porém com preservação dos
músculos adjacentes.
2.2.2 Etiologia: É uma infecção causada por bactérias como: Estreptococos grupo A, Stafilococo
aureus, Clostridium spp, Bacteróides fragilis, Enterococos e Streptococcus pyogenes.
Tem também como factores de risco os seguintes:
Imunodeficiência (Diabetes, HIV, alcolismo, desnutrição, neoplasias, Insuficiência renal, uso
de corticosteróides de forma prolongada)
Trauma (cortes, abrasões, queimaduras) e cirurgia prévia
Sistema Músculo-Esquelético e Tecidos Moles
Versão 2.0 4
2.2.3 Quadro clínico
Inicia com eritema, edema e calor local que progride rapidamente para formação de bolhas
e flictenas com líquido serohemático e hemorrágico de odor fétido.
O eritema é substituído por uma coloração azul-escuro, acinzentado, tornando-se em
seguinte de cor roxa. Pode surgir crepitação a palpação da área afectada, sugerindo
infecção por Clostridio.
O estado geral do doente é bastante tóxico com febre que pode chegar aos 40º célsios,
taquicardia e hipotensão (choque séptico)
Fonte: www.lookfordiagnosis.com
Figura 2. Fascite Necrosante
2.2.4 Exames auxiliares e diagnóstico:
O diagnóstico é fundamentalmente clínico (anamnese e exame físico) e deve-se suspeitar no início
mediante a desproporção entre o quadro clínico (queixas intensas) e manifestações cutâneas (discretas),
especialmente se as mesmas se mudam muito rápido (horas).
Exames auxiliares:
Hemograma: com leucocitose, trombocitose.
VS elevada
Bioquímica pode mostrar aumento da ureia e creatinina se houver choque com insuficiência
renal.
Raio x pode mostrar a presença de gás subcutâneo
2.2.5 Diagnóstico Diferencial:
Celulite – eritema com borda mal delimitada associada a linfangite e linfadenopatia
Erisipela – eritema com borda bem delimitada e elevada, associada a linfangite e linfadenopatia.
2.2.6 Conduta: O tratamento cirúrgico é urgente.
A. Caso se encontre numa unidade sanitária que tem um técnico de Cirurgia ou cirurgião – Refira
imediatamente.
B. No caso de não ter técnico de cirurgia na sua unidade sanitária, antes de transferir faça o seguinte:
Sistema Músculo-Esquelético e Tecidos Moles
Versão 2.0 5
Coloque o soro fisiológico ou lactato de ringer 1000 ml EV em 30 min, seguido pela mesma
quantidade a correr em 1 hora
Dê a 1ª dose de antibióticos EV (penicilina cristalizada 4.000.000 UI ou ampicilina 2 g
associado a gentamicina 80 a 160 mg)
Registe as doses efectuadas na guia de transferência e transfira com urgência
BLOCO 3: EMERGÊNCIAS DOS TRAUMAS ORTOPÉDICOS
3.1 Fractura Exposta
As fracturas expostas representam um desafio para o clínico tendo em conta a possibilidade de infecção
que pode ocorrer.
3.1.1 Definição – uma fractura é exposta quando há uma ferida da pele comunicando com o foco da
fractura.
3.1.2 Causa – resulta de um trauma directo de alta energia, por acidentes automobilísticos ou quedas
de altura.
3.1.3 Quadro clínico – dificuldade de mobilizar o membro afectado, dor e sangamento no local da
fractura. O osso pode ser visível à inspecção.
Exames auxiliares e diagnóstico – O raio x confirma o diagnóstico evidenciando a fractura.
3.1.4 Conduta
O tratamento das fracturas expostas visa alcançar os seguintes objectivos:
Evitar a infecção (osteomielite, tétano, gangrena gasosa)
Consolidação da fractura em posição funcional
Tratamento não medicamentoso
a) Limpeza cirúrgica – urgente e meticulosa
Ampliar a incisão da pele (2 a 5 cm)
Lavagem abundante com água ou solução salina
Remoção do tecido morto e desvitalizado e todo material estranho (roupa, músculo
desvascularizado, fragmentos ósseos livres, pele)
Cobertura muscular adequada para evitar necrose óssea
Envolver com gaze esterilizada
b) Estabilização da fractura com tala gessada.
Tratamento medicamentoso
Dê a 1ª dose de penicilina cristalizada 3.000.000 UI intravenosa (IV) ou intramuscular
(IM) associado a gentamicina (80 a 160 mg IV ou IM) ou kanamicina (500mg IM)
Profilaxia do tétano (Vacina anti tetânica)
Após todas medidas acima referidas, o TMG deve Transferir ou referir imediatamente para o
técnico de cirurgia ou cirurgião.
Sistema Músculo-Esquelético e Tecidos Moles
Versão 2.0 6
Nota: É importante não suturar a ferida da fractura exposta! Transfira apenas imobilizando a região e com
adequada cobertura da ferida.
3.2 Síndrome compartimental
3.2.1 Definição: é uma síndrome ocasionada pelo aumento da pressão num espaço anatómico restrito
com redução da perfusão sanguínea dos músculos e órgãos nele contido.
3.2.2 Causas: complicação das fracturas (fractura supracondílea do húmero, fractura do rádio e
cúbito), injecções endovenosas, colocação do gesso (pressão externa prolongada do antebraço)
e queimaduras.
3.2.3 Quadro clínico: dor local, e a extensão do compartimento afectado. A dor é desproporcional, tem
início abrupto muitas vezes horas após o trauma. À palpação do compartimento afectado pode
demonstrar tensão excessiva. Parestesias, pulso diminuído ou ausente, palidez e cianose
podem estar presentes.
3.2.4 Exames auxiliares e diagnóstico: O diagnóstico é clínico e requer um alto nível de suspeita e
estar alerta a esta complicação.
3.2.5 Conduta:
No caso de ser causada por gesso, é suficiente a descompressão do gesso.
Se for por edema resultante do traumatismo, faça uma incisão na região (chamado fasciotomia) para aliviar
a pressão e transfira de imediato.
3.3 Embolia gorda
É uma das complicações mais graves das fracturas, e constitui uma significativa ameaça para a vida do
paciente.
3.3.1 Definição – é uma síndrome clínica que resulta da presença de gotículas de gordura na
microcirculação periférica e/ou no pulmão.
3.3.2 Causas – Fracturas dos ossos longos.
3.3.3 Quadro clínico – os sintomas surgem 24 a 48h após o trauma com taquicardia, taquipneia,
febre, confusão mental, petéquias na região anterior do pescoço, axila, mucosa oral e
conjuntiva. Os órgãos mais afectados são os pulmões e o cérebro, mas pode haver
acometimento cardiovascular e cutâneo.
3.3.4 Exames auxiliares de diagnóstico – o diagnóstico é clínico, mas não é fácil devido a variedade
de sintomas e não há sinal patognomónico.
Deve – se desconfiar de embolia gordurosa em todo paciente com fractura de osso longo em
especial fémur que apresentar hipoxia, confusão mental e petéquias.
3.3.5 Conduta – Transferir
Antes de transferir faça o seguinte:
Dar oxigénio através de um catéter nasal ou uma máscara.
BLOCO 4: PONTOS-CHAVE
Sistema Músculo-Esquelético e Tecidos Moles
Versão 2.0 7
4.1. A gangrena é uma manifestação tardia de uma insuficiência arterial potencialmente fatal, e a
gangrena húmida e gasosa são as formas mais graves que evoluem rapidamente para sépsis e
morte.
4.2. A fascite Necrosante é uma infecção muito grave e potencialmente fatal com elevada taxa de
mortalidade que necessita obrigatoriamente de uma intervenção cirúrgica e por isso deve-se referir
com urgência.
4.3. Na abordagem do paciente com trauma ortopédico deve-se sempre iniciar sempre com uma
avaliação primária (ABCDE) de forma rápida e sistematizada de modo a fazer uma avaliação do
estado geral do paciente, estabelecer prioridades e dando atenção imediata aquele traumatismo
que interfere nas funções vitais e põe em risco sua vida.
4.4. As fracturas expostas representam um desafio para o clínico, devido ao grande risco de infecção.
Por isso o tratamento de urgência pré-referência é muito importante para evitar esse risco.
4.5. Nas fracturas expostas é importante não suturar a ferida, transferir apenas imobilizando a região e
com adequada cobertura da ferida.
4.6. A síndrome compartimental é uma complicação das fracturas e da pressão prolongada dos
membros na colocação do gesso que caracteriza-se por dor desproporcional e tem início abrupto
muitas vezes horas após o trauma.
4.7. A embolia gorda é uma síndrome clínica que resulta da presença de gotículas de gordura na
microcirculação periférica ou pulmonar, gotículas estas que se desprendem da medula óssea após
uma fractura de um osso longo.
4.8. Os sinais e sintomas na embolia gorda surgem 24 a 48h após o trauma com taquicardia, taquipneia,
febre, confusão mental, petéquias na região anterior do pescoço, axila, mucosa oral e conjuntiva.
Sistema Músculo-Esquelético e Tecidos Moles
Versão 2.0 8
Você também pode gostar
- Urgências Odontológicas e sua Terapêutica Medicamentosa: A doença cárie – essa patologia tem etiologia multifatorialNo EverandUrgências Odontológicas e sua Terapêutica Medicamentosa: A doença cárie – essa patologia tem etiologia multifatorialAinda não há avaliações
- Emergências Das Infecções Dos Tecidos MolesDocumento10 páginasEmergências Das Infecções Dos Tecidos MolesCanivete Jose MagaiaAinda não há avaliações
- Musc-Esq PA10 Celulite Dez12 FINALDocumento11 páginasMusc-Esq PA10 Celulite Dez12 FINALVicente de Garcia MarioAinda não há avaliações
- Aula QueimadurasDocumento55 páginasAula QueimadurasJoyce Santos100% (1)
- A Hidrosadenite (Hidradenite) Supurativa Não É Uma CatástrofeDocumento4 páginasA Hidrosadenite (Hidradenite) Supurativa Não É Uma CatástrofeThiago BocchileAinda não há avaliações
- Trabalho Tema 2 RufinaDocumento18 páginasTrabalho Tema 2 RufinaNatalino Manuel RapiequeAinda não há avaliações
- Trauma e Infeccoes de Partes MolesDocumento7 páginasTrauma e Infeccoes de Partes MolesNANA_PAULAAinda não há avaliações
- ÍndiceDocumento11 páginasÍndiceOssifo AliAinda não há avaliações
- S.M. eDocumento11 páginasS.M. emaboterosa09Ainda não há avaliações
- Trabalho de SemiologiaDocumento21 páginasTrabalho de Semiologiamonica_enfermagem1Ainda não há avaliações
- QueimadosDocumento46 páginasQueimadosÉrica MartinezAinda não há avaliações
- Patología Clínica I Aula # 4 Processos de Inflamação e Reparação I.Documento10 páginasPatología Clínica I Aula # 4 Processos de Inflamação e Reparação I.Yusvani roque socorroAinda não há avaliações
- QueimadosDocumento5 páginasQueimadosAdriana SantosAinda não há avaliações
- ProtocolodequeimadosdocfmDocumento5 páginasProtocolodequeimadosdocfmFlavia D'AngeloAinda não há avaliações
- Clínica Cirúrgica 1Documento14 páginasClínica Cirúrgica 1amandaterra99Ainda não há avaliações
- 31 Avaliacao Do Paciente Com Feridas Causadas Por Animais PeconhentosDocumento6 páginas31 Avaliacao Do Paciente Com Feridas Causadas Por Animais PeconhentosCarla EMoselaAinda não há avaliações
- QueimadurasDocumento9 páginasQueimadurasAna BorgesAinda não há avaliações
- Debridamento e AmputaçãoDocumento8 páginasDebridamento e AmputaçãoMauro FerrãoAinda não há avaliações
- Protocolo de Tratamento de Feridas PDFDocumento47 páginasProtocolo de Tratamento de Feridas PDFJoana RomãoAinda não há avaliações
- Up - Ulceras de PressaoDocumento29 páginasUp - Ulceras de PressaoManuel SilvaAinda não há avaliações
- Lesões Por PressãoDocumento9 páginasLesões Por PressãoaureocfAinda não há avaliações
- Tratamento de Osteomielite Da Tibia Após Osteotomia Com 30 Anos de Evolução. André Spranger, Pedro FernandesDocumento10 páginasTratamento de Osteomielite Da Tibia Após Osteotomia Com 30 Anos de Evolução. André Spranger, Pedro FernandesNuno Craveiro LopesAinda não há avaliações
- Artrite SépticaDocumento33 páginasArtrite SépticapabloerickbrAinda não há avaliações
- Osteomiolite' OrtopediaDocumento37 páginasOsteomiolite' OrtopediacristinarachapoAinda não há avaliações
- Queimados 241-637907257720251721Documento25 páginasQueimados 241-637907257720251721Maria Fernanda Oliveira FonsecaAinda não há avaliações
- Cuidar 2 Atv3Documento9 páginasCuidar 2 Atv3LIMPINHOAinda não há avaliações
- FraturasDocumento27 páginasFraturasHelena Oliveira SilvaAinda não há avaliações
- Fraturas Expostas e Síndrome CompartimentalDocumento11 páginasFraturas Expostas e Síndrome CompartimentalMatheus CornelioAinda não há avaliações
- Urgências e Emergências em EndodontiaDocumento3 páginasUrgências e Emergências em EndodontiaGleiciane OliveiraAinda não há avaliações
- ÚLCERAS Do Pé Diabético e Cicatrização No DMDocumento50 páginasÚLCERAS Do Pé Diabético e Cicatrização No DMDr. Brunno RosiqueAinda não há avaliações
- Afecções Podais Cirúrgicas em Grandes Animais - AulaDocumento19 páginasAfecções Podais Cirúrgicas em Grandes Animais - AulaThais Manzoni100% (1)
- 27-11 - Apostila de Centro Cirurgico e Recuperacao Anestesica - Tec de EnfDocumento20 páginas27-11 - Apostila de Centro Cirurgico e Recuperacao Anestesica - Tec de EnfRui Flávio CoelhoAinda não há avaliações
- Mulon 2016Documento19 páginasMulon 2016Bernardo AlmeidaAinda não há avaliações
- Texto Complementar 2Documento18 páginasTexto Complementar 2alineAinda não há avaliações
- FeridasDocumento82 páginasFeridasJoana SantosAinda não há avaliações
- QueimadurasDocumento27 páginasQueimadurasBernabé Manuel TepaAinda não há avaliações
- Ebook MFC Pr0cediment0s em Atenca0 Primaria A SaudeDocumento38 páginasEbook MFC Pr0cediment0s em Atenca0 Primaria A SaudeAdriane Albuquerque RodriguesAinda não há avaliações
- Ferida Operatória 2017Documento49 páginasFerida Operatória 2017Cristiano PereiraAinda não há avaliações
- Queimado FinalDocumento48 páginasQueimado FinalLuiz HenriqueAinda não há avaliações
- Drenagem de ColecçõesDocumento14 páginasDrenagem de ColecçõescabralAinda não há avaliações
- Conf-6 Complicaciones de Las FracturasDocumento36 páginasConf-6 Complicaciones de Las FracturasAnael Viera DiasAinda não há avaliações
- L.P.P & AlzheimerDocumento19 páginasL.P.P & AlzheimerAna Beatriz Do Nascimento FreitasAinda não há avaliações
- Resumos de Patologia GeralDocumento17 páginasResumos de Patologia GeralAnonymous 2VUztyAinda não há avaliações
- Aula 05Documento108 páginasAula 05UBS João Cruz NetoAinda não há avaliações
- Queimaduras 140219173438 Phpapp01Documento52 páginasQueimaduras 140219173438 Phpapp01José Claudio GuimarãesAinda não há avaliações
- Slides Queimaduras 2010Documento40 páginasSlides Queimaduras 2010thaislucenaAinda não há avaliações
- Protocolo de Tratamento de Feridas PDFDocumento47 páginasProtocolo de Tratamento de Feridas PDFFilipa ConstantinoAinda não há avaliações
- Acidentes em AnestesiologiaDocumento26 páginasAcidentes em AnestesiologiaSara Cinthia Oliveira FreitasAinda não há avaliações
- AULA DE HANSENÍASE-Abordagem Na APSDocumento49 páginasAULA DE HANSENÍASE-Abordagem Na APSlucas meloAinda não há avaliações
- Grandes Queimados FinalDocumento34 páginasGrandes Queimados FinalthalescivilambientalAinda não há avaliações
- Trabalho IntradermoterapiaDocumento18 páginasTrabalho IntradermoterapiaGabrielle AguiarAinda não há avaliações
- Clínica Cirurgica IIDocumento31 páginasClínica Cirurgica IIvictor dinizAinda não há avaliações
- Urgência e Emergência - Fisioterapia em QueimadosDocumento11 páginasUrgência e Emergência - Fisioterapia em QueimadosLuiz BorellaAinda não há avaliações
- 8 Boas Práticas Com A Pele No Ambiente HospitalarDocumento37 páginas8 Boas Práticas Com A Pele No Ambiente HospitalartatianagomespereiraAinda não há avaliações
- Aula de FeridasDocumento91 páginasAula de FeridasleolinafranklinAinda não há avaliações
- 04 - Dermatose EritemoescamosaDocumento2 páginas04 - Dermatose EritemoescamosasartsicledAinda não há avaliações
- Feridas - Curativos e Lpp-1-1Documento62 páginasFeridas - Curativos e Lpp-1-1Joyce BaptistaAinda não há avaliações
- Inflamação - Parte 1Documento33 páginasInflamação - Parte 1Vitoria SilvaAinda não há avaliações
- Lesões Por Pressão e Cuidados de Enfermagem paraDocumento58 páginasLesões Por Pressão e Cuidados de Enfermagem paraMaria MarieAinda não há avaliações
- Tema 10 - TB Congénita Ou Perinatal e Manejo Do Recém-Nascido Filho de Mãe Com TBDocumento22 páginasTema 10 - TB Congénita Ou Perinatal e Manejo Do Recém-Nascido Filho de Mãe Com TBVicente de Garcia MarioAinda não há avaliações
- Tema 13 - Apoio Psicossocial Na Mulher Grávida e Na Criança Com TBDocumento26 páginasTema 13 - Apoio Psicossocial Na Mulher Grávida e Na Criança Com TBVicente de Garcia MarioAinda não há avaliações
- Tema 3 - Rastreio e Abordagem de Crianças em Contacto Com Caso de TBDocumento39 páginasTema 3 - Rastreio e Abordagem de Crianças em Contacto Com Caso de TBVicente de Garcia MarioAinda não há avaliações
- MR 12. 1 - Intro - Crianca - Sept 2011Documento8 páginasMR 12. 1 - Intro - Crianca - Sept 2011Vicente de Garcia MarioAinda não há avaliações
- Musc-Esq PA15 ColunaVertebral Dez12 FINALDocumento13 páginasMusc-Esq PA15 ColunaVertebral Dez12 FINALVicente de Garcia MarioAinda não há avaliações
- Musc-Esq PA4 AulaPratica Dez12 FINALDocumento7 páginasMusc-Esq PA4 AulaPratica Dez12 FINALVicente de Garcia MarioAinda não há avaliações
- Musc-Esq PlanoAnalitico Dez12 FINALDocumento4 páginasMusc-Esq PlanoAnalitico Dez12 FINALVicente de Garcia MarioAinda não há avaliações
- Regulamento EstagioMI-Unilurio - Actualizado 2018Documento19 páginasRegulamento EstagioMI-Unilurio - Actualizado 2018Vicente de Garcia MarioAinda não há avaliações
- Regulamento EstagioMI-Unilurio - Actualizado 2018Documento19 páginasRegulamento EstagioMI-Unilurio - Actualizado 2018Vicente de Garcia MarioAinda não há avaliações
- Trabalho de PsicopedaGoGiaDocumento12 páginasTrabalho de PsicopedaGoGiaVicente de Garcia MarioAinda não há avaliações
- Galvanoterapia CARLOSDocumento11 páginasGalvanoterapia CARLOSAugusto ManoelAinda não há avaliações
- Treinamento DigestorDocumento61 páginasTreinamento DigestorLuciano Alves75% (4)
- Caçador Refeito v2.1Documento5 páginasCaçador Refeito v2.1Jhon David100% (1)
- Estudo Dirigido AfDocumento4 páginasEstudo Dirigido AfÁvila BonfáAinda não há avaliações
- Definição e Histórico Analise SensorialDocumento14 páginasDefinição e Histórico Analise Sensorialbhanny2Ainda não há avaliações
- Aula 12 - MadeirasDocumento29 páginasAula 12 - MadeirasAntônio Silva FagundesAinda não há avaliações
- 7 - Atividades MuscularesDocumento3 páginas7 - Atividades MuscularesFrancisco FrançaAinda não há avaliações
- Interações Entre Os Seres Vivos PDFDocumento35 páginasInterações Entre Os Seres Vivos PDFDanielaAinda não há avaliações
- Relacionamentos Amorosos Na JuventudeDocumento20 páginasRelacionamentos Amorosos Na JuventudeEliezer BordinhãoAinda não há avaliações
- ROJO 2006 Moita-LopesDocumento25 páginasROJO 2006 Moita-LopesStéphanie Girão0% (1)
- Avaliacao Com Luz de WoodDocumento8 páginasAvaliacao Com Luz de WoodRuana SantelloAinda não há avaliações
- Atividade Curso de Operador de Caixa 240918Documento33 páginasAtividade Curso de Operador de Caixa 240918nazanoAinda não há avaliações
- Resumos de Cardiologia 6º PeríodoDocumento143 páginasResumos de Cardiologia 6º PeríodoHumberto Oliveira da SilvaAinda não há avaliações
- Influência Da Concentração de Substrato Na Fermentação Alcoólica de LevedurasDocumento9 páginasInfluência Da Concentração de Substrato Na Fermentação Alcoólica de LevedurasFCiênciasAinda não há avaliações
- O Efeito Da Tunelizacao Transfisaria Cervico-Cefalica Do Femur em Criancas Com Doenca de Legg-Calve-Perthes. Craveiro Lopes, NunoDocumento10 páginasO Efeito Da Tunelizacao Transfisaria Cervico-Cefalica Do Femur em Criancas Com Doenca de Legg-Calve-Perthes. Craveiro Lopes, NunoNuno Craveiro LopesAinda não há avaliações
- Os Selvagens e A Massa - Renato Da SilveiraDocumento58 páginasOs Selvagens e A Massa - Renato Da SilveiraJazznunesAinda não há avaliações
- Engenheiro Paulo de FrontinDocumento31 páginasEngenheiro Paulo de FrontinCarla AmaralAinda não há avaliações
- E-Book Completo - Prescrições, Fórmulas e DosagensDocumento36 páginasE-Book Completo - Prescrições, Fórmulas e DosagensRosina100% (2)
- Adultescência e Síndrome Do Ninho VazioDocumento3 páginasAdultescência e Síndrome Do Ninho VazioJacqueline CostaAinda não há avaliações
- Eu e As Mulheres Da Minha Vida - Tiago Rebelo PDFDocumento156 páginasEu e As Mulheres Da Minha Vida - Tiago Rebelo PDFPaula AmadoAinda não há avaliações
- ENS-058 Marcus Vinicios BenachioDocumento9 páginasENS-058 Marcus Vinicios BenachioGEOGRAFÍA DE COSTA RICAAinda não há avaliações
- PPRA BraskemDocumento37 páginasPPRA BraskemAndre Cruz100% (1)
- A Psicologia Como CiênciaDocumento2 páginasA Psicologia Como CiênciaThomas D' AngeloAinda não há avaliações
- DiplomaMinisterial189-2006 Normas Basicas Gestao AmbientalDocumento4 páginasDiplomaMinisterial189-2006 Normas Basicas Gestao AmbientalLuis BembeleAinda não há avaliações
- Características Universais Das CélulasDocumento5 páginasCaracterísticas Universais Das CélulasBruno MunizAinda não há avaliações
- Manual de Bioquímica Com Correlações Clínicas Thomas M Devlin BlucherDocumento1.293 páginasManual de Bioquímica Com Correlações Clínicas Thomas M Devlin Blucherlara.marinhoAinda não há avaliações
- Ficha Anão Clérigo de KordDocumento3 páginasFicha Anão Clérigo de KordDaniel Gonzaga da SilvaAinda não há avaliações
- iNFRAVERMELHO LONGO E DLM NA CELULITE II E IIIDocumento4 páginasiNFRAVERMELHO LONGO E DLM NA CELULITE II E IIISuzan Magno Leão NoschangAinda não há avaliações
- CoronavirusDocumento2 páginasCoronavirusRobson LimaAinda não há avaliações
- E-TRAP: entrevista diagnóstica para transtornos de personalidadeNo EverandE-TRAP: entrevista diagnóstica para transtornos de personalidadeNota: 5 de 5 estrelas5/5 (3)
- Manual Prático de Técnica Operatória e Cirurgia ExperimentalNo EverandManual Prático de Técnica Operatória e Cirurgia ExperimentalNota: 5 de 5 estrelas5/5 (2)
- Reflexoterapia: Corpo integrado- saúde totalNo EverandReflexoterapia: Corpo integrado- saúde totalNota: 3.5 de 5 estrelas3.5/5 (5)
- TDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNo EverandTDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNota: 4.5 de 5 estrelas4.5/5 (8)
- S.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNo EverandS.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNota: 4.5 de 5 estrelas4.5/5 (11)
- Formas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNo EverandFormas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNota: 5 de 5 estrelas5/5 (2)
- Guia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNo EverandGuia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNota: 4 de 5 estrelas4/5 (15)
- Dieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNo EverandDieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNota: 5 de 5 estrelas5/5 (4)
- A Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemNo EverandA Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemAinda não há avaliações
- Psicopatologia e psicodinâmica na análise psicodramática: Volume IIINo EverandPsicopatologia e psicodinâmica na análise psicodramática: Volume IIIAinda não há avaliações
- Conexão mente corpo espírito: para o seu bem-estar - Uma cientista ousada avaliza a medicina alternativaNo EverandConexão mente corpo espírito: para o seu bem-estar - Uma cientista ousada avaliza a medicina alternativaNota: 5 de 5 estrelas5/5 (2)
- Guia Prático para Exame FísicoNo EverandGuia Prático para Exame FísicoNota: 5 de 5 estrelas5/5 (1)
- Práticas na Formação em Psicologia: Supervisão, Casos Clínicos e Atuações DiversasNo EverandPráticas na Formação em Psicologia: Supervisão, Casos Clínicos e Atuações DiversasNota: 5 de 5 estrelas5/5 (1)
- Coletânea de Temas da Clínica de Pequenos AnimaisNo EverandColetânea de Temas da Clínica de Pequenos AnimaisNota: 3.5 de 5 estrelas3.5/5 (2)
- Transtorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNo EverandTranstorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNota: 2.5 de 5 estrelas2.5/5 (3)
- Medicina integrativa: A cura pelo equilíbrioNo EverandMedicina integrativa: A cura pelo equilíbrioNota: 4.5 de 5 estrelas4.5/5 (7)
- Sobre Sensibilidades: Intolerâncias e Alergias Alimentares TardiasNo EverandSobre Sensibilidades: Intolerâncias e Alergias Alimentares TardiasNota: 4.5 de 5 estrelas4.5/5 (3)
- Psicodiagnóstico interventivo: Evolução de uma práticaNo EverandPsicodiagnóstico interventivo: Evolução de uma práticaAinda não há avaliações