Escolar Documentos
Profissional Documentos
Cultura Documentos
E-Book Completo - Fisiopatologia Clínica em Urologia e Gineco-Obstétrica - DIGITAL PAGES (VERSÃO DIGITAL)
Enviado por
brunaraujo1108Descrição original:
Título original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
E-Book Completo - Fisiopatologia Clínica em Urologia e Gineco-Obstétrica - DIGITAL PAGES (VERSÃO DIGITAL)
Enviado por
brunaraujo1108Direitos autorais:
Formatos disponíveis
FISIOPATOLOGIA FISIOPATOLOGIA
Fisiopatologia Clínica em Urologia e Gineco-Obstétrica
CLÍNICA EM UROLOGIA E CLÍNICA EM UROLOGIA E
GINECO-OBSTÉTRICA GINECO-OBSTÉTRICA
Liliam Rosany Medeiros Fonseca Barcellos Liliam Rosany Medeiros Fonseca Barcellos
O corpo humano possui complexos mecanismos que trabalham juntos no intuito de
contribuir para a funcionalidade dos diversos órgãos e sistemas. Para que o estudo
em urologia, ginecologia e obstetrícia se faça completo, é importante que se conhe-
ça a anatomia funcional das estruturas envolvidas, bem como suas interações, e a
contribuição dos diversos sistemas do corpo humano para que essas funções sejam
executadas.
Esse conhecimento introdutório irá proporcionar embasamento para o estudo da
musculatura do assoalho pélvico e sua função, além de mostrar as disfunções propen-
sas a surgirem nos órgãos e na musculatura uroginecológica. Dessa forma, estuda-
remos os principais tipos de disfunções, dores, distúrbios relacionados ao ato sexual,
complicações e doenças em urologia e gineco-obstetrícia, com seus aspectos clínicos,
diagnósticos e tratamentos a partir de uma visão integral e interdisciplinar, no intui-
to de oferecer o melhor atendimento ao indivíduo.
Por fim, você será convidado(a) ao estudo sobre os principais distúrbios relacionados
à pediatria e as principais alterações durante a infância. Também serão apresentadas
GRUPO SER EDUCACIONAL
as temáticas relacionadas à gestação e ao puerpério, bem como temáticas relaciona-
das à saúde da mulher. O estudo em urologia e gineco-obstetrícia é parte fundamen-
tal no processo de formação profissional; dessa forma, é de extrema importância a
dedicação ao estudo minucioso dessa temática.
gente criando o futuro
SER_FISIO_FISCUGO_CAPA.indd 1,3 04/05/2021 11:04:15
Presidente do Conselho de Administração Janguiê Diniz
Diretor-presidente Jânyo Diniz
Diretoria Executiva de Ensino Adriano Azevedo
Diretoria Executiva de Serviços Corporativos Joaldo Diniz
Diretoria de Ensino a Distância Enzo Moreira
Autoria Liliam Rosany Medeiros Fonseca Barcellos
Projeto Gráfico e Capa DP Content
DADOS DO FORNECEDOR
Análise de Qualidade, Edição de Texto, Design Instrucional,
Edição de Arte, Diagramação, Design Gráfico e Revisão.
© Ser Educacional 2021
Rua Treze de Maio, nº 254, Santo Amaro
Recife-PE – CEP 50100-160
*Todos os gráficos, tabelas e esquemas são creditados à autoria, salvo quando indicada a referência.
Informamos que é de inteira responsabilidade da autoria a emissão de conceitos.
Nenhuma parte desta publicação poderá ser reproduzida por qualquer meio
ou forma sem autorização.
A violação dos direitos autorais é crime estabelecido pela Lei n.º 9.610/98 e punido pelo artigo 184 do
Código Penal.
Imagens de ícones/capa: © Shutterstock
SER_FISIO_FISCUGO_UNID1.indd 2 04/05/2021 11:52:25
Boxes
ASSISTA
Indicação de filmes, vídeos ou similares que trazem informações comple-
mentares ou aprofundadas sobre o conteúdo estudado.
CITANDO
Dados essenciais e pertinentes sobre a vida de uma determinada pessoa
relevante para o estudo do conteúdo abordado.
CONTEXTUALIZANDO
Dados que retratam onde e quando aconteceu determinado fato;
demonstra-se a situação histórica do assunto.
CURIOSIDADE
Informação que revela algo desconhecido e interessante sobre o assunto
tratado.
DICA
Um detalhe específico da informação, um breve conselho, um alerta, uma
informação privilegiada sobre o conteúdo trabalhado.
EXEMPLIFICANDO
Informação que retrata de forma objetiva determinado assunto.
EXPLICANDO
Explicação, elucidação sobre uma palavra ou expressão específica da
área de conhecimento trabalhada.
SER_FISIO_FISCUGO_UNID1.indd 3 04/05/2021 11:52:25
Sumário
Unidade 1 - Introdução anatômica, função motora da pelve e disfunções do assoalho
pélvico
Objetivos da unidade............................................................................................................ 12
Anatomia neuromuscular, visceral e perineal................................................................ 13
Sistema neuromuscular.................................................................................................. 13
Sistema visceral............................................................................................................... 15
Sistema perineal............................................................................................................... 17
Anatomia funcional do assoalho pélvico e do sistema anorretal............................... 19
Musculatura do assoalho pélvico e sistema anorretal.............................................. 21
Abordagem interdisciplinar nas disfunções do assoalho pélvico.............................. 25
Disfunções do assoalho pélvico.................................................................................... 25
Atuação interdisciplinar.................................................................................................. 30
Função motora e organização do movimento: nível cortical, cerebral e espino-
-muscular ou unidade motora............................................................................................. 32
Mecanismo da execução do movimento..................................................................... 32
Sintetizando............................................................................................................................ 35
Referências bibliográficas.................................................................................................. 36
SER_FISIO_FISCUGO_UNID1.indd 4 04/05/2021 11:52:25
Sumário
Unidade 2 - Etiologia e alterações mecânicas das disfunções em urologia e gineco-
-obstetrícia
Objetivos da unidade............................................................................................................ 39
Aspectos clínicos e diagnósticos nas disfunções vesicoesfínctero-perineal......... 40
Disfunções vesicoesfínctero-perineal.......................................................................... 42
Aspectos clínicos e diagnósticos . ............................................................................... 43
Prolapso urogenital.............................................................................................................. 45
Classificação dos prolapsos genitais........................................................................... 46
Tratamento dos prolapsos urogenitais......................................................................... 49
Incontinência urinária e tratamento fisioterapêutico.................................................... 52
Tratamento fisioterapêutico para as incontinências................................................. 55
Incontinência anal e constipação intestinal................................................................... 57
Prostatectomias..................................................................................................................... 61
Prostatectomias e tratamento fisioterapêutico ......................................................... 62
Sintetizando............................................................................................................................ 66
Referências bibliográficas.................................................................................................. 67
SER_FISIO_FISCUGO_UNID1.indd 5 04/05/2021 11:52:25
Sumário
Unidade 3 - Dor pelve-perineal, disfunções gênito-sexuais e do assoalho pélvico e
período gestacional
Objetivos da unidade............................................................................................................ 70
Dor pelve-perineal e tratamento interdisciplinar........................................................... 71
Etiologia da dor pelve-perineal...................................................................................... 71
Tratamento interdisciplinar............................................................................................. 75
Disfunções gênito-sexuais.................................................................................................. 79
Distúrbios de excitação, distúrbios do orgasmo e distúrbios sexuais caracterizados
pela dor...................................................................................................................................80
Tratamento fisioterapêutico........................................................................................... 82
Distúrbios do assoalho pélvico em Pediatria e abordagem interdisciplinar............ 85
Fisiopatologia, epidemiologia e classificação das alterações vesico-esfíncter-perineais
na infância.............................................................................................................................................. 86
Abordagem interdisciplinar no tratamento dos distúrbios do assoalho pélvico infantil......89
Período gestacional e puerperal........................................................................................ 91
Diagnósticos da gravidez e alterações fisiológicas da gravidez............................. 93
Tipos de parto e puerpério.............................................................................................. 97
Sintetizando............................................................................................................................ 99
Referências bibliográficas................................................................................................ 100
SER_FISIO_FISCUGO_UNID1.indd 6 04/05/2021 11:52:25
Sumário
Unidade 4 - Saúde da mulher: do início do ciclo reprodutivo ao fim e principais
complicações desse período
Objetivos da unidade 102
Patologias gestacionais e puerperais 103
Patologias mais comuns da gestação 104
Patologias mais comuns do puerpério 110
Saúde da mulher 114
Ciclo menstrual e suas alterações 115
Climatério e câncer de mama 120
Sintetizando 129
Referências bibliográficas 130
SER_FISIO_FISCUGO_UNID1.indd 7 04/05/2021 11:52:25
SER_FISIO_FISCUGO_UNID1.indd 8 04/05/2021 11:52:25
Apresentação
O corpo humano possui complexos mecanismos que trabalham juntos no
intuito de contribuir para a funcionalidade dos diversos órgãos e sistemas.
Para que o estudo em urologia, ginecologia e obstetrícia se faça completo, é
importante que se conheça a anatomia funcional das estruturas envolvidas,
bem como suas interações, e a contribuição dos diversos sistemas do corpo
humano para que essas funções sejam executadas.
Esse conhecimento introdutório irá proporcionar embasamento para o estudo
da musculatura do assoalho pélvico e sua função, além de mostrar as disfunções
propensas a surgirem nos órgãos e na musculatura uroginecológica. Dessa forma,
estudaremos os principais tipos de disfunções, dores, distúrbios relacionados ao
ato sexual, complicações e doenças em urologia e gineco-obstetrícia, com seus
aspectos clínicos, diagnósticos e tratamentos a partir de uma visão integral e inter-
disciplinar, no intuito de oferecer o melhor atendimento ao indivíduo.
Por fim, você será convidado(a) ao estudo sobre os principais distúrbios rela-
cionados à pediatria e as principais alterações durante a infância. Também serão
apresentadas as temáticas relacionadas à gestação e ao puerpério, bem como
temáticas relacionadas à saúde da mulher. O estudo em urologia e gineco-obste-
trícia é parte fundamental no processo de formação profissional; dessa forma, é
de extrema importância a dedicação ao estudo minucioso dessa temática.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 9
SER_FISIO_FISCUGO_UNID1.indd 9 04/05/2021 11:52:25
A autora
A professora Liliam Rosany Medeiros
Fonseca Barcellos é mestra em Aten-
ção à Saúde pela Universidade Federal
do Triângulo Mineiro – UFTM (2018), es-
pecialista em Saúde do Idoso pelo Pro-
grama de Residência Multiprofissional
da Universidade Federal do Triângulo
Mineiro – UFTM (2017) e graduada em
Fisioterapia pela Universidade de Ube-
raba – UNIUBE (2013). Dedica-se aos es-
tudos em saúde do idoso e fisioterapia.
Currículo Lattes:
http://lattes.cnpq.br/2803191989955887
Dedico todo meu trabalho ao meu Deus, criador e mantenedor, a Ele toda
honra e Glória. Ao meu estimado marido Márcio, a meus pais Francisco
e Vera, a meus irmãos Wilham, Erivelton e Marcelo, aos meus sobrinhos
Maria Victória e João Pedro, às minhas cunhadas Shirley, Karla e Renata,
aos meus sogros Genes e Glaúcia e às minhas queridas amigas, Stephanie
Wild, Vanessa Melo e Érica Midori.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 10
SER_FISIO_FISCUGO_UNID1.indd 10 04/05/2021 11:52:26
UNIDADE
1 INTRODUÇÃO
ANATÔMICA, FUNÇÃO
MOTORA DA PELVE
E DISFUNÇÕES DO
ASSOALHO PÉLVICO
SER_FISIO_FISCUGO_UNID1.indd 11 04/05/2021 11:52:42
Objetivos da unidade
Apresentar a anatomia da pelve e associá-la ao sistema nervoso;
Abordar os tipos de disfunções do assoalho pélvico e a atuação
interdisciplinar nessas disfunções.
Tópicos de estudo
Anatomia neuromuscular, vis- Abordagem interdisciplinar nas
ceral e perineal disfunções do assoalho pélvico
Sistema neuromuscular Disfunções do assoalho pélvico
Sistema visceral Atuação interdisciplinar
Sistema perineal
Função motora e organização
Anatomia funcional do assoalho do movimento: nível cortical,
pélvico e do sistema anorretal cerebral e espino-muscular ou
Musculatura do assoalho pélvi- unidade motora
co e sistema anorretal Mecanismo da execução do
movimento
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 12
SER_FISIO_FISCUGO_UNID1.indd 12 04/05/2021 11:52:43
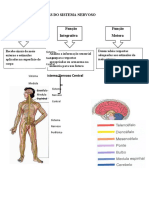
Anatomia neuromuscular, visceral e perineal
A Anatomia estuda a relação entre os componentes internos e externos
que formam os sistemas do corpo humano e suas interações entre esses
diferentes sistemas.
O sistema nervoso é responsável por realizar o processamento das in-
formações internas e externas ao corpo humano, regular funções especí-
fi cas e controlar todas as atividades do corpo, seja de forma consciente ou
inconsciente.
Para que ocorra determinada atividade do corpo humano, é necessária a
contração dos músculos esqueléticos, da musculatura lisa dos órgãos internos
e a secreção de substâncias químicas, por meio das glândulas exócrinas e en-
dócrinas. Esse conjunto de atividades é conhecido como as funções motoras
do sistema nervoso.
Segundo a Anatomia, o sistema nervoso é dividido em sistema nervoso
central (SNC) e sistema nervoso periférico (SNP). O SNC possui partes da sua
estrutura localizadas na parte interna do crânio, que corresponde ao encéfalo,
e na coluna vertebral, que corresponde à medula espinhal. O SNP possui suas
estruturas localizadas fora do SNC e é composto pelas raízes, nervos, gânglios,
plexos e terminações nervosas. Esse sistema ainda é dividido quanto à sua fun-
ção, ou seja, em somático e visceral (autônomo).
Tendo isso em mente, este tópico discutirá as estruturas, funções e intera-
ções dos sistemas neuromuscular, visceral e perineal, com enfoque em urolo-
gia e gineco-obstetrícia.
Sistema neuromuscular
A medula espinhal é o centro nervoso dos atos involuntários e os
sinais sensoriais chegam a ela pelos nervos espinhais. O
encéfalo controla a maioria das atividades subconscien-
tes, como a resposta sexual, que acontece na região
do córtex cerebral. A região do córtex é responsável
por realizar a integração da informação sensorial e
pela tomada de decisão para várias respostas motoras.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 13
SER_FISIO_FISCUGO_UNID1.indd 13 04/05/2021 11:52:43
O SNP funciona como a interface entre o ambiente e o SNC, por meio das
fibras nervosas, que são formadas pelos neurônios. Os neurônios sensoriais
ou aferentes são responsáveis por captar o estímulo externo ao corpo e levá-
-lo até o encéfalo e a medula espinhal (SNC). Os neurônios motores ou efe-
rentes, por sua vez, são responsáveis pela transmissão do impulso a partir do
encéfalo e da medula espinhal (SNC) até as fibras musculares e as glândulas.
Os neurônios mistos são compostos pelo axônio de neurônios sensoriais e por
neurônios motores (BERNE; LEVY, 2004).
O sistema muscular é composto pelos músculos, que são formados por mi-
lhares de fibras musculares de comprimento variável. Essas fibras podem ser
controladas de forma indireta ou direta pelo sistema nervoso e pelas sinapses
entre os neurônios e as fibras musculares, que poderão resultar no relaxamen-
to ou na contração e ocasionar o movimento do músculo.
A sinapse entre a parte terminal do axônio e a fibra muscular é responsável
por promover a junção neuromuscular. A partir dela, os estímulos advindos
dos neurônios motores do SNC chegam até essa junção e estimulam a libera-
ção da acetilcolina, provocando diversas reações que irão resultar na contra-
ção do músculo estriado esquelético (ZANELA, 2015).
Cérebro
Receptor sensorial
Gânglio da raiz dorsal
Neurônio sensorial
Medula
espinhal
Terminação nervosa motora
Neurônio motor Nervo periférico
Figura 1. Estrutura neuromuscular para contração do músculo. Fonte: Shutterstock. Acesso em: 12/01/2021.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 14
SER_FISIO_FISCUGO_UNID1.indd 14 04/05/2021 11:52:44
Sistema visceral
O sistema nervoso visceral, também conhecido como autônomo, é um dos
componentes do SNP responsáveis pela regulação dos processos fisiológi-
cos involuntários, ou seja, aqueles que não demandam esforço consciente
do indivíduo para serem executados, como a micção, a defecação e a res-
posta sexual. Esse sistema é dividido em simpático e parassimpático, sendo
que ambos contêm fibras aferentes e eferentes, responsáveis pela entrada
sensorial e saída motora.
Esse sistema possui dois neurônios motores: o neurônio pré-ganglionar e
o pós-ganglionar. O corpo celular do pré-ganglionar está localizado no encé-
falo ou na medula espinhal (SNC) e seu axônio sai em direção aos nervos cra-
nianos, ou na direção dos nervos espinhais, para fazer sinapse com o segundo
neurônio motor, o pós-ganglionar, cujo axônio leva o estímulo até o tecido-al-
vo, que pode ser um músculo liso ou cardíaco.
Grande parte dos órgãos do corpo humano recebe inervações do simpático
e do parassimpático. As vias simpáticas têm sua origem na região torácica e
lombar da medula espinhal. A maioria tem origem no tronco encefálico, en-
quanto a outra parte se origina no sacro, para controle dos órgão pélvicos.
Tanto os neurônios pré-ganglionares do simpático como do parassimpático
liberam a acetilcolina nos receptores pós-ganglionares. Nos receptores adrenér-
gicos dos órgãos, os neurônios pós-ganglionares simpáticos secretam a nora-
drenalina. Nos receptores colinérgicos muscarínicos dos órgãos, os neurônios
pós-ganglionares do parassimpático secretam a acetilcolina (ZAMELA, 2015).
As atividades do corpo humano relacionadas ao simpático estão rela-
cionadas à resposta de fuga ou luta, como é o caso do aumento do débito
cardíaco, da dilatação das pupilas, do aumento da pressão arterial, dentre
outros. Quanto ao parassimpático, as respostas do corpo humano estão
relacionadas à diminuição do débito cardíaco, além de salivação, micção,
defecação, digestão, dentre outros.
Ambos sistemas, neuromuscular e visceral, são de extrema importância para
a funcionalidade dos músculos do assoalho pélvico. Esses músculos estão loca-
lizados na região perineal, oferecendo suporte para órgãos pélvicos e contri-
buindo para o funcionamento adequado do sistema urinário, fecal e sexual.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 15
SER_FISIO_FISCUGO_UNID1.indd 15 04/05/2021 11:52:44
DICA
A anatomia funcional da pelve diz respeito às interações entre os múscu-
los, fáscias, ligamentos e nervos com o objetivo de promover continência
e suporte dos órgãos pélvicos.
Simpático Parassimpático
Contrai a pupila
Dilata a pupila
Estimula a produção
de lágrimas e
de salivação
Inibe a salivação
Relaxa as
vias aéreas
Gânglios
Tronco vertebrais Tronco cerebral
cerebral Contrai os vasos Contrai as vias aéreas
sanguíneos
Medula Medula
espinhal espinhal
Acelera os Reduz os
batimentos cardíacos batimentos
cardíacos
Estimula a produção
de suor
Estimula a produção e
liberação de glicose
Gânglio celíaco
Estimula a digestão
Estimula a
Gânglio mesentérico liberação de bile
superior
Inibe a digestão
Inibe a secreção
Gânglio
mesentérico
inferior
Estimula a
secreção
Inibe a micção
Estimula a secreção
de norepinefrina
e adrenalina Promove a micção
Estimula o orgasmo
Estimula a ejaculação Estimula a ereção
Figura 2. Representação esquemática do sistema nervoso visceral, com distribuição simpática e parassimpática nos
órgãos do corpo humano. Fonte: LOW, 2018, [n.p.].
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 16
SER_FISIO_FISCUGO_UNID1.indd 16 04/05/2021 11:52:46
Sistema perineal
O períneo fica localizado na parte inferior do tronco, entre as coxas e as
nádegas. A região perineal forma um losango e suas bordas anatômicas na
região anterior são formadas pela sínfise púbica; na região posterior, pela
ponta do osso cóccix; nas laterais, pelos ramos púbicos inferiores, ramos is-
quiáticos inferiores e ligamento sacrotuberal. A parte superior (telhado) é for-
mada pelo assoalho pélvico, enquanto a parte inferior (base) é formada por
pele e fáscias.
A região anterior do períneo (trígono urogenital) é formada pelas estru-
turas urinária e genital. Na parte posterior (trígono anal), por sua vez, está
localizado o canal do ânus. Na região perineal estão localizadas estruturas
para suporte dos sistemas urogenital e gastroinstestinal, tendo importante
contribuição para a execução das funções da micção, defecação, relações se-
xuais e do parto.
Sínfise púbica
Veia dorsal profunda do clitóris
Uretra
Ligamento púbico inferior M. levantador do ânus:
Vagina
M. pubococcígeo:
Veia dorsal profunda do pênis
M. pubovaginal
M. puboperineal
Próstata M. puboanal
M. puborretal
Uretra
M. iliococcígeo
M. levantador do ânus: Túber isquiático
M. pubococcígeo
M. puboprostático Espinha
isquiática
M. puboperineal
M. puboanal Local do corpo do
M. puborretal períneo
M. ilococcígeo Corpo (ligamento) anococcígeo
M. coccígeo M. coccígeo
Ânus Cóccix
Sacro
Homem Mulher
Figura 3. Vista inferior de estruturas do períneo masculino (esquerda) e do feminino (direita). Fonte: MOORE, 2014, p. 339.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 17
SER_FISIO_FISCUGO_UNID1.indd 17 04/05/2021 11:52:47
O trígono urogenital é delimitado pela sínfise púbica, pelos ramos is-
quiopúbicos e por uma linha imaginária entre as tuberosidades isquiáticas.
Esse trígono possui uma fáscia profunda e resistente, a membrana perineal,
que contém uma região mais profunda, correspondente à bolsa perineal pro-
funda, localizada entre a fáscia profunda do assoalho pélvico e a membrana
perineal. Além disso, a região é composta por parte da uretra e esfíncter ure-
tral externo. Em mulheres há também a vagina; nos homens, as glândulas bul-
bouretrais e os músculos perineais transverso profundos.
A bolsa perineal superficial corresponde à região mais superior da mem-
brana e está localizada entre a membrana perineal superior e a fáscia perineal
superficial. Essa região contém o clitóris, tecidos responsáveis pela ereção do
pênis, as glândulas de Bartholin e os músculos isquiocavernoso, bulboespon-
joso e transversos superficiais do períneo.
EXPLICANDO
As glândulas de Bartholin são estruturas pequenas e
arredondadas localizadas bilateralmente na vulva, tendo
como função realizar a secreção do muco responsável
pela lubrificação durante a relação sexual. Os ductos
dessas glândulas podem sofrer obstrução, formando uma
massa equivalente a cistos e abscessos. Para aprofundar
no conhecimento, leia o artigo “Cistos das glândulas de
Bartholin”, escrito por Kilpatrick.
Ainda sobre a região do trígono urogenital, é importante mencionar a fás-
cia perineal, que é uma continuação da fáscia abdominal com uma parte mais
profunda responsável por cobrir os músculos perineais mais superficiais e as
estruturas mais proeminentes, como pênis e clitóris. A fáscia superficial é for-
mada pelas fáscias de Camper e de Colles e, por fim, pela pele, onde os orifícios
da uretra e vagina se abrem.
O trígono anal é delimitado pelo cóccix, pelos ligamentos sacrotuberal e
por uma linha imaginária entre as tuberosidades isquiáticas. Nessa região
também ocorre a abertura e o fechamento do ânus pelo músculo esfíncter
anal externo, e a fossa isquional, que corresponde aos espaços nas late-
rais do ânus. Por fim, essa região também conta com o nervo pudendo, que
inerva todo o períneo.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 18
SER_FISIO_FISCUGO_UNID1.indd 18 04/05/2021 11:52:47
A estrutura que une o trígono urogenital ao trígono anal é o corpo peri-
neal, que corresponde à união dos músculos e septos. Além disso, nessa mes-
ma região, é possível encontrar as musculaturas esquelética e lisa, bem como
as fibras colágenas e elásticas.
O corpo perineal tem papel primordial no equilíbrio das forças biomecâ-
nicas, pois integra as funções de excreção urogenital e anorretal, absorvendo
todos os movimentos dos órgãos. Sua integridade contribui para a continên-
cia, pois ele está diretamente associado à função respiratória do diafragma,
à função postural do tronco e à função locomotora dos mem-
bros inferiores. Nas mulheres, durante a gravidez, hormônios
influenciam no alongamento do corpo perineal e nos tecidos
moles da pelve, contribuindo para o parto (HODGES; PENGEL;
SAPSFORD, 2007; BORDONI; SICCARDI, 2020).
Anatomia funcional do assoalho pélvico e do sistema
anorretal
Anatomia funcional é de extrema importância para a Uroginecologia,
pois diz respeito às interações entre os músculos, fáscias, ligamentos e ner-
vos com o objetivo de promover continência, esvaziamento e suporte dos
órgãos pélvicos.
A pelve é formada pelos ossos do quadril (ílio, ísquio e púbis), juntamente
com os ossos do sacro e cóccix. Toda essa estrutura óssea forma um anel que
tem como principal função proteger os órgãos da cavidade pélvica, além de
fixar os músculos do períneo e dos membros inferiores e auxiliar ativamente
na transferência de peso do corpo para os membros inferiores. Ela também
possui duas bases: uma maior, na qual estão localizados os órgãos abdominais,
e outra menor, na qual estão localizados os órgãos urogenitais e a porção ter-
minal do tubo digestório.
A pelve feminina apresenta diferença quando comparada à masculina.
Ela é mais afunilada, com forames obturatórios em formato mais triangular
e seu diâmetro circular é mais evidente. Além disso, ela possui abertura
superior mais alargada, o que acaba predispondo a um possível enfraque-
cimento muscular.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 19
SER_FISIO_FISCUGO_UNID1.indd 19 04/05/2021 11:52:47
Canal de nascimento
alargado
Base do sacro
Fossa Crista Ilíaca
Ilíaca
Sacro Ílio
Cóccix Osso púbico
Sínfise púbica Ísquio
Arco púbico
largo
CINTURA PÉLVICA FEMININA
Base do sacro
Crista Ilíaca Fossa
Ilíaca
Ílio Sacro
Osso púbico Cóccix
Ísquio Sínfise púbica
Arco púbico
estreito
CINTURA PÉLVICA MASCULINA
Figura 4. Diferenças no formato ósseo entre a pelve masculina e feminina. Fonte: Shutterstock. Acesso em: 03/01/2021.
(Adaptado).
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 20
SER_FISIO_FISCUGO_UNID1.indd 20 04/05/2021 11:52:48
O posicionamento e a suspensão dos órgãos da pelve são mantidos pelos
ligamentos, que também auxiliam na limitação de movimentos inapropriados.
Os ligamentos da pelve são: iliolombar, sacrotuberal, sacroespinhal, sacroilía-
cos e sacrococcígeo. Eles auxiliam na sustentação, mas o principal componente
responsável por essa sustentação é a musculatura.
Visão frontal
da pelve
Ligamento
iliolombar
Ligamento
Ligamento sacrococcígeo
sacroilíaco anterior
Ligamento sacrotuberal
Ligamento sacroespinhal
Figura 5. Visão frontal dos ligamentos da pelve. Fonte: Shutterstock. Acesso em: 03/01/2021. (Adaptado).
Musculatura do assoalho pélvico e sistema anorretal
A musculatura do assoalho pélvico, juntamente com as fáscias, é respon-
sável por prover sustentação para as vísceras que se localizam na pelve.
Essa musculatura se divide em diafragma pélvico, que está diretamente
relacionado à manutenção estática das vísceras e da continência,
e em diafragma urogenital, diretamente relacionado à sexuali-
dade, além de também contribuir para a continência.
O diafragma pélvico é formado pelo músculo eleva-
dor do ânus e pelo músculo isquiococcígeo ou coc-
cígeo. O músculo levantador do ânus possui três
porções: pubococcígeo, puborretal e a iliococcígeo.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 21
SER_FISIO_FISCUGO_UNID1.indd 21 04/05/2021 11:52:48
QUADRO 1. TIPOS DE MÚSCULOS
Tipo de músculo Características Ação
Músculo Estabilizar e sustentar
pubovaginal os órgãos pélvicos,
oferecer resistência
Músculo Músculo Origem: osso púbico durante o aumento da
Músculo pubococcígeo puboperineal Inserção: cóccix pressão intra-abdominal,
levantador Músculo Inervação: nervo sacral controle do esfíncter
do ânus puboanal (S3-S4) anal, mantém o tônus
da vagina e também
sustenta a cabeça do
Músculo puborretal
bebê durante a dilatação
Músculo iliococcígeo
do colo uterino no parto.
Origem: ramo isquiopúbico
e tuberosidade isquiática
Auxilia reforçando o
Inserção: corpo do períneo
assoalho pélvico e o
Músculo coccígeo Inervação: ramo muscular
músculo levantador do
profundo do nervo
ânus.
perineal e um ramo do
nervo pudendo (S2-S4)
O diafragma urogenital é formado pelo músculo transverso profundo do
períneo, pelas fáscias e fica situado logo abaixo do diafragma pélvico.
Anterior
Diafragma pélvico Sínfise púbica
Levantador do ânus Uretra
Pubococcígeo Vagina
Iliococcígeo Ânus
Obturador
Coccígeo interno
Cóccix Piriformis
Posterior
Figura 6. Vista superior da musculatura do diafragma pélvico feminino. Fonte: Shutterstock. Acesso em: 04/01/2021.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 22
SER_FISIO_FISCUGO_UNID1.indd 22 04/05/2021 11:52:50
O períneo feminino possui formato de losango. Seus trígonos são forma-
dos pela linha imaginária entre as tuberosidades isquiáticas. A área anterior
corresponde à parte urogenital e a posterior corresponde à parte anal, com-
posta pelo músculo do esfíncter anal. A parte muscular corresponde ao trígono
urogenital e é formada por músculos superficiais e profundos.
Ligamento suspensório
Músculo bulbocavernoso Glande clitoriana
Músculo isquicavernoso Abertura da uretra
Diafragma urogenital Vagina
Osso pélvico
Músculo transverso perineal Músculo do
esfíncter anal
Diafragma pélvico Ânus
Figura 7. Musculatura do períneo feminino. Fonte: Shutterstock. Acesso em: 04/01/2021.
DeLancey (1992) diferenciou a sustentação das paredes da vagina e do úte-
ro em três níveis:
• Nível I: sustentação do útero e porção superior da vagina, posicionamento
dos órgãos sobre os músculos elevadores do ânus e formação por fibras do
uterossacrocardinal;
• Nível II: sustentação da porção média da vagina por meio da fáscia pu-
bocervical, do arco tendíneo da fáscia pélvica, na região anterior. Na região
posterior, ocorre a sustentação retovaginal nas fáscias do músculo iliococcígeo.
• Nível III: união entre a vagina e o músculo levantador do ânus na parte la-
teral, com o corpo perineal na região posterior e com a uretra na parte anterior.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 23
SER_FISIO_FISCUGO_UNID1.indd 23 04/05/2021 11:52:51
QUADRO 2. MÚSCULOS SUPERFICIAIS E PROFUNDOS DO PERÍNEO
Músculos superficiais Origem Inserção
Transversos superficiais do
Tuberosidade isquiática Base do corpo perineal
períneo
Corpos cavernosos da uretra
Bulboesponjoso Corpo perineal
e clitóris
Isquiocavernoso Tuberosidade isquiática Crura do clitóris
Músculos profundos Origem Inserção
Transversos profundos do
Tuberosidade isquiática Base do corpo perineal
períneo
Circunda a uretra e parte Circunda a uretra e parte
Esfíncter uretrovaginal
inicial da vagina inicial da vagina
Corpo cavernoso da uretra e
Compressor da uretra Ossos isquiáticos
clitóris
Porção do músculo
Esfíncter externo da uretra Circunda a vagina e a uretra
compressor da uretra
Lesões e prolapsos, por sua vez, podem ocorrer em níveis específicos, tais
como:
• Defeito do nível I: lesão uterossacrocardinal que pode resultar em pro-
lapso uterino ou vaginal;
• Defeito de nível II: descolamento da fáscia retovaginal do uterossacrocar-
dinal, provocando retocele ou uretrocistocele;
• Defeito de nível III: lesão dos ligamentos uretrais, ocasionando hipermo-
bilidade uretral, uretrocele ou deficiência de corpo perineal.
A região anorretal fica localizada no compartimento posterior da pelve. O
trajeto do reto se inicia aproximadamente na terceira vertebra sacral e segue
até o osso do sacro, atravessando o músculo elevador do ânus e dando conti-
nuidade ao canal anal. Esse canal é composto pelo músculo esfíncter interno e
o esfíncter externo do ânus, sendo que ambos ficam sobrepostos.
O músculo esfíncter externo do ânus é a extensão da musculatura levan-
tadora do ânus. É um músculo estriado esquelético que circunda o canal anal e
possui ação voluntária, contribuindo para a continência fecal. Sua inervação é
realizada pelo nervo pudendo.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 24
SER_FISIO_FISCUGO_UNID1.indd 24 04/05/2021 11:52:51
O músculo esfíncter interno do ânus é formado por musculatura lisa, a
partir da continuação da musculatura interna ou circular do reto. Sua inerva-
ção ocorre pelas fibras advindas do sistema parassimpático dos nervos es-
plâncnicos pélvicos. Ele tem como objetivo fazer com que não ocorra a perda
involuntária de fezes e gases. Além disso, fibras musculares do canal anal
adentram como septos no esfíncter interno, se prendendo à pele
do ânus e ocasionando a formação do músculo corrugador. Por
fim, o sulco interesfinctérico, localizado no interior do canal
anal, corresponde ao limite inferior do esfíncter interno do ânus.
Abordagem interdisciplinar nas disfunções do assoalho
pélvico
O assoalho pélvico é a região que inclui todas as estruturas da pelve, loca-
lizadas na parte inferior do abdômen. Nessa região, há órgãos dos sistemas
reprodutor, urinário e digestivo.
A sustentação para o funcionamento adequado desses órgãos é realizada
pelos músculos, tendões, ligamentos e fáscias, que estão inseridas nas estru-
turas ósseas da pelve. Além disso, o assoalho pélvico oferece resistência ao
aumento da pressão intra-abdominal, da ação esfincteriana e da manutenção
da pressão vaginal.
Alguns fatores, no entanto, podem prejudicar a estrutura pélvica, levando
a disfunções do assoalho pélvico. Esses fatores incluem condições como obesi-
dade, traumatismo, genética, idade, múltiplos partos vaginais, cirurgias, dentre
outros (PALMA, et al. 2014).
Disfunções do assoalho pélvico
A disfunção do assoalho pélvico (DAP) não tem a sua etiologia total-
mente compreendida. Não há algum fator desencadeante ou evento iden-
tificado que cause a DAP; contudo, há fatores relacionados à funcionalida-
de da musculatura do assoalho pélvico que podem contribuir para a DAP,
conforme demonstram Grimes e Stratton em “Pelvic Floor Dysfunction”,
publicado em 2020.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 25
SER_FISIO_FISCUGO_UNID1.indd 25 04/05/2021 11:52:52
Como exemplo podemos mencionar a incapacidade do controle devido ao
aumento da atividade muscular, a hipertonia, ou com a diminuição da ativi-
dade muscular, a hipotonia, além das condições mistas. Essas disfunções na
parte anterior da pelve acometem, principalmente, os órgãos pélvicos, geran-
do prolapsos e incontinência urinária (IU), que irão interferir diretamente na
função urinária e sexual. Na parte posterior da pelve, essas disfunções irão
comprometer a função colorretal, ocasionando a incontinência fecal (IF).
QUADRO 3. FATORES QUE INFLUENCIAM NO DESENVOLVIMENTO DAS DAP E SUAS
POSSÍVEIS CONSEQUÊNCIAS
Fatores que influenciam a DAP Consequência
Aprendizagem inadequada de técnicas de
micção e evacuação (esforço para evitar urinar Hipertonia associada à micção e evacuação
ou evacuar)
Trauma cirúrgico ou obstétrico Dor muscular com hipertonia
Multiparidade, principalmente quando
Dano ao nervo pudendo e possível latência
associada ao parto vaginal difícil e por período
do nervo motor terminal
prolongado de trabalho de parto
Abuso sexual Dor pélvica crônica
Deficiência de estrogênio, contribuindo para
Menopausa
fraqueza progressiva do tecido pélvico
Postura e marcha Dor muscular pélvica
Doença neuromuscular degenerativa, lesão do Complicações musculares com hipertonia ou
nervo espinal hipotonia
Vaginite atrófica Dispareunia com dor pélvica
Síndromes viscerais (endometriose, síndrome
Dor pélvica
do intestino irritável, cistite intersticial)
Relaxantes musculares, narcóticos, Aumento do relaxamento da musculatura
bloqueadores alfa e de canais de cálcio e lisa e esquelética, favorecendo a
metildopa incontinência
Anti-histamínicos e anticolinérgicos Retenção urinária
Complicações musculares com hipertonia ou
Idade avançada, obesidade, gravidez e
hipotonia, dor pélvica, incontinência, dentre
histerectomia
outras complicações
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 26
SER_FISIO_FISCUGO_UNID1.indd 26 04/05/2021 11:52:52
Alterações no colágeno do tecido conjuntivo,
Diabetes, osteoporose e artrite
resultando em fraqueza
Aumento consistente da pressão
Tabagismo e doenças respiratórias crônicas
intra-abdominal
Pressão adicional nas estruturas pélvicas de
Obesidade
suporte
Fonte: DAVIS; KUMAR; STANTON, 2003 e GRIMES; STRATTON, 2020. (Adaptado).
Os órgãos pélvicos incluem o útero, vagina, próstata, bexiga e reto. Os pro-
lapsos relacionados a esses órgãos estão associados a fatores mecânicos de
alargamento do hiato levantador do ânus e à frouxidão do assoalho pélvico. Os
mais comumente encontrados são: cistocele, que é o prolapso da bexiga para
a vagina; o prolapso uterino, que é uma herniação do útero para a vagina; e a
retocele, que é a herniação do reto para a vagina. Todos podem ser causados
por obesidade, gravidez, menopausa, partos cesáreos ou vaginais, anormali-
dades de colágeno genéticas ou adquiridas e aumento da pressão abdominal
exagerado ao defecar (BOYADZHYAN; RAMAN; RAZ, 2008).
Útero
Reto
Bexiga
Vagina
Figura 8. Órgãos da cavidade pélvica feminina. Fonte: Shutterstock. Acesso em: 29/12/2020. (Adaptado).
Os prolapsos são classificados segundo o grau de descida da estrutura,
sendo grau I quando ocorre a descida da estrutura da sua posição anatômica
normal à altura das espinhas isquiáticas; grau II quando há descida entre as
espinhas isquiáticas e o hímen; e grau III quando o prolapso do órgão é total,
para fora da vulva (ESPUNA; LACIMA, 2008).
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 27
SER_FISIO_FISCUGO_UNID1.indd 27 04/05/2021 11:52:53
Bexiga
Reto
Próstata
Figura 9. Órgãos da cavidade pélvica masculina. Fonte: Shutterstock. Acesso em: 29/12/2020. (Adaptado).
Dentre as disfunções, a incontinência urinária (IU) é o sintoma mais comu-
mente encontrado na população, principalmente em mulheres. Aproxima-
damente uma em cada quatro mulheres tem risco de desenvolver DAP. Um
estudo realizado com 4002 mulheres turcas identificou que mais de 50% das
entrevistadas apresentaram IU, além de demonstrar que a idade avançada e
quantidade de partos estão diretamente relacionadas com a ocorrência de
DAP (GOOD; SOLOMON, 2019).
A IU é quando há qualquer perda involuntária de urina, exceto em crian-
ças, que gera desconforto social ou higiênico. Estão divididas em IU de esforço,
IU de urgência e IU mista. A IU de esforço é comumente encontrada nas mu-
lheres durante a perda urinária devido ao esforço de tossir, espirrar e fazer
exercícios físicos; a IU de urgência está relacionada à frequência e à noctúria e
ocorre quando há uma vontade forte e repentina de urinar, podendo ocasionar
vazamentos; a IU mista é quando o indivíduo apresenta tanto a IU de esforço
quanto a IU de urgência.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 28
SER_FISIO_FISCUGO_UNID1.indd 28 04/05/2021 11:52:53
Anatomia normal Cistocele
Útero Bexiga
Bexiga Reto
Vagina
Prolapso uterino Retocele
Útero
Reto
Figura 10. Tipos de prolapsos comumente encontrados nas mulheres, de acordo com o órgão e a região acometida.
Fonte: Shutterstock. Acesso em: 29/12/2020.
Algumas mulheres, independentemente da faixa etária, sofrem com DAP,
seja com IU, IF (incontinência fecal) ou prolapso de órgão pélvico. Em idades mais
avançadas, as DAP se tornam mais comuns, afetando 40% de mulheres na faixa
etária de 65 e 70 anos e por volta dos 50% entre aquelas com mais de 80 anos
(NYGAARD, et al. 2008).
Os homens também sofrem com esse problema, mas em número bem
menor. Essas disfunções influenciam negativamente a qualidade de vida da po-
pulação, contribuindo para limitações físicas, sociais, ocupacionais e sexuais.
A incontinência fecal (IF) acomete tanto homens como mulheres, sendo mais
comum em mulheres. Se caracteriza pela incapacidade de manter o controle so-
bre as fezes e gases devido a um problema na musculatura do esfíncter anal. É
classificada como IF passiva quando há disfunção do esfíncter anal interno; IF de
urgência quando a disfunção acomete o esfíncter anal externo; e IF mista quan-
do há disfunção de ambos os esfíncteres, interno e externo. Grande parte dos
casos de IF são advindos de lesões no esfíncter anal, além de fatores como neu-
ropatia, trauma obstétrico, problema congenital, fraqueza muscular, alteração
da consistência das fezes, retenção anormal das fezes e condições idiopáticas.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 29
SER_FISIO_FISCUGO_UNID1.indd 29 04/05/2021 11:52:53
É de suma importância que intervenções eficazes e com olhar integral pelo
indivíduo sejam adotadas. Uma abordagem interdisciplinar pode contribuir
para esse atendimento integral, adotando medidas de promoção e prevenção
da saúde para indivíduos não acometidos pela DAP. Para aqueles que já pos-
suem DAP, é necessário realizar tratamento e reabilitação que possam contri-
buir para sua qualidade de vida.
EXPLICANDO
A IU pode acometer tanto homens como mulheres; contudo, a prevalência
é maior em mulheres. Isso ocorre devido a alterações na funcionalidade
do esfíncter urinário, provocando a perda involuntária da urina. Já nos
homens, a IU é comumente encontrada após cirurgia para retirada da
próstata devido a complicações do câncer ou por doenças neurológicas.
Atuação interdisciplinar
Indivíduos que possuem DAP necessitam de uma abordagem interdiscipli-
nar, de forma a oferecer um cuidado em saúde completo. Abordagens tradi-
cionais – aquelas nas quais há somente uma especialidade, geralmente cen-
trada no médico, e que utiliza apenas diagnóstico e tratamento, ignorando
a sintomatologia coexistente – necessitam ser revistas, pois esse indivíduos
necessitam de atendimento integral e isso só é possível com os diversos sa-
beres de prática de cuidado.
O tratamento apropriado deve estar baseado nos conhecimento inter-
disciplinares, de forma a contribuir para uma melhor tomada de decisão, vi-
sando o aspecto físico, mental e social, com treinamentos comportamentais;
adoção de um estilo de vida saudável; abandono de hábitos prejudiciais e
nocivos para a saúde; orientações para prática de exercícios de fortalecimen-
to do assoalho pélvico; uso de medicamentos quando houver necessidade;
apoio psicológico e social; cirurgias e reabilitação pós-operatória nos casos
em que houver necessidade.
É de extrema importância que o indivíduo em tratamento receba aten-
dimento gradual e personalizado por parte da equipe de profissionais. Essa
equipe interdisciplinar pode ser formada por médico, fisioterapeuta, enfer-
meiro, nutricionista, assistente social, psicólogo e profissional de educação
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 30
SER_FISIO_FISCUGO_UNID1.indd 30 04/05/2021 11:52:54
física. Antes da tomada de decisão sobre as condutas a serem adotadas, é
importante que se realize a discussão do caso do indivíduo a ser tratado, e
que seja proposto o melhor tratamento de acordo com suas necessidades.
Após a tomada de decisão sobre o tratamento mais adequado, seja ci-
rúrgico ou conservador, a equipe interdisciplinar deverá criar intervenções
com a incorporação de exercícios para o fortalecimento do assoalho pélvi-
co e orientações sobre continência, adequação da dieta, terapias compor-
tamentais para reeducação da bexiga e intestino, medicação adequada,
abordagem de saúde mental e social, tudo de acordo com a necessidade
do indivíduo (DAVIS; KUMAR; STANTON, 2003). A discussão sobre sua evo-
lução durante o tratamento é de extrema importância, tanto para a equipe
quanto para o indivíduo.
O trabalho interdisciplinar nas DAP também deve estar apoiado em ações
de promoção e prevenção. Isso pode acontecer por meio de ações de edu-
cação em saúde em Unidades Básicas de Saúde, com grupos de gestantes,
fumantes, diabetes, idosos, nas salas de espera, grupos de ginásticas, e tam-
bém em empresas, locais públicos e escolas. Essas ações podem levar conhe-
cimento para a população, incentivando a busca por alternativas de cuidado,
disseminando conhecimento e estimulando a procura por ajuda no caso de
sentir algum dos sintomas.
Uma abordagem interdisciplinar com excelência precisa ser colocada em
prática, de forma a proporcionar ao indivíduo um tratamento que seja:
• Individualizado e que se paute pelos conhecimentos dos profissionais e
suas respectivas habilidades;
• Mais esclarecedor em relação aos problemas, doenças e tratamento dos
indivíduos com DAP;
• Incentivador do enfrentamento da disfunção;
• Continuado;
• Referência e contra-referência entre profissionais da atenção básica, Se-
cundária e terciária de saúde;
• Estabelecedor de uma boa relação entre os profissionais envolvidos no
tratamento;
• Otimizador de recursos financeiros;
• Pedagógico e instrutivo para os indivíduos em tratamento.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 31
SER_FISIO_FISCUGO_UNID1.indd 31 04/05/2021 11:52:54
Função motora e organização do movimento: nível cortical,
cerebral e espino-muscular ou unidade motora
Para que ocorra o funcionamento dos vários músculos do corpo humano, é
necessário que complexas interações aconteçam no sistema nervoso central.
Por exemplo: o controle da micção pode ser realizado de forma tanto cons-
ciente como inconsciente. Para isso, necessita que a musculatura execute seus
mecanismos complexos de controle pelo bulbo, ponte, mesencéfalo e córtex
cerebral (COLOMBARI; JUC; SATO, 2011; HIDAI; KOMIYAMA; KUBOTA, 1998).
No sistema nervoso, chegam informações de diferentes órgãos e músculos;
da mesma maneira, informações saem desse sistema em direção à determina-
da região por meio dos sinais dos neurônios.
O músculo esquelético contém uma unidade motora formada por uma célu-
la nervosa, o motoneurônio, e também por fibras musculares, das quais ele irá
inervar. A função dessa unidade motora é transformar o sinal vindo do neurô-
nio em resultado mecânico para o músculo durante sua contração (FOX, 2000).
Essa contração irá contribuir para a execução de determinado movimento. Es-
ses movimentos podem ser divididos em: reflexos, de organização e complexidade
mais simples, e os movimentos voluntários, que possuem organização e comple-
xidade maior. Para execução dos movimentos voluntários, é necessária uma ação
organizada, que ocorre com a contribuição de diversas áreas do córtex cerebral.
Mecanismo da execução do movimento
Para execução do movimento, há uma organização do plano motor devido
à elaboração de uma estratégia motora e tática. Quando alguém se levanta
do sofá, por exemplo, para ir ao banheiro, há um planejamento para levantar,
andar até o banheiro, chegar ao banheiro e realizar suas necessidades fisioló-
gicas. Esse é o aspecto estratégico realizado pelas áreas corticais, em que se
emite uma informação que deverá ser o comportamento motor (BALDO, 2001).
A partir dessa sequência, o córtex motor e o cerebelo se tornam respon-
sáveis por definir, recrutar e ativar o conjunto muscular para a realização do
plano motor, etapa que corresponde à estratégia tática. Por fim, o tronco ce-
rebral e a medula espinhal são responsáveis por converter esse plano motor
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 32
SER_FISIO_FISCUGO_UNID1.indd 32 04/05/2021 11:52:54
em uma continuidade para realização da contração e do relaxamento muscu-
lar, que será necessário para a realização dessa execução motora de levantar
do sofá e ir até o banheiro.
DIAGRAMA 1. ESQUEMA ORGANIZACIONAL PARA EXECUÇÃO DO MOVIMENTO
Áreas corticais Córtex motor
Estrátegia motora
associativas cerebelo
Tronco cerebral
Tática motora Execução motora
medula espinhal
Fonte: BALDO, 2001, [n.p.].
As únicas estruturas responsáveis pela execução do movimento são a me-
dula espinhal e o tronco cerebral. O tronco cerebral fica a cargo da execução
dos movimentos dos nervos cranianos. Ele também intermedia projeções
descendentes das estruturas superiores até a medula espinhal e participa da
manutenção postural. A medula espinhal inerva grande parte da musculatura
estriada esquelética. Os neurônios presentes nessa estrutura são os moto-
neurônios alfa, que são responsáveis por qualquer movimento executado,
seja pelo tronco ou membros (BALDO, 2001).
Outro sistema que contribui para função motora é a sensibilidade proprio-
ceptiva. Ela é responsável por levar informações sobre os movimentos ao sis-
tema nervoso em cada etapa da sua execução para, assim, ocorrer a adequa-
ção, seja nas posições, velocidades, acelerações ou na força, do plano motor
responsável pela execução de determinado movimento.
Toda essa organização do movimento voluntário segue uma hierarquia do
sistema nervoso central, na qual o córtex pré-motor é o local em que é feita a
programação motora que, em associação com os sinais do cerebe-
lo e gânglio basal, é enviada ao córtex motor primário para que,
assim, ocorra interação entre interneurônios e motoneurônios
do tronco cerebral e da medula espinhal.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 33
SER_FISIO_FISCUGO_UNID1.indd 33 04/05/2021 11:52:54
DIAGRAMA 2. HIERARQUIA DO SISTEMA NERVOSO CENTRAL
Córtex pré-motor
Gânglio basal Córtex motor
Tronco cerebral Cerebelo
Cordão
Músculo
Fonte: NOTH, 1992, [n.p.].
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 34
SER_FISIO_FISCUGO_UNID1.indd 34 04/05/2021 11:52:54
Sintetizando
Nesta unidade, observamos que os componentes anatômicos da pelve,
assim como a contribuição do sistema nervoso para que ocorra o funciona-
mento adequado da região pélvica feminina e masculina, são de extrema im-
portância para que o profissional de saúde trace condutas que possam ser
eficazes, tanto em nível de prevenção como de promoção e reabilitação da
saúde em urologia e gineco-obstetrícia.
Assim, foram apresentadas as estruturas ósseas, ligamentares e muscula-
res dos principais músculos do assoalho pélvico, bem como a origem, inser-
ção e a sua ação. De maneira geral, aprendemos sobre a função do assoalho
pélvico, com ênfase no assoalho pélvico feminino, devido às disfunções que
acometem esse público. Também aprendemos sobre os níveis de sustentação
da musculatura do períneo e possíveis lesões em decorrência de defeito em
algum destes níveis.
Verificamos que as disfunções do assoalho pélvico acometem grandes
proporções de mulheres, principalmente entre as de idade avançada, as que
tiveram múltiplos partos, as obesas e com predisposição genética. Os tipos de
disfunções e prolapsos dos órgãos pélvicos foram apresentados, bem como a
importância de uma abordagem interdisciplinar, contando com diversos pro-
fissionais da área da saúde, no intuito de contribuir para melhor qualidade de
vida do indivíduo que sofre com alguma disfunção.
Para finalizar, abordamos como o movimento muscular é formado e quais
estruturas neurais atuam para que o músculo consiga executar sua função
com excelência. Desse modo, conseguimos entender a importância da função
motora e da anatomia funcional para todo o corpo humano e, consequente-
mente, para a saúde uroginecológica.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 35
SER_FISIO_FISCUGO_UNID1.indd 35 04/05/2021 11:52:54
Referências bibliográficas
BALDO, M. V. C. Fisiologia do movimento humano. São Paulo: [s.n.], 2001.
BARRA, A. A.; CAMILLATO, E. S.; SILVA, A.L. Incontinência urinária de esforço:
fisioterapia versus tratamento cirúrgico. FEMINA, Belo Horizonte, v. 40, n. 4,
p. 187-194, 2012. Disponível em: <http://files.bvs.br/upload/S/0100-7254/2012/
v40n4/a3373.pdf>. Acesso em: 17 mar. 2021.
BERNE, R. M.; LEVY, M. N. Fisiologia. 5. ed. Rio de Janeiro: Elsevier, 2004.
BORDONI, B.; SICCARDI, M. A. Anatomy, Abdomen and Pelvis, Perineal Body.
StatPearls, [on-line], 2021. Disponível em: <https://www.ncbi.nlm.nih.gov/
books/NBK537345/>. Acesso em 13 jan. 2021.
BOYADZHYAN, L.; RAMAN, S.S.; RAZ, S. Role of static and dynamic MR imaging
in surgical pelvic floor dysfunction. Radiographics, [s.l.], v. 28, n. 4, p. 949-967,
2008.
COLOMBARI, E.; JUC, R. U.; SATO, M. A. Importância do sistema nervoso no con-
trole da micção e armazenamento urinário. Arquivos Brasileiros de Ciências
da Saúde, Santo André, v. 36, n. 1, p. 55-60, 2011. Disponível em: <http://files.
bvs.br/upload/S/1983-2451/2011/v36n1/a1925.pdf>. Acesso em: 17 mar. 2021.
DAVIS, K.; KUMAR, D.; STANTON, S. L. Pelvic Floor Dysfunction: the need for
a multidisciplinary team approach. Journal of Pelvic Medicine and Surgery,
[s.l.], v. 9, n. 1, p. 23-36, 2003.
DeLANCEY, J. Anatomic aspects of vaginal eversion after hysterectomy. Am J
Obstet- Gynecol, [s.l.], v. 166, p. 1717-1728, 1992.
ESPUNA, M.; LACIMA, G. Patología del suelo pélvico. Gastroenterol Hepatol,
[s.l.], v. 31, n. 9, p. 587-595, 2008.
FOX, S.t I. Fisiologia Humana. 7. ed. Barueri: Manole, 2007.
GOOD, M. M.; SOLOMON, E. R. Pelvic Floor Disorders. Obstetrics And Gyneco-
logy Clinics Of North America, [s.l.], v. 46, n. 3, p. 527-540, 2019.
GRIMES, W. R.; STRATTON, M. Pelvic Floor Dysfunction. StatPearls, [on-line],
2020. Disponível em: <https://www.ncbi.nlm.nih.gov/books/NBK559246/>.
Acesso em: 17 mar. 2021.
GUYTON, A. C.; HALL, J. E. Tratado de fisiologia médica. 11. ed. Rio de Janeiro:
Elsevier, 2006.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 36
SER_FISIO_FISCUGO_UNID1.indd 36 04/05/2021 11:52:54
HIDAI, H.; KOMIYAMA, A.; KUBOTA, A. Urinary retention associated with a unila-
teral lesion in the dorsolateral tegmentum of the rostral pons. J Neurol Neuro-
surg Psychiatry., [s.l.], v. 65, p. 953-954, 1998.
HODGES, P. W.; PENGEL, L. H.; SAPSFORD, R. Postural and respiratory functions
of the pelvic floor muscles. Neurourol Urodyn., [s.l.], v. 26, n. 3, p. 362-371,
2007.
KILPATRICK, C. C. Cistos das glândulas de Bartholin. Manual MDS, [s.l.], 2019.
Disponível em: <https://www.msdmanuals.com/pt-br/casa/problemas-de-
-sa%C3%BAde-feminina/anomalias-ginecol%C3%B3gicas-de-natureza-varia-
da/cistos-das-gl%C3%A2ndulas-de-bartholin>. Acesso em: 17 mar. 2021.
LOW, P. Considerações gerais sobre o sistema nervoso autônomo. Manual
MDS, [s.l.], 2020. Disponível em: <https://www.msdmanuals.com/pt-pt/casa/
dist%C3%BArbios-cerebrais,-da-medula-espinal-e-dos-nervos/dist%C3%BAr-
bios-do-sistema-nervoso-aut%C3%B4nomo/considera%C3%A7%C3%B5es-ge-
rais-sobre-o-sistema-nervoso-aut%C3%B4nomo>. Acesso em: 12 jan. 2021.
MOORE, K. L. Pelve e períneo. Anatomia orientada para a clínica. São Paulo:
Guanabara Koogan, 2014.
NOTH, J. Cortical and Peripheral control. In: KOMI, P. V. Strength and power in
sport. Oxônia: Blackwell, 1992.
NYGAARD, I. et al. Pelvic Floor Disorders Network Prevalence of symptomatic
pelvic floor disorders in US women. JAMA, [s.l.], v. 300, n. 11, p.1311-1316, 2008.
PALMA, P. C. R. et al. Guia de prática clínica da Associação Brasileira de Fisiote-
rapia Pélvica. In: Urofisioterapia: aplicações clínicas e técnicas fisioterapêuti-
cas nas disfunções miccionais e do assoalho pélvico. 2. ed. São Paulo: AB Edi-
tora, 2014.
ZANELA, C. Fisiologia humana. Rio de Janeiro: SESES, 2015.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 37
SER_FISIO_FISCUGO_UNID1.indd 37 04/05/2021 11:52:54
UNIDADE
2 ETIOLOGIA E
ALTERAÇÕES
MECÂNICAS DAS
DISFUNÇÕES EM
UROLOGIA E GINECO-
OBSTETRÍCIA
SER_FISIO_FISCUGO_UNID2.indd 38 04/05/2021 12:39:21
Objetivos da unidade
Expor etiologia e quadro clínico de disfunções em urologia e gineco-obstetrícia;
Ver tratamentos fisioterapêuticos de disfunções urológicas e gineco-obstétricas.
Tópicos de estudo
Aspectos clínicos e diagnósticos Incontinência urinária e
nas disfunções vesicoesfínctero- tratamento fisioterapêutico
perineal Tratamento fisioterapêutico
Disfunções vesicoesfínctero- para as incontinências
perineal
Aspectos clínicos e diagnósticos Incontinência anal e
constipação intestinal
Prolapso urogenital
Classificação dos prolapsos Prostatectomias
genitais Prostatectomias e tratamento
Tratamento dos prolapsos fisioterapêutico
urogenitais
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 39
SER_FISIO_FISCUGO_UNID2.indd 39 04/05/2021 12:39:22
Aspectos clínicos e diagnósticos nas disfunções
vesicoesfínctero-perineal
O sistema nervoso, através de
mecanismos voluntários e involun-
tários, realiza o controle da micção,
que possui três fases. A primeira é a
de enchimento vesical, com aumen-
to gradual da resistência uretral, em
conjunto com o esfíncteres estriado
e liso. Na fase de reservatório, a uri-
na é armazenada até o momento da
micção, que corresponde à última
fase, o esvaziamento vesical, no qual
a contração coordenada entre o de-
trusor e o relaxamento do esfíncter
urinário externo resulta na micção. Essas fases são dependentes do sistema
nervoso, e complicações advindas dele e de disfunções anatômicas contri-
buem para o aparecimento de doenças, incontinências, prolapsos, infec-
ções, obstrução e distúrbios.
A bexiga é um órgão muscular localizado na pelve que possui como prin-
cipal função o armazenamento e a eliminação periódica da urina através
da uretra, formando o trato urinário inferior junto com a uretra. A bexiga é
formada por fibras de musculatura lisa, que recebem o nome de músculo
detrusor. O detrusor (bexiga) tem um corpo vesical acima dos orifícios ure-
trais e uma base formada pelo trígono e pelo colo vesical.
A sustentação da bexiga é realizada nos indivíduos do sexo masculino
pelos ligamentos puboprostáticos e, nos indivíduos do sexo feminino, pe-
los ligamentos pubovesicais. O funcionamento da bexiga é comandado pelo
sistema nervoso central (SNC) e sua inervação se faz tanto por fibras paras-
simpáticas, originadas dos segmentos de S2 a S4 e que seguem até a bexiga,
quanto por fibras simpáticas, derivadas dos segmentos de T11 a L2 e que
formam o nervo hipogástrico, inervando a bexiga e a uretra. Esses segmen-
tos dão origem ao plexo nervoso vesical.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 40
SER_FISIO_FISCUGO_UNID2.indd 40 04/05/2021 12:39:23
Vazio Ureter Cheio
Camadas musculares
Orifícios uretrais
Mucosa
Trígono da bexiga
Colo
Uretra
Figura 1. Anatomia do trato urinário inferior. Fonte: Shutterstock. Acesso em: 23/03/2021.
Formada por um tubo muscular, a uretra é responsável por conduzir a
urina do óstio interno da uretra da bexiga até sua eliminação pelo óstio
externo da uretra. A uretra masculina possui a porção pré-prostática, mem-
branosa, esponjosa e inervada pelo nervo pudendo e pelo plexo prostáti-
co. A uretra feminina está localizada no vestíbulo da vagina, passando pelo
diafragma pélvico, músculo esfíncter externo da uretra e membrana do pe-
ríneo, sendo inervada pelo nervo pudendo, conforme exposto por Girão,
em Tratado de uroginecologia e disfunções do assoalho pélvico, de 2015. Em
condições fisiológicas normais, a urina pode ser eliminada após a percepção
do enchimento completo da bexiga e também em condições de enchimento
parcial, nas quais o indivíduo considerará o momento mais oportuno para
iniciar a micção, de acordo com relatos de Kavia, Dasgupta e Fowler, em ar-
tigo para o The Journal of Comparative Neurology em 2005.
Quando a bexiga estiver cheia de urina, sua parede se distende, estimu-
lando as raízes parassimpáticas aferentes (sensitivas) para que elas acio-
nem o centro de reflexo de S2 a S4 que, através das fibras eferentes (motor),
envia a informação ao músculo detrusor para que este execute a contração
e elimine a urina através da uretra. Tal reflexo se dá de forma automática, ao
nível medular. O indivíduo, em condições anatômicas e fisiológicas normais,
com o aumento da pressão vesical, comprime receptores na parede da bexi-
ga, provocando o desejo miccional.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 41
SER_FISIO_FISCUGO_UNID2.indd 41 04/05/2021 12:39:23
Córtex cerebral
Fibras parassimpáticas
do nervo pélvico
Receptor de
alongamento
Músculo detrusor
Sensitiva
Motor
Esfíncter interno
Uretra
Fibra motora do nervo pudendo
Esfíncter externo
Figura 2. Controle neural da micção. Fonte: Shutterstock. Acesso em: 23/03/2021.
Disfunções vesicoesfínctero-perineal
Doenças neurológicas podem causar alterações na funcionalidade vesical e es-
fincteriana do trato urinário inferior. A bexiga neurogênica, ou micção disfuncional, é
uma disfunção vesico-esfincteriana que acomete indivíduos portadores de doenças
do sistema nervoso central ou periférico, sendo gerada por lesão parcial da medula
espinhal ou do tronco cerebral e distúrbios neurológicos, como acidente vascular
cerebral (AVC), esclerose múltipla, paraplegia, doença de Parkinson, neuropatia pe-
riférica; porém, a origem mais comum é o traumatismo raquimedular.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 42
SER_FISIO_FISCUGO_UNID2.indd 42 04/05/2021 12:39:25
Tal disfunção acarreta em alterações no padrão normal da micção nas fa-
ses de enchimento vesical, reservatório e esvaziamento vesical, contribuindo
para o aumento da pressão intravesical, esvaziamento vesical incompleto, in-
capacidade de iniciar ou interromper a micção, sem falar no aparecimento de
incontinências, dada a lesão sofrida pelos centros responsáveis pela emissão
dos sinais inibitórios.
A bexiga neurogênica é classificada de acordo com o nível de lesão. O con-
trole medular da micção fica localizado entre S2 a S4, na medula espinhal. Le-
sões acima do nível do controle da micção ocasionam bexigas neurogênicas
não flácidas, divididas em reflexa ou não inibida. A bexiga reflexa é quando
há uma lesão completa, acima do controle da micção, que leva a comprome-
timento motor e sensitivo. A bexiga não inibida é quando, durante o processo
de enchimento vesical, as contrações para eliminação da urina não são inibi-
das, levando à urgência miccional ou incontinência urinária.
As lesões abaixo do controle medular da micção suscitam bexigas neuro-
gênicas flácidas, divididas em autônoma, atônica (sensitiva) e paralítico-mo-
tora. A bexiga autônoma tem a sua ocorrência associada à choque medular,
interrompendo o arco-reflexo. A bexiga atônica (sensitiva) se dá quando ocor-
re uma lesão no corno superior da medula espinhal. Já a bexiga paralítico-mo-
tora é quando a lesão ocorre no neurônio ou nervo responsável pelo controle
do músculo detrusor.
Aspectos clínicos e diagnósticos
Para que seja oferecido um tratamento adequado, conforme a necessidade
do indivíduo, é de extrema importância que o profissional de saúde realize uma
avaliação minuciosa. A avaliação deve ser geral, contemplando um histórico
completo sobre sintomas pregressos e atuais do indivíduo, abordando cirur-
gias realizadas, doenças do trato urinário e intestinal, função neurológica e se-
xual, histórico da micção, queixas miccionais, medicamentos em uso, fatores
hereditários, bem como presença de dor, febre, infecção e hematúria.
No exame físico, o profissional foca na anatomia pélvica e no sistema neuro-
lógico, na sensibilidade e nos reflexos urogenitais, além de testes de função es-
fincteriana e do assolho pélvico. Também são aplicados testes mentais, de força
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 43
SER_FISIO_FISCUGO_UNID2.indd 43 04/05/2021 12:39:25
e de sensação (dermátomos sacrais), no intuito de verificar condições neuroló-
gicas que contribuem para alterações na micção. Para pacientes que possuem
lesões na medula espinhal, é importante verificar o nível da lesão, se é completa
ou incompleta, sem esquecer do tônus e da sensação da extremidade.
Entre os sintomas apresentados pelos indivíduos acometidos pela bexiga
neurogênica, os principais são de esvaziamento incompleto da bexiga, perda
de urina em pequena ou grande quantidade e infeções do trato urinário com
frequência. Exames solicitados pelo médico, como a radiografia contratada
logo após a micção, auxiliam no diagnóstico preciso, assim como o uso de son-
da, de modo a medir a pressão interna da bexiga e aferir a quantidade de urina,
e de exames como ultrassonografia, cistografia e urodinâmico.
Após o diagnóstico, é necessário que o indivíduo realize o tratamento ade-
quado com base no tipo de bexiga neurogênica apresentado. Pode ser neces-
sário o uso de medicamentos, cirurgias e a fisioterapia, uma vez que o trata-
mento ideal deve buscar solucionar o problema. Contudo, nos casos em que
não for possível, as ações devem oferecer uma melhor qualidade de vida para o
indivíduo. O tratamento para bexiga neurogênica consiste em preservar a fun-
ção renal, fornecer baixa pressão no armazenamento da urina, melhorar a ca-
pacidade de armazenamento e trabalhar na prevenção de possíveis infecções.
O tratamento fisioterapêutico é de extrema importância para as disfunções
vesicoesfínctero-perineais. O tratamento fisioterapêutico para a bexiga neu-
rogênica não inibida pode se valer dos exercícios de Kegel para estimular a
contração da musculatura do assoalho pélvico. Esses exercícios auxiliam o indi-
víduo na melhora da força muscular, colaborando para uma melhor resistência
uretral. O biofeedback, associado à eletromiografia, fisioterapia miofascial no
assoalho pélvico e terapia comportamental, também é uma técnica que o fisio-
terapeuta pode utilizar no tratamento.
A fim de estimular o reflexo para a micção, o tratamento fisio-
terapêutico para a bexiga neurogênica reflexa também
pode empregar técnicas de percussão, de amassa-
mento e de tracionamento do pelos púbicos. No
tratamento da bexiga neurogênica autônoma, o
fisioterapeuta usa exercícios que estimulam a con-
tração isométrica dos músculos que fazem parte do
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 44
SER_FISIO_FISCUGO_UNID2.indd 44 04/05/2021 12:39:25
assoalho pélvico e abdominais. O biofeedback, a acupuntura e a terapia com-
portamental também podem ser aproveitadas.
Em relação ao tratamento para bexiga atônica (sensitiva) e paralítica mo-
tora, o fisioterapeuta realiza técnicas que provocam o aumento da pressão
intravesical, como a manobra de Valsalva, estímulo de tosse, exercícios de con-
tração muscular isométrica e isotônica do abdômen, iliopsoas, glúteo e para-
vertebrais, no intuito de provocar a micção, além da acupuntura, da eletroesti-
mulação, do biofeedback e dos exercícios de Kegel.
Prolapso urogenital
O prolapso urogenital, também denominado prolapso genital ou prolapsos
dos órgãos pélvicos (POP), é uma consequência do desequilíbrio entre os me-
canismos que sustentam e suspendem os órgãos pélvicos em sua posição nor-
mal, ocasionando o deslocamento, no sentido caudal, de uretra, bexiga, útero,
alças intestinais e reto através da vagina, ocorrendo em diferentes graus. Mu-
lheres são acometidas por esse problema de saúde em todo o mundo, porém,
o prolapso quase nunca resulta em morbidade e mortalidade, embora o im-
pacto negativo na qualidade de vida da mulher seja significativo.
A ocorrência do prolapso pode estar associada a alguma alteração congê-
nita, que contribui para o enfraquecimento dos aparelhos de suspensão e sus-
tentação, e também ao aumento crônico advindo da pressão intra-abdominal.
A multiparidade é o principal fator para o aparecimento dos prolapsos, dadas
as alterações hormonais na musculatura lisa e no tecido conjuntivo pélvico,
que sofrem um afrouxamento na gestação.
Todavia, mulheres que não tiveram gestação (nulíparas) também têm chan-
ces de desenvolvimento dos prolapsos, em especial as que praticam exercícios
físicos de alta intensidade, que podem aumentar a pressão intra-abdominal e
acarretar em algum prolapso. Estudos sugerem que mulheres negras e asiá-
ticas têm menor risco do desenvolvimento de prolapsos, enquanto mulheres
hispânicas possuem maior risco, algo que pode ser explicado pelas diferenças
anatômicas e pela composição das fibras de colágeno.
Os prolapsos urogenitais são afecções exclusivas para indivíduos do sexo
feminino e que podem acometer a vagina, nas suas paredes anterior e pos-
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 45
SER_FISIO_FISCUGO_UNID2.indd 45 04/05/2021 12:39:25
terior, e o útero, no ápice da vagina. Em outras situações, pode haver mais
de uma combinação de áreas acometidas, entretanto, o segmento em que
há um número maior de casos são as afecções da parede anterior da vagina,
nas quais, em geral, a bexiga desce no sentido caudal, pela vagina, também
conhecido como cistocele. Já o prolapso apical se dá quando o útero ou o
fundo da vagina sofrem protrusão, enquanto parte do intestino delgado e
o reto sofrem protrusão devido ao prolapso da parede posterior da vagina.
Classificação dos prolapsos genitais
Os prolapsos urogenitais são classificados pelo sistema de Baden-Walker e
pelo International Continence Society (ICS) de acordo com o introito vaginal e o
compartimento genital. O prolapso em relação ao introito vaginal é caracterizado
conforme o grau. O prolapso de primeiro grau se dá quando o órgão prolapsado
não alcança o introito da vagina; o de segundo grau acontece quando os órgãos
prolapsados se exteriorizam de forma parcial através do introito vaginal; e o pro-
lapso de terceiro grau ocorre quando o órgão que sofreu o prolapso se exterioriza
de maneira total. A classificação baseada no sistema de Baden-Walker, explicada
no Quadro 1, é de fácil execução, embora pouco empregada na prática clínica.
QUADRO 1. CLASSIFICAÇÃO DE BADEN-WALKER
GRAU EXAME FÍSICO
0 Sem prolapso
1 Prolapso até metade da vagina
2 Prolapso até o hímen
3 Prolapso até o meio do caminho entre o hímen e o prolapso completo
4 Prolapso completo
Fonte: BADEN; WALKER, 1972. (Adaptado).
A classificação do ICS utiliza o sistema de quantificação do prolapso dos
órgãos pélvicos (Pelvic Organ Prolapse Quantification System- POP-Q). O POP-Q
examina os prolapsos por meio de medidas e pontos específicos de suporte
dos órgãos pélvicos da mulher. Em posição ortostática, a mulher examinada
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 46
SER_FISIO_FISCUGO_UNID2.indd 46 04/05/2021 12:39:25
executa algum esforço a fim de se realizar o mapeamento da anatomia vaginal.
O anel do hímen é utilizado como ponto fixo de referência, denominado como
o ponto zero. As estruturas localizadas acima desse ponto fixo são classifica-
das com um valor negativo, e as estruturas abaixo do ponto fixo recebem um
valor positivo. O Quadro 2 traz os pontos de referência adotados para realizar
as medidas.
QUADRO 2. PONTOS DE MEDIDAS NO POP-Q
Ba – O ponto de maior prolap-
Aa – Ponto na parede a 3 cm C – Lábio anterior do colo ute-
so da parede anterior entre o
acima do anel himenal. rino ou cúpula da vagina.
ponto Aa e o ponto C.
GH – Hiato genital. Distância
PB – Corpo perineal. Distância
entre o meio do meato ure- TVL – Comprimento total da
entre o meio do orifício e a
tral e a carúncula himenal vagina.
carúncula himenal posterior.
posterior.
Ap – Ponto na parede pos- Bp – O ponto de maior prolap-
terior a 3 cm acima do anel so da parede posterior entre D – Fundo do saco posterior.
himenal. o ponto Ap e o ponto D.
Fonte: BUMP, 1996, p. 13. (Adaptado).
Bp
Ba
Aa
Ap TVL
GH PB
Figura 3. Localização anatômica dos pontos de medida Fonte: AUGS, 2017.
A classificação dos prolapsos urogenitais também pode se fundamentar a
partir do compartimento genital envolvido. Quando o prolapso está localizado
no compartimento anterior da vagina, ele é denominado de cistocele, uretro-
cele ou cistouretrocele. Quando o prolapso está no compartimento apical, é
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 47
SER_FISIO_FISCUGO_UNID2.indd 47 04/05/2021 12:39:26
denominado uterino (uterocele), fórnice posterior (enterocele) ou prolapso de
cúpula vaginal pós-histerectomia. Agora, se o prolapso está localizado no com-
partimento posterior da vagina, é denominado de retocele.
Anatomia
Cistocele Prolapso uterino Retocele
normal
Útero Bexiga Útero
Bexiga
Reto
Vagina Reto
Figura 4. Prolapso segundo o compartimento genital. Fonte: Shutterstock. Acesso em: 23/03/2021.
A cistocele acontece em decorrência de lesão da fáscia vesicovaginal e/ou perda da
fixação da fáscia vesicovaginal ao arco tendíneo. Com isso, a bexiga, não sustentada
em sua posição normal, se desloca no sentido caudal para a vagina. Os sintomas rela-
tados pelas mulheres são de sensação de peso ou desconforto na região da genitália
externa, aliviados ao se deitar e menos evidentes pela manhã, porém, o desconforto
se intensifica ao ficar por muito tempo em ortostatismo (de pé). A dispaurenia e a dor
durante a relação sexual também são sintomas associados a esse prolapso. Na cisto-
cele, o sinal mais comum é o da exteriorização de uma “bola” na vagina, que pode se
apresentar também em repouso e aumentar conforme o esforço.
Os ligamentos laterais (cardinais), posteriores (uterossacros) e anteriores
(pubovesicocericais) oferecem suporte para o colo uterino e para a cúpula da
vagina. Complicações nesse suporte, advindas de traumatismos no parto e/
ou de cirurgias pélvicas, podem favorecer o aparecimento do prolapso apical.
Esse prolapso pode incluir o útero, com ou sem enterocele. O prolapso uterino
é quando o útero se desloca, no sentido caudal, através da vagina.
O Manual de orientação: uroginecologia e cirurgia vaginal, editado em 2010
pela Federação Brasileira das Associações de Ginecologia e Obstetrícia (Febras-
go), classifica em três graus o prolapso uterino:
• o prolapso de primeiro grau acontece quando o órgão prolapsado não
atinge o introito vaginal;
• o prolapso de segundo grau é ocasionado quando o órgão prolapsado se
exterioriza de forma parcial pelo introito vaginal;
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 48
SER_FISIO_FISCUGO_UNID2.indd 48 04/05/2021 12:39:27
• o prolapso de terceiro grau é quando o órgão prolapsado se exterioriza
todo através do prolapso genital.
ASSISTA
O vídeo Experiência Conecta GO – Prolapso Genital traz
uma discussão da Febrasgo relativa à atenção à saúde e
cuidados nas desordens do assoalho pélvico, com enfo-
que no prolapso genital.
Os sinais e sintomas apresentados são sensação de peso ou desconforto,
com sensação de uma “bola” na genitália externa, dispaurenia, sangramento
pelo contato com roupa e disfunção sexual. Como na cistocele, os sintomas
são aliviados ao deitar-se e pela manhã e pioram quando a mulher fica por
muito tempo em pé. O prolapso da cúpula vaginal ou eritrocele pode acontecer
durante o procedimento de histerectomia, ou outra cirurgia pélvica, através da
redução das estruturas de suporte. Os sintomas são os mesmos apresentados
pela cistocele e pelo prolapso uterino. A enterocele se dá quando o intestino
delgado se desloca em direção à cúpula vaginal por conta de um defeito na
fáscia endopélvica, colocando o peritônio em contato direto com a vagina. Ela
também tem o seu aparecimento mais comum após a histerectomia.
O prolapso da parede posterior da vagina, denominado de retocele, acon-
tece quando o enfraquecimento da fáscia retovaginal e de seus pontos de
fi xação próximos aos músculos elevadores do ânus, desencadeia a herniação
do reto. Na retocele, também há lesão do centro tendíneo do períneo, que dá
suporte suplementar para os órgãos do assoalho pélvico. Os sinais e sinto-
mas comumente apresentados são similares aos dos outros prolapsos, com
a sensação de peso e desconforto na região da vagina, exteriorização de uma
“bola” pela vagina, sangramento devido ao atrito com tecidos, dispaurenia,
disfunção sexual e dificuldade durante a evacuação. E em algumas mulheres,
a retocele pode ser assintomática.
Tratamento dos prolapsos urogenitais
O tratamento para os prolapsos urogenitais engloba uma série de fatores, vis-
to que os sintomas advindos dessas complicações afetam a saúde física e mental,
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 49
SER_FISIO_FISCUGO_UNID2.indd 49 04/05/2021 12:39:27
bem como a vida sexual e social, gerando consequências negativas impactantes
na qualidade de vida das mulheres. O tratamento médico pode ser através de cor-
reções cirúrgicas, com o uso de técnica de implantes ou uso de telas, e o uso de
medicamentos conforme a necessidade. O tratamento conservador, indicado nos
casos mais leves e moderados, se aplica quando há educação em saúde sobre a
importância de adoção de um estilo de vida saudável e da fisioterapia.
Em primeiro lugar, é necessário que o fisioterapeuta saiba quais os tipos de
prolapsos, o compartimento afetado e o grau desse prolapso. Quanto ao grau, o
fisioterapeuta se pauta na classificação dos estágios do prolapso segundo o POP-
-Q, a fim de padronizar a sua intervenção e contribuir para comparação entre os
pacientes. Nos casos leves (estágio I) e em alguns casos moderados (estágio II),
segundo a classificação do POP-Q, a fisioterapia também pode ser adotada, como
preconizado por Palma (2009) em Aplicações clínicas das técnicas fisioterapêuticas
nas disfunções miccionais e do assoalho pélvico.
Para que o fisioterapeuta trace a sua conduta, ele faz uma detalhada anamne-
se englobando idade, número de gestações e partos, cirurgias, medicamentos em
uso, doenças diagnosticadas pelo médico, hábitos de vida e o que acreditar ser
pertinente para o tratamento. No exame visual da região acometida, verifica se há
presença de cicatrizes, edemas e escoriações, além da coloração da pele da região
da genitália e da avaliação da musculatura do assoalho pélvico. Os objetivos do
tratamento fisioterapêutico para os prolapsos urogenitais aumentam a força, a ri-
gidez e o suporte da musculatura do assoalho pélvico. Auxiliar na prevenção, para
que esse prolapso não progrida para um estágio negativo mais avançado, sendo
necessária a cirurgia, contribui para a melhora dos sintomas apresentados pelo
indivíduo em tratamento, bem como o adiamento ou até o fim da necessidade de
procedimento cirúrgico.
A partir da avaliação e dos objetivos traçados, o fisioterapeuta planeja a progra-
mação de intervenção, com técnicas envolvendo exercícios para fortalecimento
da musculatura do assoalho pélvico, como os exercícios propostos por
Kegel, que oferecem à mulher uma conscientização e apren-
dizado para o controle dessa musculatura. Os exercícios se-
rão orientados para que o indivíduo realize a contração
da musculatura do assoalho pélvico por três segundos e
depois relaxe por três segundos, podendo ser associados à
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 50
SER_FISIO_FISCUGO_UNID2.indd 50 04/05/2021 12:39:27
estimulação elétrica por cones introduzidos na vagina, que funcionam como “hal-
teres” dos músculos do assoalho pélvico. Conforme a musculatura melhora sua
força muscular, a “carga” do cone vaginal aumenta.
O biofeedback também é uma técnica a ser utilizada, seja pela palpação fisiote-
rapêutica na vagina ou pelo equipamento introduzido na vagina, capaz de medir a
força de contração da musculatura. Com a resposta do biofeedback, a mulher em
tratamento compreende de que forma deve ser feita a contração da musculatura.
Dispositivos como anéis e pessários também podem ser utilizados no intuito de
fornecer suporte às estruturas e diminuir sintomas de dor e desconforto. O fisio-
terapeuta também deve educar a mulher sobre a importância de adoção de um
estilo de vida saudável, sejam mulheres já com prolapsos ou que não possuam
tal afecção. É de extrema importância que o fisioterapeuta trabalhe em ações de
educação em saúde para a população referentes à promoção e prevenção dos
prolapsos urogenitais.
Terapia por Exercícios para
Pessário Cirurgia
biofeedback assoalho pélvico
Figura 5. Opção de tratamento para prolapsos urogenitais. Fonte: Shutterstock. Acesso em: 23/03/2021.
EXPLICANDO
Segundo o dicionário Priberam, um pessário é um dispositivo que se
introduz na vagina para suster o útero descido ou, a exemplo do dia-
fragma, impedir a entrada dos espermatozoides no útero. Em síntese, o
pessário é aproveitado para fins terapêuticos, contraceptivos e farma-
cêuticos, por meio de remédios de uso tópico.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 51
SER_FISIO_FISCUGO_UNID2.indd 51 04/05/2021 12:39:28
Incontinência urinária e tratamento fisioterapêutico
Incontinência urinária
A continência faz referência à fisiologia adequada de controle da urina e das
fezes que permite a consciência do momento e local apropriados para eliminar
urina e fezes. A queixa da perda de urina, de forma involuntária, está relaciona-
da ao enfraquecimento ou lesão dos músculos responsáveis pelo controle da
micção, os músculos do assoalho pélvico e esfíncter uretral. Tal condição, de
complicações na musculatura, gera a incontinência urinária (IU).
A função urinária é comanda pelo cérebro e pela bexiga. A bexiga, respon-
sável por armazenar a urina até o momento adequado para sua eliminação, é
formada por musculatura lisa, que fica relaxada de forma a contribuir para o
enchimento. O colo da bexiga é responsável pelo fechamento e abertura da
uretra e, durante a fase de enchimento, ele se mantém fechado junto com a
musculatura do esfíncter ao redor da uretra, evitando a perda da urina.
No momento em que a parede da bexiga tiver atingido o seu limiar de
enchimento, distendendo a sua parede, os receptores sensoriais de esti-
ramento encaminham o estímulo mictório ao cérebro e a bexiga tem uma
inibição refl exa, gerada pelo nervo hipogástrico, junto com a inibição do
esfíncter externo, gerada pelo nervo pudendo, de forma a manter a urina
dentro da bexiga até o comando cerebral. Através das fibras nervosas do
parassimpático, o ato refl exo sai do cérebro e retorna à bexiga pelo nervo
pélvico, estimulando a contração do músculo detrusor. Ao mesmo tempo, o
esfíncter da uretra relaxa para que haja a micção.
A IU afeta a saúde física, mental, emocional e social de homens e mulheres
em todo mundo, comprometendo de forma negativa a sua qualidade de vida.
As IU são classificadas em IU de esforço (IUE), bexiga hiperativa (incontinência
urinária de urgência), incontinência mista e incontinência por transbordamen-
to. A IUE é a incontinência mais comum no público do sexo feminino e aconte-
ce quando o músculo detrusor não se contrai como deveria e a pressão vesical
excede a pressão da uretra, acarretando em perda urinária através da
uretra. O sintoma mais apresentado é a queixa da perda de urina
ao realizar algum tipo de esforço, como tossir, espirrar, praticar
exercício físico ou mudança de peso.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 52
SER_FISIO_FISCUGO_UNID2.indd 52 04/05/2021 12:39:28
Incontinência de esforço Incontinência de urgência Incontinência por transbordamento
Aumento da pressão devido
ao estresse Devido à contração Devido ao bloqueio da uretra
(músculos do assoalho involuntária da bexiga
pélvico fracos)
Figura 6. Tipos de incontinência urinária mais comuns. Fonte: Shutterstock. Acesso em: 23/03/2021.
A IUE pode ser consequente da hipermobilidade da uretra e do colo vesical,
quando as estruturas responsáveis por manter a posição adequada da uretra e
do colo vesical sofrem algum tipo de lesão. A deficiência do mecanismo esfinc-
teriano intrínseco da uretra, devido ao tônus diminuído da uretra, é outro fator
que contribui para o desenvolvimento da IUE. O tecido conjuntivo da mulher e o
envelhecimento também são fatores que contribuem para a ocorrência da IUE,
cujos principais fatores que a pressupõem são:
a) Parto: o tipo de parto e número de gestações pode ocasionar lesão no
tecido de sustentação ou suspensão dos órgãos pélvicos;
b) Aumento da paridade: forte contribuinte para o enfraquecimento do as-
soalho pélvico, além do risco de lesão, que pode gerar secção e estiramento de
músculos e nervos, desarranjo na estrutura do tecido conjuntivo e fáscias, alte-
rando a anatomia e contribuindo para perda de urina;
c) Estrogênio: a deficiência desse hormônio leva a atrofia muscular, ligamen-
tar, da mucosa uretral e também da vascularização periuretral, que diminui a
pressão da uretra para o seu fechamento;
d) Traumatismos pélvicos: seja por fratura ou sinfisiotomia, podem lesar as
estruturas de sustentação e suspensão do assoalho pélvico;
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 53
SER_FISIO_FISCUGO_UNID2.indd 53 04/05/2021 12:39:28
e) Cirurgias ao redor do colo vesical e pélvicas radicais: podem causar
lesões na região esfincteriana e uretral, fibrose parauretral pós-operatória e fa-
lência em elevar ou abaixar a junção uretrovesical;
f) Outros fatores: ser da raça branca, constipação intestinal, tabagismo, obe-
sidade e ocupações que exigem grau elevado de esforço.
A bexiga hiperativa ou incontinência urinária de urgência são sinônimos uti-
lizados quando há presença de urgência urinária, podendo ter ou não inconti-
nência urinária, e na ausência de infecção ou doenças do trato urinário, em geral
acompanhada do aumento da frequência urinária e da noctúria. Nessa situação,
o músculo da bexiga começa a se contrair de forma involuntária, ocasionando
urgência de urinar mesmo com volume de urina baixo. Os sintomas apresenta-
dos relatam vários episódios de vontade de urinar e difícil de controlar, perda
involuntária de urina logo após a vontade de urinar e acordar várias vezes para
urinar. Tais complicações geram impacto negativo sobre a qualidade de vida e
o indivíduo com bexiga hiperativa tende a se isolar, sentir vergonha, ansiedade,
depressão e baixa autoestima.
Essas contrações involuntárias do detrusor são qualificadas em idiopática,
com contrações não inibidas do detrusor na fase de enchimento da bexiga e sem
causa definida para que isso ocorra, e em neurogênica, com a hiper-reflexia do
detrusor. Nessa situação, além das contrações não inibidas, há uma lesão neu-
rológica associada, com disfunção no arco reflexo sacral, córtex cerebral e/ou de
outros centros neurológicos responsáveis pelo controle voluntário e involuntá-
rio da atividade vesical, tendo como consequência o relaxamento do esfíncter da
uretra de forma involuntária e abrupta. Os fatores de predisposição ao desen-
volvimento da bexiga hiperativa podem estar relacionados ao próprio processo
de envelhecimento, aumento da próstata, diabetes, declínio cognitivo, decorren-
te de doenças do sistema nervoso, como doença de Alzheimer, consumo de café
e álcool, que estimulam a poliúria e a polaciúria, e a constipação intestinal.
A incontinência urinária mista é a associação da IUE com a hipera-
tividade do detrusor. Os indivíduos com essa afecção apre-
sentam, além da perda urinária aos esforços, contrações
não inibidas do detrusor. Um exame urodinâmico define
se é uma incontinência mista, confirmando se há perda
sincrônica aos esforços junto com contrações não inibi-
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 54
SER_FISIO_FISCUGO_UNID2.indd 54 04/05/2021 12:39:29
das do músculo detrusor. Para o tratamento, o ideal é que seja tratada primeiro
a hiperatividade, e se os sintomas da IUE persistirem, mesmo com a melhora do
quesito da hiperatividade, o procedimento cirúrgico é o mais indicado.
A incontinência por transbordamento é quando a pressão intravesical ex-
cede a pressão uretral, ligando-se à distensão vesical, em virtude da ausência
da atividade do músculo detrusor. Encontrada em indivíduos com lesão neu-
rológica, após a bexiga estar completamente cheia ocorre a perda urinária,
porém o músculo detrusor não consegue se contrair para eliminar o líquido
da bexiga. Sua ocorrência se dá em bexigas espásticas e atônicas e, no seu
tratamento, é necessária a utilização de medidas de suporte por meio da re-
dução de medicação que aumente os tônus do esfíncter da uretra ou que
diminua a contratilidade vesical.
Tratamento fisioterapêutico para as incontinências
O tratamento conservador para IU inclui fisioterapia, medicamentos, mudan-
ças de hábito de vida e terapia comportamental. O tratamento primário para as
IU é a fisioterapia e, nos casos em que houver maior necessidade, o procedimento
cirúrgico. A fisioterapia visa reeducar as contrações da musculatura do assoalho
pélvico e, para tanto, o fisioterapeuta realiza uma anamnese minuciosa do indiví-
duo, a fim de delimitar seus objetivos e condutas pertinentes para cada caso. Na
avaliação, o fisioterapeuta se atenta ao tônus muscular do assoalho pélvico em re-
pouso, à propriocepção e à qualidade da contração muscular, à contração e relaxa-
mento correto dos músculos do assoalho pélvico, além de averiguar se há atuação
de músculos sinergistas e antagonistas, bem como grau de força muscular.
O tratamento fisioterapêutico indicado para as IU emprega o treinamento
muscular do assoalho pélvico (TMAP), terapia comportamental, exercícios de Ke-
gel, terapia com o uso de cones e biofeedback, a fim de permitir que as mulheres
vejam a contração muscular durante o exercício. A estimulação elétrica, ao produ-
zir hipertrofia muscular, normaliza a atividade reflexa do trato urinário inferior e
aumenta a circulação para os músculos. O fisioterapeuta, a partir do diagnóstico
do tipo de IU, traça as condutas mais pertinentes. Difundida pelos fisioterapeutas,
o TMAP é uma abordagem que representa o padrão-ouro de intervenção para a
IUE e enfatiza que o indivíduo faça uma série de contrações e relaxamento da mus-
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 55
SER_FISIO_FISCUGO_UNID2.indd 55 04/05/2021 12:39:29
culatura do assoalho pélvico, de modo
a fortalecer a musculatura importante
para a continência urinária.
O biofeedback consiste numa téc-
nica com vários estímulos empregados
para o condicionamento da musculatu-
ra. É um aparelho formado por um ele-
trodo de superfície ativo, eletrodo terra
e um monitor que, conectado ao múscu-
lo com seus sensores colocados sobre a
pele, aumenta a resposta fisiológica e a converte em informações significativas,
visuais e auditivas. Como provoca uma resposta, gera uma motivação no indivíduo
em tratamento, além de contribuir para a atividade muscular do assoalho pélvico.
O tratamento pode ser utilizado nas IUE, incontinência mista e na bexiga hipera-
tiva, de forma a ensinar o indivíduo a atingir a contração voluntária do detrusor.
A terapia comportamental é utilizada em todos os tipos de incontinência por
auxiliar o indivíduo, mediante o autoconhecimento, a solucionar os problemas e
dificuldades, contando também com o apoio da educação em saúde sobre a ana-
tomia e fisiologia do assoalho pélvico, explicando sobre a sua incontinência e a
importância da participação do indivíduo na melhora do seu quadro. A eletroes-
timulação é um recurso que gera estímulo elétrico na vagina ou no reto com uma
corrente de baixa frequência, funcionando como exercício muscular para aumen-
tar o tônus muscular, o fluxo sanguíneo e a pressão intrauretral. É uma modalida-
de indicada para IUE, bexiga hiperativa e IU mista, todavia, segundo Girão (2015),
o profissional seleciona os parâmetros de estimulação elétrica a partir do objetivo
de aplicação.
Os cones vaginais são dispositivos em formato de cone, numerados de 5 a 9 e
com peso entre 20 e 100 g, tidos como um método seletivo, dada a capacidade de
recrutar fibras do tipo I, de contração lenta. Antes de iniciar o tratamento, o fisiotera-
peuta avalia qual o peso ideal para o início do tratamento e, para isso, a paciente fica
com o cone na vagina por um minuto em posição ortostática, sendo utilizado o cone
com o peso que a paciente conseguir manter. Para o treinamento, a paciente retém
o cone dentro da vagina por 15 minutos, duas vezes ao dia. Com o aumento da força
de contração muscular, o cone pode ser trocado para um de peso maior. Ainda con-
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 56
SER_FISIO_FISCUGO_UNID2.indd 56 04/05/2021 12:39:30
forme Girão, a técnica também pode ser associada a exercícios musculares. Nessa
associação, a paciente realiza de 8 a 12 contrações musculares e três séries durante
a execução dos exercícios, sendo uma terapia indicada para o tratamento da IUE.
Incontinência anal e constipação intestinal
Incontinência anal e tratamento fisioterapêutico
A incontinência fecal (IF), ou incontinência anal, é a perda involuntária de
conteúdo advindo do reto, como gases e fezes, e também quando há incapa-
cidade de esperar o momento mais conveniente para a evacuação. Para que
a continência anal ocorra de forma fisiológica, a musculatura esfincteriana do
ânus, músculos do assoalho pélvico, devem trabalhar em forma integrada, em
conjunto com o reflexo inibitório retoanal, havendo ainda sincronia com a ca-
pacidade, a sensibilidade, a complacência retal, a consistência das fezes e o
tempo de trânsito intestinal. Todos esses fatores cooperam para que ocorra
a continência fisiológica anal. Assim, alterações em um ou mais desses com-
ponentes favorecem o desenvolvimento da IF, de acordo com o exposto por
Oliveira, em artigo para o JBG – Jornal Brasileiro de Gastroenterologia em 2006.
As fezes são armazenadas no reto. Quando esse conteúdo fecal aumenta de
quantidade, o reto sofre distensão e ocorre o relaxamento reflexo do músculo
esfíncter anal interno, a fim de que o conteúdo fecal passe do reto para o canal
anal. Através da mucosa presente na parede do ânus, é feita a percepção do
conteúdo fecal e de sua consistência. Então, em condições fisiológicas normais,
o indivíduo finaliza o processo de defecação ou pode adiá-la. Nessa situação,
pela contração voluntária do esfíncter externo e pelo elevador do ânus, o con-
teúdo fecal é deslocado para o reto, sendo armazenado até uma condição ade-
quada para a defecação, como apontado por Barbosa, na dissertação Avaliação
da qualidade de vida e das estratégias de enfrentamento em idosos com incontinên-
cia fecal, defendida em 2006.
A prevalência da IF traz valores similares para indivíduos do gênero masculi-
no e feminino. Contudo, as mulheres apresentam maior chance de desenvolver
a IF por causa das lesões obstétricas no momento do parto, como a ruptura
do esfíncter. Fatores como anormalidade adquiridas (hemorroida, fístula, pro-
lapso retal, fratura pélvica), distúrbios funcionais (diarreia crônica, doenças do
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 57
SER_FISIO_FISCUGO_UNID2.indd 57 04/05/2021 12:39:30
intestino irritável, doença inflamatória intestinal, má absorção, desordem físi-
cas, desordem psiquiátrica), problemas neurológicos (diabetes, quimioterapia,
cirurgia espinhal, esclerose múltipla, demência, acidente vascular cerebral, tu-
mor) e doenças congênitas (espinha bífida, ânus imperfurado, defeito cloacal,
mielomeningocele, meningocele) contribuem para a IF.
Barbosa classifica a IF em dois tipos. Na incontinência sensorial, há perda
fecal sem a autopercepção, enquanto na incontinência motora o indivíduo per-
cebe o desejo de evacuar, mas não consegue impedir a perda. Quanto ao tipo
de material perdido, as fezes podem ser classificadas em: líquidas, pastosas ou
sólidas, e flatos. Os sintomas iniciais da IF incluem o agravamento da falta de
controle da defecação nas fezes líquidas, sólidas e nos gases. Num grau mais
avançado, além da perda das fezes, a IF apresenta prurido, irritação da pele da
região perianal e infecções do trato urinário, podendo ainda ter seus sintomas
associados à IU, prolapsos dos órgãos pélvicos (reto e bexiga), hemorroidas,
fístula retovaginal e hábitos intestinais alterados. Indivíduos com IF são impac-
tados negativamente na sua saúde física, mental e social, gerando inseguran-
ça, depressão, isolamento social, diminuição da autoestima e angústia.
O tratamento fisioterapêutico para a IF é pautado por uma avaliação minu-
ciosa, com histórico completo definindo as queixas e investigando possíveis
fatores ou eventos que tenham sido agravantes para o desenvolvimento da
IF, como cirurgias, diabetes e quimioterapia. É importante também que seja
destacado se o indivíduo já realizou algum tratamento, se obteve respostas
positivas ou não, se faz uso de medicamento e, se sim, qual. O exame físico
também investiga alterações na pele, coloração, cicatrizes, hematomas e ede-
mas. A partir da avaliação, o fisioterapeuta traça os seus objetivos e adota a
intervenção mais adequada para a necessidade do indivíduo.
O TMAP também pode ser utilizado, uma vez que ele trabalha de forma
efetiva na melhora da força muscular, resistência e coordenação. O
uso do biofeedback pela fisioterapia tem como objetivo fortalecer
e coordenar a função do assoalho pélvico de forma e
esfíncter, podendo ser associado aos exercícios do
TMAP de modo a contribuir para o fortalecimento
da musculatura. A eletroestimulação também pode
ser empregada, pois recruta de forma passiva as mus-
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 58
SER_FISIO_FISCUGO_UNID2.indd 58 04/05/2021 12:39:30
culaturas do assoalho pélvico e dos esfíncteres. A teoria comportamental e
práticas de prevenção e promoção à saúde por meio da educação em saúde
também são utilizadas a fim de melhorar a saúde do indivíduo acometido e
transmitir conhecimento à sociedade.
Constipação intestinal
A constipação intestinal, conhecida como “prisão de ventre” e “intestino
preso”, não é uma doença, mas um sintoma cuja manifestação pode indicar a
presença de alguma doença, o que requer uma investigação médica. O trans-
torno acomete a população a nível mundial, em indivíduos de ambos os sexos,
tendo uma prevalência maior para mulheres e nas diversas faixas etárias, mas
com frequência maior em idosos, dada a perda da mobilidade, a fraqueza mus-
cular do abdômen e da pelve e o uso de medicações.
A constipação é marcada por dificuldade de defecar, sensação de evacua-
ção incompleta, evacuações esporádicas, esforço para conseguir eliminar as
fezes, fezes mais endurecidas, longos períodos de tentativa para evacuar e, em
algum desses períodos, não conseguir evacuar. Caso o indivíduo apresente me-
nos de três evacuações na semana, pode ser considerado que ele tenha uma
constipação intestinal.
A etiologia da constipação é classificada em primaria, secundária e terciária. A
primária está relacionada a funcionalidade, complicações motoras e obstruções
mecânicas. Já a secundária está relacionada a doenças metabólicas e neuroló-
gicas, ao passo que a terciária é causada pelo uso de medicamentos por tempo
prolongado e/ou inadequado, dentre outras causas, elencadas no Quadro 3.
QUADRO 3. ETIOLOGIA DA CONSTIPAÇÃO INTESTINAL
Síndrome do colón irritável, uso crônico de laxantes, megacólon, ali-
mentação inadequada, lesões neurológicas, comportamento sedentá-
Motoras rio, desequilíbrio hidroeletrolítico, hipotireoidismo, efeitos colaterais
de medicamentos (antiácidos, antiespasmódicos, diuréticos, analgési-
cos, anticonvulsivantes e antidepressivos).
Câncer de cólon, compressão extrínseca, estenoses (divertículo ou
Mecânicas
pós-isquemia), retocele, pós-operatório, megacolón, fissura anal e
(obstruções)
hemorroidas.
Diabetes mellitus, hipotireoidismo, hipercalcemia, hipercalemia, hi-
Metabólicas
pomagnesemia, uremoa, intoxicação por metais pesados.
Miopáticas Amiloidose, escleodermia.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 59
SER_FISIO_FISCUGO_UNID2.indd 59 04/05/2021 12:39:30
Parkinson, lesão da medula, tumor na medula, doença cerebrovascu-
Neuropáticas
lar, esclerose múltipla.
Dietética Dietas, perda de líquido, pouca fibra, anorexia.
Depressão, sexo, idade, fatores socioeconômicos, doença articular
Outros fatores degenerativa, neuropática autonômica, déficit cognitivo, imobilidade,
doença cardíaca.
Fonte: DANTAS, 2004, p. 265. (Adaptado).
Quanto aos aspectos fisiopatológicos, a constipação pode ser de trân-
sito normal, quando as fezes estão mais endurecidas ou o indivíduo não
consegue evacuar de forma satisfatória, sendo o tipo de constipação mais
frequente. A constipação de trânsito lento, mais comum em mulheres e
jovens, está associada à falta de atividade muscular, dor abdominal, fla-
tulências e urgência fecal. A constipação devido a doenças do ato evacua-
tório, por seu turno, acontece por disfunções na musculatura do assoalho
pélvico e no esfíncter anal.
A partir do diagnóstico médico de constipação intestinal, o fisioterapeu-
ta traça condutas de intervenção. Vale destacar que o profissional fisiotera-
peuta deve estar atento às queixas do paciente e se ele apresentar recla-
mações referentes a uma possível constipação. É de suma importância que
o fisioterapeuta o oriente a procurar um médico para demais providências
e, após o diagnóstico, iniciar o tratamento. Uma abordagem de extrema im-
portância é a da educação em saúde, visando orientar a comunidade sobre
a constipação intestinal de forma a prevenir e promover saúde.
Na anamnese, o fisioterapeuta observa questões sobre antecedentes
pessoais, cirurgias, traumas, uso de medicamentos, hábitos intestinais an-
teriores, frequência e consistência das fezes, presença de
dor e em quais locais, eliminação de flatos, dificuldade
para urinar, ingestão de alimentos e líquidos, bem como
a prática de atividade física. Já no exame fí-
sico, são examinados aspecto da pele, al-
terações sensoriais e/ou motoras, pre-
sença de fissuras, coloração, edema e
tônus do esfíncter anal. Após a avalia-
ção detalhada, o fisioterapeuta planeja
seus objetivos de tratamento e condutas.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 60
SER_FISIO_FISCUGO_UNID2.indd 60 04/05/2021 12:39:30
As técnicas de massagem na região do abdômen, com movimentos circu-
lares em sentido horário, contribuem para a motilidade intestinal, contri-
buindo para a evacuação.
O treino adequado da musculatura pélvica, através de exercícios e da
teoria comportamental, gera conhecimento sobre a musculatura da região
e o controle sobre ela, assim como o uso do biofeedback conscientiza e
coordena a contração muscular e relaxamento. A eletroestimulação trans-
cutânea também pode ser utilizada, mas sem esquecer das orientações
quanto à importância da ingestão de água e fibras e da prática da ativida-
de física para melhora da motilidade intestinal e treinamento da postura
durante a evacuação, de forma a não dobrar o cólon ao se sentar, favore-
cendo uma evacuação mais fisiológica.
Prostatectomias
A próstata é uma glândula do sistema reprodutor masculino localizada logo
abaixo do colo da bexiga, ao redor da uretra e acima da musculatura do as-
soalho pélvico. Na região posterior da próstata, está o reto e, nas laterais, há
contato com a musculatura elevadora do ânus. Essa glândula, em condições
anatômicas normais, pesa cerca de 20 g e, conforme a idade do indivíduo, apre-
senta tamanhos diferentes, em especial na adolescência, período em que mais
se desenvolve, atingindo a maturidade na fase adulta.
A estrutura é constituída por duas partes, uma glandular, responsável pela
produção do líquido que protege e nutre os espermatozoides que formam o
sêmen, e outra muscular que, graças à inervação oriunda do plexo pélvico, se
contrai de forma involuntária na ejaculação. O componente glandular da prós-
tata é dividido em três zonas:
a) Zona de transição: correspondente a 10% do tamanho da próstata, se
localiza na porção interior, envolvendo a uretra;
b) Zona central: se localiza logo após a zona de transição. O ducto ejacula-
tório se encontra nessa estrutura;
c) Zona periférica: correspondente a 70% da próstata, está localizada na
região posterior da próstata, próxima ao canal do reto, e equivale à região que
o médico realiza o exame de toque para sentir o tamanho da próstata.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 61
SER_FISIO_FISCUGO_UNID2.indd 61 04/05/2021 12:39:30
Bexiga
Sínfise púbica
Via deferente
Uretra
Corpo esponjoso
Ânus
Bulbouretral Corpo cavernoso
Musculatura do
assoalho pélvico Epidídimo
Próstata Abertura uretral
Testículo
Vesícula seminal
Figura 7. Anatomia do órgão reprodutor masculino e da próstata. Fonte: Shutterstock. Acesso em: 23/03/2021.
Conforme Palma, a próstata é responsável pela produção de parte do sê-
men e o líquido produzido pela glândula é alcalino, sendo composto por cálcio,
íons de citrato e de fosfato, enzimas como a de coagulação e o antígeno pros-
tático específico (PSA), responsáveis por tornar esse fluido nutrido e oferecer
motilidade aos espermatozoides, contribuindo para a fertilidade masculina.
Assim, para que a ejaculação ocorra, é necessário que um mecanismo muscu-
lar seja acionado a fim de que o sêmen siga o trajeto da uretra até sua elimi-
nação. Durante o processo, as fibras musculares da próstata e o músculo do
esfíncter da bexiga se contraem, fechando a parte superior da uretra, evitando
que o sêmen entre dentro da bexiga. Na micção, os músculos localizados na
zona central da próstata se contraem e fecham os ductos seminais, para que a
urina não entre na próstata.
Prostatectomias e tratamento fisioterapêutico
A próstata tem um papel primordial na função sexual e urinária do homem.
Com o avançar da idade, a próstata tende a aumentar de tamanho, possibilitan-
do que, em alguma faixa etária, se desenvolva alguma disfunção, como o câncer
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 62
SER_FISIO_FISCUGO_UNID2.indd 62 04/05/2021 12:39:30
de próstata e a hiperplasia benigna da próstata, complicações que interferem na
continência urinária, visto que o aumento da próstata comprime a uretra e faz com
que a urina retorne para a bexiga, dificultando a eliminação pela uretra.
Hiperplasia
Normal
prostática benigna
Bexiga
Urina
Urina
Próstata Aumento
normal da próstata
Uretra Compressão
normal da uretra
Figura 8. Próstata em condições normais e hiperplasia prostática benigna. Fonte: Shutterstock. Acesso em: 23/03/2021.
No tratamento de câncer de próstata, o procedimento mais indicado é a
prostatectomia, que remove toda a próstata e os gânglios linfáticos circundan-
tes. Em relação aos homens com hiperplasia benigna de próstata – aumento da
próstata devido ao envelhecimento, mas não maligno, embora tenha sintomas
similares ao câncer de próstata –, é realizada a prostatectomia parcial, remo-
vendo apenas a parte da próstata que bloqueia o fluxo de urina.
A depender da extensão do procedimento, a função sexual fica prejudicada
pelo feixe vásculo-nervoso, responsável pela inervação e ereção peniana, de
acordo com o escrito por José em artigo para a revista Atualidades médicas em
2018, sem falar na função urinária, que poder levar ao desenvolvimento de
incontinência urinária no pós-operatório da prostatectomia. A incontinência
pode durar poucos dias ou se prolongar, porém, com o tratamento adequado,
o indivíduo volta a ter continência.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 63
SER_FISIO_FISCUGO_UNID2.indd 63 04/05/2021 12:39:30
A prostatectomia radical tem abordagens distintas, adotadas pelo médico
urologista segundo o caso clínico do paciente. A prostatectomia radical, com
abordagem retropúbica, é o padrão-ouro das prostatectomias, sendo uma in-
tervenção empregada quando o câncer se espalhou para além da próstata,
acometendo os gânglios. Nesse procedimento, a próstata em si e os gânglios
linfáticos ao redor da próstata são removidos.
Outra modalidade de abordagem é a prostatectomia com preservação dos
nervos, quando o câncer ainda não atingiu os nervos. Entretanto, há situações
em que os nervos são retirados por estarem entrelaçados ao tecido canceroso.
Caso os nervos sejam retirados, o homem tem a função erétil comprometida,
uma vez que esses nervos são responsáveis pela inervação da musculatura
peniana e pela ereção.
A prostatectomia laparoscópica pode ser assistida por robô ou com o mé-
dico realizando cortes pequenos para inserir a câmera e fazer o procedimento,
porém, no caso robótico, o cirurgião controla os braços do robô pelo computa-
dor para fazer a retirada da próstata. A abordagem de prostatectomia perineal
é usada quando a remoção dos linfonodos e nervos não for necessária, sendo
adotada quando não houver necessidade de abordagem retropúbica.
Em decorrência da prostatectomia, lesões nos esfíncteres responsáveis
pela continência urinária podem ocasionar incontinência urinária. O tratamen-
to mais indicado para a incontinência urinária após a prostatectomia é o tra-
tamento conservador, que engloba a fisioterapia e terapia medicamentosa. A
fisioterapia se vale das técnicas como da terapia comportamental, treino da
musculatura do assoalho pélvico e também eletroterapia, orientações e reedu-
cação postural, como listado no Quadro 4.
CONTEXTUALIZANDO
No artigo Biofeedback associado ou não a outras intervenções fisiote-
rapêuticas em pacientes com incontinência urinária pós prostatectomia
radical, publicado na revista Fisioterapia Brasil em 2018, Alessandra
Rodrigues e Patrícia Zaidan fazem uma revisão sistemática para verificar
a eficácia do biofeedback em relação a outras intervenções fisioterapêuti-
cas em pacientes prostatectomizados com incontinência urinária.
Antes de traçar as condutas apropriadas para o indivíduo, o fisioterapeuta
faz uma avaliação minuciosa de histórico atual e pregresso, medicamentos em
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 64
SER_FISIO_FISCUGO_UNID2.indd 64 04/05/2021 12:39:31
uso, hábitos de vida, cirurgias, doenças e demais informações pertinentes, de
modo a ter uma anamnese completa. No exame físico, o fisioterapeuta se aten-
ta à força muscular do assoalho pélvico, à presença de cicatrizes e/ou edema
e à coloração da pele. Depois da avaliação e delineamento dos objetivos do
tratamento, o fisioterapeuta adota as modalidades de tratamento de acordo
com a necessidade.
QUADRO 4. INTERVENÇÕES FISIOTERAPÊUTICAS NO TRATAMENTO DE PÓS-OPERATÓRIO
DE PROSTATECTOMIA
Educar o indivíduo quanto ao conhecimento sobre pelve, musculatu-
ra, bexiga, uretra e próstata, bem como de sua atual condição e das
estratégias adotadas no seu tratamento. São dadas orientações para
Terapia Comporta-
exercícios em domicílio e para preencher o diário miccional (intervalo
mental
miccional, volume de urina, noctúria, poliúria, presença de perda uriná-
ria, urgência urinária ou qualquer outro episódio miccional) para fins de
acompanhamento fisioterapêutico.
Treino da muscu- Orientação para que o indivíduo realize contrações voluntárias, em
latura do assoalho posição estática. Com sua progressão, os exercícios são combinados a
pélvico exercícios ativos como caminhadas, agachamentos, bola, dentre outros.
Realizada no canal anal, na região do períneo. O fisioterapeuta dá o
comando para que o indivíduo, ao sentir a corrente elétrica, contraia
Eletroterapia
a musculatura anal. A intensidade da corrente elétrica é conforme a
sensibilidade.
Correção e orientação postural, de forma que a musculatura se man-
Reeducação pos- tenha alongada, não gerando tensão na região do períneo. O fortaleci-
tural mento muscular do corpo como um todo e alongamentos também são
realizados para adoção de uma postura correta.
Fonte: PALMA, 2009, p. 206-207. (Adaptado).
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 65
SER_FISIO_FISCUGO_UNID2.indd 65 04/05/2021 12:39:31
Sintetizando
Nesta unidade, observou-se que aprendizagem sobre a etiologia e o qua-
dro clínico das disfunções em urologia e gineco-obstetrícia são de extrema
importância para que o fisioterapeuta determine os objetivos e o tratamento
adequado para a disfunção apresentada. Dessa forma, antes de adentrar no
estudo da disfunção vesicoesfínctero-perineal, com ênfase na bexiga neu-
rogênica e no tratamento fisioterapêutico, foi apresentado o conhecimento
sobre o controle da micção. Também foram estudados a etiologia, os tipos,
a classificação, os estágios, sinais e sintomas dos prolapsos urogenitais, bem
como das incontinências urinária e fecal.
A respeito da constipação intestinal, ela não se trata de uma doença, mas
de um sintoma associado a alguma doença, cuja etiologia e classificação é
dividida em primária, secundária e terciária. O fisioterapeuta deve se atentar,
durante a sua avaliação, para determinar objetivos e os tipos de tratamento
fisioterapêuticos que podem ser realizados para melhorar a vida do indiví-
duo. Portanto, o conhecimento exposto auxilia o fisioterapeuta a fazer uma
avaliação detalhada do indivíduo, de modo a traçar seus objetivos de trata-
mento e condutas a serem realizadas.
Para finalizar a unidade, abordou-se o conhecimento sobre a anatomia da
próstata, função, localização, importância para a função sexual e urinária do
homem e as consequências do aumento de seu tamanho com o avançar da
idade, o que pode resultar numa hiperplasia benigna ou num câncer de prós-
tata. O tratamento para a disfunção, a prostatectomia, bem como suas mo-
dalidades de abordagem também foram apresentadas, assim como a inter-
venção fisioterapêutica no tratamento de pós-operatório da prostatectomia.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 66
SER_FISIO_FISCUGO_UNID2.indd 66 04/05/2021 12:39:31
Referências bibliográficas
AUGS – AMERICAN UROGYNECOLOGIC SOCIETY. POP-Q Tool. Silver Spring
(MD), 2017. Disponível em: <https://www.augs.org/patient-services/pop-q-
-tool/>. Acesso em: 23 mar. 2021.
BADEN, W. F.; WALKER, T. A. Genesis of the vaginal profile: a correlated classifi-
cation of vaginal relaxation. Clinical Obstetrics and Gynecology, v. 15, n. 4, p.
1048-1054, dec. 1972. Disponível em: <https://journals.lww.com/clinicalobgyn/
Citation/1972/12000/Genesis_of_the_Vaginal_Profile__A_Correlated.20.aspx>.
Acesso em: 23 mar. 2021.
BARBOSA J. M. M. Avaliação da qualidade de vida e das estratégias de en-
frentamento em idosos com incontinência fecal. 2006. 115 f. Dissertação
(Mestrado) – Programa de Pós-Graduação em Ciências da Reabilitação, Escola
de Educação Física, Fisioterapia e Terapia Ocupacional, Universidade Federal de
Minas Gerais, Belo Horizonte, 2006. Disponível em: <https://repositorio.ufmg.br/
bitstream/1843/MSMR-72CJ95/1/disserta__o_juliana_magalh_es_machado.pdf>.
Acesso em: 23 mar. 2021.
BUMP, R. C, et al. The standardization of terminology of female pelvic organ pro-
lapses and pelvic floor dysfunction. American Journal of Obstetrics and Gyne-
cology, [s.l.], v. 175, n. 1, p. 10-17, jul. 1996. Disponível em: <http://2015.iuga.org/
wp-content/uploads/workshops/ws15_rbump.pdf>. Acesso em: 23 mar 2021.
DANTAS, R. O. Diarreia e constipação intestinal. Medicina, Ribeirão Preto, v. 37,
n. 3/4, p. 262-266, dez. 2004. Disponível em: <https://www.revistas.usp.br/rmrp/
article/view/506>. Acesso em: 23 mar 2021.
EXPERIÊNCIA Conecta GO - Prolapso Genital. Postado por FEBRASGO (1 h 33
min. 24 s.). son. color. port. Disponível em: <https://www.youtube.com/watch?-
v=KJv4-H3XUzI>. Acesso em: 23 mar. 2021.
FEBRASGO – FEDERAÇÃO BRASILEIRA DAS ASSOCIAÇÕES DE GINECOLOGIA E
OBSTETRÍCIA. Manual de orientação: uroginecologia e cirurgia vaginal. São
Paulo, 2015. Disponível em: <http://professor.pucgoias.edu.br/SiteDocente/
admin/arquivosUpload/13162/material/UROGINECOLOGIA%20-%20FEBRAS-
GO%202010.pdf>. Acesso em: 23 mar. 2021.
FOZZATTI, M. C. M. et al. Impacto da reeducação postural global no tratamento da incon-
tinência urinária de esforço feminina. Revista da Associação Médica Brasileira, São
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 67
SER_FISIO_FISCUGO_UNID2.indd 67 04/05/2021 12:39:31
Paulo, v. 54, n. 1, jan./fev. 2008, p. 17-22. Disponível em: <https://www.scielo.br/scie-
lo.php?script=sci_arttext&pid=S0104-42302008000100015&lng=pt&nrm=iso&tlng=-
pt>. Acesso em: 23 mar. 2021.
GIRÃO, M. J. B. C. et al. Tratado de uroginecologia e disfunções do assoalho
pélvico. Barueri, SP: Manole, 2015.
JOSÉ, W. R. Tratamento de disfunção erétil em paciente submetido a prostatecto-
mia radical para tratamento de câncer de próstata com uso de ondas de choque
lineares (Renova ®). Atualidades médicas, São Paulo, v. 2, n. 3, p. 97-100, 2018.
KAVIA, R. B. C.; DASGUPTA, R.; FOWLER, C. J. Functional imaging and the central
control of the bladder. The Journal of Comparative Neurology, v. 493, n. 1, p.
27-32, dec. 2005.
OLIVEIRA, L. Incontinência fecal. JBG – Jornal Brasileiro de Gastroenterologia,
Rio de Janeiro, v. 6, n. 1, jan./mar. 2006, p. 35-37.
PALMA, P. C. R. Aplicações clínicas das técnicas fisioterapêuticas nas disfun-
ções miccionais e do assoalho pélvico. Campinas: Personal Link Comunica-
ções, 2009.
PESSÁRIO. In: Dicionário Priberam da Língua Portuguesa, [s.l.], [s.d.]. Disponível
em: <https://dicionario.priberam.org/pess%C3%A1rio>. Acesso em: 23 mar. 2021.
RODRIGUES, A.; ZAIDAN, P. Biofeedback associado ou não a outras intervenções
fisioterapêuticas em pacientes com incontinência urinária pós prostatectomia
radical. Fisioterapia Brasil, Petrolina (PE), v. 19, n. 4, 2018, p. 555-560. Disponí-
vel em: <https://portalatlanticaeditora.com.br/index.php/fisioterapiabrasil/arti-
cle/view/911/pdf>. Acesso em: 23 mar. 2021.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 68
SER_FISIO_FISCUGO_UNID2.indd 68 04/05/2021 12:39:31
UNIDADE
3 DOR
PELVE-PERINEAL,
DISFUNÇÕES
GÊNITO-SEXUAIS
E DO ASSOALHO
PÉLVICO E PERÍODO
GESTACIONAL
SER_FISIO_FISCUGO_UNID3.indd 69 04/05/2021 12:38:27
Objetivos da unidade
Apresentar a etiologia e tratamento da dor perineal e das disfunções
gênito-sexuais;
Abordar as disfunções do assoalho pélvico na infância;
Compreender o período gestacional e o puerpério.
Tópicos de estudo
Dor pelve-perineal e tratamento Abordagem interdisciplinar
interdisciplinar no tratamento dos distúrbios do
Etiologia da dor pelve-perineal assoalho pélvico infantil
Tratamento interdisciplinar
Período gestacional e puerperal
Disfunções gênito-sexuais Diagnósticos da gravidez e
Distúrbios de excitação, alterações fisiológicas da gravidez
distúrbios do orgasmo e distúrbios Tipos de parto e puerpério
sexuais, caracterizados pela dor
Tratamento fisioterapêutico
Distúrbios do assoalho pélvico
em Pediatria e abordagem
interdisciplinar
Fisiopatologia, epidemiologia e
classificação das alterações vesico-
esfíncter-perineais na infância
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 70
SER_FISIO_FISCUGO_UNID3.indd 70 04/05/2021 12:38:27
Dor pelve-perineal e tratamento interdisciplinar
A pelve é uma estrutura óssea localizada na parte inferior do tronco e possui
duas bases: uma maior, onde os órgãos abdominais estão localizados, e a base
menor, onde ficam a bexiga, a vagina e o reto. Suas principais funções são de pro-
teger os órgãos internos da cavidade pélvica, administrar a transmissão do peso
advindo do tronco para os membros inferiores e também ser o local de fixação
para os músculos do tronco e dos membros inferiores.
Entretanto, ainda na pelve, a região entre as coxas é denominada períneo.
Essa área corresponde à parte inferior da saída da pelve. Seu formato é seme-
lhante a um diamante, que segue o trajeto da genitália externa e o ânus. A região
do períneo, com os músculos, ligamentos, membranas e tendões, é responsável
por sustentar as estruturas dos sistemas urogenital e gastrointestinal. Além dis-
so, essa região representa um importante componente para as funções fisiológi-
cas da micção, defecação, relação sexual e do parto.
A dor pélvica e no períneo é um sintoma comumente apresentado por mu-
lheres. Devido à localização e função da pelve e do períneo, lesões, traumas,
infecções e outras doenças podem gerar dor nessas regiões. Tal dor envolve uma
sensação multidimensional, atingindo componentes sensoriais e emocionais. No
entanto, devemos considerar que existem diversas causas para o desenvolvi-
mento de dor na pelve e no períneo.
Assim, é de extrema importância uma abordagem interdisciplinar de cuida-
dos ao indivíduo que apresente dor pelve-perineal. Além disso, vale ressaltar
que qualquer dor nessa região por mais de seis meses é definida como dor pel-
ve-perineal crônica. O fisioterapeuta, juntamente com os demais profissionais
da saúde, poderá abordar e tratar as dores advindas dessa situação, contribuin-
do para a melhora do quadro álgico e uma melhor qualidade de vida.
Etiologia da dor pelve-perineal
A dor na região pélvica-perineal é, por vezes, subnotificada ou até mesmo
não reconhecida. Trata-se de uma dor multifatorial, que pode ser ignorada nos
seus primeiros sintomas, e é mais comum em mulheres de cor branca, sepa-
radas, divorciadas ou viúvas. Esse fato pode ocorrer porque ainda existe em
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 71
SER_FISIO_FISCUGO_UNID3.indd 71 04/05/2021 12:38:28
nossa sociedade um “tabu” quanto à região onde estão localizados os órgãos
sexuais e urinários (na região do períneo), gerando receio, vergonha ou cons-
trangimento em relatar sobre sua sintomatologia.
Williams e Craig (2016) definem a dor como “uma experiência angustiante
associada a uma lesão tecidual atual ou potencial com componentes senso-
riais, emocionais, cognitivos e sociais”. Dessa forma, a dor pode ser classifica-
da em aguda, funcionando como um reflexo de proteção para o organismo,
de forma a evitar que ocorra uma lesão e/ou, no caso da ocorrência de lesão,
que se torne um dano tecidual ainda maior. Além de aguda, a dor ainda pode
ser classificada em crônica, quando é advinda de reações musculoesqueléticas
e psicocomportamentais, persistindo por um período longo de tempo. Outra
possibilidade de classificação é de acordo com o mecanismo, o tempo, a topo-
grafia e somática-visceral.
QUADRO 1. CLASSIFICAÇÃO DA DOR
• Dor por nocicepção: devido a lesão de tecidos que não são nervosos e
pela ativação dos nociceptores;
Mecanismo
• Dor neuropática: devido a lesão ou doença do sistema nervoso
somatossensorial.
• Dor aguda;
Temporal
• Dor crônica.
• Dor no segmento cefálico;
• Dor na região torácica;
Topografia • Dor na região abdominal;
• Dor nos membros superiores;
• Dor nos membros inferiores.
• Dor somática: advinda da periferia do corpo, como a pele, músculos e
Somática-visceral articulações, e também dos tecidos de suporte;
• Dor visceral: advinda das vísceras.
Fonte: Elaborado pela autora.
Sabe-se que identificar com precisão a localização da dor pélvica é compli-
cado, pois os órgãos pélvicos estão localizados muito próximos uns aos outros
e a inervação desses órgãos é realizada pelo mesmo nervo: o hipogástrico. A
bexiga, a parte terminal dos ureteres, cólon sigmoide, reto, útero, ová-
rios e tubas uterinas não possuem receptores de dor, assim, os
mesmos nervos somáticos que inervam a pele são responsá-
veis por emitir as fibras sensoriais dos órgãos pélvicos, o que
dificulta a localização da dor.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 72
SER_FISIO_FISCUGO_UNID3.indd 72 04/05/2021 12:38:28
Esclarecendo um pouco mais a respeito das dores, devemos considerar a
dor pélvica aguda quando o indivíduo apresenta a menos de três meses. Já a
dor pélvica cíclica é aquela associada ao período do ciclo menstrual, enquan-
to a dor pélvica crônica, por sua vez, é aquela que persiste por mais de seis
meses, podendo interferir nas atividades rotineiras e se estender para além
da pelve. Tanto as dores pélvicas agudas quanto as crônicas podem ter a sua
principal causa por fatores ginecológicos ou não ginecológicos. Dessa forma, é
válido mencionar que a dor pélvica aguda, por causas ginecológicas, pode ser
causada por:
• Doenças inflamatórias pélvicas: a mulher poderá apresentar, como
queixas, febre, corrimento vaginal, sangramento vaginal anormal em pouca
quantidade e dispareunia;
• Dismenorreia: a mulher poderá apresentar queixa de cólica menstrual intensa
de forma cíclica, com repercussão gastrointestinal durante o período menstrual;
• Ruptura/torção do cisto ovariano: a mulher poderá apresentar abdome
agudo e irritação peritoneal;
• Endometrite após o parto ou aborto: a mulher poderá apresentar quei-
xa de sangramento, com presença ou não de corrimento fétido, e comprometi-
mento do seu estado geral de saúde.
Já a dor pélvica aguda, por causas não ginecológicas, pode ocorrer por:
• Apendicite: queixa de dor em região periumbilical, evoluindo para fossa
ilíaca direita, náuseas, vômitos, febre e comprometimento do seu estado geral
de saúde;
• Infecção/litíase urinária: o indivíduo poderá apresentar queixa de disú-
ria, polaciúria, poliúria, hematúria, dor lombar associada e comprometimento
geral do estado de saúde;
• Constipação intestinal e outras doenças intestinais: o indivíduo pode-
rá apresentar queixas de fezes ressecadas, ritmo de intestino lento
e/ou não diário, muco ou sangue nas fezes, diarreia, náuseas, vômi-
tos, febre e desidratação;
• Vasculopatia abdominal: o indivíduo pode-
rá apresentar dor intensa, por alguma situação de
aneurisma da aorta abdominal, trombose/isquemia,
tendo consequências no seu estado geral de saúde.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 73
SER_FISIO_FISCUGO_UNID3.indd 73 04/05/2021 12:38:28
Considerando agora a dor pélvica crônica por causas ginecológicas, sabemos
que ela pode surgir em função de:
• Endometriose: a mulher poderá queixar-se de dor cíclica principalmente no
período pré-menstrual, dificuldade para engravidar, histórico de endometriose
na família, dor que irradia da região lombossacra em direção ao ânus, presença
de diarreia e/ou constipação intestinal, mudança na consistência das fezes du-
rante o período pré-menstrual e sangramento nas fezes e na urina;
• Aderências pélvicas: a mulher poderá queixar-se de aumento da dor ao
realizar atividade física, prisão de ventre e dor ao tocar a região vaginal;
• Adenomiose: a mulher poderá queixar-se de dor cíclica, com cólicas inten-
sas, acompanhadas de fluxo sanguíneo anormal.
Contudo, a dor pélvica crônica por causas não ginecológicas pode ser desen-
volvida em função de:
• Constipação intestinal: o indivíduo poderá apresentar queixas de fezes
ressecadas, ritmo de intestino lento e/ou não diário, muco ou sangue nas fezes;
• Síndrome do intestino irritável: queixa de desconforto e/ou dor pélvica,
por pelo menos 12 semanas, que alivia com a defecação;
• Síndrome da bexiga dolorosa: o indivíduo poderá queixar-se de dor, pres-
são e/ou desconforto na região pélvica, que poderá estar associado com a ur-
gência e o aumento da frequência urinária;
• Lombalgia/síndrome miofascial: o indivíduo poderá queixar-se de dor
muscular, com identificação de pontos gatilhos;
• Violência: queixa de violência física e/ou sexual.
O principal encaminhamento para os serviços de saúde, em mulheres, ocorre
em razão da dor pélvica crônica. Essa dor pode ser ocasionada por diversos fa-
tores, com condições de associação à disfunção sexual, ansiedade e, até mesmo,
depressão. Assim, o tratamento de mulheres que apresentem dor pélvica deverá
ser realizado de forma mais efetiva no alivio da dor e melhora da qualidade de
vida. Entretanto, vale ressaltar que o manejo da dor, por meio da atuação de uma
equipe interdisciplinar, poderá contribuir para um tratamento eficiente, princi-
palmente em mulheres que apresentem as dores crônicas.
Diversas são as terapias que a equipe interdisciplinar poderá utilizar, tais
como: terapias comportamentais, técnicas de relaxamento, educação em saúde,
psicoterapia, terapia manual, massagem, aconselhamento sexual e fisioterapia.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 74
SER_FISIO_FISCUGO_UNID3.indd 74 04/05/2021 12:38:28
Figura 1. Massagem para dor pélvica. Fonte: Shutterstock. Acesso em: 09/04/2021.
Tratamento interdisciplinar
O tratamento do paciente que apresenta dor pélvica deverá ser interdisci-
plinar, envolvendo o conhecimento multidisciplinar. Por essa razão, é impor-
tante que os profissionais de saúde, incluindo o fisioterapeuta, estejam atuali-
zados e capacitados nos diversos conhecimentos sobre a saúde e a educação.
Considerando a etapa interdisciplinar, ressalta-se que o indivíduo é visto como
um todo. Nesse caso, a equipe deverá ser formada por profissionais das mais
diversas especialidades, envolvendo médico, psicólogo, nutricionista, enfer-
meiro, fisioterapeuta, terapeuta ocupacional, profissional de educação física,
assistente social e outros, conforme a necessidade do indivíduo em tratamen-
to. Cada um desses profissionais, de acordo com a sua especialidade, irá atuar
em conjunto, de forma a tratar as consequências da dor pélvica tanto no aspec-
to físico, quanto mental e social.
É importante lembrar que, por meio da abordagem integral, o resultado do
tratamento é otimizado, pois há uma soma das diversas terapêuticas a serem
empregadas. A partir dessa abordagem, é possível que os profissionais se reú-
nam para discussão do caso de cada paciente em tratamento e verifiquem pro-
váveis efeitos colaterais de medicamentos, facilitando a adequação, permitin-
do a reorganização do plano alimentar e da pratica de atividade física, de modo
que a alimentação e os exercícios contribuam para a melhora e o alivio da dor.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 75
SER_FISIO_FISCUGO_UNID3.indd 75 04/05/2021 12:38:29
O acompanhamento terapêutico, com apoio assistencial, também terá in-
fluência significativa no alivio da dor, principalmente por estar associado às
demais técnicas, capazes de proporcionar confiança e segurança ao paciente,
para tratar a dor pélvica-perineal que, por vezes, causa incapacitação. Além
disso e ainda com base na abordagem interdisciplinar, é válido considerar
que ela contribuirá para o autoconhecimento, pois o paciente será levado
a descobrir que diversos fatores poderão ter colaborado para o desenvolvi-
mento da sua dor pélvica-perineal, e para o conhecimento da anatomia pélvi-
ca e das interações entre os sistemas para a sua funcionalidade.
É importante destacar que, nesse processo de se autoconhecer, os
profissionais deverão estimular o paciente a perceber quais hábitos e/ou
ações contribuíram para o aparecimento da dor pélvica, a fim de juntos
terem condições de determinar o melhor tratamento para tal situação.
Ainda, devemos lembrar que os tratamentos, segundo a especialidade,
serão realizados individualmente. Todavia, as reuniões entre os diversos
profissionais, com ou sem a presença da mulher em tratamento, deverão
ser realizadas no intuito de juntos contribuírem com o tratamento integral
da dor pélvica-perineal.
O fisioterapeuta, como profissional integrante da equipe interdiscipli-
nar, possui papel primordial na melhora da dor e também contribui para
a autoestima, autoconfiança e qualidade de vida de mulheres acometidas
por essa situação. O principal objetivo do tratamento fisioterapêutico é a
reeducação motora e sensorial, contribuindo para que ocorram mudan-
ças físicas na musculatura, órgãos pélvicos e no sistema nervoso central,
proporcionando o alivio da dor pélvica-perineal. A condição comumente
apresentada por aquelas que sofrem com esse problema é a fraqueza da
musculatura do assoalho pélvico. No primeiro contato com a
mulher em tratamento, o fisioterapeuta deverá realizar uma
avaliação detalhada, de forma a conhecer toda a
história da paciente, atentando-se às informa-
ções, comportamento, atitudes apresentadas
ao falar sobre algum determinado assunto,
linguagem corporal, juntamente com expres-
são facial e mudança do timbre da voz.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 76
SER_FISIO_FISCUGO_UNID3.indd 76 04/05/2021 12:38:29
Todas essas informações contribuirão para
uma anamnese completa, possibilitando ao
fisioterapeuta realizar o seu diagnóstico de
forma correta e precisa. Contudo, o fisio-
terapeuta deverá observar se a paciente se
sente constrangida ao falar sobre determinado
assunto, como por exemplo questões sexuais, so-
ciais, lesões, traumas, entre outros. E, nessas situações, ofere-
cer um questionário que permita à mulher escrever as informa-
ções necessárias para a avaliação.
É importante que na anamnese sejam colhidas informações referentes ao
número de partos, antecedentes pessoais e cirúrgicos, medicamentos em uso,
histórico da dor (quando surgiu, localização, tipo de dor, irradiação e duração,
por exemplo), além de avaliar a intensidade da dor e quais exames comple-
mentares foram realizados.
Já no exame físico, a atenção deverá estar na realização de uma avaliação
postural completa e bem minuciosa, verificando alterações no quadril, rota-
ção e discrepância entre os membros inferiores. A amplitude de movimento
do quadril também deverá ser realizada junto com testes especiais, como por
exemplo o teste de Thomas e o de Patrick, e ainda verificar se há encurtamen-
to da musculatura de cadeia posterior. Considerando, então, a avaliação do
assoalho pélvico, o fisioterapeuta deverá visualizar se há presença de cicatri-
zes, fibrose e a coloração. Durante a palpação, será fundamental verificar se
há possíveis alterações anatômicas e musculares, testar a forçar muscular,
analisar e observar se há uso de musculatura acessória e distopias genitais
durante o esforço.
A partir da avaliação, o fisioterapeuta poderá traçar as suas condutas, no
intuito de aliviar a dor. Na dor pélvica-perineal crônica, o uso do calor gera efei-
tos analgésicos, devido à diminuição do tônus vasomotor, ao aumento do fluxo
sanguíneo e do metabolismo tecidual, além de contribuir com a diminuição da
inflamação nesses casos. Massagens, manipulação dos tecidos, tração manual,
exercícios terapêuticos e a reeducação postural contribuirão para a melhora
do tônus muscular, o aumento do fluxo sanguíneo e a flexibilidade muscular,
aliviando a dor.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 77
SER_FISIO_FISCUGO_UNID3.indd 77 04/05/2021 12:38:29
Há também uma outra alternativa de alívio da dor: a eletroterapia, que
possui um efeito terapêutico importante para o tratamento da dor pélvi-
ca-perineal. Sua corrente elétrica promove analgesia, contribuindo para
o alivio da dor durante a sessão e podendo se prolongar por um longo
período de tempo, em alguns casos, eliminando a dor pélvica-perineal.
É importante destacar que a eletroestimulação deverá ser realizada na
modalidade de baixa frequência, em no máximo 20 Hz, que será suficiente
para estimular o aumento da concentração de opioides, capazes de con-
tribuir para a analgesia. Lembrando que a corrente elétrica, advinda da
eletroestimulação, deverá ser aplicada o mais próximo possível da região
onde a dor está presente e com variação de 15 a 60 minutos de duração.
Figura 2. Eletroterapia. Fonte: Shutterstock. Acesso em: 09/04/2021.
É de extrema importância que o tratamento interdisciplinar
acompanhe toda a evolução do indivíduo e que os pro-
fissionais, de tempos em tempos, se reúnam para re-
latarem sobre a evolução do paciente e adequarem,
quando necessário, suas intervenções, de modo a
contribuir com a saúde integral do indivíduo.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 78
SER_FISIO_FISCUGO_UNID3.indd 78 04/05/2021 12:38:30
Disfunções gênito-sexuais
As disfunções sexuais são caracterizadas por alterações que comprome-
tem a capacidade de respostas aos estímulos sexuais ou de sentir prazer se-
xual. Ainda dificultam a capacidade de atingir o orgasmo, podem causar um
ato sexual doloroso, provocar falta de desejo sexual e/ou repulsa ao sexo. Nas
mulheres, elas poderão contribuir para falta de desejo e frequência sexual,
além de dificultar o orgasmo e causar a dispareunia, conforme mencionado
anteriormente. Outro fator que contribui para disfunção sexual na mulher é a
ejaculação rápida e disfunção erétil do seu parceiro.
Na décima edição da Classificação Internacional de Doenças (CID-10), o impulso
sexual excessivo foi incluído no “Manual de Diagnóstico e Estatística das perturba-
ções Mentais” (DSM IV), juntamente com as demais disfunções sexuais: transtorno
do desejo sexual, transtorno de excitação sexual, transtorno orgásmico e trans-
torno de dor sexual. Entretanto em 2013, a quinta edição uniu os transtornos do
desejo e de excitação sexual em uma única disfunção (interesse/excitação sexual).
Acrescido a tudo isso, a dificuldade de atingir o orgasmo e a dispareunia também
formaram uma só categoria (transtorno de dor gênito-pélvica à penetração).
O ciclo humano de resposta sexual pode ser dividido em alguns estágios, os
quais serão descritos de maneira mais detalhada na sequência.
O primeiro deles corresponde ao desejo ou à motivação para ter relação sexual,
que pode surgir através de algum estímulo visual, auditivo, olfatório e/ou de tato.
Através de mecanismos psiconeuroendócrinos, o impulso sexual é produzido.
O segundo estágio é de excitação, desencadeado por estímulos psicológi-
cos e/ou fisiológicos, começando a preparar o corpo para o ato sexual. Na mu-
lher, ocorre a vasocongestão (aumento da lubrificação vaginal e do tamanho
do clitóris, o útero se eleva e a vagina se expande) e no homem, o aumento de
fluxo sanguíneo leva à ereção, o pênis altera a sua cor e os testículos se elevam.
O terceiro corresponde à fase do orgasmo. Nas mulheres, a vagina atinge o
seu maior grau de expansão e aumentam as contrações, voluntárias e involun-
tárias, de vários grupos musculares. Já nos homens, através da contração da
uretra, dos vasos, das vesículas seminais e da próstata, a ejaculação acontece.
No entanto, em ambos haverá aumento da frequência cardíaca, temperatura
e pressão arterial.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 79
SER_FISIO_FISCUGO_UNID3.indd 79 04/05/2021 12:38:30
Agora no quarto estágio, temos a resolução, que está relacionada ao
alcance ou não do orgasmo. Considera-se que, na situação de não ocor-
rência, o homem ou a mulher podem sentir desconforto e/ou irritabilidade
por minutos ou horas. Porém, na situação onde o orgasmo foi atingido, a
resolução trará uma sensação de relaxamento e calma, com duração de 10
a 15 minutos. Nessa fase, a frequência cardíaca, a temperatura e a pressão
arterial retornam aos seus valores basais.
Se houver algum comprometimento em alguma dessas fases, poderá se
levantar a hipótese de que alguma disfunção esteja prejudicando a mulher
ou o homem. Doenças crônicas, como a diabetes e as doenças cardiovascu-
lares, a depressão, doenças neurológicas, alterações hormonais, alcoolismo,
uso de drogas, medicamentos do tipo antidepressivos, prolapso urogeni-
tais, religião, estresse, ansiedade, problemas no relacionamento, distorção
da imagem corporal, tabus, idade, trauma sexual, dentre outros fatores que
contribuem para que a mulher desenvolva algum tipo de disfunção gênito-
-sexual. Já nos homens, a prevalência de disfunção sexual é menor quando
comparada às mulheres. Isso signifi ca que, nos homens, as disfunções estão
relacionadas à ereção, ejaculação retardada e à ejaculação precoce. É de
extrema importância o conhecimento sobre esses distúrbios, para que se
possa oferecer um tratamento que contribua para o melhor desempenho
sexual, prazer e satisfação.
Distúrbios de excitação, distúrbios do orgasmo e
distúrbios sexuais caracterizados pela dor
Dentre as disfunções sexuais de distúrbios de excitação, distúrbio do or-
gasmo e distúrbios sexuais caracterizados pela dor, o distúrbio de excitação
é a queixa mais comum apresentada pelo público feminino em
todas as faixas etárias. Ele acontece quando a mulher tem difi cul-
dade de conseguir atingir a excitação e/ou mantê-la
durante a relação sexual. Esse fato ocorre devido
ao pouco ou nenhum desejo sexual que, em con-
sequência, irá gerar pouca lubrifi cação e vasocon-
gestão vaginal.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 80
SER_FISIO_FISCUGO_UNID3.indd 80 04/05/2021 12:38:30
O distúrbio de excitação pode acontecer de forma subjetiva, quando a mu-
lher não consegue sentir-se excitada por nenhuma modalidade de estímulo,
seja na genitália ou por meio de estímulos com vídeos eróticos, toques físicos
pelo corpo, beijos e carícias. Já o distúrbio de excitação de forma genital ocorre
quando a mulher se sente excitada frente a uma estimulação não genital, como
por exemplo por vídeos eróticos, mas ao ser tocada na genitália não consegue
ter resposta de excitação (comumente apresentado em mulheres em meno-
pausa). Vale lembrar que há outro meio desse distúrbio acontecer, que é de
forma combinada: a mulher não consegue responder a qualquer modalidade
de estímulo, sendo necessário o uso de lubrificantes e, mesmo assim, corre-se
o risco de o clitóris não conseguir aumentar de volume.
O distúrbio orgásmico está relacionado ao atraso, baixa frequência ou
ausência de se atingir o orgasmo. Ainda hoje, na nossa sociedade, muitas
mulheres não sabem se já atingiram o orgasmo. Assim, os fatores que contri-
buem para a ocorrência de distúrbios orgásticos são de desconforto da mu-
lher ao ser estimulada sexualmente, falta de educação sexual, distrofia vul-
var, diminuição do fluxo sanguíneo genital, doenças neurológicas, sensações
genitais prejudicadas, em razão do envelhecimento e também pela ausência
de diálogo com o seu parceiro.
Já o distúrbio sexual causado pela dor, também conhecido como transtorno
da penetração, está relacionado à dor gênito-pélvica, representada pelo vagi-
nismo e pela dispareunia. O vaginismo acontece quando os músculos da parede
da vagina se contraem de forma involuntária durante o ato sexual, muitas vezes
impedindo a penetração ou ocasionando dor durante o sexo. Enquanto a dis-
pareunia é uma dor que acontece durante a relação sexual, podendo acometer
tanto homens como mulheres. No distúrbio sexual causado pela dor, a pene-
tração vaginal durante o ato sexual sofre uma resistência para acontecer. Em al-
guns casos, não ocorre a penetração e em outros ela acontece, mas geralmente
acompanhada de muita dor, angústia e desconforto. É de extrema importância o
diagnóstico correto dessas disfunções, para que o tratamento seja efetivo.
Devemos ressaltar que a fisioterapia possui técnicas que auxiliam na me-
lhora da função sexual de mulheres e homens. Dessa forma, é importante o
conhecimento sobre os tratamentos fisioterapêuticos disponíveis para resol-
ver os problemas das disfunções sexuais.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 81
SER_FISIO_FISCUGO_UNID3.indd 81 04/05/2021 12:38:30
Tratamento fisioterapêutico
Antes de adentrar nas modalidades de tratamento fisioterapêutico para as
disfunções sexuais, retomaremos alguns termos e suas definições, de forma
que o fisioterapeuta possa se familiarizar e consolidar esse conhecimento:
a) Saúde sexual: dada pela integração das questões emocionais, somáticas
e sociais. Associa-se à oferta de uma melhor qualidade de vida, prazer e rela-
cionamento pessoal aos indivíduos, por meio do conhecimento sobre a sua se-
xualidade, sem riscos de gravidez indesejadas e de contaminação por alguma
doença sexualmente transmissível;
b) Disfunção sexual: acontece devido às alterações nos padrões de res-
posta ao ato sexual, que podem ser persistentes ou recorrentes, ocasionando
angústia e/ou sofrimento ao indivíduo. É necessário ter atenção com essa si-
tuação, principalmente quando o indivíduo relata que esse padrão de resposta
sexual acontece por mais de seis meses;
c) Desejo sexual: é quando o pensar no sexo se torna prazeroso, podendo
acontecer de forma espontânea, ao ter um estímulo físico, visual e ou auditi-
vo. O indivíduo tem uma sensação de bem-estar, tanto físico como mental, ao
pensar no sexo;
d) Dispareunia feminina: é a presença de dor vaginal durante a relação
sexual, com a penetração completa ou a tentativa dela;
e) Dispareunia masculina: é a presença de dor peniana durante a relação
sexual, podendo ser devido à vagina da parceira ou pelo próprio indivíduo, de-
vido algum trauma, sequela ou doença;
f) Vaginismo: é quando a penetração vaginal se torna impossibilitada, em
função de contração involuntária dos músculos da vagina. Nessa situação,
mesmo que a mulher apresente desejo sexual, o ato fica impossibilitado;
g) Dor vulvar: presença de dor na vulva e/ou ao seu redor;
h) Dor vaginal: presença de dor na parte interna da vagina.
Ao chegar ao setor de fisioterapia para tratamento de disfunções sexuais,
o indivíduo deverá passar pela avaliação criteriosa do fisioterapeuta, para que
sejam traçadas as condutas pertinentes ao seu quadro clinico. É importante
destacar que a avaliação deve contemplar a identificação, a história pregressa,
a função sexual, a análise postural e do assoalho pélvico.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 82
SER_FISIO_FISCUGO_UNID3.indd 82 04/05/2021 12:38:31
QUADRO 2. EXEMPLO DE QUESTÕES A SEREM ABORDADAS DURANTE A AVALIAÇÃO
FISIOTERAPÊUTICA NA DISFUNÇÃO SEXUAL
Nome: Idade: Gênero: Data da avaliação:
Estado civil: Religião: Escolaridade:
Diagnóstico médico: Diagnostico fisioterapêutico:
Início da vida sexual e relacionamentos sexuais:
Doenças: Exames complementares:
Medicamentos em uso: Gestações/partos:
Queixa principal:
Hábitos alimentares: Prática de atividade física:
Avaliação postural:
Avaliação da musculatura do assoalho pélvico:
Investigação quanto à queixa de disfunção sexual:
Nessa parte da avaliação, o fisioterapeuta deverá se atentar ao que dificulta o ato sexual e o que
o torna mais prazeroso. Questões que poderão ser abordadas: em qual posição, o(a) senhor(a)
sente mais dor? Em qual posição o(a) senhor(a) sente mais prazer? Consegue identificar o local
em que sente dor e/ou desconforto? A dor e/ou incomodo são em si ou no(a) parceiro(a)? O(A)
senhor(a) consegue conversar com o(a) seu(sua) parceiro(a) sobre esse desconforto durante o
ato sexual? O(A) senhor(a) sabe o que é orgasmo? O(A) senhor(a) sabe o que é excitação? O(A)
senhor(a) se sente desejado(a) pelo(a) seu(sua) parceiro(a)?
Frequência sexual (semanal): Sente-se satisfeito(a) sexualmente:
Fonte: BARACHO, 2018, p. 657-658. (Adaptado).
O fisioterapeuta também poderá utilizar questionários validados para com-
plementar a sua avaliação, em que poderá verificar a função e a satisfação
sexual. É importante que o fisioterapeuta adote uma postura respeitosa frente
ao paciente durante todo o processo de avaliação e de tratamento. Além disso,
ele deve ficar atento à linguagem corporal e à compreensão do paciente em
relação ao que está sendo falado, pois muitas pessoas não possuem conheci-
mento referente a sua sexualidade e muitos ainda acreditam que o ato sexual
possui somente a função de procriação.
Após a avaliação cuidadosa, o fisioterapeuta irá traçar os seus objetivos de
tratamento, bem como adotar a melhor terapia para o seu paciente. Contudo,
antes de iniciar o tratamento, é importante que o fisioterapeuta aborde a edu-
cação em saúde e a terapia comportamental, explicando sobre a sexualidade,
a sua importância, assim como a sua anatomia da região pélvica. Além disso,
é necessário destacar a importância do ato sexual para sua qualidade de vida,
autoestima, saúde física, mental e social.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 83
SER_FISIO_FISCUGO_UNID3.indd 83 04/05/2021 12:38:31
Pode-se considerar a terapia, envolvendo o uso do ultrassom terapêutico
na região perineal, efetiva para o alivio da dor, principalmente em mulheres
com vaginismo. Há também o biofeedback, que se mostra efetivo para treina-
mento da musculatura do assoalho pélvico, principalmente porque o seu uso
contribui para a conscientização da função muscular, pois proporciona que a
mulher em tratamento verifique sua força. Já a eletroestimulação poderá ser
utilizada para estimular o desejo sexual, excitação, aumento da lubrificação
vaginal e ainda pode estimular o orgasmo, por meio da harmonização mus-
cular. A corrente elétrica, no entanto, poderá ser aplicada em diferentes áreas
da vagina ou ânus, utilizando uma frequência de 5 Hz até 200 Hz (VALLINGA e
colaboradores, 2015).
Com relação ao uso da eletroterapia para a dispareunia e o vaginismo, o
intuito será a diminuição da dor e o relaxamento da musculatura do assoalho
pélvico. As correntes que ofereceram esse efeito são o TENS e a microcorrente.
Para tanto, os eletrodos poderão ser posicionados nos lábios maiores da vagi-
na e depois, com o alivio da dor, na vagina (VALLINGA e colaboradores, 2015).
A massagem na região perineal, através das técnicas de deslizamentos e
digitopressão, contribuirá para o alivio da dor, no vaginismo e na dispareunia,
além do relaxamento da musculatura. Entretanto, a dessensibilização, com o
toque e a penetração com eletrodos (desligados), contribuirão para o relaxa-
mento da musculatura do assoalho pélvico. É importante destacar que o tra-
tamento das disfunções sexuais deva ser acompanhado não
somente pelo fisioterapeuta e pelo médico responsável,
mas por uma equipe interdisciplinar, capaz de auxiliar no
tratamento do indivíduo como um todo, proporcionando
um cuidado integral.
CURIOSIDADE
A Federação Brasileira das Associações de Ginecologia
e Obstetrícia (FREBASGO) traz alguns podcasts sobre
sexualidade feminina. O conhecimento sobre as abor-
dagens práticas para as disfunções sexuais femininas é
muito bem definido, especialmente nessa entrevista com
a doutora Lúcia Alves da Silva Lara. Dessa forma, orien-
ta-se, como forma de complementar ao seu aprendizado,
que você estude esse material.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 84
SER_FISIO_FISCUGO_UNID3.indd 84 04/05/2021 12:38:31
Distúrbios do assoalho pélvico em Pediatria e abordagem
interdisciplinar
Neste momento, estudaremos sobre quais os principais tipos de distúrbios
do assoalho pélvico em Pediatria, a epidemiologia das incontinências urinárias
e a importância de uma abordagem multiprofissional ao cuidado da criança
que apresenta algum distúrbio do assoalho pélvico, bem como da contribuição
do fisioterapeuta nesse processo de tratamento.
As principais manifestações de distúrbios do assoalho pélvico em Pediatria
são de disfunção do trato urinário inferior, da constipação intestinal e da perda
urinária noturna, denominada enurese. É de extrema importância o diagnósti-
co desses distúrbios, pois se não forem tratadas corretamente e de forma mais
rápida, poderão desenvolver uma bexiga espessada e trabeculada, também
conhecida como bexiga de esforço. Outro ponto importante a ser investiga-
do durante o diagnóstico está relacionado a verificar se essas disfunções do
assoalho pélvico infantil estão associadas a fatores neurogênicos, como por
exemplo a mielomeningocele e agenesia de sacro (síndrome de Currarino).
Podemos citar ainda a incontinência fecal, que também pode acometer a
infância, principalmente em crianças com idade superior a quatro anos. Essa
situação pode estar associada à complicações anorretais, como por exem-
plo alguma anomalia no canal do ânus, o megacolo congênito e alterações
congênitas advindas da medula. O profissional deverá se atentar à queixa de
perda de fezes em crianças com essa idade, considerando que crianças com
mais de quatro anos já deverão ter adquirido a capacidade para controlar a
sua evacuação.
Dessa forma, o conhecimento sobre a etiologia e tratamento
das principais disfunções que acometem a população pediátri-
ca torna-se de extrema importância para que os profissionais de
saúde possam direcionar as suas ações de forma a tratar
essas complicações e contribuir para melhor qualidade
de vida dos pacientes. Sabe-se que tais complicações
afetam a autoestima da criança, além de provocar
isolamento e constrangimento tanto para as crianças
quanto para os pais.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 85
SER_FISIO_FISCUGO_UNID3.indd 85 04/05/2021 12:38:31
Fisiopatologia, epidemiologia e classificação das
alterações vesico-esfíncter-perineais na infância
A funcionalidade normal da micção depende da interação de componentes
neurais, como o cérebro, a ponte, a medula, os nervos periféricos somáticos
e autonômicos, o músculo do detrusor e da musculatura do assoalho pélvico.
Quando a criança é um recém-nascido, a micção é controlada por um reflexo
medular, sem a participação dos centros nervosos superiores. Nessa fase da
vida, ao atingir determinado volume de urina, a bexiga contrai para se esvaziar.
No entanto a partir dos seis meses de vida, a capacidade de armazenamen-
to de urina na bexiga começa a aumentar. Ao atingir os dois anos de idade, a
criança passa a perceber a urina e, nessa fase, a frequência miccional é de oito
a dez vezes por dia. Então, a partir dos dois anos, a criança começa a ter contro-
le sobre a micção, principalmente durante o dia, e, depois, ela também conse-
guirá ter o controle da micção noturna. Após essa etapa de controle miccional,
a criança atingirá o controle da sua evacuação. Geralmente, meninas atingem
primeiro esse controle. É importante destacar que não é recomendado o des-
fralde antes dos 18 meses de idade, pois o sistema nervoso ainda está imaturo.
Descoberto tudo isso, devemos ressaltar que a disfunção do trato urinário
inferior (DTUI) é a denominação dada para quando a criança apresenta um
conjunto de alterações nos padrões de funcionalidade do trato urinário infe-
rior durante a micção, podendo ser na fase de enchimento vesical, na fase de
esvaziamento vesical ou ainda em ambas as fases. Essas alterações poderão
resultar na urgência em urinar, na incontinência urinária durante o dia, na enu-
rese noturna e na manifestação de infecções recorrentes. Alterações neuroló-
gicas e anormalidades na anatomia pélvica da criança poderão contribuir para
a ocorrência da DTUI.
Alguns sintomas estão relacionados à fase de enchimento e/ou armazena-
mento vesical, que marca também o período em que o DTUI poderá ser classi-
ficado por hiperatividade vesical (em decorrência da sensibilidade aumentada
durante o enchimento vesical) ou poderá acontecer devido a contrações do
músculo detrusor de forma involuntária. Os sintomas apresentados serão de
aumento ou diminuição da frequência miccional, incontinência urinária diurna
e enurese.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 86
SER_FISIO_FISCUGO_UNID3.indd 86 04/05/2021 12:38:31
Sabe-se que a criança que apresen-
tar esse distúrbio poderá desenvolver
padrões posturais e comportamentais
na tentativa de que não ocorra a per-
da da urina, através de manobras de
contenção. Isso significa que a criança
poderá contrair a musculatura do as-
soalho pélvico, adotar posturas que vi-
sem evitar a perda da urina, como por
exemplo agachar-se sobre o calcanhar,
segurar a região onde está localizado
o órgão genital e cruzar as pernas.
Entretanto, se a alteração acontece durante a fase de esvaziamento vesical,
o DTUI poderá ser classificado como disfunção miccional. Nessa situação, a in-
coordenação vesico-perineal é a principal alteração apresentada, uma vez que o
esfíncter muscular estriado fica contraído e a criança não consegue relaxar essa
musculatura para que a micção ocorra. Em consequência disso, a criança pode-
rá apresentar hesitação, micção incoordenada, esforço miccional, jato fraco e/ou
jato intermitente, podendo ainda ter outros sintomas relacionados à ocorrência da
DTUI, como por exemplo a queixa de sensação de esvaziamento incompleto da be-
xiga, gotejamento pós-miccional, dor no órgão genital ou no trato urinário inferior.
A incontinência urinária diurna acontece principalmente devido à bexiga
hiperativa. Nessa situação, a bexiga é funcionalmente menor que uma bexiga
habitual e apresenta várias contrações que não são inibidas. Já a incontinência
urinária noturna, a enurese, acontece quando, durante o sono, a criança (acima
de cinco anos) apresenta perda de urina. A enurese pode ser de causa primária,
quando a criança não adquiriu a continência noturna, ou de causa secundária,
quando a criança atinge a continência urinária durante o sono por pelo menos
seis meses, mas depois perde.
Vale ressaltar que a enurese ainda pode ser classificada em monossintomática,
quando não há presença de outros sintomas associados à DTUI, ou não monossin-
tomática, que é quando a criança apresenta um acréscimo de outros sintomas da
DTUI, como por exemplo a frequência urinária aumentada/diminuída, incontinência
diurna, urgência, manobras de contenção e a sensação de esvaziamento incompleto.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 87
SER_FISIO_FISCUGO_UNID3.indd 87 04/05/2021 12:38:33
Retomando um pouco o conceito, a enurese primária monossintomática
pode ocorrer por vários fatores, como por exemplo a genética, o atraso na
maturação cortical responsável pelo controle da micção voluntária, a redução
da produção do hormônio antidiurético à noite e por desordens do sono.
Já as causas da enurese secundária poderão desencadear a enurese no-
turna e a incontinência urinária diurna. Os principais fatores que contribuem
para a sua manifestação são infecção do trato urinário, constipação intesti-
nal, diabetes mellitus, crises convulsivas, anemia falciforme e fatores psico-
lógicos, como por exemplo abuso sexual, divórcio dos pais, trauma escolar e
hospitalização.
Devemos considerar que a criança, na tentativa de manter a sua conti-
nência urinária, realiza contrações da musculatura esfincteriana da uretra
e do ânus, contribuindo para o aumento do tônus dessa musculatura. Todo
esse ciclo poderá desencadear uma função miccional insatisfatória, além de
contribuir para o desenvolvimento da constipação intestinal, que acontece
quando a criança apresenta demora para evacuar ou dificuldade em iniciar a
evacuação. Sua ocorrência ainda poderá estar associada a fezes ressecadas,
presença de dor, choro ao evacuar, consistência das fezes aumentada e re-
tenção fecal. Evacuações dolorosas poderão contribuir para a retenção fecal
e isso acontece porque a criança não quer passar por esse episódio doloroso,
então, por meio da contração dos glúteos e do esfíncter externo do ânus, ela
retém o conteúdo fecal. Essa condição, por um longo período de tempo, po-
derá desencadear a distensão da ampola retal e do megarreto, contribuindo
para que ocorra a perda de conteúdo fecal, devido ao acúmulo de fezes e à
ampola já dilatada.
É fundamental destacar a importância da educação em saúde para pais,
professores, cuidadores e crianças sobre as disfunções do assoalho pélvico,
uma vez que essa criança poderá estar apresentando algum sintoma, sem
que o responsável note ou saiba que não se trata de um processo normal de
crescimento ou de mau comportamento da criança. Assim, é necessário que
os profissionais de saúde ofereçam à comunidade o conhecimento necessário
para promover e prevenir a saúde infantil, além de oferecer um tratamento
efetivo para a criança em uma abordagem interdisciplinar, caso os distúrbios
do assoalho pélvico já estejam instalados.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 88
SER_FISIO_FISCUGO_UNID3.indd 88 04/05/2021 12:38:33
Abordagem interdisciplinar no tratamento dos distúrbios
do assoalho pélvico infantil
A abordagem interdisciplinar tem como intuito criar e fortalecer laços entre
o profissional e o paciente, de forma a contribuir para o sucesso das interven-
ções. A atuação interdisciplinar na saúde da criança, além dos profissionais e
da criança envolvida, deverá contar com a presença de um tutor (pais, avós
ou cuidadora, por exemplo) que seja o responsável pelo acompanhamento do
caso e por observar a evolução da saúde da criança.
O trabalho interdisciplinar no tratamento de crianças com disfunções do
assoalho pélvico deverá ser realizado de forma a integrar os diversos saberes
e práticas, por meio do diálogo e da construção de um plano de tratamento
dentro de cada especialidade, visando tratar a criança em todos os aspectos
(físicos, mentais e sociais). Deve ainda oferecer suporte, educação em saúde e
auxílio aos tutores responsáveis pela criança em tratamento. Assim, destaca-
-se a importância que a abordagem interdisciplinar poderá oferecer com práti-
cas que sejam mais efetivas e satisfatórias à integração dos serviços de saúde.
As complicações advindas das disfunções do assoalho pélvico poderão
surgir em razão de hábitos alimentares, comportamentais, sociais, funcionais,
anatômicos e neurológicos. Esse fato só reforça a necessidade de uma aborda-
gem completa, tratando cada possível aspecto que possa estar interferindo na
funcionalidade do assoalho pélvico da criança. Assim, é de extrema importân-
cia que a equipe interdisciplinar seja formada por médico pediatra, assistente
social, fisioterapeuta, enfermeiro, nutricionista, profissional de educação física,
terapeuta ocupacional, psicólogo e demais profissionais, conforme a necessi-
dade do caso apresentado pela criança.
Tais profissionais deverão se reunir para dialogarem sobre o caso clínico da
criança, buscando a melhor terapia a ser utilizada no tratamento. É importan-
te destacar que cada profissional possui autonomia para propor a intervenção
mais apropriada, segundo a necessidade do indivíduo. Todavia, o trabalho em
equipe busca integrar as ações, tratando não somente o aspecto funcional, como
também possíveis fatores sociais, mentais e/ou nutricionais que possam estar
interferindo nessa disfunção. Ao realizar reuniões em equipe, será possível que
cada profissional esboce o seu achado e, assim, complemente a sua intervenção.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 89
SER_FISIO_FISCUGO_UNID3.indd 89 04/05/2021 12:38:33
No entanto, devemos considerar que a contribuição do fisioterapeuta,
dentro de uma abordagem interdisciplinar, é indispensável, pois a ele com-
pete discutir, orientar, educar e tratar a criança, segundo a sua necessidade.
Dessa forma, o tratamento fisioterapêutico poderá partir da prevenção e da
promoção da saúde em escolas, grupos de gestantes, grupos de cuidadores,
grupos de ginástica, salas de esperas em postos de saúde, em eventos volta-
dos para saúde e/ou em lugares que propiciem um ambiente para se execu-
tar essas atividades, lembrando que muitas pessoas não sabem a respeito
de disfunções em crianças e, ao levar educação em saúde para as escolas,
professores e até as próprias crianças poderão se atentar a determinadas
situações e episódios que são compatíveis com essas disfunções, além de
conseguirem buscar por auxílio.
Como já mencionado anteriormente, uma vez que se instale a disfunção,
o fisioterapeuta deverá utilizar-se de técnicas que contribuam para o resta-
belecimento dessa criança. Contudo, a primeira etapa será a avaliação, jun-
tamente com o exame físico. A partir disso, será definida a melhor terapia a
ser utilizada.
Durante a avaliação, é importante que o fisioterapeuta verifique com o
tutor, ou se a própria criança conseguir explicar, a história da micção, quando
começaram os primeiros sintomas, seus hábitos, cirurgias, exames comple-
mentares, doenças, medicamentos em uso, traumas, se há a adoção de pos-
turas de contenção, se há dor, ardência/ou irritação e se há alguma situação
em que piore o seu quadro. Nos casos de DTUI, o fisioterapeuta poderá orien-
tar a confecção de um diário miccional, para que se anote todos os sintomas,
desconfortos, se houve presença de dor e os horários de uso do banheiro.
Já durante o exame físico, a atenção deverá estar em avaliar a integridade
dos dermátomos de S2-S4, local onde se encontra o centro da micção, sem
desconsiderar a sensibilidade de membros inferiores, a palpação da região
lomossacra, no intuito de verificar possíveis sinais de espinha bífida, tufos de
pelos, manchas, lipomas, cicatrizes, coloração e presença de edema. O abdô-
men também deverá ser palpado, com o objetivo de verificar se há presença
de bolo fecal. Também deverá ser testada a consciência e força da muscula-
tura do períneo, checando se há alterações, cicatrizes, edemas e observando
a coloração.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 90
SER_FISIO_FISCUGO_UNID3.indd 90 04/05/2021 12:38:33
A partir da avaliação minuciosa, o fisioterapeuta poderá traçar as suas
condutas. No tratamento da DTUI por hiperatividade, a eletroestimulação
poderá ser utilizada, de forma a contribuir para a inibição das contrações da
musculatura detrusora. Já para o tratamento da DTUI na situação de hipoa-
tividade vesical, o biofeedback poderá ser utilizado, no intuito de treinar a
musculatura do períneo. Assim como no adulto, o objetivo dessa técnica é
conscientizar a criança sobre a função muscular correta, orientando como
ela deverá realizar a contração muscular, de forma a conseguir manter a
sua continência urinária. Já o tratamento para a enurese noturna, em sua
grande maioria, será comportamental, com adoção de estilo de vida sau-
dável, adequações de horários para ingesta hídrica e uso de medicamentos
apropriados (BARACHO, 2018).
Fisioterapeuta e equipe interdisciplinar poderão contri-
buir para melhora da situação de saúde das crianças que
apresentam disfunções do assolho pélvico, e também
propiciar locais onde a educação em saúde seja levada
para a população.
EXPLICANDO
A micção se refere ao episódio da contração do músculo detrusor e o
relaxamento do esfíncter uretral externo para que ocorra a micção. Esse
mecanismo é controlado pelo sistema parassimpático. Já a continência
se refere ao episódio de relaxamento do músculo detrusor, no intuito de
permitir que o volume de urina se acomode dentro da bexiga e ocorra a
contração do músculo esfíncter uretral externo. Esse mecanismo é contro-
lado pelo sistema simpático.
Período gestacional e puerperal
A gestação pode ser considerada como o evento que causa maiores alte-
rações na funcionalidade do corpo da mulher em um curto período de tempo.
Para alguns, a gravidez se inicia no momento da fecundação, enquanto para a
maioria dos estudiosos ela se inicia no momento em que o ovo faz o contato
com o endométrio. Essas divergências sobre o momento de início se baseiam
em questões biológicas, sociais e até religiosas.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 91
SER_FISIO_FISCUGO_UNID3.indd 91 04/05/2021 12:38:33
Neste conteúdo, a contagem re-
ferente ao início da gravidez se dará
a partir da implantação embrionária,
como apresentando na maioria dos
estudos e livros. Veremos as etapas
referentes ao começo da gravidez,
à fecundação e ao desenvolvimento
embrionário, ao diagnóstico da ges-
tação, às alterações fisiológicas que
a mulher poderá apresentar durante
a gestação, à cronologia da gestação,
à importância do pré-natal e à con-
tribuição do fisioterapeuta durante o
período gestacional.
Por fim, abordaremos o conhecimento sobre o parto e os períodos clíni-
cos que envolvem a dilatação, a expulsão, o secundamento e a primeira hora
após o parto. Além disso, abordaremos o conhecimento sobre os tipos de
partos e suas fases clinicas. Após isso, conheceremos as fases referentes ao
puerpério e aos cuidados no período pós-natal, assim como a contribuição
do profissional de fisioterapia durante essa etapa tão importante e delicada
para a mulher.
Diagnósticos da gravidez e alterações fisiológicas da
gravidez
Antes de adentramos no conhecimento referente à gestação, é necessário
que revisemos alguns conceitos importantes sobre a fecundação e o desenvol-
vimento embrionário.
• Oócito: célula germinativa feminina (fase inicial);
• Espermatozoide: célula germinativa masculina;
• Fecundação ou fertilização: fusão do óvulo com o espermatozoide, na
ampola tubaria, gerando o zigoto;
• Ovo ou zigoto: célula diploide formada a partir da fecundação do oócito
pelo espermatozoide;
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 92
SER_FISIO_FISCUGO_UNID3.indd 92 04/05/2021 12:38:34
• Estágio de clivagem ou segmentação: processo de divisão mitótica do zigoto;
• Blastômero: célula produzida no estágio de clivagem;
• Mórula: esfera sólida formada por 16 ou mais blastômeros;
• Blastocisto: forma-se a partir do desenvolvimento de uma cavidade que
contém muito líquido na mórula;
• Embrião: é o concepto durante a sua fase de desenvolvimento antes da
oitava semana de gestação;
• Implantação embrionária: etapa em que o embrião, no estágio de blas-
tocisto, se fixa ao endométrio para continuar o seu desenvolvimento;
• Feto: termo adotado para o concepto, a partir da oitava semana de gesta-
ção, até o seu nascimento.
A ovulação geralmente acontece no 14º dia que antecede a menstruação.
Nessa fase, há a liberação do oócito secundário do folículo ovariano. Esse oó-
cito é transportado em direção ao útero, pelos movimentos ciliares tubários.
Sabe-se que ele leva de três a seis dias para chegar ao útero e, se durante esse
período ocorrer o contato com espermatozoides, teremos o início do processo
de fecundação, quando o espermatozoide consegue adentrar no oócito. Nessa
fase, forma-se uma nova célula com a fusão do oócito e do espermatozoide: o
zigoto. A fecundação se completará após 24 horas do seu início. Porém, caso
não ocorra a fecundação desse oócito, ele será degenerado e fagocitado.
Logo após a formação do zigoto, acontece o processo de clivagem, que se
inicia, em torno de 30 horas após a fecundação. O zigoto sofre várias divisões
mitóticas e cada célula originada é denominada de blastômero. Então, após
o terceiro dia de fecundação, o ovo irá apresentar 16 blastômeros, ou mais,
e será denominado mórula. No quarto dia após a fecundação, a mórula se
converte em blastocisto que, no quarto e quinto dia, estará livre na cavidade
uterina. A implantação do blastocisto no endométrio começara após o 6º dia
de fecundação.
O blastocisto é constituído por um grupo de células internas, responsáveis pela
formação do embrião, denominadas embrioblastos. Assim, na cavidade interna,
o blastocisto será formado pela blastocele e, por fim, o blastocisto será formado
por um conjunto de células na camada externa, que irão englobar a blastocele e o
embrioblasto, denominado trofoblasto. Ele dará origem à placenta, superfície
responsável pela nutrição do feto (Figura 3).
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 93
SER_FISIO_FISCUGO_UNID3.indd 93 04/05/2021 12:38:34
Ovo fertilizado Estágio Estágio Estágio Estágio Blastocisto
(zigoto) de 2 células de 4 células de 8 células de 16 células
(mórula)
Feto de 4 Feto de 10
semanas semanas
Feto de 16 Feto de 20
semanas semanas
Figura 3. Desenvolvimento embrionário e fetal humano. Fonte: Shutterstock. Acesso em: 09/04/2021.
O diagnóstico de gravidez poderá ser realizado ser forma laboratorial, clínica ou
ultrassonográfica.
Assim, sabemos que diagnóstico laboratorial irá verificar se há presença de um
hormônio, a gonadotrofina coriônica humana (hCG) no plasma ou na urina. Pelo
plasma, entre o 8º e o 11º dia, esse hormônio já poderá ser detectado, através do
exame denominado de beta-hCG.
Já o diagnóstico clínico será realizado quando a mulher apresentar atraso mens-
trual superior a 12 semanas. Nessa modalidade, será observado sinais e sintomas, a
palpação e o toque vaginal. Os sintomas iniciais que a mulher poderá apresentar são
de náusea, vômitos, sialorreia, aumento de sensibilidade álgica mamária, polaciúria,
nictúria, distensão abdominal, constipação intestinal, fadiga, sonolência, desejos ali-
mentares, labilidade emocional, dor hipogástrica (tipo cólicas), alterações da acuida-
de visual e auditiva, dentre outros. Os sinais que a mulher poderá apresentar são de
atraso menstrual, alterações cutâneas (linha nigra, estrias e hiperpigmentação da
face), alterações mamárias e o aumento do volume uterino.
Por fim, o diagnóstico ultrassonográfico da gestação poderá ser realizado pela
via transabdominal ou transvaginal. O seu uso, referente à idade gestacional, será
mais preciso entre a 6ª e a 12ª semana, quando poderá se utilizar os parâmetros
de comprimento da cabeça-nádega do embrião. Devemos ressaltar que o método
mais utilizado para calcular a idade gestacional é a data da última menstruação, pois
possibilita determinar a correta data da ovulação. A idade gestacional corresponde-
rá ao tempo transcorrido entre o primeiro dia da última menstruação e a atual data.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 94
SER_FISIO_FISCUGO_UNID3.indd 94 04/05/2021 12:38:35
Figura 4. Representação do diagnóstico ultrassonográfico. Fonte: Shutterstock. Acesso em: 09/04/2021.
Para realizar o cálculo da data provável do parto, deverá acrescentar o nú-
mero 7 ao primeiro dia da última menstruação e o número 3 deverá ser subtraí-
do do algarismo do mês, como por exemplo:
Maria menstruou pela última vez no dia 7 de abril de 2021. Dessa forma, a
data provável do seu parto (DPP) será: 7 + 7/4 - 3 = 14/01/2022.
Se a soma dos dias apresentar um valor maior que 30, a dezena poderá ser
desprezada, considerando somente a unidade. No mês, deverá subtrair o valor
de 2, como por exemplo:
Joana menstruou pela última vez no dia 30 de dezembro de 2019. Assim, a
DPP será: 30 + 7/12 - 2 = 07/10/2020, pois o resultado referente ao dia foi supe-
rior a 30 e a dezena foi desconsiderada (BARACHO, 2018).
Vale ressaltar que o abortamento da gestação faz referência ao processo
espontâneo ou provocado, em que a cavidade uterina se esvazia do conteúdo
gestacional antes que a gravidez atinja 20-22 semanas ou que o feto ultrapasse
500 g de peso, sendo o aborto o resultado do abortamento. O parto prematuro
é denominado pré-termo e ocorre antes que a gestação complete 37 semanas,
após ultrapassar 20-22 semanas. A gestação a termo é quando a gravidez se
encontra entre 37 semanas completas e 42 semanas incompletas. Já a gesta-
ção prolongada é quando ultrapassa 42 semanas completas.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 95
SER_FISIO_FISCUGO_UNID3.indd 95 04/05/2021 12:38:37
É de extrema importância que os profissionais de saúde, assim como o fi-
sioterapeuta, orientem e estimulem as mulheres grávidas a realizar o acompa-
nhamento da gestação pelo pré-natal. O objetivo do pré-natal é contribuir para
que a criança nasça de forma saudável e garanta o bem-estar tanto da mãe
quanto do neonato. O fisioterapeuta poderá participar das atividades referen-
tes à educação em saúde para a gestante, intervir com técnicas e exercícios que
visem o alivio de dor nas costas, adaptações posturais para dormir e ao andar,
praticar técnicas de relaxamento e exercícios respiratórios.
Tipos de parto e puerpério
O período de finalização da gestação é denominado parto e se dá pela saída
do bebê de dentro do útero da mãe, ocorrendo assim o nascimento. O período
referente ao pré-parto se inicia entre a 30ª e 36ª semanas de gravidez, esten-
dendo-se até o período em que se iniciará o trabalho de parto. Ao iniciar, a
primeira manifestação clínica que a mulher apresenta é as contrações uterinas
com frequência. Esse primeiro estágio é denominado período de dilatação, em
que ocorrerá dilatação do colo uterino.
Quando o colo uterino atingir 10 centímetros de dilatação, o primeiro estágio
desse período terminará, dando início ao segundo, ou seja, ao período expul-
sivo. Ele se inicia com a completa dilatação do colo uterino, para passagem do
feto, e finaliza com o desprendimento do feto. Na sequência, o terceiro estágio,
denominado secundamento ou dequitadura, se iniciará logo após o desprendi-
mento do feto e terminará com a saída da placenta e membranas fetais. Esse
parto é conhecido por parto vaginal (normal), sendo o natural para o feto nas-
cer. No parto normal, a mulher deverá
adotar a posição mais confortável, que
contribua para o alívio da dor e facili-
te a expulsão do feto. A posição mais
adotada pelas mulheres é a da litoto-
mia, em que a gestante fica deitada em
decúbito dorsal, com flexão parcial das
coxas sobre o abdômen e abdução dos
Figura 5. Representação da posição de litotomia para o
joelhos (Figura 5). parto vaginal. Fonte: Shutterstock. Acesso em: 09/04/2021.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 96
SER_FISIO_FISCUGO_UNID3.indd 96 04/05/2021 12:38:37
Já o parto cesáreo é realizado por meio de um procedimento cirúrgico, com
incisões no abdome e no útero, para retirada o bebê. Essa modalidade de parto
é indicada para gestantes que possuam complicações referentes à progressão
do trabalho de parto, alterações nos batimentos cardíacos do bebê, necessi-
tando de uma intervenção mais urgente, caso o bebê adote uma posição anor-
mal, que dificulte a sua saída pelo canal vaginal, ou em situação de a placenta
estar obstruindo a abertura do colo do útero e nos casos de gestação gemelar,
em que um bebê esteja em posição anormal ou a mulher estiver gravida de três
ou mais bebês.
É importante destacar que o parto cesáreo deverá ser optado nos casos em
que a mulher não apresentar condições para o parto normal, lembrando que o
parto normal proporciona uma recuperação funcional muito rápida, além de já
estimular a produção do leite materno.
Figura 6. Representação do parto cesáreo Fonte: Shutterstock. Acesso em: 09/04/2021.
O pós-parto da mulher, período conhecido como puerpério, se inicia logo
após a expulsão da placenta (parto vaginal ou cesariana) e tem duração de seis
a oito semanas. É uma fase em que a mulher passa por alterações hormonais,
psíquicas e metabólicas, havendo o retorno dos órgãos reprodutivos e a rea-
daptação do organismo. Assim, o puerpério pode ser dividido em três fases:
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 97
SER_FISIO_FISCUGO_UNID3.indd 97 04/05/2021 12:38:38
• Puerpério imediato: 1º ao 10º dia;
• Puerpério tardio: 10º ao 45º dia;
• Puerpério remoto: a partir do 45º dia.
Na primeira fase do puerpério, que corresponde ao imediato, deverá ser
realizada uma avaliação na vagina, verificando alterações de cheiro e de cor.
O fundo uterino deverá ser palpado, no intuito de verificar hipotonia ou ato-
nia uterina. Essa avaliação é de extrema importância, pois essas alterações
poderão representar risco de hemorragia. A deambulação precoce deverá
ser estimulada, no intuito de prevenir trombose venosa e tromboembolis-
mo pulmonar, além de estimular a micção e a defecação.
O fisioterapeuta, desde o início da gestação até fase do puerpério, po-
derá auxiliar a mulher no alivio de desconfortos. Contudo, é importante
destacar que se faz necessário verificar se a gestante possui indicação para
realização de fisioterapia em alguma situação em que a fisioterapia será
contraindicada. Mas, a partir da liberação médica e de uma avaliação cuida-
dosa, o fisioterapeuta poderá contribuir para a saúde da gestante. Durante
a avaliação inicial, o fisioterapeuta deverá realizar uma anamnese completa,
atentando-se às questões sobre idade, estado de saúde, hábitos de vida,
número de gestações e partos, medicamentos em uso, cirurgias anteriores,
complicações advindas de gestações anteriores e doenças. Além disso, o
profissional poderá atuar na preparação da gestante para
o parto, prevenção de possíveis disfunções do assoalho
pélvico, através de exercícios de fortalecimento dessa
musculatura, e também deverá atuar prevenção de alte-
rações do sistema musculoesquelético.
CONTEXTUALIZANDO
No artigo “Hidroterapia e bola suíça no trabalho de
parto: ensaio clínico randomizado”, os autores ana-
lisaram a influência do banho quente e do exercício
perineal com bola suíça, de forma isolada e combinada,
sobre a progressão do trabalho de parto. Para saber
mais a respeito dos resultados que foram encontrados
com essa modalidade de intervenção, acesse o link.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 98
SER_FISIO_FISCUGO_UNID3.indd 98 04/05/2021 12:38:38
Sintetizando
Nesse capitulo, pudemos analisar os principais fatores que estão relacio-
nados ao desencadeamento da dor pélvica na mulher, bem como verificar as
causas da dor pélvica aguda e da dor pélvica crônica. A importância da aborda-
gem interdisciplinar também foi estudada, bem como a contribuição do fisiote-
rapeuta frente ao manejo do paciente com dor pélvica.
As disfunções gênito-sexuais também foram observadas, com destaque
para os principais tipos de distúrbios: o de excitação, de orgasmo e o de dor.
Além disso, percebemos como o fisioterapeuta poderá traçar suas condutas,
no intuito de contribuir para o restabelecimento da função sexual do indivíduo,
sem desconforto e/ou dor, de forma que este possa sentir prazer e satisfação
na relação sexual.
Vimos também as principais complicações relacionadas ao assoalho pélvico,
funções vesico-esfincteriais e perineais na infância, bem como a necessidade de
uma intervenção que vise atender a criança com um cuidado integral, através de
uma equipe interdisciplinar eficiente. Também foi destacado o papel do fisiotera-
peuta frente à essa equipe e durante o atendimento individualizado.
Por fim, foram apresentados conteúdos referentes ao período gestacional
e fase de pós-parto, que corresponde ao puerpério, detalhando desde o mo-
mento da fecundação até o parto do bebê. Foi abordado também conteúdo
sobre o diagnóstico da gravidez, prováveis datas do parto e suas modalidades.
Tais informações aqui apresentadas contribuirão para o seu processo de for-
mação, de forma a capacitá-lo(a) no atendimento da fisioterapia em urologia e
gineco-obstetrícia.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 99
SER_FISIO_FISCUGO_UNID3.indd 99 04/05/2021 12:38:38
Referências bibliográficas
BARACHO, E. Fisioterapia aplicada à saúde da mulher. 6. ed. Rio de Janeiro:
Guanabara Koogan, 2018.
FEBRASGO – FEDERAÇÃO BRASILEIRA DAS ASSOCIAÇÕES DE GINECOLOGIA E
OBSTETRÍCIA. Sexualidade Feminina - parte 1 - Abordagem prática das disfun-
ções sexuais femininas (21min. 32s.). 21 ago. 2018. Disponível em: <https://www.
febrasgo.org.br/pt/podcasts/item/611-sexualidade-feminina-parte-1-aborda-
gem-pratica-das-disfuncoes-sexuais-femininas>. Acesso em: 09 abr. 2021.
HENRIQUE, A. J. et al. Hidroterapia e bola suíça no trabalho de parto: ensaio
clínico randomizado. Acta Paulista de Enfermagem, São Paulo, v. 29, n. 6, p.
686-692, 2016. Disponível em: <http://dx.doi.org/10.1590/1982-
0194201600096>. Acesso em: 09 abr. 2021.
PALMA, P. C. R. (Org.). Urofisioterapia: Aplicações clínicas das técnicas fisiotera-
pêuticas nas disfunções miccionais e do assoalho pélvico. Campinas: Personal
Link Comunicações, 2009. Disponível em: <https://www.fcm.unicamp.br/fcm/
sites/default/files/2016/page/urofisioterapia.pdf>. Acesso em: 09 abr. 2021.
VALLINGA, M. S. et al. Transcutaneous Electrical Nerve Stimulation as an Addi-
tional Treatment for Women Suffering from Therapy‐Resistant Provoked Vesti-
bulodynia: A Feasibility Study. The Journal of Sexual Medicine, [s.l.], v. 12, n.
1, p. 228-237, jan. 2015. Disponível em: <https://www.jsm.jsexmed.org/article/
S1743-6095(15)30898-5/fulltext>. Acesso em: 09 abr. 2021.
WILLIAMS, A. C. C.; CRAIG, K. D. Updating the definition of pain. PAIN, [s.l.], v. 157,
n. 11, p. 2420-2423, nov. 2016. Disponível em: <https://journals.lww.com/pain/
Citation/2016/11000/Updating_the_definition_of_pain.6.aspx>. Acesso em: 09
abr. 2021.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 100
SER_FISIO_FISCUGO_UNID3.indd 100 04/05/2021 12:38:38
UNIDADE
4 SAÚDE DA MULHER:
DO INÍCIO DO CICLO
REPRODUTIVO AO
FIM E PRINCIPAIS
COMPLICAÇÕES
DESSE PERÍODO
SER_FISIO_FISCUGO_UNID4.indd 101 04/05/2021 13:11:20
Objetivos da unidade
Apresentar as principais patologias presentes no período gestacional e
puerperal;
Apresentar as características do ciclo menstrual, climatério e do câncer de
mama.
Tópicos de estudo
Patologias gestacionais e puer-
perais
Patologias mais comuns da
gestação
Patologias mais comuns do
puerpério
Saúde da mulher
Ciclo menstrual e suas alterações
Climatério e câncer de mama
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 102
SER_FISIO_FISCUGO_UNID4.indd 102 04/05/2021 13:11:20
Patologias gestacionais e puerperais
O período pelo qual a mulher passa pela gestação é marcado por diversas
alterações no equilíbrio fisiológico, envolvendo questões físicas, hormonais,
endócrinas, mentais e imunológicas. Nessa fase, o sistema imune da mulher se
torna mais suscetível à ocorrência de doenças; pois, devido às grandes concen-
trações de hormônio estrogênio, os anticorpos têm sua produção diminuída.
Essas modificações expõem tanto a mulher gestante como o feto, há ma-
nifestação de doenças que poderão
levar à complicações durante a gesta-
ção e que poderão ainda se prolongar
para além desse período. As complica-
ções, em decorrência de alguma doen-
ça gestacional, podem causar graves
lesões no bebê, aborto e/ou o óbito
da mãe. Dentre tais afecções, aborda-
remos os distúrbios hipertensivos da
gestação e o diabetes mellitus.
Após a gestação, a mulher entra no período do puerpério. O puerpério se
trata do período de readaptação do corpo, com duração de 45 dias depois do
parto. Nessa fase, a mulher também é capaz de apresentar complicações que
podem ter consequências sérias para a saúde e, em algumas situações, con-
tribuir para a morte. Dentre as principais complicações, podemos destacar a
hemorragia pós-parto, infecções puerperais, alterações nas mamas lactantes,
doenças tromboembólicas e o transtorno psiquiá-
trico do pós-parto.
Assim, é de extrema importância que seja
abordado o conhecimento referente às
complicações manifestas durante essa fase
tão importante na vida da mulher. É funda-
mental que os profissionais de saúde saibam a
respeito dessas desordens para, assim, oferecer
educação em saúde à população e tratamento integral para a
gestante e puérpera conforme sua necessidade.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 103
SER_FISIO_FISCUGO_UNID4.indd 103 04/05/2021 13:11:28
Patologias mais comuns da gestação
Os desequilíbrios advindos das alterações durante a gestação podem con-
tribuir para as manifestações clinicas patológicas maternais ou fetais. A princi-
pal complicação nesse período é a doença hipertensiva específica da gravidez,
que se refere à hipertensão arterial manifestada durante a segunda metade da
gestação em decorrência das alterações provindas do troflobastos. No feto, tal
afecção consegue provocar baixo peso ao nascer, oferta inadequada de oxigê-
nio e doenças pulmonares. A hipertensão gestacional é responsável pelo maior
número de óbitos entre gestantes no Brasil, principalmente em mulheres de
raça negra.
A hipertensão na gravidez é dividida em cinco classes, pré-eclâmpsia,
eclâmpsia, hipertensão crônica de qualquer etiologia, hipertensão crônica com
pré-eclâmpsia sobreposta e a hipertensão gestacional ou transitória. A gesta-
ção pode gerar a hipertensão na mulher que apresenta padrões normais de
pressão arterial e também pode agravar a situação entre aquelas que já apre-
sentam quadro hipertensivo (Quadro 1).
QUADRO 1. CLASSIFICAÇÃO DOS DISTÚRBIOS HIPERTENSIVOS DA GRAVIDEZ
Hipertensão induzida pela gravidez
- Hipertensão gestacional (transitória);
- Pré-eclâmpsia;
- Eclâmpsia.
Hipertensão agravada pela gravidez
- Pré-eclâmpsia sobreposta;
- Eclâmpsia sobreposta.
Doença vascular hipertensiva crônica
Fonte: Obstetrics & Gynecology, 2013.
A pré-eclâmpsia é a denominação referente à manifestação da hiperten-
são arterial e proteinúria após a 20ª semana de gestação, sendo mais frequen-
te no terceiro trimestre, em gestantes previamente normotensas, associada
a um distúrbio placentário. A condição de pré-eclâmpsia é uma desordem
multissistêmica e idiopática, específica da gravidez humana e do período de
puerpério.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 104
SER_FISIO_FISCUGO_UNID4.indd 104 04/05/2021 13:11:28
A hipertensão durante a gravidez pode ser definida como uma pressão sis-
tólica ≥ 140 mmHg ou uma pressão diastólica ≥ 90 mmHg (≥ 140 x 90 mmHg). A
paciente deve estar em repouso, sentada, com o braço a ser aferido no mesmo
nível do coração, e devem ser realizadas pelo menos duas medidas com um
período de quatro horas entre uma medição e outra, não podendo ultrapassar
o período de sete dias. Enquanto a proteinúria deve ser avaliada por meio do
exame de urina, no qual o resultado será positivo se houver a presença de 300
mg ou mais de proteína na urina de 24 horas. As gestantes ainda podem apre-
sentar hipertensão sem proteinúria; nos casos em que apresentarem trombo-
citopenia, alteração da função hepática, piora da função renal, edema agudo
de pulmão e sintomas visuais ou cerebrais.
A pré-eclâmpsia pode ser classificada em leve ou grave. Na manifestação
leve, a gestante é capaz de apresentar aumento de peso súbito e exagerado,
com ganho de peso entre um quilo em uma semana ou três quilos em um mês,
esse é um dos primeiros sinais de alerta para o desenvolvimento da pré-e-
clâmpsia. O aumento de peso é devido ao aumento de retenção hídrica, mani-
festação que precede o edema, e depois será manifestada a hipertensão e, no
estágio mais tardio, haverá o aumento da proteína na urina.
Já a pré-eclâmpsia grave é manifesta mesmo na ausência de níveis tensionais
mais elevados. Nessa situação, os sintomas comumente apresentados são pres-
são arterial ≥ 160 x 90 mmHg, aumento da proteinúria e da creatinina, queda da
oliguria, edema agudo de pulmão e cianose, hemólise, crescimento intrauterino
restrito e o acidente vascular cerebral. Os sinais de cefaleia fontoccipital, tor-
por, estado de perturbação da consciência, visão turva, náuseas e vômitos, dor
epigástrica e reflexos profundos exaltados serão indicativos de eclâmpsia em
iminência.
Os fatores de risco para o surgimento da pré-eclâmpsia são
primiparidade, gravidez múltipla, doença vascular hipertensiva
crônica, diabetes mellitus, doença renal crônica,
doença de colágeno, trombofilias, obesidade,
gestação mola, hidropsia fetal, adolescentes,
mulheres com ≥ 35 anos, pré-eclâmpsia em
gestação anterior, histórico familiar, raça negra
e longo período interpartal.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 105
SER_FISIO_FISCUGO_UNID4.indd 105 04/05/2021 13:11:28
A eclâmpsia é caracterizada pela presença de convulsões tônico-clônicas em
uma gestante com pré-eclâmpsia, ao se descartarem outras possíveis causas. Sua
manifestação, geralmente, é de curta duração, entre 60 e 75 segundos, podendo
aparecer durante ou após o parto e, em alguns casos mais raros, em até 48 horas
após o parto. A manifestação é precedida de cefaleia, alterações visuais, epigastral-
gia e dor no quadrante superior direito do abdômen. A causa do desencadeamento
das crises convulsivas ainda não é certa, acredita-se que o vasoespasmo acompa-
nhado de isquemia e infarto local e edema e a encefalopatia hipertensiva podem
desencadear a eclâmpsia.
A eclâmpsia pode ser classificada em não complicada, complicada e descom-
pensada. A eclâmpsia não complicada acontece quando o quadro convulsivo não
acompanha outras intercorrências. Já a complicada se dá quando a eclâmpsia acom-
panha a coagulopatia, insuficiência respiratória e cardíaca, icterícia, estado febril,
insuficiência renal aguda ou pressão diastólica ≥ 115 mmHg. Por fim, a eclâmpsia
descompensada, na qual a gestante entra em choque, coma, hemorragia cerebral
ou com necessidade de assistência ventilatória.
A hipertensão gestacional ou transitória é considerada leve, geralmente, ma-
nifesta-se no fim da gestação e não está associada ao aumento de proteína na
urina (proteinúria) ou de outros sinais manifestados na pré-eclâmpsia. Nessa
situação, a pressão retorna aos níveis adequados dentro das 12 primeiras sema-
nas do puerpério.
A hipertensão agravada pela gravidez (pré-eclâmpsia sobreposta) acontece
quando a gestante já apresenta o diagnóstico de hipertensão arterial antes da ges-
tação. A situação da gestante e do feto poderá ser agravada a partir da 24ª semana
de gravidez, principalmente quando houver o aumento dos níveis de proteinúria.
A doença vascular hipertensiva crônica na gravidez ocorre no momento que a ges-
tante apresenta valor de pressão arterial de ≥ 140 x 90 mmHg desde o início da
gestação e que pode persistir por até 12 semanas após o parto. Tal situação não está
associada à presença de proteinúria e edema.
Toda gestação é caracterizada pela resistência à insulina e à hiperinsulinemia, des-
sa forma, muitas gestantes estão suscetíveis ao desenvolvimento de diabetes gesta-
cional. O diabetes mellitus (DM) é uma afeção caracterizada pela hiperglicemia conse-
quente à deficiência insulínica. O DM é uma manifestação comum em gestantes, suas
complicações podem ser graves e gerar malformações congênitas nos bebês.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 106
SER_FISIO_FISCUGO_UNID4.indd 106 04/05/2021 13:11:28
A American Diabetes Association (2004) define o diabetes gestacional como
a intolerância aos carboidratos, em variados graus de intensidade, iniciada du-
rante a gestação e que pode ou não persistir após o parto. É importante desta-
car que diabetes gestacional somente é dado em gestante que não apresenta
diagnóstico de diabetes, seja do tipo I, seja do tipo II. Nesse sentido, nos casos
em que a gestante já apresentava diabetes, a denominação adotada é diabetes
prévio ou pré-gestacional.
Os fatores e riscos para o desenvolvimento de diabetes gestacional são en-
tre mulheres que possuem idades ≥ 35 anos, sobrepeso e obesidade, antece-
dente pessoal e familiar de diabetes gestacional, macrossomia ou polidramnia
em gestação anterior, óbito fetal e malformação fetal em gestação anterior,
uso de corticoides e diuréticos tiazídicos, síndrome do ovário policístico e hi-
pertensão arterial crônica. Além disso, outros fatores devem ser observados
durante a gestação atual como o ganho excessivo de peso e crescimento fetal
excessivo.
O DM pode ser classificado etiologicamente segundo o processo patogêni-
co envolvido. O diabetes tipo I está relacionado à deficiência absoluta de insuli-
na. O diabetes tipo II está relacionado às complicações na produção de insulina
ou na resistência insulínica. Ainda temos o DM gestacional e o diabetes, devido
a outros tipos específicos (Quadro 2).
QUADRO 2. CLASSIFICAÇÃO ETIOLÓGICA DO DM
Diabetes tipo I
- Imune;
- Idiopática.
Diabetes tipo II
Diabetes mellitus gestacional
Outros tipos específicos
- Defeitos genéticos na função da célula beta;
- Defeitos genéticos na ação da insulina;
- Doenças do pâncreas exócrino;
- Endocrinopatias;
- Induzido por drogas ou produtos químicos;
- Infecções;
- Formas incomuns de diabetes imunomediado.
Fonte: Oliveira e Vencio, 2015.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 107
SER_FISIO_FISCUGO_UNID4.indd 107 04/05/2021 13:11:28
O pré-natal é o momento propício para a investigação da ocorrência de dia-
betes gestacional, principalmente, porque sua manifestação é mais prevalente
na gestação mais avançada. Para realizar o rastreamento, todas as gestantes,
independentemente de fatores de risco, deverão realizar a glicemia de jejum,
já na primeira consulta. Então, caso a gestante tenha iniciado o pré-natal com
menos de 20 semanas de gestação, deverá ser realizado o primeiro teste de
glicemia. Se o resultado for menor que 92 mg/dl, a gestante não apresenta dia-
betes, e deverá ser realizado o teste oral de tolerância à glicose (TOTG) entre as
semanas 24 e 28. Se o resultado em jejum for entre 92 e 125 mg/dl, 1 hora ≥ 180
mg/dl e 2 horas ≥ 153 mg/dl, a gestante está com diabetes gestacional.
Se a gestante com menos de 20 semanas de gestação apesentar uma gli-
cemia de jejum entre 92 e 125 mg/dl, será indicativo de diabetes gestacional.
Caso nesse mesmo período de menos de 20 semanas de gestação a glicemia
em jejum for ≥ 126 mg/dl, a gestante será considerada como portadora do DM.
Para gestantes que iniciarem o pré-natal após a 20ª semana, o teste orientado
para verificar o diabetes gestacional é o TOTG.
O diabetes gestacional pode ainda causar alterações na gestante, como
infecção urinária, candidíase vaginal, lesões vasculares e pré-eclâmpsia. No
feto, as complicações do diabetes gestacional são o aborto, morte fetal tar-
dia, alteração do volume do líquido amniótico, anomalias congênitas, distúr-
bio de crescimento, macrossomia, crescimento intrauterino restritivo, sofri-
mento fetal, prematuridade, síndrome da angústia respiratória, hipoglicemia
neonatal, hipocalemia, hiperbilirrubinemia policitemia e risco de diabetes na
vida futura.
É de extrema importância que as gestantes estejam assistidas pelo progra-
ma de pré-natal oferecido gratuitamente pelo Sistema Único de Saúde (SUS).
O tratamento para tal afecção deve ser direcionado pelo médico. Contudo, é
imprescindível que os demais profissionais de saúde, como o fisioterapeuta,
desenvolvam atividades de educação em saúde para o público gestante, em
que sejam abordadas questões referentes à hipertensão durante o período
gestacional e orientações para acompanhamento médico ao apresentar um
sintoma ou fator de risco. Nas situações em que não houver contraindicação
médica, o fisioterapeuta deve realizar intervenções que possam contribuir com
a gestante, visando ao bem-estar materno e fetal.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 108
SER_FISIO_FISCUGO_UNID4.indd 108 04/05/2021 13:11:28
A intervenção fisioterapêutica para gestantes hipertensas é limitada. Para a
gestante à beira leito, antes de iniciar suas condutas, o fisioterapeuta deve rea-
lizar um exame físico bem detalhado, analisando se há presença de desconfor-
to e/ou dor, cefaleia, distúrbios visuais e dor epigástrica. Também precisa veri-
ficar os sinais vitais, e o mais indicado é dar intervenção para as gestantes que
apresentarem pressão arterial de 140 x 90mmHg e que estejam assintomáti-
cas. Durante todo o atendimento, o fisioterapeuta deve se atentar à pressão
arterial e, no caso de aumento do valor, o atendimento deverá ser suspenso e o
fisioterapeuta precisará comunicar à equipe e aguardar até o restabelecimento
dos valores adequados da pressão. Os exercícios recomendados para a gestan-
te com hipertensão arterial são exercícios respiratórios diafragmáticos, para a
melhora dos níveis de oxigenação sanguínea e o relaxamento.
Preferencialmente, os exercícios respiratórios diafragmáticos devem ser rea-
lizados com a gestante em decúbito lateral esquerdo, contribuindo para o retor-
no venoso. O fisioterapeuta deve orientar a gestante quanto à forma correta de
mudar de decúbito, principalmente ao levantar-se da cama, manter o abdômen
contraído quando estiver em posição ortostática no intuito de contribuir para o
alívio da dor musculoesquelética e o aumento da diástase. É importante que o
fisioterapeuta também oriente quanto à posição dos membros inferiores quan-
do a paciente estiver em decúbito dorsal, os membros inferiores deverão estar
levemente elevados, além de realizar dorsiflexão e flexão plantar para a mobili-
zação articular e estimular a circulação sanguínea. Visando a prevenir possíveis
complicações urogenitais, o fisioterapeuta pode orientar a gestante quanto à
função da musculatura pélvica e exercícios que podem ser realizados no intuito
de fortalecer a musculatura dessa região (BARACHO, 2018).
A abordagem fisioterapêutica na mulher com diabetes gestacional pode
utilizar-se de exercícios que sejam supervisionados, com intensidade e dura-
ção adequadas, individualizados, segundo a necessidade da gestante. Caso
durante a execução desses exercícios a gestante apresente sangramento vagi-
nal, dispneias antes do esforço, dor no peito, mais de três contrações
rítmicas do útero, perda de líquido, náuseas e tonturas, os
exercícios deverão ser suspensos e o fisioterapeuta deverá
aguardar estabilização da gestante e, nos casos de piora do
caso, a gestante deverá procurar o serviço médico.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 109
SER_FISIO_FISCUGO_UNID4.indd 109 04/05/2021 13:11:28
Patologias mais comuns do puerpério
O puerpério patológico está relacionado às complicações que se manifes-
tarão na mulher no período que compreende desde o pós-parto imediato até
seis a oito semanas de pós-parto. As principais complicações manifestas nesse
período são hemorragia, infecções puerperais, alterações nas mamas, doenças
tromboembólicas e transtornos psiquiátricos relacionados ao pós-parto.
A hemorragia puerperal é uma das principais causas de morte em todo
o mundo. Sua ocorrência se dá pelo
sangramento excessivo, gerando na
puérpera vertigem, síncope, hipovo-
lemia, hipotensão e taquicardia. Tal
hemorragia pode ser classificada em
dois tipos, a primária, que acontece
nas primeiras 24 horas após o parto;
e a secundária ou tardia, que acontece
nas primeiras 24 horas até 6 a 12 se-
manas após o parto.
A causa da hemorragia puerperal pode ser desencadeada devido à hipo-
tonia e atonia uterina, laceração do trajeto, retenção placentária ou de frag-
mentos, placentação anormal, rotura uterina, inversão uterina e distúrbios
de coagulação. Já os fatores que predispõem a sua ocorrência
são a multiparidade, placentação anômala, trabalho de parto
prolongado e de evolução rápida, anestesia geral, infiltração
miometrial por sangue, sobredistensão ute-
rina, cesárea prévia e atual, parto vaginal
operatório (fórcipe), episiotomia, deslo-
camento prematuro da placenta, den-
tre outros. A puérpera ainda é capaz de
manifestar complicações em decorrên-
cia da hemorragia, que são anemia, fadiga
crônica, choque hipovolêmico, coagulação
intravascular disseminada, insuficiência renal, hepática e
respiratória.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 110
SER_FISIO_FISCUGO_UNID4.indd 110 04/05/2021 13:11:32
A hipotonia uterina também é um fato que contribui para a ocorrência de
hemorragia. Pois, nessa situação o miométrio não se contrai com eficiência,
levando ao sangramento. A sobredistensão uterina é um estágio de alerta para
a ocorrência da hipotonia uterina. Enquanto a subinvolução uterina, quando o
útero apresentar um volume maior que o esperado e os lóquios apresentarem
um aspecto vermelho e o canal cervical estiver entreaberto, também será uma
causa de hemorragia puerperal. Um outro fator para a ocorrência de hemorra-
gia são as lacerações de trajeto. Sua ocorrência pode ser devido à episiotomia
extensa, feto macrossômico, manobra de Kristeller intempestiva e parto pélvi-
co operatório (fórcipe, versão com grande extração). Nessa situação, deve ser
realizada a correção da laceração o mais rápido possível.
A retenção de conteúdo da placenta pode causar hemorragia devido à di-
ficuldade de contração do miométrio. Os sangramentos conseguem ser contí-
nuos em alguns momentos e, em outros, escassos e, em outros, abundantes.
Em algumas situações, o sangramento é capaz de formar um hematoma na
região da vulva e vagina, geralmente, esses hematomas são reabsorvidos pelo
corpo, ou se rompem, transformam-se em cisto, ou ainda se infectam.
Quanto às infecções puerperais ou morbidade febril no puerpério, manifes-
tam-se por quadro febril (temperatura acima de 38 °C) com duração superior a
48 horas, dentro dos primeiros dez dias do puerpério, excluindo as primeiras 24
horas após o parto. Nas primeiras 24 horas do pós-parto, é comum a puérpera
apresentar picos febris graças ao estresse do parto. A maioria dos processos
infecciosos febris após o parto é advindo de infecções do trato urinário inferior.
Outros fatores que contribuem para o estado febril no período puerperal são
infecções no útero e anexos, infecções da ferida operatória, mastites, infecções
urinárias. O principal fator de risco para a infecção puerperal é a cesariana
(Quadro 3), pois esta aumenta o risco de endometrite, tromboflebite
pélvica e choque séptico. Fatores antes do parto também podem
influenciar a ocorrência de infecções puerperais,
como: baixo nível socioeconômico, desnutrição,
anemia materna, obesidade, diabetes mellitus,
terapia imunossupressora, infecções do trato
genital inferior, higiene pessoal e ausência de
acompanhamento pré-natal.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 111
SER_FISIO_FISCUGO_UNID4.indd 111 04/05/2021 13:11:32
QUADRO 3. CONDIÇÕES DE VIA DE PARTO RELACIONADAS AO
RISCO DE INFECÇÃO PUERPERAL
- Rotura de membranas superior a 12 horas;
- Bacteriúria intraparto;
- Múltiplos toques vaginais;
Parto vaginal
- Monitoração interna;
- Corioamnionite;
- Traumatismo intraparto.
- Trabalho de parto prolongado;
- Rotura de membranas superior a 12 horas;
- Anestesia geral;
- Monitoração intraútero;
Parto cesariana
- Qualidade dos cuidados assistenciais;
- Técnicas de assepsia dos profissionais e preparo da gestante;
- Qualidade da técnica cirúrgica e a assistência durante o período de
trabalho de parto.
Outra condição patológica durante o período puerperal são as alterações
da mama da puérpera lactante. O ingurgitamento mamário, fissuras mamárias,
mastite e o abcesso mamário são complicações que causam muito sofrimento
para a puérpera. O ingurgitamento materno pode acontecer entre as 48 e 72
horas após o parto, graças ao aumento da vascularização da mama e conges-
tão vascular secundária à saída da placenta, ao acúmulo de leite nas mamas e
também ao edema secundário à obstrução da drenagem linfática causada pela
estase do leite e por aumento da vascularização dos alvéolos.
Nessa situação, o melhor tratamento são o estímulo e a manutenção ao
aleitamento, apoio físico e psicológico. Orientações quanto ao sutiã, posiciona-
mento das mamas, uso de compressas frias após a amamentação etc. podem
auxiliar no alívio da dor e do edema. As compressas quentes podem ser utili-
zadas antes da amamentação, estimulando o reflexo de liberação de ocitocina,
o que favorece a liberação do leite. É importante a orientação em relação às
compressas que não devem ser muito frias nem muito quentes.
A pega inadequada do bebê ao mamilo consegue gerar fissuras que predis-
põem à entrada de germes no parênquima, ocasionando a mastite. Torna-se
fundamental que a puérpera seja orientada em relação à importância de pegar
sol sobre as mamas e da lubrificação com o próprio leite antes e após cada
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 112
SER_FISIO_FISCUGO_UNID4.indd 112 04/05/2021 13:11:32
mamada. Cremes e pomadas devem ser evitados ou ser usados somente com
prescrição médica. A mastite mamária puerperal é um processo infeccioso que
pode ser manifestado de forma aguda ou crônica. Tal condição é resultado da
penetração de bactérias nas fissuras mamárias, causando dor, calor, rubor, de
início pode apresentar estado febril, calafrios e turgência mamária extensa.
Já no período de pré-natal e no início do puerpério os profissionais da saúde
podem realizar orientações profiláticas quanto à higienização vigorosa, pre-
venção do ingurgitamento mamário e das fissuras. O tratamento para mastite
é medicamentoso, bem como pelo esvaziamento completo das mamas.
Ainda durante o período puerperal, a mulher é capaz de apresentar doen-
ças tromboembólicas devido aos processos vasculares oclusivos, que incluem
a trombloflebite superficial, trombose venosa profunda, tromboflebite séptica
pélvica e tromboembolismo pulmonar. Outra condição comum para a puérpe-
ra são os transtornos psiquiátricos, causados por distúrbios de humor, evol-
vendo a disforia pós-parto e a depressão pós-parto. A disforia é caracterizada
por uma alteração de humor transitória, benigna e autolimitada, acometendo
mais da metade das puérperas, por causa das alterações hormonais e fatores
psicossociais. Nessa situação, a puérpera gosta do recém-nascido, possui von-
tade de amamentar, mas apresenta tristeza e choro fácil. O fato de a puérpera
demonstrar afeição e desejo de amamentação diferencia tal situação da de-
pressão pós-parto. A disforia acontece geralmente no terceiro dia de pós-par-
to e se estende por volta do 14º dia; em raras circunstâncias, o distúrbio poderá
evoluir para uma situação mais complicada.
Enquanto a depressão pós-parto é um episódio que acontece nas quatro
primeiras semanas de puerpério e causa sofrimento e não há afeição pelo
bebê. Fatores como gravidez na adolescência, eventos traumáticos na gravidez,
pacientes já com diagnósticos de depressão, ansiedade durante a gestação,
pouco suporte social e familiar etc., são os principais fatores de riscos para a
ocorrência de depressão pós-parto.
É muito importante que a puérpera tenha acesso a uma equipe interdisci-
plinar para o acompanhamento desse período repleto de mudanças e adequa-
ções. Seja no ambiente hospitalar, seja no domicílio, a puérpera necessita de
acompanhamento e orientações quanto às medidas necessárias para que sua
saúde física, mental e social seja restabelecida.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 113
SER_FISIO_FISCUGO_UNID4.indd 113 04/05/2021 13:11:32
DICA
Para fortalecer ainda mais seus estudos, leia o artigo
“Papel da Fisioterapia em Obstetrícia: avaliação do nível de
conhecimento por parte dos médicos e equipe de enferma-
gem, gestantes e puérperas da rede pública de Barueri/SP”.
Saúde da mulher
A saúde da mulher é uma temática muito importante para a sociedade, pois
busca garantir o acesso aos serviços de saúde em todo o território nacional. Dessa
forma, em 2004, o Ministério da Saúde, observando a necessidade de diretrizes
técnico-políticas para oferecer atenção integral de cuidado às mulheres, criou a
Política de Atenção Integral à Saúde das Mulheres.
Essa política visa a proporcionar às mulheres acesso à saúde em todos os ciclos
de vida, respeitando questões relacionadas ao gênero, raça, orientação sexual e
também aos fatores que são determinantes e condicionantes para sua saúde. Os
direitos sexuais e reprodutivos, atenção ao abortamento inseguro e situações de
violência doméstica e sexual ganham espaço e atenção nessa política, de forma a
oferecer à mulher a integralidade do cuidado e a promoção da saúde.
Dentre o ciclo de vida da mulher, podemos destacar algumas importantes
fases que ela passará, como o início do ciclo de vida reprodutiva, marcado pelo
surgimento da menstruação, por exemplo. A menstruação geralmente acontece
quando a mulher está na fase da puberdade. O período menstrual pode – em al-
gumas mulheres – apresentar alterações devido às ações hormonais. Tal episódio
menstrual acontece todos os meses, durante a fase reprodutiva, até que a mulher
alcance a fase não reprodutiva, que corresponde ao climatério.
O climatério corresponde à fase de transição entre o período reprodutivo e o
período não reprodutivo. Durante tal fase, ocorre a última menstruação da mulher,
que compreende a menopausa. Outra temática muito importante para a saúde da
mulher e que será abordada neste conteúdo diz respeito ao câncer de mama. O
câncer de mama possui alta taxa de mortalidade e, por isso, é importante que seu
rastreio seja feito de forma precoce para, assim, oferecer o melhor tratamento. É
fundamental, pois, o conhecimento a respeito da saúde da mulher, de modo que
ações de promoção, prevenção, proteção e tratamento sejam realizadas.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 114
SER_FISIO_FISCUGO_UNID4.indd 114 04/05/2021 13:11:32
Ciclo menstrual e suas alterações
Na puberdade, a mulher inicia a fase reprodutiva a partir da manifestação dos
ciclos menstruais. A menarca, primeira menstruação, marca o começo do ciclo re-
produtivo. Ela ocorre entre 11 e 14 anos de idade, sendo aceitável também entre 9
e 16 anos. A menstruação corresponde ao sangramento genital de origem intrau-
terina, que será periódico, temporário, e se manifestará aproximadamente a cada
mês. Se no início é marcada pela menarca, no seu fim é marcada pela menopausa.
O ciclo menstrual corresponde a um conjunto de eventos endócrinos que se
interdependem com o eixo hipotálamo-hipófise-ovário e as consequentes modi-
ficações fisiológicas no organismo, no intuito de preparar a mulher para a ovula-
ção e futura gravidez. Durante o ciclo menstrual, duas importantes fases precisam
acontecer: a fase de maturação folicular, que acontecerá por estímulo hormonal
e liberação do óvulo através do ovário; e a segunda fase, de preparação do útero
para receber o possível embrião, no caso de fecundação. O 1º dia da menstruação
é o 1º dia do ciclo. O ciclo menstrual normal varia entre 21 e 35 dias (média de 28
dias). Já o fluxo menstrual tem duração aproximada de dois a seis dias, com perda
sanguínea de 20 a 60 mL (Quadro 4).
QUADRO 4. CICLO MENSTRUAL NORMAL
21 a 35 dias
Duração do ciclo menstrual
(média de 28);
Duração do fluxo menstrual 2 a 6 dias;
Perda sanguínea 20 a 60 mL;
Fases do ciclo ovariano Folicular e lútea;
Fases do ciclo uterino Proliferativa, secretora e menstrual.
O ciclo menstrual pode ser subdivido em três fases: a fase folicular, a fase ovu-
latória e a fase lútea. A fase folicular se estende do 1º dia da menstruação até o
dia do pico do hormônio LH, no meio do ciclo. A fase ovulatória inclui três eventos
importantes: o recomeço da meiose I logo após o pico de LH; pequeno aumento
na produção de progesterona 12 a 24 horas antes da ovulação (luteinização); e, por
fim, a ruptura folicular. A fase lútea corresponde ao período entre a ovulação e até
a manifestação da menstruação (Figura 1).
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 115
SER_FISIO_FISCUGO_UNID4.indd 115 04/05/2021 13:11:32
A fase folicular corresponde à primeira fase do ciclo menstrual, em que ocorre
uma sequência ordenada de eventos com a finalidade de assegurar a seleção de
um novo folículo dominante que será preparado para a ovulação. Tal folículo pas-
sará pelos estágios de folículo primordial, folículo primário, folículo pré-antral, fo-
lículo antral e folículo pré-ovulatório (Quadro 5). O resultado final desses estágios
pelos quais o folículo passa é o desenvolvimento de um folículo maduro e viável.
Tais estágios pelos quais passa o folículo têm duração de 10 a 14 dias.
Fase folicular Fase lútea
Óvulo
Ovulação
Folículo de crescimento Corpo lúteo Corpo albicans
Menstruação
Endométrio
Menstruação Fase proliferativa Fase secretora
0 dias 14 dias 28 dias
Óvulo
Corpo albicans Endométrio Folículo de Endométrio Ovulação Endométrio Endométrio
crescimento Óvulo
Corpo lúteo
Menstruação
Figura 1. Estágios do ciclo menstrual. Fonte: Shutterstock. Acesso em: 07/04/2021.
QUADRO 5. ESTÁGIOS FOLICULARES
- 1º estágio de desenvolvimento do folículo;
- Oócito paralisado no estágio diplóteno
Folículo primordial
da prófase I meiótica, envolto por células
granulosas.
- Um oócito primário circundado por uma
única camada de células foliculares;
- Diferenciação das células do estroma em
teca interna e teca externa;
Folículo primário - A teca interna produz esteroides a partir do
colesterol;
- A teca externa representa o estroma
ovariano;
- FSH estimula a maturação.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 116
SER_FISIO_FISCUGO_UNID4.indd 116 04/05/2021 13:11:53
- Representa a fase do folículo em
crescimento;
Folículo secundário
- Formação da zona de pelúcia e corona
radiada.
- FSH acelera o crescimento;
- FSH estimula enzima aromatase a converter
Folículo pré-antral
androgênios em estrogênios;
- Células granulosas tornam-se cuboides.
- Estrogênio e FSH aumentam a produção de
Folículo antral
líquido folicular.
- Células granulosas maiores;
Folículo pré-ovulatório - Teca ricamente vascularizada;
- Oócito prossegue com a meiose.
Fonte: UNESP. Acesso em: 15/04/2021.
O pico do LH é o marcador fisiológico mais importante da aproximação da ovula-
ção, que ocorre no meio do ciclo menstrual, precedido pelo aumento acelerado de es-
tradiol. Em suma, o pico de estradiol estimula o pico de LH, que estimula a ovulação. A
ovulação ocorrerá entre 32 e 36 horas após o pico de LH, tal pico tem duração máxima
de 48 a 50 horas. A fase lútea compreende o período da ovulação até o aparecimento
da menstruação. Sua duração é de 14 dias, e o hormônio atuante nessa fase é a pro-
gesterona, responsável por preparar o endométrio para uma possível fecundação.
Assim que o oócito é liberado, passa a ser chamado de corpo lúteo ou corpo amarelo.
Caso ocorra a fecundação, o hCG mantém o funcionamento do corpo lúteo até que
a esteroidogênese placentária se estabeleça plenamente. Se não houver a gravidez,
ocorrerá a regressão do corpo lúteo, levando a uma queda do estradiol, progesterona
e inibina A. Com a queda da inibina A, o FSH volta a ser secretado pela hipófise, o au-
mento do FSH reiniciará o processo folicular para um novo ciclo.
Em síntese, o ciclo menstrual é marcado pelo início do fluxo menstrual, no qual o
1º dia do fluxo indica o 1º dia do ciclo. No final da pré-menstruação, há o aumento do
FSH devido à diminuição das concentrações de estrogênio, progesterona e inibina A.
A diminuição desses esteroides provoca a descamação endometrial, resultando no
fluxo menstrual. Entre o 6º e o 8º dia do ciclo, há o aumento lento do estradiol e uma
leve queda do FSH. Mesmo com essa queda, os folículos continuam se desenvolvendo
para que um folículo atinja a maturação e ocorra a ovulação. Após a ovulação, o folícu-
lo maduro torna-se luteinizado e passa para a fase lútea, quando a progesterona está
em alta para manter uma possível gravidez. Sem a ocorrência de fecundação, o corpo
amarelo sofre regressão, e dos esteroides ovarianos, culminando com a descamação
do endométrio (menstruação).
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 117
SER_FISIO_FISCUGO_UNID4.indd 117 04/05/2021 13:11:53
O ciclo menstrual pode sofrer alterações no seu padrão de normalidade por
conta das doenças endócrinas, causadas por alterações hormonais. Tais altera-
ções podem estar relacionadas à frequência, duração e ausência do fluxo. A fa-
lência ovariana, tumores de ovário, alterações genéticas, baixo peso, exercícios
físicos em excesso, uso inadequado e em excesso de medicamentos são alguns
exemplos de afecções capazes de gerar alterações no ciclo menstrual. Neste con-
teúdo, destacaremos as duas principais causas que levam à alteração do ciclo, à
amenorreia e à síndrome de ovários policísticos.
A amenorreia é uma condição em que a mulher apresenta ausência de fluxo
menstrual, sendo considerada fisiológica na infância, na gestação ou no puerpério
e na pós-menopausa. A amenorreia pode ser classificada em primária, para as
mulheres que ainda não menstruaram; e secundária, para aquelas que já apresen-
taram ciclos menstruais. O atraso menstrual se dá quando há ausência de mens-
truação por período inferior a três ciclos, e o sangramento menstrual diminuído
pode ter relação à amenorreia, mas requer investigação. Serão apresentadas
nomenclaturas utilizadas para se referir ao sangramento menstrual ausente ou
diminuído:
• Hipomenorreia: redução nos dias de duração ou no fluxo;
• Oligomenorreia: redução na frequência das menstruações (intervalos maio-
res que 35 dias);
• Criptomenorreia: alterações no trajeto, dificultando a saída do sangramento;
• Amenorreia: ausência de menarca ou ausência de menstruação por, no míni-
mo, três ciclos menstruais consecutivos ou seis meses.
A amenorreia primária pode ser manifestada em meninas de 14 anos que
ainda não tiveram menstruação, associada à falha no desenvolvimento sexual.
A amenorreia secundária se dá pela ausência de
menstruação por seis meses ou pelo período
equivalente a três ciclos.
A amenorreia pode surgir por causa de
diversas razões, como o hipogonadismo hiper-
gonadotrófico, eugonadismo, baixos níveis de
FSH sem desenvolvimento das mamas, níveis ele-
vados de FSH (insuficiência gonadal), níveis elevados de prolactina,
tumor ovariano etc.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 118
SER_FISIO_FISCUGO_UNID4.indd 118 04/05/2021 13:11:53
A Síndrome dos Ovários Policísticos (SOP) é uma doença endócrina que mais
afeta as mulheres em idade reprodutiva, caracteriza-se por oligo-ovulação ou ano-
vulação, múltiplos pequenos cistos ovarianos, sinais de hiperandrogenismo (ex-
cesso de testosterona), acne, hirsutismo e infertilidade por fator ovulatório. A ge-
nética multifatorial e poligênica parece influenciar a ocorrência da SOP, bem como
o hiperandrogenismo, fatores metabólicos pré e pós-natais, resistência à insulina
e diabetes mellitus tipo II, alimentação inadequada e comportamento sedentário.
As principais manifestações clínicas advindas da SOP são irregularidade mens-
trual, hiperandrogenismo, obesidade, resistência à insulina, intolerância à glicose e
diabetes tipo II, dislipidemia, hipertensão arterial sistêmica, síndrome metabólica,
infertilidade, abortamento precoce, complicações na gravidez e distúrbios psicoló-
gicos devido à ansiedade, baixa autoestima, imagem corporal negativa e piora da
qualidade de vida por conta da doença.
A Síndrome do Ovário Policístico
(SOP) é uma desordem hormonal
comum entre mulheres em
idade reprodutiva.
Útero
Fímbrias
Ovário normal Ovário policístico
Ovário
Ovulação Múltiplos folículos imaturos
Corpo lúteo
Corpo albicans
Colo do
útero
Vagina
Folículo maduro
Folículo secundário Folículo primordial
Folículo primário Folículo primário Desenvolvimento
Folículo primordial parado
Sintomas da SOP
Os ovários podem desenvolver
numerosas pequenas coleções de
fluidos (folículos) e falhar na
liberação regular de óvulos.
Períodos Excesso de Ovários
(menstruais) andrógeno policísticos
irregulares
Figura 2. Manifestação da SOP. Fonte: Shutterstock. Acesso em: 07/04/2021.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 119
SER_FISIO_FISCUGO_UNID4.indd 119 04/05/2021 13:11:54
O tratamento para a SOP pode ser realizado em acompanhamento de uma
equipe interdisciplinar. A abordagem médica deve ser feita por vários especialistas
graças às complicações advindas da SOP; dermatologista para tratar a pele, endo-
crinologista para tratar as alterações hormonais e ginecologista e demais espe-
cialidades médicas necessárias. O acompanhamento pelo psicólogo, nutricionista,
fisioterapeuta e profissional de educação física também é de grande auxílio, a fim
de contribuir com a autoestima, perda de peso, prática de atividades físicas; e tudo
isso estimula a adoção de um estilo de vida mais saudável e, por consequência,
uma melhor qualidade de vida.
EXPLICANDO
O hormônio luteinizante (LH) é produzido pela hipófise e tem como função
atuar no amadurecimento dos folículos, na ovulação e na produção da
progesterona. A inibina A é um hormônio produzido pelos folículos ovaria-
nos e possui como principal função inibir a produção de FSH. O hormônio
folículo estimulante (FSH) também é produzido pela hipófise e tem a fun-
ção de estimular a maturação dos óvulos, durante a idade fértil da mulher.
Climatério e câncer de mama
O climatério corresponde ao período de transição entre a menstruação e a
menopausa. Trata-se de um período fisiológico pelo qual a mulher passa, quan-
do se iniciam os primeiros indícios de falência ovariana; mesmo que com a pre-
sença de ciclos menstruais regulares e ainda ocorra liberação do óvulo e se finda
na senilidade, que se inicia aos 65 anos de idade. Cada mulher pode iniciar seu
climatério de forma diferente, algumas podem ser assintomáticas, e outras não.
A perimenopausa é o período que antecede a menopausa em anos. Tal fase
é capaz de preceder a menopausa entre dois e oito anos. Nessa fase, a mulher
já pode apresentar distúrbios referentes à duração do ciclo menstrual. A meno-
pausa é o estágio em que ocorre a falência ovariana, tendo a última menstrua-
ção. A menopausa só pode receber esse nome após um ano da última mens-
truação. A idade média para a menopausa é de 51 anos, contudo, nas mulheres
em que a menopausa ocorre antes dos 40 anos, é dita como precoce e deve ser
acompanhada pelo médico para a investigação de associação com outra doença.
Se a menopausa acontecer após os 55 anos, é considerada menopausa tardia.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 120
SER_FISIO_FISCUGO_UNID4.indd 120 04/05/2021 13:11:54
A perimenopausa é acompanhada de alterações hormonais importantes
iniciadas entre dois e oito anos antes da menopausa. Ciclos anovulatórios são
mais prevalentes antes dos 20 e após os 40 anos. Nessa fase dos ciclos ano-
vulatórios, a irregularidade menstrual é mais comum. Durante toda a vida, a
mulher perde folículos. Entre 10 e 15 anos antes da menopausa, aumenta-se a
perda folicular. Isso acontece devido ao aumento do nível de FSH e a uma que-
da dos níveis de inibina. A ausência da menstruação se dá quando o número de
folículos atinge a média de 1.000 folículos, representando um limite para que
ocorra o ciclo menstrual.
Mesmo com níveis elevados de FSH, o desenvolvimento dos folículos en-
velhecidos se torna cada vez mais difícil, mesmo com a estimulação de FSH;
por isso os ciclos menstruais se tornam irregulares, até a suspensão completa-
mente. Mesmo durante a fase perimenopausa, a concepção ainda é possível,
pois, por mais que seja esporádica, ainda há liberação de óvulos. A principal
manifestação clínica nessa fase é a irregularidade menstrual. Os fogachos tam-
bém podem se manifestar e se estender até a menopausa. Outras queixas que
podem ser apresentadas pelas mulheres são irritabilidade e ansiedade.
Enquanto na menopausa, mesmo sem produção folicular, há função ova-
riana, pois o ovário continua em atividade, mas o perfil hormonal da mulher
se altera. Em suma, a menopausa representa o fim da fase reprodutiva. As
principais alterações clínicas são nos níveis de estrogênio, progesterona, an-
drogênios e gonadotrofinas (FSH e LH). Então, nessa fase, há produção hormo-
nal discreta de androstenediona e testosterona. A produção de estrogênio e
progesterona não é mais realizada, por isso os níveis de gonadotrofinas estão
mais elevados, mas com o passar dos anos ocorre a diminuição
gradual desses níveis também.
As alterações precoces após a menopausa são
amenorreia prolongada, devido à deficiência
de estrogênio, alterações vasomotoras (foga-
chos). Os fogachos se manifestam a partir
da exposição a ambientes de temperatu-
ras elevadas que, concomitantemente, ele-
vam a temperatura corporal, estimulando o
gatilho hipotalâmico para dar início ao fogacho.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 121
SER_FISIO_FISCUGO_UNID4.indd 121 04/05/2021 13:11:54
Tais alterações vasomotoras são marcadas por períodos transitórios e recor-
rentes de rubor na face, pescoço e tórax, sudorese e sensação de calor, por
vezes, acompanhada de palpitações, ansiedade, e, em algumas mulheres, há
manifestação de calafrios. Os episódios podem durar cerca de três minutos e
se repetir por mais de 30 vezes por dia. São mais frequentes no período notur-
no e melhoram em ambientes frios. Distúrbios de sono, diminuição da libido
e alterações de humor são as manifestações prevalentes após a menopausa.
As alterações em longo prazo podem ser a diminuição do epitélio vaginal,
aumento do pH (≥ 5), sangramento uterino anormal graças aos estrogênios
exógenos, endometrite, câncer do endométrio, pólipos endometriais, hiper-
plasia endometrial. Enquanto no sistema nervoso central as mulheres, após
a menopausa, podem apresentar dificuldades de concentração, cognição e
perda de memória recente. Doenças cardiovasculares, como a aterosclerose
e osteoporose, também são alterações recorrentes nesse período. Depois da
menopausa, a taxa de perda óssea aumenta de forma significativa, isso porque
acontece uma atividade excessiva dos osteoclastos, provocando intensa reab-
sorção óssea, graças à deficiência de estrógenos (Figura 3).
Vida produtiva normal Cessação permanente do período
Pré-menopausa Perimenopausa Menopausa Pós-menopausa
Irritabilidade Cólicas Períodos
irregulares Desconforto | Vaginal
Insônia Suor
noturno
último período último período
Nível de estrogênio
regular
Osteoporose
Ondas de
calor
Diminuição
da libido
Doenças cardiovasculares
Figura 3. Estágios do ciclo menstrual. Fonte: Shutterstock. Acesso em: 07/04/2021.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 122
SER_FISIO_FISCUGO_UNID4.indd 122 04/05/2021 13:12:09
No climatério, as principais alterações funcionais em que o fisioterapeuta
deve atuar são disfunção do assoalho pélvico, disfunção sexual e perda da
massa óssea, causando a osteoporose. Para a disfunção do assoalho pélvi-
co, o fisioterapeuta pode realizar o treinamento da musculatura do assoa-
lho pélvico, a fim de fortalecimento muscular, oferecendo melhor suporte
para os órgãos da pelve. Para a disfunção sexual, o objetivo do tratamen-
to fisioterapêutico é o de contribuir
com a autoconfiança, resposta sexual
e satisfação. Dessa forma, o uso de
cones vaginas, eletroterapia, massa-
gem perineal e o biofeedback podem
ser utilizados, visando à melhora da
percepção e força muscular, relaxa-
mento da musculatura durante o ato
sexual e melhora da vascularização. O
tratamento contribui para a melhora
do fluxo sanguíneo e mobilidade pél-
vica, atuando diretamente na sensibi-
lidade do clitóris, contribuindo para o
prazer, excitação, lubrificação vaginal
e orgasmo. Enquanto para a reposi-
ção de massa óssea o fisioterapeuta
consegue prescrever um programa
de exercícios físicos domiciliares e orientar a prática de musculação com o
acompanhamento profissional, de forma a melhorar a massa óssea, dimi-
nuindo os casos de riscos de quedas – muito comuns em mulheres após a
menopausa (BARACHO, 2018).
Outra afecção que se manifesta com maior frequência no período após a
menopausa é o câncer de mama. O câncer de mama é uma doença advinda
da multiplicação desordenada das células epiteliais que margeiam os ductos
ou os lóbulos, formando um tumor com potencial de invadir outros órgãos. A
proliferação desordenada de tais células anormais surge graças às alterações
genéticas que podem ser provindas de fatores ambientais, endócrinos, here-
ditários ou genéticos.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 123
SER_FISIO_FISCUGO_UNID4.indd 123 04/05/2021 13:12:13
Mulheres com 50 anos ou mais estão mais propensas à ocorrência desse
câncer; contudo, o câncer de mama está se tornando mais prevalente em mu-
lheres no período da pré-menopausa. O estrogênio, endógeno ou exógeno é
um dos principais fatores que contribuem para o desenvolvimento de câncer
de mama. Quanto maior o tempo que a mulher fica exposta à ação de tal hor-
mônio, maiores as chances de desenvolvimento de câncer.
A menarca precoce com idade inferior a 12 anos, a menopausa tardia após
os 55 anos, a primeira gravidez após os 30 anos, o uso de medicamento con-
traceptivo oral por causa das suas concentrações de estrogênio-progestero-
na e a terapia de reposição hormonal com estrogênio-progesterona depois
da menopausa são alguns dos principais fatores que contribuem para o de-
senvolvimento de câncer de mama, devido ao tempo prolongado em que a
mulher fica exposta à circulação do hormônio estrogênio.
As mamas são anexos da pele e do sistema reprodutivo humano e são
constituídas por um parênquima de tecido glandular formado por glândulas
mamárias, estroma de tecido conjuntivo que envolve cada lobo e a glândula
e pela pele que possui glândulas sebáceas e sudoríparas. A mama se locali-
za na parede anterior do tórax e faz limite superior com a 2ª ou 3ª costela,
inferior com a 6ª ou 7ª costela, medial com a borda do osso esterno, late-
ral com a linha axilar média ou borda anterior do músculo grande dorsal e
posteriormente com a fáscia profunda do músculo grande peitoral, serrátil
anterior e oblíquo externo com a bainha do músculo reto abdominal. O con-
teúdo glandular é maior do que a própria mama e pode se estender até a
axila em graus variáveis. A mama é dividida em quatro quadrantes que cor-
respondem à área superior e inferior, medial e lateral, através de uma linha
imaginária (Figura 4).
• Quadrante superior lateral (QSL): maior incidência de câncer de mama
(50%);
• Quadrante inferior lateral (QIL): incidência de câncer de mama nesse lo-
cal é de 11%;
• Quadrante superior medial (QSM): segundo maior local de incidência de
câncer de mama (15%);
• Quadrante inferior medial (QIM): local com menor incidência de câncer
de mama (6%).
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 124
SER_FISIO_FISCUGO_UNID4.indd 124 04/05/2021 13:12:13
Mama direita Mama esquerda
A B B A
C D D C
Legenda
A: QSL • B: QSM • C: QIL • D: QIM
Figura 4. Quadrantes da mama. Fonte: INCA, 2019, p. 89.
Outros fatores de risco que influenciam o desenvolvimento de câncer de
mama são os ambientais e genéticos, e os endócrinos, já citados anterior-
mente. Os fatores ambientais são referentes à obesidade e sobrepeso, com-
portamento sedentário, consumo de bebida alcoólica e tabagismo e à exposi-
ção por períodos prolongados à radiação ionizante. Os fatores genéticos são
o histórico familiar de câncer de mama e de ovário, principalmente quando
manifestados em parentes de primeiro grau antes dos 50 anos. Como fatores
protetores de prevenção de câncer de mama, temos a prática regular de ativi-
dades físicas, amamentação, primeira gestação antes dos 20 anos e alimenta-
ção rica em frutas e verduras, peixes e azeite de oliva. Os principais sintomas
que podem apresentar são vermelhidão e inchaço, presença de secreção es-
curecida, pele enrugada, nódulos aparentes e ferida na mama (VIEIRA, 2017).
A mortalidade por câncer de mama no Brasil representa a primeira causa
de morte por câncer nas mulheres. Dessa forma, o câncer de mama diz res-
peito a um grave problema de saúde pública, gerando estímulos para pesqui-
sas, prevenção, diagnóstico precoce e tratamento.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 125
SER_FISIO_FISCUGO_UNID4.indd 125 04/05/2021 13:12:14
A fase de desenvolvimento de câncer de mama pode ser dividida em fase
pré-clinica, que compreende o intervalo entre o surgimento da primeira célu-
la maligna até o desenvolvimento do tumor e seu diagnóstico clínico. A outra
fase corresponde à fase clínica, que é realizada a partir desse momento de
diagnóstico.
Mesmo com campanhas de rastreio, acompanhamento clínico, a maioria
dos tumores é descoberta na fase em que o tumor apresenta uma massa pal-
pável. Geralmente, o câncer de mama se desenvolve lentamente e, em alguns
casos, pode se desenvolver de forma rápida e com maior possibilidade de
disseminação. Este câncer apresenta diversidade em sua estrutura, boa parte
é classificada em carcinoma ductal, que apresenta um prognóstico melhor.
O carcinoma in situ é aquele que a lesão fica restrita ao epitélio, não ocor-
rendo infiltração do estroma. O carcinoma ductal in situ é considerado uma
lesão percussora do câncer de mama, com um bom prognóstico. O carcinoma
lobular in situ não se apresenta como lesão palpável, pode não ser possível
verificá-lo na mamografia e no exame histopatológico. É mais detectado na
pré-menopausa, o que sugere uma influência hormonal ao desenvolvimen-
to ou manutenção da lesão. Os carcinomas infiltrantes são aqueles que cor-
respondem à doença invasiva, ocorrendo infiltração do estroma mamário, e
podem se manifestar como carcinoma ductal infiltrante, carcinoma lobular
infiltrante, carcinoma mucinoso, carcinoma tubular, carcinoma medular, den-
tre outros.
O tratamento para o câncer de mama deve ser cirúrgico, acompanhado
ou não de radioterapia, conforme avaliação médica, e também pode ser ne-
cessária a utilização da quimioterapia. A mo-
dalidade de cirurgia se dá de acordo com a
extensão do tumor. A conservadora preser-
va boa parte da mama, sendo realizadas
apenas a ressecção do tumor, por ressec-
ção do tumor e margem de segurança, e a
quadrantectomia, que é a ressecção do qua-
drante mamário onde o tumor está localizado.
Nas situações em que o tumor atinja mais de 20% da mama, é
necessária a cirurgia radical.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 126
SER_FISIO_FISCUGO_UNID4.indd 126 04/05/2021 13:12:14
É muito importante que medidas de prevenção e detecção precoce sejam
oferecidas às mulheres nas diversas
faixas etárias. A prevenção deve ser
destinada à educação em saúde acer-
ca da importância do controle de fa-
tores que predispõem à ocorrência de
câncer, fatores que podem e devem
ser modificados, bem como estimular
a promoção prática e comportamen-
tos que atuem como protetores. Uma
equipe interdisciplinar é imprescindí-
vel para oferecer ações que ajam dire-
tamente nos fatores modificáveis que
oferecem riscos de desenvolvimento de câncer de mama, como, por exemplo,
obesidade ou sobrepeso, comportamento sedentário, consumo de álcool, ali-
mentação inadequada rica em gorduras, açúcares e carne vermelha, e repo-
sição hormonal. A equipe, composta por médico, fisioterapeuta, enfermeiro,
profissional de educação física, nutricionista, terapeuta ocupacional, assis-
tente social, dentre outros, pode, respeitando a especialidade de cada um,
desenvolver ações educativas por meio de palestras, vídeos, panfletos sobre
o câncer de mama, sintomas, autoexame, autopalpação e tratamento.
Outra forma de prevenir e detectar o câncer de forma precoce é por meio
do autoexame das mamas (Figura 5). Ressalte-se que o autoexame auxilia
na detecção, contudo, ele não exclui a necessidade de procurar um médico
para realizar o exame de mamografia, pois o exame é a melhor maneira de
diagnosticar o câncer. O autoexame é realizado pela própria mulher. Deve
ser realizado de forma padronizada, sistemática e periódica, normalmente,
uma vez por mês e uma semana após o término da menstruação (para as que
ainda estão no período reprodutivo). O nódulo só é capaz de ser detectado
quando estiver maior que um centímetro. A autopalpação não deve ser con-
fundida com autoexame, isso porque a autopalpação deve ser feita no intuito
de conscientizar as mulheres a respeito do aspecto normal das mamas, das
variações normais e dos sinais de alerta (alteração na cor, tamanho e aspecto
da série da mama).
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 127
SER_FISIO_FISCUGO_UNID4.indd 127 04/05/2021 13:12:22
De frente para o espelho, inspecione as mamas com os braços em diferentes posições
Use suavemente as Movimentos Movimentos Movimentos padronizados
pontas dos dedos padronizados de cunha padronizados na vertical em sentido horário
Figura 5. Padronização do autoexame de mama. Fonte: Shutterstock. Acesso em: 08/04/2021.
Para mulheres em tratamento de câncer de mama, na fase pré-operatória, o
fisioterapeuta já deve realizar o acompanhamento, por meio da anamnese, para
que, após a cirurgia, seja iniciada a intervenção fisioterapêutica. É fundamental
que, nesse período pré-operatório, o fisioterapeuta busque educar a paciente
sobre a importância do tratamento fisioterapêutico para sua evolução. Depois da
cirurgia, são necessárias orientações a respeito da higienização, cuidados com o
membro superior ipsilateral à cirurgia, uso de repelentes, hidratação e cuidados
para que não seja realizada aferição de pressão no membro superior do lado
que foi feita a cirurgia, bem como punção. Quanto ao tratamento, o fisioterapeu-
ta deve traçar segundo o caso da paciente e executar exercícios respiratórios,
exercícios ativo-assistidos e ativos de membros superiores, prevenir aderências
por meio de manobras manuais, orientação postural associada à marcha, exer-
cícios circulatórios, eletroestimulação para alívio da dor e orientações para uma
vida ativa através da prática de atividade física, respeitando a amplitude máxima
orientada no pós-operatório (BARACHO, 2018).
ASSISTA
O Centro de Oncologia Campinas desenvolveu um vídeo
referente às novas abordagens da fisioterapia no câncer
de mama, fazendo um compilado dos principais estudos
sobre a temática. Tal conhecimento é de extrema impor-
tância para seu processo de formação.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 128
SER_FISIO_FISCUGO_UNID4.indd 128 04/05/2021 13:14:39
Sintetizando
A saúde da mulher é uma área que vem ganhando destaque graças à sua
importância na sociedade. O público feminino – apenas no Brasil – representa
51,6% da população, reforçando a necessidade de aprofundamento na temá-
tica, de forma a contribuir para a melhor assistência à mulher, quer seja para
promoção e prevenção da saúde, quer seja para o tratamento de afecções.
Como vimos neste conteúdo, a mulher passa por períodos distintos duran-
te sua vida. O período que corresponde à fase reprodutiva se dá a partir do
início da menstruação e o fim deste ocorre com a menopausa. Durante a fase
reprodutiva da mulher, na ocorrência da gestação, a mulher pode apresentar
algumas doenças, como, por exemplo, hipertensão e diabetes gestacional, pas-
síveis de tratamento fisioterapêutico e que obtêm ganhos com tal abordagem.
Depois, verificamos o período que corresponde ao puerpério, logo após o
final da gestação com o parto do bebê. O puerpério, aqui apresentado, é o que
vem acompanhado de alguma complicação, mas que, como vimos, pode ser
guiado e tratado de forma benéfica para a puérpera e para o bebê. Também
estudamos sobre o ciclo menstrual, suas fases, hormônios atuantes e as princi-
pais alterações que podem se manifestar durante esse período.
Dando sequência aos períodos vivenciados pela mulher, verificamos os mo-
mentos que antecedem o fim do ciclo menstrual, bem como a finalização desse
período reprodutivo, a menopausa, com a última menstruação. Abordamos,
ainda, a atuação do fisioterapeuta no período do climatério e sua importância
na saúde da mulher. Por fim, abordamos o câncer de mama e verificamos a
importância da prevenção e detecção de modo precoce, bem como da atuação
do fisioterapeuta no intuito de prevenir e auxiliar no tratamento no pós-opera-
tório. Este conteúdo contribuirá para a formação do fisioterapeuta apto a atuar
na saúde da mulher.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 129
SER_FISIO_FISCUGO_UNID4.indd 129 04/05/2021 13:14:40
Referências bibliográficas
AMERICAN DIABETES ASSOCIATION. Gestational diabetes mellitus. Diabetes
Care, [s.I.], v. 27, p. 88-90, jan. 2004. Disponível em: <https://care.diabetes-
journals.org/content/27/suppl_1/s88.full-text.pdf>. Acesso em: 15 abr. 2021.
BARACHO, E. Fisioterapia aplicada à saúde da mulher. 6. ed. Rio de Janeiro:
Guanabara Koogan, 2018.
INSTITUTO NACIONAL DE CÂNCER JOSÉ ALENCAR GOMES DA SILVA (INCA).
Atualização em mamografia para técnicos em radiologia. 2. ed. rev. e
ampl. Rio de Janeiro: INCA, 2019. Disponível em: <https://www.inca.gov.br/si-
tes/ufu.sti.inca.local/files/media/document/2a_edicao_atualizacao_em_ma-
mografia_para_tecnicos_em_radiologia_2019.pdf>. Acesso em: 19 abr. 2021.
NOVAS abordagens da fisioterapia no câncer de mama. Postado por Cen-
tro de Oncologia Campinas. (48min. 18s.). son. color. port. ou leg. Disponível
em: <https://www.youtube.com/watch?v=cS2J5BH8Zx4>. Acesso em: 19 abr.
2021.
OBSTETRICS & GYNECOLOGY. Hypertension in pregnancy. Report of the
American College of Obstetricians and Gynecologists’ Task Force on Hyper-
tension in Pregnancy. v. 122, n. 5, p. 1122-1131, nov. 2013. Disponível em: <ht-
tps://pubmed.ncbi.nlm.nih.gov/24150027/>. Acesso em: 15 abr. 2021.
OLIVEIRA, J. E. P.; VENCIO, S. (Orgs.). Diretrizes da Sociedade Brasileira
de Diabetes: 2014-2015. São Paulo: AC Farmacêutica, 2015. Disponível em:
<https://www.diabetes.org.br/publico/images/2015/area-restrita/diretrizes-
-sbd-2015.pdf>. Acesso em: 15 abr. 2021.
SANTOS, M. B. et al. Papel da Fisioterapia em Obstetrícia: avaliação do nível
de conhecimento por parte dos médicos e equipe de enfermagem, gestantes
e puérperas da rede pública de Barueri/SP. Revista Brasileira de Pesquisa
em Saúde, Vitória, v. 19, n. 2, p. 15-20, abr./jun. 2017. Disponível em: <https://
www.docsity.com/pt/fisioterapia-estudo-e-manual/5209212/>. Acesso em:
16 abr. 2021.
UNESP - UNIVERSIDADE ESTADUAL PAULISTA “JÚLIO DE MESQUITA FILHO”.
Histologia. Departamento de Morfologia. Disponível em: <https://www1.ibb.
unesp.br/Home/Departamentos/Morfologia/MaterialDidatico/HISTOLOGIA.
pdf>. Acesso em: 15 abr. 2021.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 130
SER_FISIO_FISCUGO_UNID4.indd 130 04/05/2021 13:14:40
VIEIRA, S. C. Câncer de mama: consenso da Sociedade Brasileira de Masto-
logia - Regional Piauí - 2017. Teresina: EDUFPI, 2017. 328 p. Disponível em: <ht-
tps://www.sbmastologia.com.br/medicos/wp-content/uploads/2018/03/C%-
C3%A2ncer-de-Mama-Consenso-da-SBM-Regional-Piau%C3%AD-2017.pdf>.
Acesso em: 15 abr. 2021.
FISIOPATOLOGIA CLÍNICA EM UROLOGIA E GINECO-OBSTÉTRICA 131
SER_FISIO_FISCUGO_UNID4.indd 131 04/05/2021 13:14:40
Você também pode gostar
- Ebook Completo - Fisiopatologia Clínica Na Saúde Do Idoso - SER (Versão Digital)Documento126 páginasEbook Completo - Fisiopatologia Clínica Na Saúde Do Idoso - SER (Versão Digital)Ana clara BastosAinda não há avaliações
- Ebook Completo - Fisioterapia em Traumatologia e Ortopedia - SER (Versão Digital)Documento119 páginasEbook Completo - Fisioterapia em Traumatologia e Ortopedia - SER (Versão Digital)ROGER SOUSA100% (3)
- Livro Fluidos BiológicosDocumento118 páginasLivro Fluidos BiológicosAvanúziaAinda não há avaliações
- E-Book Completo - Anatomia Humana - DIGITAL PAGES (Versão Digital)Documento152 páginasE-Book Completo - Anatomia Humana - DIGITAL PAGES (Versão Digital)WarrebornAinda não há avaliações
- Ebook Completo - Imunologia Clínica - SER - DIGITAL PAGES - Versão2021 (Versão Digital) - 1Documento156 páginasEbook Completo - Imunologia Clínica - SER - DIGITAL PAGES - Versão2021 (Versão Digital) - 1YaomoriAinda não há avaliações
- Apostila - Ergonomia No TrabalhoDocumento58 páginasApostila - Ergonomia No TrabalhoMeire LódeAinda não há avaliações
- APS 1 - NeuropediatriaDocumento9 páginasAPS 1 - Neuropediatrianickolas.frizani528Ainda não há avaliações
- Intervencao NeurossensoriomotoraDocumento88 páginasIntervencao NeurossensoriomotoraMARCIAMISSOESAinda não há avaliações
- Trabalho AnatoDocumento17 páginasTrabalho AnatoTainara AraújoAinda não há avaliações
- Fenomenologia e Existencialismo Na Clínica (E-Book) Resmaterizado111Documento100 páginasFenomenologia e Existencialismo Na Clínica (E-Book) Resmaterizado111Leonidas Santos Silva LeiteAinda não há avaliações
- Farmacologia BásicaDocumento144 páginasFarmacologia BásicaLeandro DouglasAinda não há avaliações
- Psicologia Do DesenvolvimentoDocumento96 páginasPsicologia Do DesenvolvimentoRejane RosaAinda não há avaliações
- Apostila Da DisciplinaDocumento96 páginasApostila Da DisciplinaMeire LódeAinda não há avaliações
- CINESIOLOGIA E BIOMEC+éNICA DOS P+ëS-Unifatecie PDFDocumento82 páginasCINESIOLOGIA E BIOMEC+éNICA DOS P+ëS-Unifatecie PDFNaah NascimentoAinda não há avaliações
- Reeducação Postural Global: A tradição, o presente e o futuroNo EverandReeducação Postural Global: A tradição, o presente e o futuroAinda não há avaliações
- Ebook Completo - Toxicologia - Ser - Digital Pages (Versão Digital)Documento134 páginasEbook Completo - Toxicologia - Ser - Digital Pages (Versão Digital)michelleAinda não há avaliações
- LIVRO Medicina Do TrabalhoDocumento131 páginasLIVRO Medicina Do TrabalhoOrtopedia FabioAinda não há avaliações
- Apostila Educacao Saude BucalDocumento42 páginasApostila Educacao Saude BucalFabiano CostaAinda não há avaliações
- Desenvolvimento Sustentável e Direitos IndividuaisDocumento132 páginasDesenvolvimento Sustentável e Direitos IndividuaisVivian Oliveira100% (2)
- Caderno Técnico - Hospital NeurológicoDocumento31 páginasCaderno Técnico - Hospital NeurológicoAnashelleAinda não há avaliações
- Desenvolvimento-Cognitivo-E-Analise-Qualitativa-Do-Diagnostico-Operatorio-Unifatecie AtualizadoDocumento75 páginasDesenvolvimento-Cognitivo-E-Analise-Qualitativa-Do-Diagnostico-Operatorio-Unifatecie AtualizadoGraziele CostaAinda não há avaliações
- Carina - Tcc1 - ApresentaçãoDocumento23 páginasCarina - Tcc1 - ApresentaçãoCarina VieiraAinda não há avaliações
- Fisioterapia Na Saúde Da MulherDocumento200 páginasFisioterapia Na Saúde Da MulherThiago Laurindo 2Ainda não há avaliações
- Psicomotricidade Terapeutica e Psicomotricidade RelacionalDocumento69 páginasPsicomotricidade Terapeutica e Psicomotricidade Relacionalflorkarolinne19Ainda não há avaliações
- Livro Planejamento SCARSODocumento171 páginasLivro Planejamento SCARSOMárcio Matias100% (2)
- Bruxismo Infantil - MonografiaDocumento62 páginasBruxismo Infantil - Monografiagabao123Ainda não há avaliações
- Fisioterapia Traumato-OrtopédicaDocumento292 páginasFisioterapia Traumato-OrtopédicaMonnyka LimaAinda não há avaliações
- Investigações contemporâneas em Ciências da Saúde: - Volume 7No EverandInvestigações contemporâneas em Ciências da Saúde: - Volume 7Ainda não há avaliações
- 008 Anatomia IDocumento208 páginas008 Anatomia IBruna PriscilaAinda não há avaliações
- 1000) Teoria e Pratica de PsicomotricidadeDocumento45 páginas1000) Teoria e Pratica de PsicomotricidadeJuliane GilAinda não há avaliações
- Atencao Basica MetodologiaDocumento27 páginasAtencao Basica MetodologiaCharles Elias De OliveiraAinda não há avaliações
- Apostila Psicologia Do EsporteDocumento68 páginasApostila Psicologia Do EsporteDiego JunkerAinda não há avaliações
- Psiquiatria Básica (E-Book) Unidade 1,2,3,4,5,6Documento116 páginasPsiquiatria Básica (E-Book) Unidade 1,2,3,4,5,6Leonidas Santos Silva LeiteAinda não há avaliações
- Psicologia Do EsporteDocumento78 páginasPsicologia Do EsportesoudejnAinda não há avaliações
- Fisioterapia Na Saúde Do AtletaDocumento212 páginasFisioterapia Na Saúde Do Atletasandrinha xavierAinda não há avaliações
- Ii Hiv Sida PDFDocumento19 páginasIi Hiv Sida PDFGOSMEAinda não há avaliações
- Apostila MusculaçãoDocumento95 páginasApostila Musculaçãocarlos maxwel da silva levelAinda não há avaliações
- UntitledDocumento55 páginasUntitledMylle MatiasAinda não há avaliações
- Fisiologia HumanaDocumento81 páginasFisiologia HumanaRodrigo Fowolski100% (2)
- Anatomofisiologia - Detalhes Do Plano de EnsinoDocumento3 páginasAnatomofisiologia - Detalhes Do Plano de EnsinoKaroline DiasAinda não há avaliações
- Ma Oclusao Na Denticao Mista e DeciduaDocumento79 páginasMa Oclusao Na Denticao Mista e DeciduaMayara FernandesAinda não há avaliações
- Fisioterapia Na Função LocomotoraDocumento39 páginasFisioterapia Na Função LocomotoraCardosoAinda não há avaliações
- 2020 - Manuscrito de Livro-134-1-10-20201218Documento600 páginas2020 - Manuscrito de Livro-134-1-10-20201218Thainá Galvão SilvaAinda não há avaliações
- Contribuies Da Neurologia DocnciaDocumento118 páginasContribuies Da Neurologia DocnciaPatricia GonçalvesAinda não há avaliações
- Fundamentos Da PsicopedagogiaDocumento60 páginasFundamentos Da PsicopedagogiaAgente MaiaAinda não há avaliações
- Cinesiologia e Biomecânica - EADDocumento96 páginasCinesiologia e Biomecânica - EADBeatriz BorsariAinda não há avaliações
- Bioestatística Completo DiagramadoDocumento73 páginasBioestatística Completo DiagramadoFernandoAinda não há avaliações
- Apostila Educacao Saude BucalDocumento30 páginasApostila Educacao Saude BucalFabiano CostaAinda não há avaliações
- Pesquisa e Produção CientíficaDocumento79 páginasPesquisa e Produção CientíficaPaulo Matheus MatheusAinda não há avaliações
- 2 FisiologiadoexerccioDocumento75 páginas2 FisiologiadoexerccioAnakiel RodriguesAinda não há avaliações
- Desenvolvimento Infantil e Funções ExecutivasDocumento33 páginasDesenvolvimento Infantil e Funções ExecutivasTamiris AlvesAinda não há avaliações
- TRabalho MIC CompletoDocumento22 páginasTRabalho MIC CompletobernardochindeAinda não há avaliações
- MG796 0017-2021Documento78 páginasMG796 0017-2021danthiago44Ainda não há avaliações
- Educação FísicaDocumento12 páginasEducação Físicalucashenrique12Ainda não há avaliações
- Psicologia Do Sono Com Criancas e AdolescentesDocumento91 páginasPsicologia Do Sono Com Criancas e Adolescentescesar fialho0% (1)
- Cinesiologia e FisiologiaDocumento45 páginasCinesiologia e FisiologiaBruno HenriqueAinda não há avaliações
- Natureza ReveladaDocumento53 páginasNatureza ReveladalaradecostasAinda não há avaliações
- 6 - Esporte Educacional, Participação e PerformanceDocumento6 páginas6 - Esporte Educacional, Participação e Performancebrunaraujo1108Ainda não há avaliações
- 13 - RugbyDocumento6 páginas13 - Rugbybrunaraujo1108Ainda não há avaliações
- 9 - BADMINGTON Conteúdo Teórico Aspectos Técnicos e Táticos e Construção Das Aulas para A EscolaDocumento6 páginas9 - BADMINGTON Conteúdo Teórico Aspectos Técnicos e Táticos e Construção Das Aulas para A Escolabrunaraujo1108Ainda não há avaliações
- 5 - Dimensão Do Conteudo Atitudinal, Conceitual, ProcedimentalDocumento6 páginas5 - Dimensão Do Conteudo Atitudinal, Conceitual, Procedimentalbrunaraujo1108Ainda não há avaliações
- Ilsa - Eixo Intestino CerebroDocumento3 páginasIlsa - Eixo Intestino CerebroDeyse KarolineAinda não há avaliações
- Anest. Completo PDFDocumento247 páginasAnest. Completo PDFVictória LuizaAinda não há avaliações
- Osteopatia Craniana FinalDocumento5 páginasOsteopatia Craniana FinalRita AlmeidaAinda não há avaliações
- Anatomia e Fisiologia Do Sistema Nervoso: Professor Enf. Pedro Paulo de Sousa JúniorDocumento26 páginasAnatomia e Fisiologia Do Sistema Nervoso: Professor Enf. Pedro Paulo de Sousa JúniorLucas RanieryAinda não há avaliações
- Roteirojwjj3 Mciri Veias Bio 22Documento3 páginasRoteirojwjj3 Mciri Veias Bio 22Amanda DiasAinda não há avaliações
- Bandagem Neonatal e PediatricaDocumento81 páginasBandagem Neonatal e PediatricamelnicAinda não há avaliações
- SINAPSESDocumento1 páginaSINAPSESerlansilva1010Ainda não há avaliações
- Treino Sensorio MotorDocumento22 páginasTreino Sensorio MotorLuis Eduardo Dos SantosAinda não há avaliações
- Fisiologia Do Sistema Regulador - Quizz - CorrigidoDocumento3 páginasFisiologia Do Sistema Regulador - Quizz - CorrigidoDouglas SantosAinda não há avaliações
- Assistência de Enfermagem No IntraoperatorioDocumento113 páginasAssistência de Enfermagem No IntraoperatorioDorivaldoAinda não há avaliações
- EmbriologiaDocumento6 páginasEmbriologiaAna SilvaAinda não há avaliações
- Aula TapingDocumento27 páginasAula Tapingedicleiasoares08Ainda não há avaliações
- Ebook RugasDocumento15 páginasEbook Rugasholandacarvalho9Ainda não há avaliações
- Aula5fisiologia2018 1Documento39 páginasAula5fisiologia2018 1Júlia MunizAinda não há avaliações
- 2022 - Aula Sistema NervosoDocumento33 páginas2022 - Aula Sistema NervosoEduardo Ananias100% (1)
- NeuroplasticidadeDocumento80 páginasNeuroplasticidadeMarcia HarderAinda não há avaliações
- Jornal de NeurocirurgiaDocumento71 páginasJornal de NeurocirurgiaKaren KeikoAinda não há avaliações
- Fisio 1 KDocumento5 páginasFisio 1 KjohnAinda não há avaliações
- RelatórioDocumento1 páginaRelatórioADORADOR POR EXCELÊNCIAAinda não há avaliações
- Acerca de Drogas VasoativasDocumento8 páginasAcerca de Drogas VasoativasLaura Oliveira TorresAinda não há avaliações
- Princípios Da Cinesioterapia: Profa. Cintia PinheiroDocumento36 páginasPrincípios Da Cinesioterapia: Profa. Cintia PinheiroAntério GamaAinda não há avaliações
- Transmissão Sináptica-Abreu Dias Felino SombeDocumento18 páginasTransmissão Sináptica-Abreu Dias Felino SombeAbreuAinda não há avaliações
- 10 - Paralisia FacialDocumento20 páginas10 - Paralisia FacialbrunosmeloAinda não há avaliações
- Aline Lima ABINSDocumento12 páginasAline Lima ABINSDuvaldoRodriguesAinda não há avaliações
- Artigo GonsteadDocumento9 páginasArtigo GonsteadAlessandro ViterboAinda não há avaliações
- Neuro RevisãoDocumento7 páginasNeuro RevisãoAna Pureza BacelarAinda não há avaliações
- Tutoria 3 - Sistema Nervoso AutônomoDocumento6 páginasTutoria 3 - Sistema Nervoso AutônomoAna Paula ViégasAinda não há avaliações
- Questões de Anatomia - 1Documento4 páginasQuestões de Anatomia - 1Melyssa DantasAinda não há avaliações
- Funções Do Sistema NervosoDocumento6 páginasFunções Do Sistema NervosoPaulo Luis Dutra RompaAinda não há avaliações
- Sistema Nervoso Central: Cérebro, Tronco Encefálico e CerebeloDocumento30 páginasSistema Nervoso Central: Cérebro, Tronco Encefálico e CerebeloPatricia Regina Galdino da SilvaAinda não há avaliações