Escolar Documentos
Profissional Documentos
Cultura Documentos
Sistema Cardiovascular
Enviado por
Lucas FioriniDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Sistema Cardiovascular
Enviado por
Lucas FioriniDireitos autorais:
Formatos disponíveis
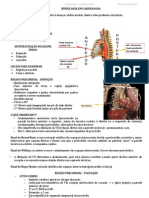
Coração e Aorta
Fundamentos de anatomia e fisiologia
• O ictus cordis (quinto espaço intercostal) não corresponde exatamente à ponta
do coração;
• Ventrículo direito como a parte mais anterior do coração;
• Alterações na posição do coração:
o Respiração (forçada);
o Biotipo:
▪ Longilíneos: coração mais verticalizado;
▪ Brevilíneos: coração mais horizontalizado;
▪ Mediolíneos: posição intermediária;
o Posição (deitado, em pé...);
• Inervação:
o Fibras nervosas autônomas que incluem fibras sensórias do N. X e dos
troncos simpáticos;
o Sistema simpático: aumenta frequência e atividade;
o Parassimpático: diminui frequência e atividade;
• Elemento iônico fundamental na contração cardíaca: Cálcio;
• BNP: peptídeo
natriurético cerebral –
ventrículo esquerdo
secreta em resposta ao
aumento de pressão
em sua parede;
• Propriedades
fundamentais do
coração:
cronotropismo ou
automaticidade,
batmotropismo ou
excitabilidade,
dromotropismo ou
condutibilidade, e
inotropismo ou
contratilidade;
• Bulhas:
o B1: fechamento dos folhetos da valva mitral;
o B2: fechamento das sigmoides aórticas;
Lucas Fiorini Cruz
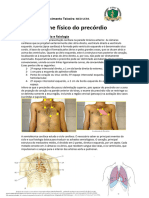
Exame do coração
• Inspeção, palpação e ausculta;
• Paciente em decúbito dorsal;
o Sentado, decúbito lateral e de pé com tórax inclinado para frente podem
ser necessários;
Inspeção e palpação
• Faz-se junto para ser mais significativo;
• Achados importantes a serem investigados: pesquisa de abaulamentos, análise
do ictus cordis ou choque da ponta, análise de batimentos visíveis e ou palpáveis,
palpação de bulhas e pesquisa de frêmito cardiovascular;
• Abaulamentos: faz-se a inspeção da região precordial tangencialmente e
frontalmente;
• Ictus cordis: é estudado pela inspeção e palpação, investigando-se localização,
extensão, intensidade, mobilidade, ritmo e frequência;
o Localização: variai com biotipo
▪ Mediolíneo: cruzamento da linha hemiclavicular esquerda com 4ª
ou 5ª espaço intercostal;
▪ Brevelíneo: desloca-se 2cm para fora e para cima, situando-se no
quarto espaço intercostal;
▪ Longelíneo: costuma estar no quinto espaço, 1 ou 2 cm para
dentro da linha hemiclavicular;
o O deslocamento do ictus indica dilatação e ou hipertrofia do ventrículo
esquerdo, como pode ocorrer na estenosa aórtica, insuficiência aórtica,
insuficiência mitral, hipertensão arterial, miocardiopatias e cardiopatitas
congênitas;
▪ Escoliose, depressão do esterno, derrame pleural ou elevação do
diafragma o deslocamento do ictus não indica hipertrofia do
ventrículo;
o Em condições normais o ictus tem 1 a 2 poupas digitais de comprimento,
no caso de hipertrofia são necessários 3 poupas ou mais;
o A intensidade é avaliada
repousando-se a palma
da mão sobre a região,
sendo melhor avaliada na
palpação, obviamente.
o Mobilidade: mudança de
decúbito em condições normais causa movimentação leve do ictus. Um
ictus imóvel demonstra aderências – informação poupo prática;
Lucas Fiorini Cruz
o Ritmo e frequência são melhores analisados na ausculta, mas na
palpações pode-se conseguir elementos úteis, como o ritmo de galope;
• Bulhas palpáveis: quando bulhas se tornam hiperfonéticas – choque valvar
palpável;
• Frêmito cardiovascular: sensação tátil determinada por vibrações produzidas no
coração ou vasos. Possuem 3 características:
1. Localização: como referência as áreas de ausculta;
2. Situação no ciclo cardíaco: diferenciando-se então pela coincidência ou
não com o pulso carotídeo, os frêmitos sistólicos, diastólicos e
sistodiastólicos;
3. Intensidade: avaliada em cruzes (+ a ++++);
o Os frêmitos correspondem aos sopros, e sua presença é de grande
importância para o raciocínio clínico;
Ausculta
Normais a serem obedecidas:
• Ambiente de ausculta:
o Silencioso;
• Posição do paciente e do examinador:
o Habitualmente: decúbito dorsal com tórax totalmente descoberto;
Lucas Fiorini Cruz
• Escolha correta do receptor:
o Diafragma – alta frequência/ Campânula – baixa frequência;
• Aplicação correta do receptor:
o Levemente apoiado sobre a pele;
o Perfeita coaptação de suas bordas na área de ausculta;
o Nunca fazer ausculta através de roupa;
o Não comprimir a pele, pois a mesma se tornará esticada e fará o papel de
um diafragma, anulando sua vantagem na ausculta de ruídos de baixa
frequência;
• Relação de batimentos cardíacos e respiração:
o Maioria dos sopros ou sons originados do coração direito aumenta
durante a inspiração, em virtude do aumento do retorno de sangue nesta
fase da respiração;
Focos ou áreas de ausculta
• Os clássicos focos de ausculta NÃO correspondem às localizações anatômicas das
valvas que lhes emprestam os nomes;
• Focos:
o Mitral (FM): quarto ou quinto espaço intercostal esquerda da linha
hemiclavicular e corresponde ao ictus cordis;
o Pulmonar (FP): segundo espaço intercostal esquerdo junto ao esterno;
o Aórtico (FAo): segundo espaço intercostal direito junto ao esterno;
o Aórtico acessório: terceiro espaço intercostal esquerdo junto ao esterno;
o Tricúspide (FT): base do apêndice xifoide, ligeiramente à esquerda;
• Outras áreas:
o Borda esternal esquerda;
o Borda esternal direita;
o Endoápex ou mesocárdio;
Lucas Fiorini Cruz
o Regiões infra e supraclaviculares direita e esquerda;
o Regiões laterais do pescoço;
o Regiões interescapulovertebrais;
• A determinação de focos ou áreas não significa que o receptor do estetoscópio
deva ser colocado apenas naqueles locais. Todo o precórdio e as regiões
circunjacentes devem ser auscultadas, e os focos nada mais são do que pontos
de referência
Ciclo cardíaco
• Voluma de sangue e pressão como variáveis importantes;
• Final da diástole: vala mitral semiaberta, pequena diferença de pressão entre A
e V (pouco sangue passa) – enchimento lento;
• Nó sinusal excita átrio e este contrai – impulsão do sangue para VE;
o Onda A atrial;
o Valvas AV se afastam amplamente;
• Elevação da pressão atrial é seguida
de uma elevação da pressão
ventricular – pressão diastólica final;
• O estimula percorre a junção AV, feixe
e His e pela rede de Purkinje – valva
AV se fecha – 1ª bulha;
• Quando valvas mitral e aórtica estão
momentaneamente fechadas e existe
uma contração do V, ocorre a contração isovolumétrica;
• Quando a pressão V supera a aórtica, a valva aórtica se abre, iniciando a ejeção
ventricular (3 fases): rápida, lenta e protodiástole de Wiggers;
•
Bulhas cardíacas
• Primeira bulha (B1):
o Fechamento das valvas mitral e tricúspide;
o Componente mitral (M) antecedendo o tricúspide (T);
o Coincidente com o ictus cordis e com o pulso carotídeo (não se pode
reconhecer a primeira bulha pela onda de pulso radial);
o Timbre mais grave e duração menos que B2;
o “TUM”;
o Maior intensidade no foco mitral.
• Segunda bulha (B2):
o Constituída por 4 grupos de vibrações, mas somente são audíveis as
originadas pelo fechamento das valvas aórtica e pulmonar;
o Ouve-se o componente aórtico em toda região precordial, enquanto o
ruído pulmonar é auscultado em uma área limitada que corresponde ao
foco pulmonar e à borda esternal esquerda;
Lucas Fiorini Cruz
o B2 é única no foco aórtica e na porta do coração – apenas o componente
aórtico;
o Normalmente o componente aórtico (A) precede o pulmonar (P);
o Na expiração, ambas valvas se fecham sincronicamente, originando ruído
único;
o Na inspiração, quando a sístole do ventrículo direito se prolonga
ligeiramente em função do maior afluxo sanguíneo, o componente
pulmonar se retarda por tempo o suficiente para se perceber de modo
nítido os dois componentes – desdobramento inspiratório ou fisiológico
da segunda bulha;
o B2 é ouvida após pequeno silêncio;
o Timbre mais agudo, mais seco – “TÁ”;
o O desdobramento implica em – “TLÁ”;
o Mais intensas nos focos da base (aórtico e pulmonar);
o Em crianças é mais intensa no foco pulmonar, em adultos é o contrário;
• Terceira bulha (B3)
o Ruído protodiastólico de baixa frequência;
o Origina-se das vibrações da parede ventricular subitamente distendida
pela corrente sanguínea que penetra na cavidade durante o enchimento
ventricular rápido;
o Observada em crianças e adolescentes, raramente em adultos;
o Mais audível na área mitral em decúbito lateral esquerdo;
o “TU” rapidamente pronunciado;
• Quarta bulha (B4)
o Ocorre no final da diástole ou pré-sístole (ruído débil);
o Mais difícil de ser percebida
Momentos da sístole e da diástole
• Divisão da sístole e diástole para especificar pontos de sons que não sejam
bulhas:
o Protossístole: terço inicial;
o Mesossístole: terço médio;
o Telessístole: terço final;
o Protodiástole: terço inicial;
o Mesodiástole: terço médio;
o Telediástole: terço final;
Lucas Fiorini Cruz
o A diástole pode ser designada também por pré-sístole, holossístole e
holodiástole;
Posições do paciente e manobras
• Paciente em decúbito dorsal com tórax descoberto;
• Situações especiais:
o Posição sentada;
o Posição de pé com tórax inclinado para frente;
o Decúbito lateral esquerdo;
• Também usados artifícios como manobras respiratórias (inspiração ou expiração
forçadas), exercício físico para tornas nítidos dados da ausculta
Ritmo e frequência do coração
• Reconhecidas B1 e B2, o objeto agora é determinar ritmo e frequência
(batimentos por minuto);
• Com duas bulhas – ritmo binário/ Com três bulhas – ritmo tríplice;
• Frequência: contar o número de batimentos durante um minuto inteiro;
o Em adultos o normal é de 60 a 100 bpm em repouso.
Lucas Fiorini Cruz
Você também pode gostar
- 1º Teste 11º Ano (Biologia)Documento8 páginas1º Teste 11º Ano (Biologia)Francisco Girbal Eiras89% (9)
- Exame CardíacoDocumento3 páginasExame CardíacoMurilo Barreto100% (1)
- Semiologia CardiovascularDocumento21 páginasSemiologia CardiovascularWashington Canedo100% (2)
- Exame Físico Tórax - Sistema CardiovascularDocumento5 páginasExame Físico Tórax - Sistema CardiovasculardocinhoAinda não há avaliações
- Propedeutica CardioDocumento7 páginasPropedeutica CardioKarolineGuimarãesAinda não há avaliações
- Aparelho CardiovascularDocumento6 páginasAparelho CardiovascularMirella BispoAinda não há avaliações
- Exame Físico - Cardiovascular PDFDocumento6 páginasExame Físico - Cardiovascular PDFThaynáAraújoAinda não há avaliações
- Osce - HM VDocumento15 páginasOsce - HM VRodrigo AugustoAinda não há avaliações
- Conf # 16 Exame Físico Do Aparelho CardiovascularDocumento24 páginasConf # 16 Exame Físico Do Aparelho CardiovascularFelixGasparAinda não há avaliações
- Semiologia em CardiologiaDocumento14 páginasSemiologia em CardiologiaSuellen Beraldo100% (1)
- Resumo HM 3Documento32 páginasResumo HM 3Fabiana Oliveira de AraújoAinda não há avaliações
- 3 - SoproDocumento5 páginas3 - SoproMarcela CeruttiAinda não há avaliações
- Aparelho CardiovascularDocumento8 páginasAparelho CardiovascularNathalya Silva RodriguesAinda não há avaliações
- #Resumo Exame Fi Sico Do PrecardioDocumento11 páginas#Resumo Exame Fi Sico Do PrecardioVanessa FonsecaAinda não há avaliações
- Exame Físico CardiovascularDocumento2 páginasExame Físico CardiovascularMaria Laura Caetano TonhonAinda não há avaliações
- Roberto Exame FísicoDocumento10 páginasRoberto Exame FísicoEdward Scissor HandsAinda não há avaliações
- Objetivos Da AuscultaDocumento18 páginasObjetivos Da AuscultamegarexbrAinda não há avaliações
- Inspeção e Palpação CoraçãoDocumento4 páginasInspeção e Palpação CoraçãoSthefani KangerskiAinda não há avaliações
- Semiologia Do Sistema CardiovascularDocumento8 páginasSemiologia Do Sistema CardiovasculareduardaAinda não há avaliações
- Ana Clara Quirino - 69Documento7 páginasAna Clara Quirino - 69Alessandra LeãoAinda não há avaliações
- 5.1. Ausculta CardíacaDocumento3 páginas5.1. Ausculta CardíacaAlan SantosAinda não há avaliações
- Ictus CordisDocumento84 páginasIctus CordisusertrustAinda não há avaliações
- 12 Assistência de Enfermagem Nas Doenças Do Sistema CardiovascularDocumento60 páginas12 Assistência de Enfermagem Nas Doenças Do Sistema CardiovascularTutoriais P'Tieris FansubAinda não há avaliações
- Aula 6 Exame Fisico CardiovascularDocumento23 páginasAula 6 Exame Fisico CardiovascularISABELLY SOARES CASTROAinda não há avaliações
- Exames Físicos Cardio e Resp - SemioDocumento7 páginasExames Físicos Cardio e Resp - SemioCAMILA EUQUERES PARTATAAinda não há avaliações
- Habilidades Clínicas 2 - Resumo ProvaDocumento14 páginasHabilidades Clínicas 2 - Resumo ProvaChristine Ott LimaAinda não há avaliações
- Exame Físico Do Aparelho CardiovascularDocumento19 páginasExame Físico Do Aparelho CardiovascularStephanny VictóriaAinda não há avaliações
- Ausculta Cardíaca e Respiratória - HabmDocumento21 páginasAusculta Cardíaca e Respiratória - HabmAnne Almeida100% (1)
- Ausculta CardíacaDocumento20 páginasAusculta CardíacaJorge Peregrino BragaAinda não há avaliações
- Pulso Arterial1Documento6 páginasPulso Arterial1Joeudes Silva Barbosa100% (3)
- Fisiologia de Bulhas e SoprosDocumento22 páginasFisiologia de Bulhas e SoprosDr.Dário Divino DiasAinda não há avaliações
- HC MED2 - PrecordioDocumento7 páginasHC MED2 - Precordioana luiza chavesAinda não há avaliações
- SemiologiaDocumento3 páginasSemiologiasilara astolfiAinda não há avaliações
- Propedêutica CardiovascularDocumento43 páginasPropedêutica CardiovascularRodrigo100% (1)
- Aula 3 CardiovascularDocumento22 páginasAula 3 Cardiovascularviniciusruan17Ainda não há avaliações
- Inspeção Do Ap. Cardiovasc. - Tetralogia de Fallot (Seminário de Ped)Documento27 páginasInspeção Do Ap. Cardiovasc. - Tetralogia de Fallot (Seminário de Ped)joiceantuneslimaAinda não há avaliações
- Resumo Semiologia CardíacaDocumento4 páginasResumo Semiologia Cardíacahianca90Ainda não há avaliações
- Exame Do CoraçãoDocumento8 páginasExame Do CoraçãoMarina TaveiraAinda não há avaliações
- Aula Semiologia Do CoraçãoDocumento48 páginasAula Semiologia Do Coraçãokerly2Ainda não há avaliações
- Semiologia Cardiovascular 2 SemestreDocumento23 páginasSemiologia Cardiovascular 2 SemestreLara CaselliAinda não há avaliações
- Microsoft Word - Semiologia - CardiológicaDocumento9 páginasMicrosoft Word - Semiologia - CardiológicaArthur Rodrigo Ronconi HolandAinda não há avaliações
- Avaliação Cardiovascular - 2022Documento5 páginasAvaliação Cardiovascular - 2022Letícia DovaesAinda não há avaliações
- Ausculta Cardíaca - Doenças Cardiovasculares - Manuais MSD Edição para ProfissionaisDocumento5 páginasAusculta Cardíaca - Doenças Cardiovasculares - Manuais MSD Edição para ProfissionaisGutoGonçalvesAinda não há avaliações
- Ruídos CardiacosDocumento46 páginasRuídos Cardiacoscarolina soares100% (1)
- Cardiovascular e RespiratórioDocumento45 páginasCardiovascular e RespiratórioIsabel GomesAinda não há avaliações
- Prova Pratica SemiologiaDocumento51 páginasProva Pratica Semiologiatiago de oliveira anschauAinda não há avaliações
- Semio e Clinica - CardiologiaDocumento24 páginasSemio e Clinica - CardiologiaSimone SouzaAinda não há avaliações
- 5 Semio CardiovascularDocumento41 páginas5 Semio CardiovascularmicheletaianaAinda não há avaliações
- Semiologia CardiovascularDocumento9 páginasSemiologia CardiovascularMarcia FonsecaAinda não há avaliações
- Sopro Diastólico Por Insuficiência Das Valvas Aórtica eDocumento10 páginasSopro Diastólico Por Insuficiência Das Valvas Aórtica erubiaporto10Ainda não há avaliações
- Aula Prática Aparelho CardiovascularDocumento7 páginasAula Prática Aparelho CardiovascularRaquel0% (1)
- Exame Físico - CardioDocumento5 páginasExame Físico - CardioErick GuerraAinda não há avaliações
- Exame Cardiovascular - p2Documento6 páginasExame Cardiovascular - p2Raphael Henrique A. MirandaAinda não há avaliações
- Mini Manual Do Exame Físico Por GabrielDocumento4 páginasMini Manual Do Exame Físico Por Gabrielgabriel tbAinda não há avaliações
- SemDocumento4 páginasSemDaniela RetoreAinda não há avaliações
- Caso Clinico 4 de Semiologia CardiovascularDocumento3 páginasCaso Clinico 4 de Semiologia CardiovascularGuilherme Dias TiedeAinda não há avaliações
- Caso Clincio Cardio e Pneumo RESPONDIDODocumento8 páginasCaso Clincio Cardio e Pneumo RESPONDIDOAna Carolina Lopes CamaraAinda não há avaliações
- Avaliação Aps FisioterapiaDocumento2 páginasAvaliação Aps FisioterapiaamandarodriguesrAinda não há avaliações
- Resolução Biologia Livro 2 - Módulo SasDocumento8 páginasResolução Biologia Livro 2 - Módulo SasSamuelAinda não há avaliações
- Esmalte TextoDocumento22 páginasEsmalte TextoZe PereiraAinda não há avaliações
- Estudo de Caso Clínica MédicaDocumento19 páginasEstudo de Caso Clínica MédicaemanoelacrisAinda não há avaliações
- Biologia Do Movimento Dentário InduzidoDocumento9 páginasBiologia Do Movimento Dentário InduzidoRolando Huaman BravoAinda não há avaliações
- Maxicam Plus Bula 2 MGDocumento2 páginasMaxicam Plus Bula 2 MGFelipe FacklamAinda não há avaliações
- Astanga - As Oito Partes Do YogaDocumento7 páginasAstanga - As Oito Partes Do YogaProfessora Carla100% (1)
- REL e RERDocumento12 páginasREL e RERAmanda FariaAinda não há avaliações
- Hemodinamica - MacrocirculaçãoDocumento38 páginasHemodinamica - MacrocirculaçãoReinaldo RiquetAinda não há avaliações
- Aprovado No Taf PDFDocumento13 páginasAprovado No Taf PDFErikAinda não há avaliações
- Interpretação Clínica Do LeucogramaDocumento37 páginasInterpretação Clínica Do LeucogramaLuís Henrique Lemos100% (1)
- Complicações e Acidentes PDFDocumento31 páginasComplicações e Acidentes PDFmaronilsonsoaresAinda não há avaliações
- Apostila de Personal TrainerDocumento31 páginasApostila de Personal TrainerJean Freitas LimaAinda não há avaliações
- Estudo Dirigido Sistema Osseo e NervosoDocumento6 páginasEstudo Dirigido Sistema Osseo e NervosoIvine MonteiroAinda não há avaliações
- Bg11 Teste 1 FinalDocumento10 páginasBg11 Teste 1 FinalBeatriz Silva100% (1)
- Anoplura e SiphonapteraDocumento44 páginasAnoplura e SiphonapteraVittinhuGois'Ainda não há avaliações
- Kahoot 1a ProvaDocumento6 páginasKahoot 1a ProvaLuzia SantosAinda não há avaliações
- Lamina LibifemDocumento2 páginasLamina Libifemelainebritto100% (1)
- 4 Matemática Básica - Matemática Financeira - Porcentagem - (Difícil) - (48 Questões)Documento29 páginas4 Matemática Básica - Matemática Financeira - Porcentagem - (Difícil) - (48 Questões)Wezador SantosAinda não há avaliações
- Hemograma: EritrogramaDocumento6 páginasHemograma: Eritrogramaleonardo ariziAinda não há avaliações
- Apresentação Amarsul Ergonomia e MMC PDFDocumento103 páginasApresentação Amarsul Ergonomia e MMC PDFMárciaPereiraAinda não há avaliações
- Trabalho de Meiose e MitoseDocumento10 páginasTrabalho de Meiose e MitoseNeide Diassis Salomão DavyAinda não há avaliações
- Introdução Anatomia HumanaDocumento72 páginasIntrodução Anatomia HumanaLetícia NevesAinda não há avaliações
- Sindromes CerebelaresDocumento4 páginasSindromes CerebelaresMiguel PaivaAinda não há avaliações
- Curso Vip de Designer de SobrancelhasDocumento16 páginasCurso Vip de Designer de SobrancelhasIvan Marques100% (3)
- Teste S CirculatorioDocumento3 páginasTeste S CirculatorioKarine ReisAinda não há avaliações
- Sebenta NeurofisiologiaDocumento17 páginasSebenta NeurofisiologiaananuneessAinda não há avaliações
- TermorregulaçaoDocumento18 páginasTermorregulaçaoVanessa IshikawaAinda não há avaliações
- Protocolo de Atencao A HanseniaseDocumento56 páginasProtocolo de Atencao A HanseniasecasonAinda não há avaliações
- ApostilaCompleta CursoLivredeHomeopatia 1 PDFDocumento201 páginasApostilaCompleta CursoLivredeHomeopatia 1 PDFLeonardo Guilardi100% (1)