Escolar Documentos
Profissional Documentos
Cultura Documentos
Resumo UE
Enviado por
Helisson MoraesDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Resumo UE
Enviado por
Helisson MoraesDireitos autorais:
Formatos disponíveis
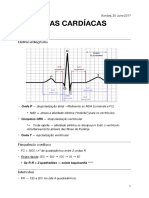
Bradicardia
Bradicardia sinusal Bloqueio atrioventricular de Bloqueio atrioventricular de Bloqueio atrioventricular de Bloqueio atrioventricular de
1º grau 2º grau Mobitz tipo I 2º grau Mobitz tipo II 3º grau (total)
- FC < 60 bpm - FC < 60 bpm - FC < 60 bpm - FC < 60 bpm - FC < 60 bpm
- Relação AV 1:1 (para cada - Relação AV 1:1 (para cada - Aumento progressivo do - Onda P bloqueada sem - Completa dissociação AV
onda P, tem-se uma onda QRS). onda P, tem-se uma onda QRS). intervalo PR até que uma onda alargamento prévio do - Átrio e ventrículo se
- Ritmo regular - Ritmo regular P é bloqueada. intervalo PR contraem de maneira
- Pode ser fisiológico - Aumento do intervalo PR - Geralmente benigno - Prognóstico desfavorável independente
- Geralmente benigno (maior que 200 ms – 1 - Geralmente bloqueio - Bloqueio no tronco do feixe - Ondas P e complexos QRS
quadradão – 5 quadradinhos) localizado no nó AV. de His (QRS estreito) ou infra- sem relação temporal
- QRS geralmente estreito (3 His (QRS largo) - Geralmente maligno
quadradinhos – 120 ms) - Ondas P podem ser
Verificar causas e Atropina 1 mg EV
bloqueadas consecutivamente
(ex.: 2:1, 3:1, 4:1)
tratar. - Repetir dose a cada 3-5 min
- Dose máx. acumulada: 3 mg
- marca-passo transcutâneo + infusão de:
Não reverteu:
- marca-passo transcutâneo + infusão de:
Dopamina 5-20 mcg/Kg/min
Dopamina 5-20 mcg/Kg/min ou Adrenalina 2-10 mcg/min
ou Adrenalina 2-10 mcg/min
Sedar o paciente para tolerar os choques.
Bradiarritmia estável: monitorar, observar e procurar as causas.
Bradicardia sintomática: Sinais e sintomas decorrentes da FC lenta
Sinais e sintomas associados às bradiarritmias sintomáticas (instáveis):
- Desconforto ou dor torácica
- Falta de ar
- Rebaixamento do nível de consciência / Sensação de desmaio / Tontura / pré-síncope /
síncope
- Hipotensão arterial / Hipotensão ortostática
- Congestão pulmonar / ICC/ EAP
Bradicardia por medicamentos
- Bloqueador de canal de cálcio >>> gluconato de cálcio
- Beta-bloqueador >>> glucagon EV
- Digoxina >>> antidigoxina
Após sequência de tratamento de bradicardias sintomáticas/
Bradicardias assintomáticas:
- Preparar (ou avaliar) o paciente para marca-passo transvenoso
- Tratar as causas da bradicardia
- Consultar um especialista (Não adiar o tratamento, se paciente
instável ou potencialmente instável)
Taquicardia
Taquicardia sinusal Taquicardias paroxísticas Flutter Atrial Fibrilação Atrial Taquicardia ventricular (com
supraventriculares pulso)
monomórfica polimórfica
- É mais um sinal físico que - FC > 100 bpm - FC > 100 bpm - FC > 100 bpm
uma arritmia ou uma condição - Também chamada de - O RR é regular - QRS é estreito (até 3 - FC > 100 bpm
- QRS estreito (<0,12s) - FC > 100 bpm
patológica: taquicardia de reentrada nodal quadradinhos) - QRS alargado
- Onda F = serrote - QRS alargado
- Formação e condução normal - Ritmo regular (a partir da - RR é irregular - Apresenta uma
- São ondas negativas - Apresenta um
do impulso arritmia) - Onda P não é forma que se
- Principalmente nas polimorfismo
- Frequência: > 100 por minuto - QRS estreito (< 0,12s) evidente, não repete.
derivações inferiores gráfico.
- Ritmo: sinusal - Não conseguimos ver a onda (D2, D3 e aVF) consigo ver sempre
• Intervalo PR: geralmente < P claramente - Geralmente acomete pessoas antes do QRS.
200 ms (normal) - muito comum em pacientes mais idosas e comorbidades - Etiologia: IC crônica, ESTÁVEL ESTÁVEL
1. Administrar 1. Administrar
• P para cada complexo QRS jovens. (síndromes coronarianas, IAM, edema agudo de Amiodarona 150 Amiodarona 150
• Complexo QRS: normal doenças arteriais, etc). pulmão. mg (2x no máximo). mg (2x no máximo).
ESTÁVEL
1. Iniciar manobra vagal: massagem
do seio carotídeo ou fazer manobra
Verificar causas a.
de valsalva modificada.
Cuidado com idosos. Se não
resolver, administrar
INSTÁVEL
1. CVE sincronizada
ESTÁVEL
1. Avaliar possíveis causas 2. Administrar BCC INSTÁVEL INSTÁVEL
INSTÁVEL
1. Desfibrilação na
(anlodipino, nifedipino) ou BB (propranolol, 1. CVE sincronizada 50-100J
e tratar. b. Adenosina (mal-estar
importante);
50-100J
atenolol)
1. CVE sincronizada
100J
carga máxima do
equipamento
a. Primeira dose: 6 mg (geralmente 200J).
b. Segunda dose: 12mg
3.CVE sincronizada 50-100J
Sedar o paciente para tolerar os choques.
Taquicardia estável: monitorar, observar e procurar as causas.
Taquiarritmia sintomática: taquiarritmia associada a sinais e sintomas decorrentes da
frequência cardíaca elevada
Sintomas atribuíveis às taquiarritmias sintomáticas (instáveis):
- Hipotensão
- Alteração aguda do estado mental
- Sinais de choque
- Dor torácica isquêmica
- Insuficiência cardíaca aguda (Congestão pulmonar ou EAP => dispneia)
Avaliação dos pacientes com taquicardias/ Taquiarritmias
- Os sintomas estão presentes ou ausentes?
- O paciente está estável ou instável?
- O QRS e estreito ou largo?
- O ritmo é regular ou irregular?
- O QRS é monomórfico ou polimórfico?
Taquicardia sinusal: Abordagem inicial do adulto com
ETIOLOGIAS MAIS COMUNS: taquicardia/taquiarritmia (com pulso):
- Procure sinais e sintomas respiratórios (taquipneia, retrações
• Exercício normal intercostais ou supraesternais, respiração abdominal paradoxal,
• Febre queda de saturação em oximetria de pulso)
• Hipovolemia - Administre O2 e monitorize saturimetria de pulso
• Estimulação adrenérgica, ansiedade - Estabeleça monitorização cardíaca
• Hipertireoidismo - Obtenha acesso venoso
- Avalie pressão arterial
- Obtenha ECG (não deve adiar CVE se paciente instável)
- Identifique e trate causas reversíveis
- Avalie o grau de instabilidade do doente: instável x estável
Arritmia com instabilidade ou estabilidade?
SINAIS DE INSTABILIDADE HEMODINÂMICA (BAIXO DÉBITO)
1- Hipotensão (PAS < 90 mmHg)
2- Choque circulatório (alteração da perfusão)
3- Dor precordial anginosa
4- Alteração do nível de consciência
5- Dispneia associada a congestão pulmonar.
Parada Cardiorrespiratória (PCR)
Ritmos chocáveis Ritmos não chocáveis
Taquicardia Fibrilação Assistolia AESP
ventricular ventricular
Você também pode gostar
- Slide ArritimiasDocumento30 páginasSlide ArritimiasJéssica TavaresAinda não há avaliações
- Cardiologia IDocumento16 páginasCardiologia Inatalia vitorioAinda não há avaliações
- Cardiologia - BradicardiasDocumento4 páginasCardiologia - BradicardiasFelipe Welter LangerAinda não há avaliações
- Interpretação Ecg UnifenasDocumento3 páginasInterpretação Ecg UnifenasJUNIOR18BHAinda não há avaliações
- Folder Terraco Urban - Baixa PDFDocumento13 páginasFolder Terraco Urban - Baixa PDFxoxotadayAinda não há avaliações
- 24 Junho Tabela MIRAI VILA EMA - 24JUN - V01 - OkDocumento12 páginas24 Junho Tabela MIRAI VILA EMA - 24JUN - V01 - OkMagali Costa Dos PassosAinda não há avaliações
- Espaços Motores de Fluxos Mundiais (12.º)Documento10 páginasEspaços Motores de Fluxos Mundiais (12.º)profgeofernando100% (2)
- Bradi e TaquicardiasDocumento8 páginasBradi e TaquicardiascamilaccacAinda não há avaliações
- Clinica MergedDocumento288 páginasClinica MergedMafaldaGomesAinda não há avaliações
- Cardio IDocumento6 páginasCardio IGabriel AugustoAinda não há avaliações
- Aula 1 - TAQUIARRITMIASDocumento7 páginasAula 1 - TAQUIARRITMIASNathalia Carneiro MedeirosAinda não há avaliações
- CARDIO RDocumento56 páginasCARDIO RBeatriz MarcondesAinda não há avaliações
- BradiarritmiasDocumento4 páginasBradiarritmiasWillyam B. SaraivaAinda não há avaliações
- Arritmias Síncope e PCRDocumento9 páginasArritmias Síncope e PCRAlessandro GomesAinda não há avaliações
- Roteiro Suporte Avançado de VidaDocumento5 páginasRoteiro Suporte Avançado de VidaeliandroAinda não há avaliações
- Cardiologia Resumo 5 - BradicardiaDocumento4 páginasCardiologia Resumo 5 - BradicardiaMarcella HaniAinda não há avaliações
- Cardio IDocumento3 páginasCardio IFernanda B MertenAinda não há avaliações
- Cardiologia MedcursoDocumento34 páginasCardiologia MedcursoGabriel RamosAinda não há avaliações
- Ecg Arritmias MariDocumento4 páginasEcg Arritmias Mariw57t4yrkt6Ainda não há avaliações
- PCR + Arrit + SCADocumento14 páginasPCR + Arrit + SCASamira DomingosAinda não há avaliações
- Resumo CardioDocumento5 páginasResumo CardioIsabelle Joppert FigueiredoAinda não há avaliações
- BRADIARRITMIASDocumento3 páginasBRADIARRITMIASAndreza CabralAinda não há avaliações
- Eletro Resumos PDFDocumento3 páginasEletro Resumos PDFWelvys AndreataAinda não há avaliações
- TaquiarritmiasDocumento57 páginasTaquiarritmiasAna MendelskiAinda não há avaliações
- Anestesio - RitmosDocumento2 páginasAnestesio - Ritmosrafaeldosant4Ainda não há avaliações
- TaquiarritmiasDocumento1 páginaTaquiarritmiasDébora RibeiroAinda não há avaliações
- TAQUIARRITMIASDocumento56 páginasTAQUIARRITMIASmiryan cassandraAinda não há avaliações
- Cardiologia Resumo 4 - Taquiarritmia FluxogramaDocumento4 páginasCardiologia Resumo 4 - Taquiarritmia FluxogramaMarcella HaniAinda não há avaliações
- Manejo de TaquiarritmiasDocumento2 páginasManejo de TaquiarritmiasMatheus FerreiraAinda não há avaliações
- ARRITMIASDocumento6 páginasARRITMIASGabriella Reis SilveiraAinda não há avaliações
- Aula 11 - Taquiarritmias - Jose Paulo LadeiraDocumento48 páginasAula 11 - Taquiarritmias - Jose Paulo LadeiraJosivaneMarquesAinda não há avaliações
- Resumo de Habilidades (Taquiarritmias)Documento6 páginasResumo de Habilidades (Taquiarritmias)IrianAinda não há avaliações
- Gráfico de Disritmia Cardíaca Med-Surg NUR4Documento4 páginasGráfico de Disritmia Cardíaca Med-Surg NUR4ScribdTranslationsAinda não há avaliações
- BradicardiasDocumento14 páginasBradicardiasMylena MikiAinda não há avaliações
- Cardio ResumãoDocumento14 páginasCardio ResumãoSabrina Klipp DemoriAinda não há avaliações
- Reviso Cardio TSDocumento5 páginasReviso Cardio TSBrunaAinda não há avaliações
- ArritmiasDocumento2 páginasArritmiasMatheus CoelhoAinda não há avaliações
- Cardiopatia NeonatalDocumento53 páginasCardiopatia Neonataldraurelio9646Ainda não há avaliações
- Arritmias Cardíacas (Mapa Mental)Documento3 páginasArritmias Cardíacas (Mapa Mental)Elcio Fernando MachowskiAinda não há avaliações
- Alterações EletroDocumento4 páginasAlterações EletroAna Clara MoreiraAinda não há avaliações
- CARDIO 1 - ArritmiasDocumento6 páginasCARDIO 1 - ArritmiasEstudante MedicinaAinda não há avaliações
- CARDIOLOGIADocumento17 páginasCARDIOLOGIAlaisrpalmaAinda não há avaliações
- Aula-8 - 11h00-11h15-Diagnostico-Diferencial-Das-Taquicardias-Qrs-Largo-Estreito-Dr-Alex-GuabiruDocumento23 páginasAula-8 - 11h00-11h15-Diagnostico-Diferencial-Das-Taquicardias-Qrs-Largo-Estreito-Dr-Alex-GuabiruCarlos SilvaAinda não há avaliações
- Ecg Nas TaquiDocumento10 páginasEcg Nas TaquiMicael GuzzonAinda não há avaliações
- Avaliação de Ecg - Urg - Emerg. Vitor LageDocumento1 páginaAvaliação de Ecg - Urg - Emerg. Vitor LageMaria JuliaAinda não há avaliações
- Taquisupra QRS EstreitoDocumento25 páginasTaquisupra QRS EstreitoCrisangela ConsulAinda não há avaliações
- Desfibrilador e Drogas de Emergencia Cardiovascular e Pos PCRDocumento1 páginaDesfibrilador e Drogas de Emergencia Cardiovascular e Pos PCRMatheus FerreiraAinda não há avaliações
- Arritmias ComunsDocumento72 páginasArritmias ComunsIsis MarianaAinda não há avaliações
- BradiarritmiasDocumento6 páginasBradiarritmiasmatheusnor94Ainda não há avaliações
- Cardio 1 - PCR e BradiarritmiasDocumento5 páginasCardio 1 - PCR e BradiarritmiasTHAIS QUERINO DE LIMAAinda não há avaliações
- Arritmias CardíacasDocumento8 páginasArritmias CardíacasGeane AmorimAinda não há avaliações
- Arritmias CardíacasDocumento8 páginasArritmias CardíacasDandara DiasAinda não há avaliações
- Resumo ACLSDocumento3 páginasResumo ACLSPatricia Soares de OliveiraAinda não há avaliações
- Arritmias Cardíacas (Mapa Mental)Documento4 páginasArritmias Cardíacas (Mapa Mental)Leandro OtávioAinda não há avaliações
- TBL 3 - Slides TaquicardiasDocumento28 páginasTBL 3 - Slides Taquicardiasmatheus brandaoAinda não há avaliações
- BradiarritmiasDocumento36 páginasBradiarritmiasvanessa cruzAinda não há avaliações
- EXT2023 BradiarritmiasDocumento10 páginasEXT2023 BradiarritmiasGrazi DinizAinda não há avaliações
- Revisão BradiarritmiasDocumento3 páginasRevisão Bradiarritmiasvictor dinizAinda não há avaliações
- ArritmiasDocumento2 páginasArritmiasJulia Lima VieiraAinda não há avaliações
- 285-Texto Do Artigo-564-1-10-20120209Documento20 páginas285-Texto Do Artigo-564-1-10-20120209Bia PasquiniAinda não há avaliações
- TaquiarritmiasDocumento7 páginasTaquiarritmias6 periodo unirvAinda não há avaliações
- Resumo de ECG PDFDocumento18 páginasResumo de ECG PDFbegribeiroAinda não há avaliações
- Catalago Guaporé Proteção 2019 1.0 PDFDocumento12 páginasCatalago Guaporé Proteção 2019 1.0 PDFmaylon campystAinda não há avaliações
- 12 FP MensagemDocumento6 páginas12 FP MensagemAna Francisca MonteiroAinda não há avaliações
- Atividade Avaliativa 1 - Filosofia 2º AnoDocumento3 páginasAtividade Avaliativa 1 - Filosofia 2º Anojosineide.pereira.medeirosAinda não há avaliações
- ShabtiDocumento6 páginasShabtinicollas andrewAinda não há avaliações
- Como Se Há de Haver o Senhor - AntonilDocumento2 páginasComo Se Há de Haver o Senhor - AntonilPlinio LabriolaAinda não há avaliações
- Manutenção Eletrica Geral 17.07.2022Documento30 páginasManutenção Eletrica Geral 17.07.2022Nayara NascimentoAinda não há avaliações
- Ed. Física - 9º Ano - JunhoDocumento10 páginasEd. Física - 9º Ano - JunhoRheurysonn AlvesAinda não há avaliações
- HEPATECTOMIADocumento34 páginasHEPATECTOMIAFernando ZatAinda não há avaliações
- Lista VegAjuda2020v2 PDFDocumento382 páginasLista VegAjuda2020v2 PDFMona AzevedoAinda não há avaliações
- Bergeret (1998) Psicologia Patolà Gica (Caps Sobre As Estruturas)Documento45 páginasBergeret (1998) Psicologia Patolà Gica (Caps Sobre As Estruturas)Daisy IvyAinda não há avaliações
- Wilo Sistemas de Bombagem 2009-03-30Documento252 páginasWilo Sistemas de Bombagem 2009-03-30CavamogoAinda não há avaliações
- Alkylux - ICMS 18Documento3 páginasAlkylux - ICMS 18Kenidi BiazottoAinda não há avaliações
- Sika Protecção Betão - 03.223Documento3 páginasSika Protecção Betão - 03.223FilipeBaptistaAinda não há avaliações
- CoagulogramaDocumento27 páginasCoagulogramaJessica Teixeira100% (1)
- Apresentação - Mancais para RolamentosDocumento34 páginasApresentação - Mancais para RolamentosPricyla ChwistAinda não há avaliações
- Descobrimento Do Brasil - Cola Da WebDocumento4 páginasDescobrimento Do Brasil - Cola Da WebWallace O RoqueAinda não há avaliações
- A Ideologia Do Socialismo JurídicoDocumento3 páginasA Ideologia Do Socialismo JurídicoLeonardo GuittonAinda não há avaliações
- Aula 1 - Fundações 13-08-2020Documento5 páginasAula 1 - Fundações 13-08-2020José NunesAinda não há avaliações
- Tesao Vaca05Documento7 páginasTesao Vaca05dsfsdfsAinda não há avaliações
- 5 - Principais Variáveis Aleatórias Discretas e ContínuasDocumento23 páginas5 - Principais Variáveis Aleatórias Discretas e ContínuasMatheus Silva BrandãoAinda não há avaliações
- Magias de ClérigoDocumento29 páginasMagias de ClérigoLuiz Fernando FagundesAinda não há avaliações
- Periodização e Planejamento No JudôDocumento33 páginasPeriodização e Planejamento No JudôAdfda Fdfdf86% (7)
- Manual Do ProprietárioDocumento80 páginasManual Do ProprietárioCarla SouzaAinda não há avaliações
- Armanda Maria Loureiro FigueiredoDocumento225 páginasArmanda Maria Loureiro FigueiredoMaria SilvaAinda não há avaliações
- ExercíciosDocumento52 páginasExercíciosEvani Santos100% (1)
- RelatorioDocumento3 páginasRelatorioLaura Maia AntunesAinda não há avaliações
- Acentuação GráficaDocumento3 páginasAcentuação GráficaAdrianaAinda não há avaliações