Escolar Documentos
Profissional Documentos
Cultura Documentos
Arritmias
Enviado por
Matheus Coelho0 notas0% acharam este documento útil (0 voto)
3 visualizações2 páginasDireitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
3 visualizações2 páginasArritmias
Enviado por
Matheus CoelhoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 2
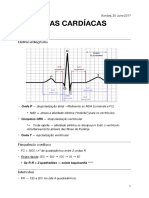
ARRITMIAS E PCR Grupo IV (verapamil, diltiazem) – bloqueiam os canais de cálcio
Eletrofisiologia responsáveis pela despolarização e período refratário dos nós SA e AV.
Células marca-passo – possuem um potencial de repouso menos Indicações semelhantes aos beta-bloq. Podem descompensar ICC sistólica
negativo que os demais miócitos (em torno de -60mV contra -90mV) que Adenosina – BCC e aumenta o efeito da ACh nos canais de K na fase
inativa os canais de Na+ rápidos voltagem-dependentes. Os canais lentos de 4. Bradicardizante e é a droga de ESCOLHA nas reentradas que utilizam o nó
Na e Ca ativos, aumentam a voltagem da célula até deflagrar um novo PA, AV (reentrada nodal, W-P-W)
despolarizando as células nodais, com aumento da positividade, que inativa Digitálicos – vagotônicos, úteis na reentrada nodal e W-P-W
esses canais e ativa os canais lentos de K, que repolarizarão e Magnésio – controla o torsades dês pointes por mecanismos
hiperpolarizarão a célula, retornando ao potencial de repouso. desconhecidos
Miócitos de condução – apresentam potencial de repouso de -90mV, Algoritmo para Dx de Taquiarritmias
quando estimuladas, ativam os canais rápidos de Na que causa a 1 – Existe taquicardia? RR<1,5cm = FC>100bpm
despolarização da célula até valores positivos – fase 0, corresponde às ondas 2 – Existe onda P? (olhar em DII)
P (despolarização atrial) e QRS (ventricular). Os canais rápidos de Na Sim – Pode ser taqui sinusal (P positivas em DI e DII) ou taqui atrial
desativados, causam uma deflexão do potencial transmembrana, (P de morfologias diferentes da sinusal, podendo ser multifocal)
correspondente a fase 1. Os canais lentos de Ca são então ativados, Não – Passo 3
permitindo o influxo de Ca, causando o platô – fase 2, correspondente ao 3 – Existe onda F? (olhar nas inferiores – DII, DIII e AVF – e em V1)
segmento ST. O platô é importante para aumentar o período refratário e 4 – QRS alargado (<0,12s ou <3mm)?
auxiliar na existência e maior duração da contração do músculo cardíaco. Sim – TV que pode ser mono ou polimórfica, sustentada ou não
Com o fechamento desses canais, os canais lentos de K se abrem, permitindo Não – Passo 5
seu efluxo, causando repolarização da célula – fase 3, correspondente a onda 5 – Intervalo RR regular ou irregular?
T do ECG. Irregular – FA
Mecanismos das Arritmias Regular – FC>120bpm?
Taquiarritmias – 3 mecanismos: o FC>120bpm – TSVP (reentrada nodal ou em via acessória)
o Hiper-automatismo (exacerbado ou ectópico) – hipocalemia, o FC<120bpm – taquicardia juncional não paroxística
hiperatividade adrenérgica e intoxicação por drogas, como digitálicos e Critérios eletrocardiográficos
aminofilina FV
o Atividade deflagrada – tipo de automatismo espontâneo que pode o Frequência: elevada e caótica
ser pós-potencial precoce (PPP) ou tardio (PPT). O primeiro aumenta a o Ritmo: desorganizado, não se observam P, QRS, T ou segmento ST
duração do PA, e, conseqüentemente, o QT, levando à torsades des pointes. TV
Tem como causas: antiarrítmicos (sotalol, grupo IA, ATC, anti-histamínicos, o Frequência: >100 bpm
pentamidina, cisaprida e eritromicina + ou não à bradi e DHE (hipoK, hipoMg) o Ritmo: geralmente regular
o Reentrada – pode haver um circuito pré-formado (reentrada nodal, o Ondas P: não visíveis, podem estar presentes e dissociadas do QRS
S. de Wolff-Parkinson-White, flutter atrial e TVM) ou funcional – sem o o QRS-T: QRS serrilhado, bizarro, >0,12s, ST e T com polaridade
circuito pré-formado – (TA e TV). Deve haver: heterogeneidade nos períodos oposta ao QRS
refratários, área de condução lenta (como na AV e tecido doente), ESV
extrassístole com fim do período refratário em alguma via. o Ritmo irregular
Bradiarritmias – 3 mecanismos: o QRS aberrante >0,12s
o Vagotonia – Ach bloqueia os canais de cálcio dos nós e estimula o P oculta pela ESV, podendo haver pausa compensatória
canais de K na fase 4 FA
o Isquemia sinusal ou do nó AV, principalmente em IAM inferiores o Frequência atrial incontável, ventricular variável
o Degeneração do sistema de condução especializado – comum na o Ritmo ventricular irregular (RR irregulares)
terceira idade, portadores de cardiopatia chagásica o Linha de base substituída por ondulações ou serrilhada
Antiarrítmicos
o QRS normal se não tiver alguma condição associada
Grupo IA (quinidina, procainamida) – bloqueiam os canais rápidos
BAV 1o Grau
de Na, responsáveis pela fase 0, reduzindo ou bloqueando o sistema de
o QRS normal
condução cardíaca, aumentando em 10-20% a duração do QRS. O bloqueio
o Ritmo regular
destes canais, associado ao bloqueio dos canais lentos de potássio, aumenta
o P normal seguida de QRS
a duração do PA, e conseqüente, do QT, que pode precipitar uma atividade
deflagrada por PPP, desencadeando, às vezes, torsades des pointes, além de o Intervalo PR>0,2s
aumentar a vulnerabilidade a uma TV. BAV 2o Grau Mobitz I
Grupo IB (lidocaína) – bloqueiam os mesmos canais de sódio, o QRS normal
porém possuem uma cinética mais rápida, revertendo o efeito durante a fase o Frequência e ritmo atriais regulares e ventriculares irregulares
4. QRS normal. Não bloqueiam os canais de K, reduzindo o PA e o período o P normal, sucedida por QRS, com exceção da bloqueada
refratário o Intervalos PR progressivamente mais longos até a pausa
Grupo IC (propafenona) – bloqueiam os mesmos canais de sódio, o Intervalos P-P progressivamente mais curtos
porém possuem uma cinética mais lenta, sendo os que mais aumentam o BAV 2o Grau Mobitz II
QRS e com mais chances de evoluírem para uma taquiarritmia. o QRS normal quando o bloqueio ocorre no feixe de Hiss
Grupo II (propranolol, metoprolol, atenolol) – beta-bloqueiam, o QRS alargado quando o bloqueio é infra-Hiss
reduzindo o automatismo, a atividade deflagrada e a formação de PP pela o Frequência atrial não é afetada, enquanto a ventricular é menor
redução da corrente de cálcio para o citoplasma. Também inibem a o Ritmo atrial regular e ventricular irregular
condução e aumento da refratariedade do nó AV. Úteis em TSVs ou o Intervalos P-P constantes, com ondas P normais
ventriculares dependentes do sistema adrenérgico (pós-IAM, tireotoxicose) e o PR normal ou alargado, porém constante nas P conduzidas
dependentes do nó AV (reentrada nodal, W-P-W) BAV 3o Grau
Grupo III (amiodarona, sotalol) – bloqueiam os canais lentos de o QRS normal ou alargado, depende da origem do estímulo
potássio durante a repolarização, aumentando o PA e a refratariedade, o Ondas P normais
podendo bloquear circuitos de reentrada, sendo úteis em fibrilações – FA e o Frequência atrial normal, ventricular menor
FV. Apesar de aumentar o QT, a torsades des pointes é rara com amiodarona o Ritmo atrial pode ser regular, o ventricular sempre é regular
o Dissociação P – QRS
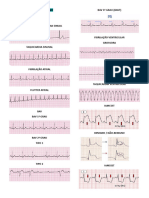
Taquicardia por Reentrada Nodal (TRN)
o QRS estreito se não tiver alguma condição associada AESP/Assistolia
o FC entre 120-220bpm o Avaliação primária
o RR regular o NÃO DESFIBRILAR RCP IMEDIATA considerar vasopressores
o Sem onda P aparente idem acima, considerar atropina 1mg IV, repetindo a cada 3-5 min até Max
o 70% das TSVP de 3mg (CONTRA-INDICADA na AESP com FC>60bpm RCP continuamente
FA com S. de Wolff-Parkinson-White (W-P-W) Diferenciar Arritmias instáveis das estáveis
o FC entre 180-350bpm Instabilidade Hemodinâmica (Inst) =
o RR irregular o Hipotensão
o Vários QRS pré-excitados com onda delta e alargados o Alteração do nível de consciência
o Presença de QRS mais estreitos e PR curtos o Insuficiência respiratória
Extrassístoles juncionais (ESJ) o Dor torácica
o QRS normal se não tiver condição associada o Causada pela arritmia
o Ritmo irregular Flutter Atrial
o P negativas em DII, DIII e AVF, podem coincidir com QRS Um circuito de macro-reentrada intra-atrial
o PR geralmente menor que 0,12s Geralmente circuito anti-horário em átrio direito
Escape juncional Decorrente de sobrecarga de AD como HP, cor pulmonale, dç valvar
o QRS normal tricúspide, DAC à direita
o Frequência do escape de 40 a 60bpm Instável cardioversão elétrica sincronizada a 50J
o Ritmo irregular – o ritmo do escape geralmente é regular Estável reduzir a resposta ventricular com BCC, digital, B
o Pode haver P retrógradas – idem da ESJ Fibrilação Atrial
o PR variável, porém menor que o PR sinusal Múltiplos circuitos de reentrada intra-atriais
Mais comum em AE, associado à dç valvar mitral, simpaticomiméticos,
Taquicardia Sinusal (TS)
álcool, cardites, idosos (HAS), hipertireoideus, DisfVE(mio hipertr), IAM
o QRS normal
1o – Baixar a resposta ventricular
o Frequência acima de 100bpm
o Estável digital (escolha na paroxística aguda + a ICC), BCC – ver e
o Ritmo regular (RR regular)
dil(escolha na FA aguda sem ICCsis. Nunca em pcnts bradi ou hipot)
o P positiva em DII, DIII e AVF
e B (escolha em hipertir, EM e hiperatividade adrenérgica)
Bradicardia Sinusal
o Instável ou +W-P-W(nesse caso, pode-se tentar procainamida. Nun-
o Idem TS, com FC abaixo de 60 bpm
ca usar BCC e digoxina) cardioversão elétrica 100, 200 até 360J
PCR
2o – Anticoagulação (3-4 sem antes e 4 sem após cardioversão com
Checar Responsividade
Warfarin. Se DM ou DAC, associar AAS)
Chamar SME
o FA crônica (>48 hs) ou sem conhecimento do seu início
Solicitar DEA
o Alto risco para TE – dç mitral reumat, DVE grave, embolismo prévio
Avaliação Primária
3o – Cardioversão química
o A – abertura de vias aéreas
o Amiodarona – melhor opção por baixar FC (BCK +), resposta AV
o B – respiração, se ausente 2 ventilações de resgate
(BCC) e efeito B. Ótimo na profilaxia de recidivas
o C – circulação (há pulso?) – RCP 30:2 até D
o Propafenona e quinidina (+iNAV) são outras opções
o D – desfibrilação – há indicação? FV/TV sim. Aplicar um choque de
Ablação por radiofrequência – WPW, FA paroxística, flutter recorrente,
360J no monofásico ou 200J no bifásico e seguir com RCP
TSVRN, TSVRVA
imediatamente
TSVP – se instabilidade cardioversão elétrica com 100J
Avaliação secundária
TSVRN
o A – verificar e manter patência das VAs
o Realizar manobras vagais
o B – avaliar indicação de via aérea avançada (a cada 5 seg ventilar)
o Tentar adenosina 6mg-12mg-12mg ou verapamil ou B
o C – circulação (ritmo? acesso? volume? medicação?)
TSVRVA (reentrada por via acessória)
o D – Diagnóstico diferencial (6 Hs e 5 Ts)
o Adenosina, Verapamil ou procainamida – na antidrômica
H ipovolemia (+ comum) T oxinas
BAV
H ipóxia T amponamento cardíaco
“Benignos” – 1o, 2o MI ou 2o grau 2:1 com QRS estreito e PR largo
H idrogênio (acidose) T ensão no tórax o Sintomático – atropina, se não responder = MC
H iper/hipocalemia T rauma
“Malignos” – 2o 2:1 sem QRS estreito e PR largo, 2o MII ou BAVT
H ipoglicemia T rombose (coronária ou o Indicação de marca-passo
H ipotermia pulmonar) Indicações para marca-passo
FV/TV BAV 2o Grau MII, BAV 3o Grau sintomático ou chagásico
o Avaliação primária Bradiarritmias sintomáticas
o Desfibrilar com 360J (cada 1 min de atraso para desfibrilar, reduz Síncope associada à síndrome do seio carotídeo
em 10% a chance de reverter) manter RCP considerar epinefrina 1mg Disfunção ventricular grave
IV (antes ou depois do próximo choque), repetindo a cada 3-5 min ou Ectopia ventricular complexa
vasopressina 40UI IV no lugar da 1 a ou 2a dose de epinefrina apenas novo Ritmo de escape com QRS longo
choque considerar antiarrítmico antes ou após próximo choque (1 a Doença do nó sinusal sintomática
escolha – amiodarona 300mg IV, considerar uma outra dose de 150mg IV Drogas que podem ser administradas pelo tubo OT
após 3 a 5 min; 2a escolha – lidocaína 1 a 1,5mg/kg IV (na 1 a dose) depois 0,5 Atropina
a 0,75mg/kg (Max 3mg/kg) – droga de escolha na fase aguda do IAM; 3 a Lidocaína
escolha – sulfato de magnésio 1 a 2g IV (infundir em 5 a 20 min) é a 1 a Epinefrina
escolha em TV polimórfica tipo Torsades des Pointes Naloxona
Você também pode gostar
- RESUMO - ECG - ArritmiasDocumento3 páginasRESUMO - ECG - ArritmiasJúlio Araújo Zampirolo100% (3)
- Atlas Do EcgDocumento89 páginasAtlas Do EcgNataly Mota Antunes de OliveiraAinda não há avaliações
- os DISTÚRBIOS NEUROLÓGICOSNo Everandos DISTÚRBIOS NEUROLÓGICOSAinda não há avaliações
- TaquiarritmiasDocumento43 páginasTaquiarritmiasRose Mary TavaresAinda não há avaliações
- Resumo de ECG PDFDocumento18 páginasResumo de ECG PDFbegribeiroAinda não há avaliações
- Aula 11 - Taquiarritmias - Jose Paulo LadeiraDocumento48 páginasAula 11 - Taquiarritmias - Jose Paulo LadeiraJosivaneMarquesAinda não há avaliações
- Aula 11 - Taquiarritmias - Jose Paulo LadeiraDocumento48 páginasAula 11 - Taquiarritmias - Jose Paulo LadeiraJosivaneMarquesAinda não há avaliações
- Resumo de Habilidades (Taquiarritmias)Documento6 páginasResumo de Habilidades (Taquiarritmias)IrianAinda não há avaliações
- Aula ECGDocumento32 páginasAula ECGAmanda Ximenes100% (1)
- Aula 1 - TAQUIARRITMIASDocumento7 páginasAula 1 - TAQUIARRITMIASNathalia Carneiro MedeirosAinda não há avaliações
- Ecg Rapida InterpretacaoDocumento35 páginasEcg Rapida InterpretacaoLeonardo SantosAinda não há avaliações
- Resumos de Cardiologia 6º PeríodoDocumento143 páginasResumos de Cardiologia 6º PeríodoHumberto Oliveira da SilvaAinda não há avaliações
- Acls Fa EstávelDocumento10 páginasAcls Fa EstávelLívia LíviaAinda não há avaliações
- Arritmias Cardíacas (Mapa Mental)Documento3 páginasArritmias Cardíacas (Mapa Mental)Elcio Fernando MachowskiAinda não há avaliações
- Resumo Ecg Arritmias 1Documento3 páginasResumo Ecg Arritmias 1Jéssica Tavares0% (2)
- ARRITMIASDocumento6 páginasARRITMIASGabriella Reis SilveiraAinda não há avaliações
- Cardio - Aula IDocumento5 páginasCardio - Aula IIsabel CrivelattiAinda não há avaliações
- Cardiologia MedcursoDocumento34 páginasCardiologia MedcursoGabriel RamosAinda não há avaliações
- Arritmias Cardiacas para Enfermagem PDFDocumento87 páginasArritmias Cardiacas para Enfermagem PDFFelipe Giovanelli100% (1)
- Risco Cirurgico PDFDocumento1 páginaRisco Cirurgico PDFManoel Junior100% (1)
- Clinica MergedDocumento288 páginasClinica MergedMafaldaGomesAinda não há avaliações
- Slide ArritimiasDocumento30 páginasSlide ArritimiasJéssica TavaresAinda não há avaliações
- Ecg 2Documento3 páginasEcg 2Gabriel VidalAinda não há avaliações
- Prova BLS 2021 - Save A LifeDocumento4 páginasProva BLS 2021 - Save A LifeRafael GarciaAinda não há avaliações
- Arritmias - Resumo Completo! - Sanar Medicina PDFDocumento8 páginasArritmias - Resumo Completo! - Sanar Medicina PDFRáisa Camilo FerreiraAinda não há avaliações
- CARDIO RDocumento56 páginasCARDIO RBeatriz MarcondesAinda não há avaliações
- Eletro Resumos PDFDocumento3 páginasEletro Resumos PDFWelvys AndreataAinda não há avaliações
- Análise de Um ECG Passo A Passo A5Documento2 páginasAnálise de Um ECG Passo A Passo A5Carla MesquitaAinda não há avaliações
- Valvulopatias CardíacasDocumento72 páginasValvulopatias CardíacasEuclides Damião100% (1)
- Manejo de TaquiarritmiasDocumento2 páginasManejo de TaquiarritmiasMatheus FerreiraAinda não há avaliações
- Distúrbios de Frequência e Ritmo A2Documento4 páginasDistúrbios de Frequência e Ritmo A2Giovanna BertoldiAinda não há avaliações
- Arritmias CardíacasDocumento8 páginasArritmias CardíacasDandara DiasAinda não há avaliações
- Cardio 1 - Eletrocardiograma TaquiarritmiasDocumento5 páginasCardio 1 - Eletrocardiograma TaquiarritmiasTHAIS QUERINO DE LIMAAinda não há avaliações
- CARDIO 1 - ArritmiasDocumento6 páginasCARDIO 1 - ArritmiasEstudante MedicinaAinda não há avaliações
- TBL 3 - Slides TaquicardiasDocumento28 páginasTBL 3 - Slides Taquicardiasmatheus brandaoAinda não há avaliações
- TaquiarritmiasDocumento7 páginasTaquiarritmias6 periodo unirvAinda não há avaliações
- 285-Texto Do Artigo-564-1-10-20120209Documento20 páginas285-Texto Do Artigo-564-1-10-20120209Bia PasquiniAinda não há avaliações
- Taquicardia Supraventricular ParoxísticaDocumento4 páginasTaquicardia Supraventricular ParoxísticaBianca FernandesAinda não há avaliações
- BradiarritmiasDocumento36 páginasBradiarritmiasvanessa cruzAinda não há avaliações
- Transcrições HAM-1Documento5 páginasTranscrições HAM-1mariaaepc.11Ainda não há avaliações
- Reviso Cardio TSDocumento5 páginasReviso Cardio TSBrunaAinda não há avaliações
- Outros Conteudos RevisadosDocumento8 páginasOutros Conteudos RevisadosLuiza BorgesAinda não há avaliações
- Taquiarritmias - Aula 2Documento7 páginasTaquiarritmias - Aula 2lailaAinda não há avaliações
- CardiologiaDocumento143 páginasCardiologiaYanAinda não há avaliações
- Ecg Nas TaquiDocumento10 páginasEcg Nas TaquiMicael GuzzonAinda não há avaliações
- Arritmias Cardíacas (Mapa Mental)Documento4 páginasArritmias Cardíacas (Mapa Mental)Leandro OtávioAinda não há avaliações
- Anestesio - RitmosDocumento2 páginasAnestesio - Ritmosrafaeldosant4Ainda não há avaliações
- Cap 01 PDFDocumento5 páginasCap 01 PDFFabiana CarlosAinda não há avaliações
- Bradi e TaquicardiasDocumento8 páginasBradi e TaquicardiascamilaccacAinda não há avaliações
- Resumo CardioDocumento5 páginasResumo CardioIsabelle Joppert FigueiredoAinda não há avaliações
- Interpretação Ecg UnifenasDocumento3 páginasInterpretação Ecg UnifenasJUNIOR18BHAinda não há avaliações
- Arritmias ComunsDocumento72 páginasArritmias ComunsIsis MarianaAinda não há avaliações
- MedicinaDocumento63 páginasMedicinakmoraesmirandaaAinda não há avaliações
- Cardio IDocumento6 páginasCardio IGabriel AugustoAinda não há avaliações
- TaquiarritmiasDocumento1 páginaTaquiarritmiasDébora RibeiroAinda não há avaliações
- Ações de Enfermagem No Ecg e CardioversãoDocumento4 páginasAções de Enfermagem No Ecg e CardioversãoLara LidiaAinda não há avaliações
- Arritmias CardíacasDocumento8 páginasArritmias CardíacasGeane AmorimAinda não há avaliações
- Antiarritmicos 2019.1Documento65 páginasAntiarritmicos 2019.1Ilka TaurinoAinda não há avaliações
- Noções Básicas de EletrocardiogramaDocumento88 páginasNoções Básicas de EletrocardiogramaVanesa SilvaAinda não há avaliações
- Cardiologia IDocumento16 páginasCardiologia Inatalia vitorioAinda não há avaliações
- EmergCardio 7PODocumento27 páginasEmergCardio 7POmark_990566444Ainda não há avaliações
- TaquiarritmiasDocumento57 páginasTaquiarritmiasAna MendelskiAinda não há avaliações
- Cardio ResumãoDocumento14 páginasCardio ResumãoSabrina Klipp DemoriAinda não há avaliações
- Alterações EletroDocumento4 páginasAlterações EletroAna Clara MoreiraAinda não há avaliações
- Roteiro Prático Ecg RafaDocumento2 páginasRoteiro Prático Ecg RafarafaAinda não há avaliações
- Roteiro Suporte Avançado de VidaDocumento5 páginasRoteiro Suporte Avançado de VidaeliandroAinda não há avaliações
- Manual de EcocardiografiaDocumento20 páginasManual de EcocardiografiaAlberto FariaAinda não há avaliações
- Nefropatia IgA - Caso ClínicoDocumento52 páginasNefropatia IgA - Caso ClínicoLeandro MirandaAinda não há avaliações
- Bloqueio AtrioventricularDocumento14 páginasBloqueio AtrioventricularBarok WorkAinda não há avaliações
- Síndrome NefróticaDocumento21 páginasSíndrome NefróticaMatheus RodriguesAinda não há avaliações
- Aula Detalhada de EletrocardiogramaDocumento41 páginasAula Detalhada de EletrocardiogramaAdailton CarvalhoAinda não há avaliações
- Hemacias DismorficasDocumento42 páginasHemacias DismorficasLuciane MottaAinda não há avaliações
- Nomograma Idoso DRCDocumento3 páginasNomograma Idoso DRCHyagor AmadorAinda não há avaliações
- Cardiopatias CongenitasDocumento8 páginasCardiopatias CongenitasgabrielaAinda não há avaliações
- Exame ACLSDocumento10 páginasExame ACLSScribdTranslationsAinda não há avaliações
- Modelo de Laudo Eco Celia CamaraDocumento3 páginasModelo de Laudo Eco Celia CamaraRicardoAinda não há avaliações
- CardiomiopatiaDocumento4 páginasCardiomiopatiakah_smoAinda não há avaliações
- Introdução À NefrologiaDocumento22 páginasIntrodução À NefrologiaF FernandesAinda não há avaliações
- Doenças RenaisDocumento23 páginasDoenças RenaisFrancisca CristianeAinda não há avaliações
- Arrt MiaDocumento10 páginasArrt MiaYasmin Vidal MatosAinda não há avaliações
- Hipertensão Arterial e Insuficiência Renal CrônicaDocumento4 páginasHipertensão Arterial e Insuficiência Renal CrônicaSandra FreitasAinda não há avaliações
- Desafios em EletrocardiogramaDocumento7 páginasDesafios em Eletrocardiogramaraquel yuska dantasAinda não há avaliações
- Apresentação Tipos de ArritmiasDocumento26 páginasApresentação Tipos de ArritmiasFlávia LessaAinda não há avaliações
- Distúrbios Do Equilíbrio Hidroeletrolítico (11.08)Documento45 páginasDistúrbios Do Equilíbrio Hidroeletrolítico (11.08)Felipe KenedyAinda não há avaliações
- Bloqueio de Ramo Esquerdo - ImpDocumento23 páginasBloqueio de Ramo Esquerdo - ImpTobiasKnightAinda não há avaliações
- Fisiologia PciDocumento21 páginasFisiologia PciDeborah ReisAinda não há avaliações
- Insuficiência Cardíaca Na CriançaDocumento8 páginasInsuficiência Cardíaca Na CriançaFagnerAinda não há avaliações
- Aula Angina e IAM - Ana NériDocumento17 páginasAula Angina e IAM - Ana NériRui Flávio CoelhoAinda não há avaliações