Escolar Documentos
Profissional Documentos
Cultura Documentos
Sanar - Manual de Clà Nica Médica
Enviado por
Annie Raquel SantanaTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Sanar - Manual de Clà Nica Médica
Enviado por
Annie Raquel SantanaDireitos autorais:
Formatos disponíveis
MANUAL DE
CLÍNICA MÉDICA
LIVRO COMPLETO_01.02.indd 1 24/05/19 07:58
MANUAL DE
CLÍNICA MÉDICA
EDITOR CHEFE:
Estevão Tavares de Figueiredo
EDITORES ASSOCIADOS:
Débora Gonçalves da Silva
Felipe Marques da Costa
Gabrielly Borges Machado
Iara Baldim Rabelo
Lívia de Almeida Costa
Milena Tenório Cerezoli
Nícollas Nunes Rabelo
Robson Eugênio da Silva
Tárcia Nogueira Ferreira Gomes
Valéria Garcia Caputo
Victor Ferreira Schuwartz Tannus
Yanne Franca Montino
LIVRO COMPLETO_01.02.indd 3 24/05/19 07:58
CAPÍTULO
SÍNDROMES CORONARIANAS AGUDAS
PARTE UM: IAM COM SUPRADESNIVELAMENTO DE ST 1.3
Autores:
Frederico Toledo Campo Dall’Orto
Ricardo Reinaldo Bergo
Frederico Menezes da Costa Lopes
SÍNDROMES CORONARIANAS AGUDAS
CARDIOLOGIA
1. INTRODUÇÃO E DEFINIÇÕES
Os fenômenos aterotrombóticos são atualmente a maior causa de mortalidade em todo o
mundo. Eles englobam as síndromes coronárias agudas, acidente vascular encefálico isquêmi-
co, síndromes aórticas agudas, doença arterial obstrutiva periférica, entre outras.
Segundo o DATASUS, as síndromes coronárias agudas representaram mais de 260 mil in-
ternações e mais de 16 mil óbitos no ano de 2016. Essas síndromes englobam o Infarto Agudo
do Miocárdio com supradesnivelamento do segmento ST, o Infarto Agudo do Miocárdio sem
supradesnivelamento do segmento ST e as anginas instáveis. Sendo essa última subdividida
em baixo, médio e alto risco.
O sintoma mais frequente das síndromes coronárias agudas é a dor torácica. Não se pode
esquecer que em algumas populações, principalmente idosos, diabéticos e mulheres, a sín-
drome coronária aguda pode apresentar sintomas atípicos como dispneia e confusão mental.
O diagnóstico de síndrome coronária aguda é eminentemente clínico e os exames com-
plementares servem para classificação de risco.
2. ETIOLOGIA E FISIOPATOLOGIA
A etiologia principal das síndromes coronárias agudas é a doença aterosclerótica, fisiopa-
tologicamente desencadeada por ruptura ou erosão da placa de ateroma, sendo que no caso
de Infarto Agudo do Miocárdio com supradesnivelamento do segmento ST ocorre a obstru-
ção total da artéria devido a ativação de plaquetas e de fatores de coagulação. Já nas síndro-
mes coronárias agudas sem supradesnivelamento do segmento ST temos a obstrução parcial
da artéria. Em ambos ocorre necrose miocárdica evidenciada pelo aumento dos marcadores,
tendo uma melhor relação entre sensibilidade e especificidade apresentada pela troponina,
que pode ser subdividida em troponina I e T. Temos também como marcadores de necrose
miocárdica a CKMB e a mioglobina.
São outras causas de síndrome coronária aguda:
• Espasmo coronariano: angina de Prinzmetal.
• Disfunção endotelial.
• Doença microvascular, como ocorre no diabético.
• Embolias para coronárias.
• Vasculites: Kawasaki, Takayasu, lúpus.
59
LIVRO COMPLETO_01.02.indd 59 24/05/19 07:58
SÍNDROMES CORONARIANAS AGUDAS
• Doenças trombóticas: anemia falciforme, coagulação intravascular disseminada, púrpura
trombocitopênica trombótica, entre outras.
• Drogas ilícitas: cocaína, anfetamina.
• Oclusão do óstio coronariano: dissecção de aorta.
Vários fatores determinam um melhor ou pior prognóstico como: duração da oclusão, área de
miocárdio em risco e presença de circulação colateral, sendo esses os mais importantes.
3. QUADRO CLÍNICO
Sendo o diagnóstico eminentemente clínico, é necessário levar em consideração algumas va-
riáveis clínicas da característica da dor como descritas a seguir.
• Dor torácica definitivamente anginosa (tipo A): Há características evidentes de angina de
peito. A localização é retroesternal ou precordial, precipitada por estresse físico ou emocio-
nal, com irradiações possíveis para região cervical, mandíbula, ombro, face ulnar dos braços,
região epigástrica e/ou região interescapular, com duração de alguns minutos e aliviada pelo
repouso ou uso de nitrato em menos de 10 minutos.
• Dor torácica provavelmente anginosa (tipo B): Esse tipo de dor não possui todas as carac-
terísticas de uma angina clássica, mas a doença arterial coronariana continua sendo a sua
principal hipótese diagnóstica.
• Dor provavelmente não anginosa (tipo C): É uma dor atípica, isto é, a doença coronária não é
a principal hipótese diagnóstica mas não é possível excluí-la totalmente sem a realização de
exames complementares.
• Dor torácica não anginosa (tipo D): É um tipo de dor onde você pode excluir a hipótese de
doença coronária como a causa dela. Apresenta características como pontada (o paciente
atribui a uma polpa digital) da região médio ou inferior do abdome, incluindo membros
inferiores, que se altera com a movimentação, com a palpação ou com movimentos respira-
tórios, dor com duração de segundos.
Há também os casos nos quais a apresentação da síndrome coronária aguda não se dá pela
presença de dor e sim pela presença de outro sintoma, como consequência de isquemia miocár-
dica. É o chamado equivalente anginoso como a dispneia ou confusão mental.
Após a avaliação clínica fazem-se necessários os exames complementares para o diagnóstico
diferencial de uma síndrome coronária aguda em Infarto Agudo do Miocárdio com supradesni-
velamento do segmento ST, Infarto Agudo do Miocárdio sem supradesnivelamento do segmento
ST, angina instável e angina estável.
Neste capítulo será abordado o Infarto Agudo do Miocárdio com supradesnivelamento do
segmento ST.
4. DIAGNÓSTICO
A avaliação inicial e o exame físico são primordiais para a identificação da ocorrência do in-
farto. O paciente pode apresentar grande ansiedade e expressão de medo e angústia, de acordo
com a apresentação clássica de Levine, na qual temos um paciente com fácies de dor e a mão em
região precordial. Se houver hipotensão ou choque, o paciente pode encontrar-se apático, sudo-
60
LIVRO COMPLETO_01.02.indd 60 24/05/19 07:58
CARDIOLOGIA
reico e confuso. Deve-se investigar o momento de início dos sintomas, qualidade da dor, relação
com esforço e se há uma doença coronariana já conhecida.
A frequência cardíaca pode estar aumentada devido à dor, ansiedade, presença de disfunção
ventricular e taquiarritmias ou diminuída devido a bradiarritmias. Os pacientes podem apresentar
hiperatividade adrenérgica, evoluindo com taquicardia e hipertensão ou bradicardia e/ou hipo-
tensão, devido à hiperatividade parassimpática.
Outro dado importante é obtido com a aferição da pressão arterial em ambos os braços, pro-
curando diferença de pressão, e palpação de pulso nas quatro extremidades, observando se há
diferenças em amplitude, como pesquisa do diagnóstico diferencial de síndrome aórtica aguda,
mais provavelmente uma dissecção aguda de aorta.
Uma quarta bulha (B4) pode ser identificada, devido à disfunção diastólica e uma terceira
bulha (B3) sugere disfunção sistólica do ventrículo esquerdo.
Estertores pulmonares, sibilos, expectoração rosada ou edema pulmonar agudo estarão pre-
sentes se o paciente apresentar congestão pulmonar.
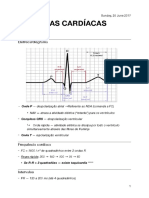
Dentre os exames complementares, é de extrema importância e urgência o eletrocardiogra-
ma (ECG), valioso método para a identificação e localização do IAM, e deve ser feito e interpretado
em no máximo 10 minutos.
No ECG deve-se buscar alterações do segmento ST, compatíveis com IAM com supradesnive-
lamento do segmento ST ou alterações dinâmicas ou fixas de ST, que não diagnostica um supra-
desnivelamento do segmento ST, mas coloca o paciente como alto risco.
• Elevação do segmento ST: Maior ou igual a 1 mm (acima do ponto j) em duas ou mais deriva-
ções contíguas, ou que determine uma parede.
• Bloqueio de ramo esquerdo novo ou presumivelmente novo.
Localização do infarto com supradesnivelamento do segmento ST:
• Análise topográfica das manifestações isquêmicas:
a. parede anterosseptal: derivações V1, V2 e V3;
b. parede anterior: derivações V1, V2, V3 e V4; DI e aVL;
c. parede anterolateral: derivações V4, V5, V6;
d. parede anterior extensa: V1 a V6, DI e aVL;
e. parede lateral alta: DI e aVL;
f. parede inferior: DII, DIII e aVF;
g. parede dorsal: V7 e V8.
• Infradesnivelamento do segmento ST: maior ou igual a 1 mm em V1 – V4 quando associado
à supra de ST de parede inferior, indica infarto com supradesnivelamento do segmento ST
de parede dorsal associado. Neste caso, devemos realizar, pois a sensibilidade aumenta, as
derivações V7, V8 e V9.
• Elevação do segmento ST em V3R e V4R: pois os pacientes com Infarto Agudo do Miocárdio
com supradesnivelamento do segmento ST com acometimento proximal ou médio da arté-
ria coronária direita podem evoluir com infarto do ventrículo direito.
• Ondas T apiculadas e simétricas: podem indicar fases precoces de um IAM.
Os marcadores de necrose miocárdica, principalmente as troponinas, no cenário de Infarto
Agudo do Miocárdio com supradesnivelamento do segmento ST tem valor prognóstico e não é
recomendado esperar o resultado da troponina para indicar e iniciar a terapia de reperfusão mio-
cárdica. A troponina é aumentada a partir de três horas do início dos sintomas e pode perdurar
aumentada por até 14 dias, sendo o pico encontrado entre 24 a 48 horas.
61
LIVRO COMPLETO_01.02.indd 61 24/05/19 07:58
SÍNDROMES CORONARIANAS AGUDAS
A CKMB massa é utilizada para detecção de necrose do Miocárdio, entretanto, tem menor es-
pecificidade que a troponina. Se eleva juntamente com a troponina, porém, normaliza em apro-
ximadamente 72 horas após o infarto, com pico entre 20 a 24 horas. É útil na avaliação de casos
suspeitos de reinfarto. Deve-se lembrar também que seu uso deve estar associado à dosagem da
CK total, para aumentar a especificidade do teste.
Fonte: modificado de Circulation (2007).
500
B1
Multiples of the cut-off limit
A Myoglobin
B1 Troponin (large infarction, e.g. STEMI)
200 B2 Troponin (small infarction, e.g. NSTEMI)
C CK-MB
100
C
A
B2
1
URL (99th Percentile)
0
0 1 2 3 4 5 6 7 8
Days after onset of AMI
5. PROGNÓSTICO
A aplicação de escores de risco como o TIMI possibilita avaliar o risco de morte e de compli-
cações pós-infarto em condições clínicas habituais. Além disso, permite identificar diferenças no
manejo dos pacientes conforme o prognóstico determinado pelo escore.
Estratificação de risco: escore de TIMI para IAM com Supra.
Fonte: modificado de www.timi.org.
Histório Pontos
Idade > 75 anos 3
65-74 anos 2
DM ou HAS ou Angina 1
Exame Clínico
PAS < 100 mmHg 3
FC > 100 bpm 2
Killnip (L)V 2
Peso < 67 Kg 1
Apresentação clínica
Elevação de ST na parede anterior ou bloqueio de ramo esquerdo 1
Tempo de apresentação > 4 h 1
62
LIVRO COMPLETO_01.02.indd 62 24/05/19 07:58
CARDIOLOGIA
Escore de risco Mortalidade intra-hospitalar (%)
0 0,7
1 0,3
2 1,9
3 3,9
4 6,5
5 11,6
6 14,7
7 21,5
8 24,4
>8 31,7
6. TRATAMENTO
A abordagem e o tratamento de um Infarto Agudo do Miocárdio com supradesnivelamento
do segmento ST tem grande importância já no ambiente pré-hospitalar, visto que estudos com-
provam que um ECG executado no local da abordagem e laudado por um médico hábil, diminui o
tempo porta-agulha e porta-balão. A angioplastia primária é o tratamento de reperfusão de elei-
ção nos hospitais onde haja serviço de hemodinâmica ou quando seja possível a transferência em
um tempo menor que 120 minutos.1 A fibrinólise pré-hospitalar diminui a extensão do infarto e
suas consequências imediatas e tardias, sendo o fibrinolítico de eleição a Tenecteplase (TNK-tPA)
que é utilizada em dose única.
Os pacientes com síndrome coronária aguda devem receber O2 suplementar se apresenta-
rem saturação de oxigênio menor que 90%. Dependendo da gravidade do caso pode ser ne-
cessária a utilização de máscara facial ou nos casos de maior gravidade intubação orotraqueal
e ventilação mecânica. O oxigênio é um vasoconstritor e seu uso sem necessidade pode ser
maléfico nesse cenário.
A analgesia é preconizada para todos os pacientes com síndrome coronária aguda, devido
ao fato que a dor anginosa causa aumento da atividade adrenérgica, e esta aumenta a necessi-
dade de oxigênio pelo miocárdio. O analgésico estabelecido é o sulfato de morfina, na dose de
2 a 4 mg EV, diluído, repetido em intervalos de 5 a 15 minutos, se necessário. É contraindicado
o uso de morfina em infarto com supradesnivelamento do segmento ST de parede inferior com
acometimento do ventrículo direito, podendo causar hipotensão arterial grave, ou se o paciente
já encontra-se hipotenso. A morfina também afeta a motilidade gástrica o que pode interferir na
absorção por via oral de vários medicamentos.
O uso de benzodiazepínicos são indicados para diminuir ansiedade.
Terapia Antiplaquetária deve ser inicialmente dupla, com um inibidor na via do tromboxano
(ácido acetil salicílico) e um inibidor na via do ADP (clopidogrel, prasugrel ou ticagrelor):
63
LIVRO COMPLETO_01.02.indd 63 24/05/19 07:58
SÍNDROMES CORONARIANAS AGUDAS
• Ácido Acetilsalicílico (AAS), o antiplaquetário de excelência, devendo ser prescrito para todo
paciente, exceto se úlcera péptica ativa, discrasia sanguínea ou hepatopatia grave. A alergia
ao AAS não configura impedimento ao seu uso. É possível realizar a dessensibilização com
sucesso em mais de 90% dos casos. Dose: 162 a 325 mg em dose de ataque, com dose de ma-
nutenção de 82 a 100 mg/dia em todos os pacientes, salvo contraindicações, independente
da estratégia de tratamento, continuando por tempo indeterminado.
• Clopidogrel: é um tienopiridínico, antagonista da ativação plaquetária mediada pelo difos-
fato de adenosina (ADP), que age bloqueando o receptor P2Y12 plaquetário. Também reduz
o nível de fibrinogênio circulante e bloqueia parcialmente os receptores de glicoproteína
IIb/IIIa, dificultando sua ligação ao fibrinogênio e ao fator de Von Willebrand. Está indicado
para as síndromes coronárias agudas de moderado e alto risco, juntamente com o AAS. A
administração consiste em uma dose de ataque de 600 mg2 e manutenção com 75 mg ao
dia durante 12 meses. Existe uma discussão recente em prolongar a dupla antiagregação
plaquetária para paciente com escores isquêmicos altos, por exemplo o GRACE score e um
risco de sangrar baixo calculado pelo DAPT score.
• Prasugrel: tienopiridínico desenvolvido para buscar obter bloqueios mais rápidos de agrega-
ção plaquetária, atingindo o pico plasmático em 30 minutos. Outra característica importante
é a menor interação com medicações metabolizadas pelo citocromo P-450. Dose de ataque
de 60 mg e manutenção de 10 mg/dia por 12 meses. Deve-se evitar o uso em pacientes com
histórico de AVE/AIT, maiores de 75 anos ou peso inferior a 60 quilos. Ensaios randomiza-
dos observaram uma vantagem do prasugrel em relação ao clopidogrel, com diminuição de
eventos isquêmicos, porém com o aumento do eventos hemorrágicos. O Prasugrel só deve
ser iniciado após o estudo hemodinâmico (cateterismo cardíaco).3
• Derivados da ciclopentil triazolopirimidina: ticagrelor e cangrelor. O ticagrelor promove um
bloqueio reversível dos receptores P2Y12, tendo uma meia-vida de 12 horas e não depende
do metabolismo hepático. Com isso, exerce um efeito antiagregante plaquetário mais inten-
so e rápido em relação as outras classes. Deve ser administrado na dose de ataque de 180 mg
VO e manutenção de 90 mg VO, duas vezes ao dia. O ticagrelor ainda não pode ser usado em
pacientes com Infarto Agudo do Miocárdio com supradesnivelamento do segmento ST que
receberam fibrinolíticos. O estudo TREAT, em fase de recrutamento de pacientes tem como
objetivo responder se o ticagrelor é não inferior ao Clopidogrel nesses pacientes (https://
clinicaltrials.gov/ct2/show/record/NCT02298088). O cangrelor possui a mesma ação do tica-
grelor, porém, é administrado por via endovenosa. Possui grande vantagem pois apresenta
início de ação muito rápida, por volta de 3 a 5 minutos e término de ação também mais
rápido cerca de 60 minutos o que o torna atraente no cenário de síndrome coronária aguda,
pois se o paciente apresentar indicação cirúrgica tanto de revascularização miocárdica de
urgência, decisão cada vez menos frequente, como uma possível dissecção aórtica que faz
diagnóstico diferencial, consegue-se fazer com um risco de sangramento muito menor.
• Antagonistas dos receptores glicoproteicos IIb/IIIa: abciximab e tirofiban. Exercem bloqueio
da via final comum da agregação plaquetária. Esses dois medicamentos são os disponíveis
no Brasil. O abciximab bloqueia de forma irreversível e não competitiva os receptores de
GP IIb/IIIa. O tirofiban age no receptor IIb/IIIa impedindo sua ligação ao fibrinogênio. Estão
preconizados em casos de angioplastia primária em que se evidencia alta carga trombótica.
A decisão de usá-los é tomada geralmente na sala de hemodinâmica. São contraindicados
quando a estratégia de reperfusão é a trombólise.
64
LIVRO COMPLETO_01.02.indd 64 24/05/19 07:58
CARDIOLOGIA
6.1 Terapia Anti-isquemia
Nitrato e Betabloqueadores: evitar nitratos em pacientes com risco de choque, infarto de ven-
trículo direito e em pacientes que fizeram uso de medicamentos para disfunção erétil nas últimas
horas (por ex. Sidenafil). O uso sublingual de nitroglicerina (0,4 mg/comp.), dinitrato de isossor-
bida (5 mg/comp.) ou mononitrato de isossorbida (5 mg/comp.) não deve ultrapassar três com-
primidos, separadas as administrações por intervalos de cinco minutos. A nitroglicerina pode ser
administrada por via EV, sendo esta mais indicada, na dose de 5 a 10 mcg/min em BIC, podendo
aumentar em 10 mcg/min até atingir o efeito desejado.
Os betabloqueadores são essenciais nas síndromes coronárias agudas, tendo comprovado
valor na redução da mortalidade, reduzindo a pressão arterial, o cronotropismo e o inotropismo,
agindo no sentido de diminuir o consumo de oxigênio pelo miocárdio. As ações antiarrítmicas são
importantes na fase aguda do Infarto do Miocárdio. Devem ser administrados com cautela devido
às contraindicações formais como choque cardiogênico e BAV de segundo e terceiro graus. A
administração por via oral foi considerada preferível independentemente da administração con-
comitante de fibrinolíticos ou da realização de intervenção percutânea primária, respeitando-se
suas contraindicações. Deve-se optar por beta bloqueadores que podem ser usados tanto com
função sistólica preservada como na disfunção sistólica ventricular. Uma opção é o succinato de
metoprolol. Após conhecimento da função ventricular, podemos usar qualquer betabloqueador
se a função ventricular for normal. Se houver disfunção sistólica devemos usar metoprolol, biso-
prolol ou carvedilol.
• Propranolol 10 a 80 mg de 12/12 h ou 8/8 h.
• Succinato de metoprolol 25 a 100 mg de 12/12 h.
• Atenolol 25 a 200 mg 1 vez/dia.
• Bisoprolol 2,5 a 10 mg 1 vez/dia.
• Carvedilol 3,125 mg a 50 mg 2 vezes/dia.
6.2 Anticoagulação
A anticoagulação é de extrema importância no manejo das síndromes coronárias agudas. A
heparina não fracionada (HNF) tem indicação para todos os pacientes. Sendo mais indicada em
pacientes que tiveram como estratégia de reperfusão escolhida a angioplastia primária.
As heparinas de baixo peso molecular (HBPM) disponíveis no Brasil são: nadroparina, daltepa-
rina e enoxaparina. A nadroparina e a dalteparina possuem eficácia similar à heparina não fracio-
nada. A enoxaparina tem em relação as heparinas não fracionadas maior comodidade posológica.
Recomenda-se manter a heparina inicialmente utilizada durante todo o período de anticoagula-
ção, evitando-se alternar o chamado crossover, que aumenta muito a chance de sangramento,
complicação temida da anticoagulação.
• Dose enoxaparina: 1 mg/kg de 12/12 horas com administração subcutânea. Ajustar a dose
em idosos (diminuir 25% da dose) e se insuficiência renal estágio 4, isto é clearance de crea-
tinina menor que 30 (diminuir 50% – 1 mg/kg, uma vez ao dia).
O fondaparinux é um pentassacarídeo sintético que liga-se seletivamente à antitrombina,
inibindo indiretamente o fator Xa da cascata de coagulação. Não necessita de controle de ação
sobre a cascata. Não induz plaquetopenia. Sendo indicado quando optou-se por trombólise quí-
65
LIVRO COMPLETO_01.02.indd 65 24/05/19 07:58
SÍNDROMES CORONARIANAS AGUDAS
mica ou para pacientes que chegaram a instituição de saúde com o Infarto Agudo do Miocárdio
com supradesnivelamento do segmento ST já estabelecido.
• Dose: 2,5 mg/dia SC por 8 dias ou até alta hospitalar, caso esta ocorra antes. Em caso de
cirurgia de revascularização do miocárdio, cessar 24 horas antes e reiniciar 24 horas após o
procedimento.
A bivalirudina é um inibidor direto da trombina. Indicada na estratégia de reperfusão por
angioplastia primária.
Estudos estão avaliando o papel dos anticoagulantes diretos rivaroxabana, apixabana e edo-
xabana (inibidores diretos do fator Xa) e dabigatrana (inibidor direto da trombina) no cenário de
síndrome coronariana aguda. Existem estudos já publicados com rivaroxabana (ROCKET-AF trial) e
dabigatrana (RE-LY trial) e em andamento com apixabana (ARISTOTLE) e edoxabana (ENGAGE AF-
-TIMI 48). Dados sugerem o uso neste cenário, fibrilação atrial e síndrome coronariana aguda, que a
associação dos anticoagulantes diretos com clopidogrel podem ser equivalentes nos endpoints is-
quêmicos e superiores na segurança (endpoints de sangramento) quando comparados com a tripla
terapia (AAS, clopidogrel e anticoagulante). O estudo ARISTOTLE tem um desenho interessante que
comparará diretamente os quatro cenários (Apixabana x varfarina – AAS x placebo) e assim teremos
uma resposta mais definitiva neste cenário. Está previsto sua apresentação e publicação em 2020.
6.3 Inibidores do sistema Renina-Angiotensina-Aldosterona
Estudos sugerem que são úteis para pacientes de alto ou baixo risco após episódio de Infarto
Agudo do Miocárdio com disfunção ventricular esquerda, com ou sem sintomas, sendo manda-
tória a sua prescrição nesses casos. Recomenda-se que seu uso seja iniciado com baixas doses
e dentro das primeiras 24 horas após a reperfusão coronariana, após a estabilização da pressão
arterial. As contraindicações absolutas desta prescrição são referentes à estenose arterial renal
bilateral, angioedema após uso prévio e gestação.
• Dose:
• Captopril 6,25 – 50 mg VO 8/8 h.
• Enalapril 2,5 – 20 mg VO 12/12 h.
• Ramipril 2,5 – 5 mg VO 12/12 h.
• Lisinopril 5 – 10 mg VO 1x/dia.
6.4 Inibidores da Enzima HMG – Coenzima a Redutase – Estatinas
As estatinas inicialmente foram testadas e usadas para o controle dos níveis de colesterol,
mas durante os estudos perceberam efeitos pleotróficos (ação não esperada da medicação), en-
tre elas podemos citar ação antiinflamatória e estabilizadora da placa. Seu uso está preconizado
em todos os pacientes com síndrome coronária aguda já nas primeiras horas de terapêutica. O
estudo SECURE-PCI, um estudo brasileiro, randomizado, duplo-cego multicentrico testou dose de
ataque de atorvastatina versus placebo, no cenário de síndrome coronariana aguda com e sem
supradesnivelamento de segmento ST em pacientes sobre os quais havia a intenção de tratar
com angioplastia coronária percutânea. Recrutou 4191 pacientes e não se observou redução es-
tatisticamente significativa nos desfechos previstos da dose de ataque em relação ao placebo na
população geral. Na análise de subgrupos, observou-se uma redução significativa nos desfechos
entre aqueles pacientes que receberam a dose de ataque que efetivamente foram submetidos à
66
LIVRO COMPLETO_01.02.indd 66 24/05/19 07:58
CARDIOLOGIA
angioplastia, principalmente no cenário de infarto com supradesnivelamento do segmento ST,
porém novos estudos com tamanho de amostra adequados precisam confirmar esta hipótese.18
Após 30 dias de uso, deve-se ajustar a dose até atingir a meta de LDL–c < 50 mg/dL. Pesquisas
recentes demonstram que redução mais acentuada de níveis de colesterol não aumenta efeitos
colaterais e diminui eventos cardiovasculares maiores (morte cardiovascular e infarto).4
• Doses:
• Sinvastatina 80 mg VO 1 vez ao dia.
• Atorvastatina 80 mg VO 1 vez ao dia.
• Pravastatina 40 mg VO 1 vez ao dia.
• Rosuvastatina: 20 mg VO 1 vez ao dia.
Dados recentes de estudos com anticorpos monoclonais que inibem pró-proteína subtilisin/
kexin convertase do tipo 9 (Inibidores PCSK9), principalmente o evolocumab (estudo com 27.564
pacientes), associado as estatinas, reduziram em média o LDL colesterol para 30 mg/dL e cerca de
25% dos pacientes tiveram LDL igual ou menor que 20. Os resultados mostraram diminuição dos
eventos cardiovasculares (morte cardiovascular, infarto, acidente vascular encefálico, hospitali-
zação por angina instável ou necessidade de revascularização coronária) sem aumentar eventos
adversos.5
6.7 Terapia com células-tronco
É uma modalidade terapêutica embasada no fato de que tais células-tronco possam favore-
cer a miogênese e a angiogênese, tendo efeito no remodelamento cardíaco. Ainda emite muitas
discussões e estudos sobre esta prescrição no tratamento do Infarto Agudo do Miocárdio com
supradesnivelamento do segmento ST.
6.8 Terapia de reperfusão
Principal estratégia terapêutica no Infarto Agudo do Miocárdio com supradesnivelamento de
ST tendo enorme valor prognóstico.
Os fibrinolíticos fazem parte de uma terapia de reperfusão e são utilizados quando a angio-
plastia primária não está disponível a tempo de ser utilizada. Estudos comprovam que a eficácia
e o prognóstico são cada vez melhores quanto menor for o tempo entre o início dos sintomas e
o procedimento. Assim sendo, é totalmente contraindicado aguardar o resultado dos marcado-
res bioquímicos de lesão miocárdica. Vale ressaltar que os pacientes submetidos à ressuscitação
cardiopulmonar não são recomendados a receber fibrinolíticos durante o procedimento. Retor-
nando à circulação espontânea do paciente com parada cardiorrespiratória, deve-se optar por
angioplastia primária em relação aos fibrinolíticos.
Os fibrinolíticos disponíveis são: Estreptoquinase (SK), Alteplase (tPA) e Tenecteplase (TNK-t-
PA). Os trombolíticos fibrinoespecíficos (alteplase, tenecteplase) tem preferência em relação aos
não fibrinoespecíficos (estreptoquinase), pois sua taxa de sucesso em abrir a artéria é estatistica-
mente melhor.
• Doses:
• Estreptoquinase (SK): 1,5 milhões UI EV infusão lenta em 30 – 60 minutos.
• Alteplase (tPA): 15 mg EV dose de ataque + 0,75 mg/kg durante 30 minutos (máximo de
67
LIVRO COMPLETO_01.02.indd 67 24/05/19 07:58
SÍNDROMES CORONARIANAS AGUDAS
50 mg) + 0,50 mg/kg durante 60 minutos (máximo de 35 mg).
• Tenecteplase (TNK-tPA):
• Dose única:
• < 60 kg = 30 mg.
• 60 – 69,9 kg = 35 mg.
• 70 – 79,9 kg = 40 mg.
• 80 -89,9 kg = 45 mg.
• ≥ 90 = 50 mg.
CONTRAINDICAÇÕES ABSOLUTAS AOS FIBRINOLÍTICOS
Qualquer sangramento intracraniano prévio.
AVC isquêmico nos últimos três meses.
Dano ou neoplasia no sistema nervoso central.
Trauma significante na cabeça ou rosto nos últimos três meses.
Sangramento ativo ou diátese hemorrágica (exceto menstruação).
Qualquer lesão vascular cerebral conhecida (malformação arteriovenosa).
Dissecção aguda de aorta.
Discrasia sanguínea.
História de AVC isquêmico > três meses ou doenças intracranianas não listadas nas contraindicações absolutas.
Uso atual de antagonistas da vitamina K: quanto maior o INR maior o risco de sangramento.
Sangramento interno recente < 2-4 semanas.
Ressuscitação cardiopulmonar traumática e prolongada ou cirurgia de grande porte < três semanas.
Hipertensão arterial não controlada (pressão arterial sistólica > 180 mmHg ou diastólica > 110 mmHg).
Punções não compressíveis.
História de hipertensão arterial crônica importante e não controlada.
Úlcera péptica ativa.
Exposição prévia à estreptoquinase (somente para estreptoquinase).
Gravidez.
Fonte: Adaptado de Arquivos Brasileiros de Cardiologia (2015).
6.9 Intervenção Coronária Percutânea (ICP) – Angioplastia primária
A angioplastia primária é o método mecânico de se restabelecer o fluxo coronário acometido
por uma obstrução. Se diz primária pelo fato de não ter feito uso prévio de fibrinolíticos. Quando
ambos os métodos de reperfusão coronariana estão disponíveis no departamento de emergên-
cia, opta-se preferencialmente pela angioplastia primária, obedecendo o período de 90 minutos
de porta-balão do início dos sintomas.
Estudos apontaram uma considerada vantagem da ICP em relação aos fibrinolíticos, tanto nas
taxas de restabelecimento de fluxo, quanto na menor ocorrência de hemorragias graves. Obser-
varam também a menor taxa de isquemia recorrente ou reinfarto neste tipo de abordagem.
Está indicada em pacientes com até 12 horas de início dos sintomas. Sendo o benefício maior
quanto mais precoce a intervenção.
68
LIVRO COMPLETO_01.02.indd 68 24/05/19 07:58
CARDIOLOGIA
Os pacientes com mais de 12 e menos de 24 horas da ocorrência do infarto com suprades-
nivelamento, possuem indicação de reperfusão mecânica se os sintomas da isquemia miocár-
dica ainda persistem no ato. Aqueles com mais de 24 horas de acometimento e estáveis não se
mostraram beneficiados pela ICP, quando comparados aos que fizeram a terapêutica com dupla
antiagregação plaquetária, betabloqueador, IECA e estatinas, tanto na preservação, quanto na
proteção cardiovascular.
O stent coronário é a opção de escolha de dispositivo na angioplastia primária, e os estudos
apontaram como o que tem menor taxa de necessidade de reintervenção. Os stents farmacológi-
cos diferem dos convencionais por diminuírem a necessidade de nova intervenção. A via prefe-
rencial de acesso arterial é na artéria radial.
MODELO DE PRESCRIÇÃO
MOVE
1 – Monitorização contínua (pressão arterial, GLICEMIA, Sat O2) e repouso.
2 – Oxigênio 3L/min com cateter nasal.
3 – Acesso venoso.
4 – ECG.
5 – Reperfusão imediatamente, de preferência angioplastia primária.
MONABCHR
1 – Morfina 1 a 5 mg IV em bolus (repetir, se necessário, de cinco a 30 minutos).
2 – Oxigênio 3L/min com cateter nasal.
3 – Dinitrato de isossorbida 5 mg sublingual (repetir até três vezes em intervalos de cinco minutos, se
necessário).
4 – AAS 300 mg VO dose de ataque + 100 mg VO 1x/dia.
5 – Succinato de metoprolol 50 mg VO de 1x ao dia (checar contraindicações).
6 – Clopidogrel 600 mg VO dose de ataque + 75 mg VO 1x/dia.
7 – Heparina não fracionada administração aos cuidados da equipe de Hemodinâmica.
8 – Ramipril 2,5 mg 1x/dia.
9 – Atorvastatina 40 mg VO 1x/dia.
69
LIVRO COMPLETO_01.02.indd 69 24/05/19 07:58
Você também pode gostar
- Modulo 1 Urgencias Cardiologicas e Nefrologicas 240hDocumento112 páginasModulo 1 Urgencias Cardiologicas e Nefrologicas 240hTety CarvalhoAinda não há avaliações
- Eletrocardiograma sobre BradiarritmiasDocumento63 páginasEletrocardiograma sobre BradiarritmiasGabrielle FreitasAinda não há avaliações
- Abordagem do paciente vítima de TCEDocumento43 páginasAbordagem do paciente vítima de TCEIzabella S LíberoAinda não há avaliações
- Taquiarritmias LudDocumento62 páginasTaquiarritmias LudLudmila VarjãoAinda não há avaliações
- Anatomia e fisiologia cardíacaDocumento141 páginasAnatomia e fisiologia cardíacaJeanCarlosAinda não há avaliações
- ECG Análise SistemáticaDocumento212 páginasECG Análise SistemáticaCristina MendonçaAinda não há avaliações
- TAQUIARRITMIASDocumento56 páginasTAQUIARRITMIASmiryan cassandraAinda não há avaliações
- Monitorização Multiparamétrica em Emergência PDFDocumento127 páginasMonitorização Multiparamétrica em Emergência PDFLarissa BarbosaAinda não há avaliações
- ECG IAM Parte 1Documento103 páginasECG IAM Parte 1Guilherme JAinda não há avaliações
- Classificação e tratamento de arritmias cardíacasDocumento6 páginasClassificação e tratamento de arritmias cardíacasGabriella Reis SilveiraAinda não há avaliações
- CARDIO RDocumento56 páginasCARDIO RBeatriz MarcondesAinda não há avaliações
- Prova de Cardiologia ECG FC eixo elétricoDocumento10 páginasProva de Cardiologia ECG FC eixo elétricoOctávio Marques100% (1)
- Bloqueio de Ramo Esquerdo - ImpDocumento23 páginasBloqueio de Ramo Esquerdo - ImpTobiasKnightAinda não há avaliações
- Análise do ECG normal com FC de 71 bpmDocumento3 páginasAnálise do ECG normal com FC de 71 bpmMarcella HaniAinda não há avaliações
- Insuficiência Cardíaca Aguda: Diagnóstico e TratamentoDocumento50 páginasInsuficiência Cardíaca Aguda: Diagnóstico e Tratamentokakalp100% (1)
- VI Curso EletrocardiogramaDocumento23 páginasVI Curso EletrocardiogramaAndré MarlonAinda não há avaliações
- Protocolo Clínico Síndromes Coronarianas AgudasDocumento46 páginasProtocolo Clínico Síndromes Coronarianas AgudasmocnxavierAinda não há avaliações
- ECG AnáliseDocumento26 páginasECG AnáliseBruna QuediAinda não há avaliações
- REUMATOLOGIADocumento187 páginasREUMATOLOGIADiogo MiguelAinda não há avaliações
- UntitledDocumento26 páginasUntitledYasha WanderleyAinda não há avaliações
- Arritmias 1533921508744Documento1 páginaArritmias 1533921508744Alejandro Josue Zurita ChucaAinda não há avaliações
- Tromboembolismo Pulmonar 2015Documento57 páginasTromboembolismo Pulmonar 2015Priscila BoechatAinda não há avaliações
- Dor Pelvica Na MulherDocumento1 páginaDor Pelvica Na MulherEmilly M T dos SantosAinda não há avaliações
- Clínica Médica 8, 27 e 28 - Sd. CardiovascularesDocumento24 páginasClínica Médica 8, 27 e 28 - Sd. CardiovascularesAlejandro Josue Zurita Chuca100% (1)
- Interpretação de ECG e Tipos de Arritmias CardíacasDocumento5 páginasInterpretação de ECG e Tipos de Arritmias CardíacasIsabel CrivelattiAinda não há avaliações
- Prova Residencia Fmusp 2012 R3 UtiDocumento11 páginasProva Residencia Fmusp 2012 R3 UtiVictor Caetano VazAinda não há avaliações
- Curso Emergências Cardiológicas com Realização e Interpretação de ECGDocumento72 páginasCurso Emergências Cardiológicas com Realização e Interpretação de ECGEuclides Damião100% (1)
- Gestão da diarreia aguda nas UPA'sDocumento1 páginaGestão da diarreia aguda nas UPA'sEmilly M T dos SantosAinda não há avaliações
- Curso ECG Online CaderDocumento22 páginasCurso ECG Online CaderRick AngelAinda não há avaliações
- Clínica Médica MPDocumento38 páginasClínica Médica MPapi-3730073100% (1)
- Questões NeurologiaDocumento2 páginasQuestões NeurologiaMíriam Küster100% (1)
- Taquiarritmias: definições e abordagem diagnósticaDocumento48 páginasTaquiarritmias: definições e abordagem diagnósticaJosivaneMarquesAinda não há avaliações
- Interpretação de ritmos cardíacosDocumento66 páginasInterpretação de ritmos cardíacosBruno MiguelAinda não há avaliações
- Miocardiopatia Dilatada: Sintomas, Causas e TratamentoDocumento16 páginasMiocardiopatia Dilatada: Sintomas, Causas e TratamentoMax AurélioAinda não há avaliações
- Aula 2-20h30 - 21h00 Interpretação Do Eletrocardiograma - Andressa NunciaroniDocumento36 páginasAula 2-20h30 - 21h00 Interpretação Do Eletrocardiograma - Andressa NunciaroniNilton sergio gomes linsAinda não há avaliações
- Resumo de ECG - Felipe Franco XLVIII PDFDocumento11 páginasResumo de ECG - Felipe Franco XLVIII PDFfe53Ainda não há avaliações
- PCR e trauma - condutas SAVDocumento7 páginasPCR e trauma - condutas SAVThiago MacielAinda não há avaliações
- Aula 2 Bases Eletrofisiológicas-Vetor, Plano, Eixo e FCDocumento52 páginasAula 2 Bases Eletrofisiológicas-Vetor, Plano, Eixo e FCDialungana Paulo BenvindoAinda não há avaliações
- PROVA Clinica Médica 2016Documento13 páginasPROVA Clinica Médica 2016TatianaCastroAinda não há avaliações
- Arritmias: BradarritmiasDocumento7 páginasArritmias: BradarritmiasLuiz NetoAinda não há avaliações
- AVC GeralDocumento17 páginasAVC Geralamizael mendesAinda não há avaliações
- Apg - Abdome Aguro e PancreatiteDocumento10 páginasApg - Abdome Aguro e PancreatiteHemilly CostaAinda não há avaliações
- Valvulopatias MiocardiopatiasDocumento52 páginasValvulopatias MiocardiopatiasedmilsonAinda não há avaliações
- E-Book Manual Rotinas CardiologiaDocumento144 páginasE-Book Manual Rotinas CardiologiaDaniel Paula de SousaAinda não há avaliações
- LOMBALGIADocumento1 páginaLOMBALGIAEmilly M T dos SantosAinda não há avaliações
- SÍNCOPEDocumento1 páginaSÍNCOPEEmilly M T dos SantosAinda não há avaliações
- Prova CirurgiaDocumento11 páginasProva CirurgiaDAVID LANA SILVAAinda não há avaliações
- Insuficiencia Cardiaca - Classes e TratamentoDocumento34 páginasInsuficiencia Cardiaca - Classes e Tratamentotzip78100% (1)
- Crise Hipertensiva - Fisiopatologia e TratamentoDocumento25 páginasCrise Hipertensiva - Fisiopatologia e TratamentoEduardo LimaAinda não há avaliações
- Coração e o Ciclo CardíacoDocumento7 páginasCoração e o Ciclo CardíacoLuíza Ferreira De Figueiredo100% (1)
- Dor PelvicaDocumento1 páginaDor PelvicaMedicina XLIIIAinda não há avaliações
- AVCI: Tratamento na fase agudaDocumento38 páginasAVCI: Tratamento na fase agudaAna Luyza OliveiraAinda não há avaliações
- Cardiologia MedcursoDocumento34 páginasCardiologia MedcursoGabriel RamosAinda não há avaliações
- Fluxo de atendimento para tontura e vertigem nas UPA'sDocumento1 páginaFluxo de atendimento para tontura e vertigem nas UPA'sEmilly M T dos SantosAinda não há avaliações
- Insuficiência mitral e aórticaDocumento12 páginasInsuficiência mitral e aórticaGabriela DomicianoAinda não há avaliações
- 3.principais Arritmias CardíacasDocumento85 páginas3.principais Arritmias CardíacasRafael E. KatiaAinda não há avaliações
- Protocolo de atendimento para sangramento genital femininoDocumento1 páginaProtocolo de atendimento para sangramento genital femininoEmilly M T dos SantosAinda não há avaliações
- EBOOK Top 10 CARDIOLOGIA - Curso CardioAula TEC - 23-01-2017Documento30 páginasEBOOK Top 10 CARDIOLOGIA - Curso CardioAula TEC - 23-01-2017Thiago FAinda não há avaliações
- BQD - Patologia 1Documento1 páginaBQD - Patologia 1Juliana LeiteAinda não há avaliações
- Mu - Arrow Acat 2 WaveDocumento275 páginasMu - Arrow Acat 2 WaveRenato MouraAinda não há avaliações
- Estudo de caso sobre Enfarte Agudo do Miocárdio e Pneumonia em idosaDocumento18 páginasEstudo de caso sobre Enfarte Agudo do Miocárdio e Pneumonia em idosaMiriamValente50% (2)
- The Checklist Manifesto - Atul GawandeDocumento100 páginasThe Checklist Manifesto - Atul GawandeLuis CanabarraAinda não há avaliações
- Aula 2. Avaliação de Risco Cirúrgico AsaDocumento29 páginasAula 2. Avaliação de Risco Cirúrgico AsaunifesplilianAinda não há avaliações
- Tese Enfermeiro AVCDocumento145 páginasTese Enfermeiro AVCPsiquiatria TranslacionalAinda não há avaliações
- Sistema Circulatório e seus DistúrbiosDocumento63 páginasSistema Circulatório e seus DistúrbiosPaty Lima100% (3)
- 1s - Socorros - 1 Parte - ALUNOSDocumento29 páginas1s - Socorros - 1 Parte - ALUNOSmanuel pereiraAinda não há avaliações
- Fluxograma IAM e Angina InstávelDocumento1 páginaFluxograma IAM e Angina InstávelTaianiAinda não há avaliações
- Avr PDFDocumento267 páginasAvr PDFRICARDO CAMBRAIA100% (1)
- II Consenso Brasileiro HASDocumento13 páginasII Consenso Brasileiro HASLiezer Hernandez PinoAinda não há avaliações
- Teste Final EnfermagemDocumento21 páginasTeste Final EnfermagemlimbskitAinda não há avaliações
- Revista Viver Cassems Ed 43 - RevisadaDocumento84 páginasRevista Viver Cassems Ed 43 - RevisadaanaAinda não há avaliações
- Ciências Da Saúde Influências Sociais, Políticas, Institucionais e IdeológicasDocumento239 páginasCiências Da Saúde Influências Sociais, Políticas, Institucionais e IdeológicasEline SantosAinda não há avaliações
- Primeiros socorros odontológicosDocumento24 páginasPrimeiros socorros odontológicosCintia AndradeAinda não há avaliações
- CASOS Farmacoterapia HTADocumento14 páginasCASOS Farmacoterapia HTArosa100% (3)
- Monocordil: Informação Ao PacienteDocumento6 páginasMonocordil: Informação Ao PacienteRosângela CostaAinda não há avaliações
- ChestPainCausesDocumento6 páginasChestPainCausesBryan GrignoliAinda não há avaliações
- Ast TgoDocumento6 páginasAst TgoJAILTON NONATO 02Ainda não há avaliações
- DislipidemiasDocumento23 páginasDislipidemiasGuilherme da CunhaAinda não há avaliações
- 01 - Sistema Cardiologico - 20Documento20 páginas01 - Sistema Cardiologico - 20TobiasKnightAinda não há avaliações
- Residência Médica HUJM 2021: Processo SeletivoDocumento27 páginasResidência Médica HUJM 2021: Processo SeletivoDrJunior h01JuvencioAinda não há avaliações
- Resumo Diretrizes de Cardiologia ESC 2019 (PEBMED)Documento45 páginasResumo Diretrizes de Cardiologia ESC 2019 (PEBMED)LeticiaAinda não há avaliações
- Grabovoi - Sequencias Dos NumerosDocumento73 páginasGrabovoi - Sequencias Dos NumerosElianeAinda não há avaliações
- Antifibrinolíticos em cirurgia cardíaca: quando e como usarDocumento6 páginasAntifibrinolíticos em cirurgia cardíaca: quando e como usarLuisa Camacho FelipezAinda não há avaliações
- SinvastatinaDocumento14 páginasSinvastatinapandora682001Ainda não há avaliações
- Oxigenoterapia: Aumentando a SatO2Documento18 páginasOxigenoterapia: Aumentando a SatO2UBS João Cruz NetoAinda não há avaliações
- Disritmias Peri ParagemDocumento8 páginasDisritmias Peri ParagemJoão Faria Paleta100% (1)
- Fatores de risco da arteriosclerose e ateroscleroseDocumento16 páginasFatores de risco da arteriosclerose e aterosclerosejtajaraAinda não há avaliações
- Resumo - Clínica Cirúrgica (Sabiston)Documento166 páginasResumo - Clínica Cirúrgica (Sabiston)Paulo Zampiva100% (1)