Escolar Documentos
Profissional Documentos
Cultura Documentos
Complexo Estimulante Do Coração, Potencial de Ação Lento e Controle Autonômico
Enviado por
livianunes0 notas0% acharam este documento útil (0 voto)
3 visualizações6 páginasTítulo original
Complexo Estimulante Do Coração, Potencial de Ação Lento e Controle Autonômico (1)
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
3 visualizações6 páginasComplexo Estimulante Do Coração, Potencial de Ação Lento e Controle Autonômico
Enviado por
livianunesDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 6
Complexo estimulante do coração, potencial
de ação lento e controle autonômico
- O coração consegue gerar o seu próprio potencial de ação; é gerado no
nó sinoatrial;
- Não é sistema nervoso; é tecido cardíaco especializado;
- Cardiomiócitos especializados possuem a capacidade de gerar e
conduzir o potencial de ação;
- Existe tanto sístole atrial, quanto sístole ventricular; esses processos
não ocorrem simultaneamente;
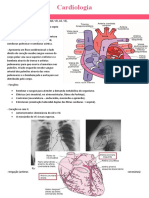
O potencial de ação no coração segue um caminho específico através do
sistema de condução elétrica cardíaca. Esse sistema garante que o músculo
cardíaco (miocárdio) se contraia de maneira coordenada, permitindo que o
coração bombeie eficazmente o sangue.
O caminho do potencial de ação no coração é o seguinte:
Nodo Sinoatrial (SA): O potencial de ação começa no nodo sinoatrial,
localizado na parede do átrio direito. O SA é conhecido como o
"marcapasso natural" do coração, pois gera impulsos elétricos
regulares que iniciam as batidas cardíacas.
Átrios: O potencial de ação se propaga rapidamente pelos átrios,
fazendo com que eles se contraiam e empurrem o sangue para os
ventrículos.
Nodo Atrioventricular (AV): O potencial de ação atinge o nodo
atrioventricular, localizado na parte inferior do átrio direito. O nodo AV
retarda o impulso elétrico por um curto período de tempo, permitindo
que os ventrículos se encham completamente de sangue antes de se
contraírem.
Feixe de His: Após o atraso no nodo AV, o potencial de ação é
transmitido para o feixe de His, que é um conjunto de fibras de
condução localizado no septo interventricular (a parede entre os
ventrículos).
Ramos Direito e Esquerdo: O feixe de His se divide em ramos direito e
esquerdo, que percorrem as paredes do septo interventricular em
direção aos ventrículos.
Fibras de Purkinje: Os ramos direito e esquerdo se ramificam em um
conjunto de fibras chamadas fibras de Purkinje, que se estendem pelo
músculo ventricular. Essas fibras propagam rapidamente o potencial de
ação para as células musculares dos ventrículos, causando sua
contração quase simultânea.
Ventrículos: A propagação do potencial de ação pelas fibras de Purkinje
resulta na contração coordenada dos ventrículos, impulsionando o
sangue para fora do coração e para a circulação sistêmica (no caso do
ventrículo esquerdo) e pulmonar (no caso do ventrículo direito).
- Contrai do ápice até a base, para conseguir ejetar o sangue em alta
pressão;
- Se o ventrículo não receber potencial de ação,ele mesmo irá gerar seu
próprio, porém mais lento, comprometendo as funções do coração;
- Para o potencial de ação chegar nos ventrículos, ele precisa passar
primeiro pelo fascículo atrioventricular (feixe de his);
- Se o nó sinusal não estiver gerando corretamente o potencial de ação, o
coração não vai parar de bater, pois temos outros pontos que geram o
potencial (nó sinoatrial);
- O nó sinoatrial é o marcapasso natural pois ele consegue gerar o
potencial de ação mais rápido;
- Nó sinoatrial - complexo de células especializadas;
- Excitabilidade (Batmotropismo) - capacidade do coração de responder a
um potencial de ação;
- Contratilidade (Inotropismo) - propriedade do coração de contrair;
- Condutibilidade (Dromotropismo) - capacidade do coração conduzir um
potencial de ação;
- Automatismo - capacidade do coração de gerar seu próprio potencial de
ação;
- A velocidade do potencial de ação nos átrios será menor do que nos
ventrículos devido a menor quantidade de junções GAP;
- O átrio contrai antes do que os ventrículos;
- Existe um potencial de ação característico para cada parte do coração;
varia conforme a estrutura do coração;
- A geração do potencial de ação no nó sinoatrial é mais lenta, mas o
potencial de ação é mais rápido; já nos ventrículos a geração é mais
rápida, porém o potencial de ação é mais lento, ou seja, demora mais;
- Primeiro acontece a despolarização atrial, depois ocorre a ventricular;
- As células marcapasso não tem um potencial de repouso verdadeiro. A
voltagem começa em torno de -60 mV, e se move para cima
espontaneamente até alcançar o limiar de -40mV;
- Isso se deve a uma ação chamada de correntes ‘ENGRAÇADAS’,
presentes somente nas células ‘MARCAPASSO’;
- Os canais ‘ENGRAÇADOS’ se abrem quando a voltagem de membrana
se torna menor do que -40mV, e permite um pequeno influxo de sódio;
- A despolarização resultante é conhecida como ‘potencial
MARCAPASSO’;
- No limiar, os canais de cálcio se abrem, íons de cálcio fluem para dentro
da célula, despolarizando ainda mais a membrana;
- Isso resulta na fase ascendente; No seu pico, canais de potássio abrem,
os canais de cálcio se tornam inativos e os íons de potássio deixam a
célula e a voltagem retorna para -60mV; essa é a fase descendente do
potencial de ação;
- Miócitos contráteis tem um conjunto diferente de canais de íons; seu
retículo sarcoplasmático, o RS, aloja uma grande quantidade de cálcio;
elas também contém miofibrilas
- As células contráteis tem um potencial de repouso estável de -90mV e
despolariza APENAS quando estimulado.
- Quando a célula é despolarizada, há mais sódio e cálcio dentro da
célula; esses íons positivos escapam através das junções gap até a
células adjacente e aumentam a voltagem da célula até o limiar de
-70mV;
- Neste ponto, canais de sódio mais VELOZES se abrem, criando um
influxo rápido de sódio e um aumento acentuado na voltagem - fase
despolarizadora;
- Canais de cálcio tipo L também se abrem a -40mV, causando um influxo
lento, mas não constante;
- No seu pico, canais de sódio se fecham rapidamente, e canais de
potássio dependentes de voltagem se abrem, e isso resulta em uma
pequena diminuição de potencial de membrana, conhecida como a fase
de repolarização PRECOCE;
- Os canais de cálcio se mantém abertos e o efluxo de potássio é
equilibrado eventualmente pelo influxo de cálcio; isso mantém o
potencial de membrana relativamente estável por em torno 200 mseg,
resultando na fase PLATEAU, característica de potenciais de ação
cardíacos;
- O cálcio é crucial no acoplamento da excitação elétrica à contração
muscular física;
- O influxo de cálcio do fluído extracelular, no entanto, não é suficiente
para induzir a contração; em vez disso, ativa uma liberação de cálcio
muito maior do RS, num processo conhecido como “liberação de cálcio
induzida por cálcio”;
- O cálcio então desencadeia a contração muscular por o mecanismo de
filamento deslizante;
- A medida que os canais de cálcio se fecham, o efluxo de potássio
predomina e a voltagem da membrana retorna ao seu valor de repouso;
- O período refratário absoluto é muito mais longo no músculo cardíaco;
isso é essencial para a prevenção de somação e tétano;
- Sistema nervoso autônomo controla o funcionamento de diversos
órgãos do corpo;
- Subdividido em simpático (controla as funções do corpo que raramente
são conscientes, como frequência cardíaca, respiração, pressão arterial,
digestão e outras funções) e parassimpático (repouso, digestão);
- O controle do coração parte do sistema nervoso central; para ele chegar
no coração, eu preciso ter um nervo que sai do central até chegar no
órgão alvo;
- Para a informação chegar ao meu coração, ela deve passar por dois
neurônios - gânglio - neurônio pré ganglionar e neurônio pós
ganglionar;
- O gânglio está localizado lateralmente na medula espinal; o neurônio
pré ganglionar é curto, e o pós é longo;
- Na via parassimpática, o neurônio pré ganglionar dá origem ao tronco
encefálico, onde origina um neurônio e chega ao primeiro gânglio; o
nervo que sai da medula, se chama nervo craniano; o nervo vago tem
origem no tronco encefálico e inerva o coração; ele realiza a primeira
sinapse no gânglio, que sempre estará localizado próximo ao coração;
- O gânglio da via parassimpática é sempre próximo ao órgão alvo;
- Gânglio e outra no órgão alvo - existem duas regiões de liberação de
neurotransmissores;
- Ambos gânglios liberam acetilcolina;
- No neurônio pós ganglionar, o simpático irá liberar noradrenalina;
- Na via simpática, o neurônio pós ganglionar (parassimpática) irá liberar
acetilcolina;
- O nó sinoatrial precisa ter receptor de noradrenalina;
- O coração tem receptores do tipo beta 1 adrenérgico, localizados no nó
sinoatrial - receptores de noradrenalina;
- Quando a noradrenalina se liga ao seu receptor beta 1 adrenérgico, ele
irá estimular uma maior quantidade de passagem de íons sódio pela
corrente IF, então o potencial irá atingir o seu limiar mais rápido,
causando a abertura dos canais de cálcio - aumentando a frequência
cardíaca;
- Efeito cronotrópico - responsável pela frequência cardíaca - a ativação
da via simpática causa um efeito cronotrópico positivo, pois aumenta a
frequência cardíaca;
- Receptores muscarínicos M2 (via colinérgica) - receptores de
acetilcolina;
- Quando ativamos a via parassimpática, a frequência cardíaca diminui;
quando a acetilcolina se liga ao seu receptor ele ativa um canal de
potássio dependente de acetilcolina - então mais canais de potássio são
abertos na fase de despolarização, saindo mais potássio, deixando o
potencial de membrana mais negativo do que o normal
(hiperpolarização); o coração irá bater em uma frequência menor,
gerando um efeito cronotrópico negativo;
- Quando o canal de potássio se fecha, entrará sódio, mas como está
mais negativo do que o normal, demora mais para chegar ao potencial
limiar, pois é preciso que entre mais sódio;
Você também pode gostar
- Fisiologia CardiovascularDocumento4 páginasFisiologia Cardiovascularfp4n8dncxpAinda não há avaliações
- Fisiologia CardiovascularDocumento50 páginasFisiologia Cardiovascularanon_809579559Ainda não há avaliações
- CardioDocumento10 páginasCardioBeatriz GoulartAinda não há avaliações
- Resumo Fisiologia P4Documento14 páginasResumo Fisiologia P4Isabella FerreiraAinda não há avaliações
- CardíacoDocumento6 páginasCardíacorafhsmedAinda não há avaliações
- EletrofisiologiaDocumento4 páginasEletrofisiologiaIsabelaAinda não há avaliações
- Biofísica Do Sistema CirculatórioDocumento3 páginasBiofísica Do Sistema CirculatórioMaria Luísa BarachoAinda não há avaliações
- 1) Descrever A Geração e A Condução Do Estímulo Elétrico NoDocumento36 páginas1) Descrever A Geração e A Condução Do Estímulo Elétrico NoAdelia MendesAinda não há avaliações
- Capitulo 10 Resumo Fisiologia GuytonDocumento3 páginasCapitulo 10 Resumo Fisiologia Guytonmuller maia100% (1)
- Fisiologia Cardiovascular 230822 195959Documento7 páginasFisiologia Cardiovascular 230822 195959Maria Fernanda OliveiraAinda não há avaliações
- A Atividade Elétrica Do CoraçãoDocumento9 páginasA Atividade Elétrica Do CoraçãoRaphael ValenteAinda não há avaliações
- Ritmicidade Das Fibras Nodais SinusaisDocumento2 páginasRitmicidade Das Fibras Nodais SinusaisSilmark AraújoAinda não há avaliações
- Resumo Fisiologia Humana P2Documento31 páginasResumo Fisiologia Humana P2Cristian Miguel AlmeidaAinda não há avaliações
- Excitação Rítmica Do CoraçãoDocumento5 páginasExcitação Rítmica Do CoraçãoHeuller BendiaAinda não há avaliações
- Cardiograma de Tração Do AnfíbioDocumento11 páginasCardiograma de Tração Do AnfíbioAdjuntoFaigoWelvysAndreataAinda não há avaliações
- Biofisica CoraçãoDocumento18 páginasBiofisica CoraçãoMarcio Junior100% (1)
- AULA 1 - CardiologiaDocumento14 páginasAULA 1 - CardiologiaDauton Janota100% (1)
- Ciclo CardiacoDocumento22 páginasCiclo CardiacoRenan YusterAinda não há avaliações
- Fisiologia CardíacaDocumento11 páginasFisiologia CardíacaDiego SávioAinda não há avaliações
- Fisiologia Do Sistema Cardiovascular 2Documento16 páginasFisiologia Do Sistema Cardiovascular 2geojac2112Ainda não há avaliações
- APG 8 - Ciclo CardíacoDocumento9 páginasAPG 8 - Ciclo CardíacoSabrina XavierAinda não há avaliações
- Fisiologia Humana - Resumo ApostilasDocumento15 páginasFisiologia Humana - Resumo ApostilasciloncapoeiraAinda não há avaliações
- Potencial de Aà à o Cardà - AcoDocumento2 páginasPotencial de Aà à o Cardà - Aconairvarela2001Ainda não há avaliações
- APG 8 - Ciclo CardíacoDocumento9 páginasAPG 8 - Ciclo CardíacoSabrina XavierAinda não há avaliações
- Fisiolgia Humana 10Documento4 páginasFisiolgia Humana 10Alessandro PedrettiAinda não há avaliações
- Sistema Cardiovascular: Fisiologia Do Músculo CardíacoDocumento49 páginasSistema Cardiovascular: Fisiologia Do Músculo CardíacoflavioAinda não há avaliações
- Estrutura e Automatismo Do CoracaoDocumento40 páginasEstrutura e Automatismo Do CoracaoRita SeixasAinda não há avaliações
- Sistema CardiovascularDocumento85 páginasSistema CardiovascularCristiano RibieiroAinda não há avaliações
- Fisiologia Do Coração - Medicina DentáriaDocumento51 páginasFisiologia Do Coração - Medicina DentáriafilipeciganoAinda não há avaliações
- Fisiologia Aplicada 1ºtesteDocumento39 páginasFisiologia Aplicada 1ºtesteConstança PrósperoAinda não há avaliações
- Resumo - Cap 10 FisiologiaDocumento4 páginasResumo - Cap 10 FisiologiaLara Geovana BezerraAinda não há avaliações
- Tutoria 01Documento10 páginasTutoria 01Gustavo ReisAinda não há avaliações
- Problema 2Documento15 páginasProblema 2Gabriel Varjal Correa de OliveiraAinda não há avaliações
- Sistema CardiovascularDocumento5 páginasSistema CardiovascularCamila DomicianoAinda não há avaliações
- Aula 1 Cardiocirculatorio - Anatomia Do Coração - 2Documento32 páginasAula 1 Cardiocirculatorio - Anatomia Do Coração - 2Liedson PatricioAinda não há avaliações
- Coração e o Ciclo CardíacoDocumento7 páginasCoração e o Ciclo CardíacoLuíza Ferreira De Figueiredo100% (1)
- Cardiologia 01 PDFDocumento49 páginasCardiologia 01 PDFHenrique Galvani100% (5)
- Aula 2.2 Actividade Electrica Do Coracao e ECGDocumento37 páginasAula 2.2 Actividade Electrica Do Coracao e ECGEsquito Abílio BaialeAinda não há avaliações
- Fisio CardíacaDocumento5 páginasFisio Cardíacalm632355Ainda não há avaliações
- Fisiopatologia Geral - Cardiologia IDocumento5 páginasFisiopatologia Geral - Cardiologia IBernardo Furtado CruzeiroAinda não há avaliações
- Aula 3 - Eletrofisiologia CardíacaDocumento13 páginasAula 3 - Eletrofisiologia CardíacaDaniela Tartarotti Conte100% (3)
- Fisiologia CardíacaDocumento3 páginasFisiologia CardíacaAna Beatriz Reis StrutzAinda não há avaliações
- Fisiologia Do Sistema CardiovascularDocumento9 páginasFisiologia Do Sistema CardiovascularLorena LadeiraAinda não há avaliações
- O Coração Como Uma Bomba e A Função Das Valvas CardiacasDocumento2 páginasO Coração Como Uma Bomba e A Função Das Valvas CardiacasDhara GarciaAinda não há avaliações
- Resumo Prova 4 Fisiologia CardiovascularDocumento20 páginasResumo Prova 4 Fisiologia CardiovascularMichel RodriguesAinda não há avaliações
- Capítulo 10 - Excitação Rítmica Do CoraçãoDocumento3 páginasCapítulo 10 - Excitação Rítmica Do CoraçãoMirianCamposAinda não há avaliações
- Fisio Aula M CardíacoDocumento43 páginasFisio Aula M CardíacoHelen TeixeiraAinda não há avaliações
- Aula 1 - Propriedades Eletricas Do CoracaoDocumento9 páginasAula 1 - Propriedades Eletricas Do CoracaoGeovane WiebellingAinda não há avaliações
- Sistema CardiovascularDocumento24 páginasSistema CardiovasculartalitabenvindoAinda não há avaliações
- Aula 4 Fisio GeralDocumento24 páginasAula 4 Fisio GeralCamilla NegromonteAinda não há avaliações
- Fisiologia - CardiovascularDocumento5 páginasFisiologia - CardiovascularLarissa KaoriAinda não há avaliações
- Morfofisiologia 6 FisioDocumento9 páginasMorfofisiologia 6 FisioLuana AraujoAinda não há avaliações
- Fisiologia - Sistema CardiovascularDocumento24 páginasFisiologia - Sistema CardiovascularCarla SantosAinda não há avaliações
- Seminário CardioDocumento42 páginasSeminário CardioWalterLealAinda não há avaliações
- Aula 2.2 Actividade Electrica Do Coracao e ECGDocumento41 páginasAula 2.2 Actividade Electrica Do Coracao e ECGEsquito Abílio BaialeAinda não há avaliações
- 01 - Sistema Nervoso (Parte I)Documento122 páginas01 - Sistema Nervoso (Parte I)amanda05mouraAinda não há avaliações
- Sinalizaçao Celular - Nível UniversitárioDocumento93 páginasSinalizaçao Celular - Nível UniversitárioPit100% (5)
- Desenvolvimento Neuropsicológico Envelhecimento Demências Senis e EstimulaçãoDocumento39 páginasDesenvolvimento Neuropsicológico Envelhecimento Demências Senis e EstimulaçãoAna Paula SantosAinda não há avaliações
- Atividade Mapa Neurofisiologia Da AprendizagemDocumento3 páginasAtividade Mapa Neurofisiologia Da AprendizagemMarluci Roden100% (3)
- 10 SintprogDocumento53 páginas10 SintprogAurora AmadoAinda não há avaliações
- Sistema Nervoso Sensorial SomaticoDocumento105 páginasSistema Nervoso Sensorial SomaticoAna Larissa Castro100% (3)
- Revisao Tecido Muscular e NervosoDocumento14 páginasRevisao Tecido Muscular e NervosoAndrezza CristinaAinda não há avaliações
- Aula - 3 - Psicofisiologia 2Documento27 páginasAula - 3 - Psicofisiologia 2vitoriaAinda não há avaliações
- Uso Terapêutico Da AyahuascaDocumento22 páginasUso Terapêutico Da AyahuascaLUCIANO LUIZ DAL CORTIVOAinda não há avaliações
- YUGDocumento270 páginasYUGPaulo Condes100% (1)
- Vasos Maravilhosos JEAN 2020Documento123 páginasVasos Maravilhosos JEAN 2020RikaAinda não há avaliações
- Simulado Enem 2015 1dia PDFDocumento20 páginasSimulado Enem 2015 1dia PDFExpedito MelloAinda não há avaliações
- UntitledDocumento33 páginasUntitledMatheus PachecoAinda não há avaliações
- Livro Do Cosmico PDFDocumento157 páginasLivro Do Cosmico PDFjjalgojj100% (1)
- Aula DorDocumento20 páginasAula DorRafel FisioAinda não há avaliações
- Biofísica - Lista de ExercíciosDocumento7 páginasBiofísica - Lista de ExercíciosmatheusAinda não há avaliações
- Fisiologia SensorialDocumento27 páginasFisiologia SensorialbricioAinda não há avaliações
- 12 Alimentos para o CérebroDocumento6 páginas12 Alimentos para o CérebroUltimat MaranhaoAinda não há avaliações
- Resumos Exame Biologia e GeologiaDocumento39 páginasResumos Exame Biologia e GeologiasegundotiagomotaAinda não há avaliações
- Avaliação de MatematicaDocumento3 páginasAvaliação de MatematicamariaAinda não há avaliações
- Modelagem de Cordão de Solda Utilizando Logica FuzzyDocumento66 páginasModelagem de Cordão de Solda Utilizando Logica FuzzyfernandagcoelhoAinda não há avaliações
- A Base Material Dos Sentimentos ( Seminário)Documento3 páginasA Base Material Dos Sentimentos ( Seminário)John Souza100% (1)
- Resumo Histologia - Tecidos Animais (Ensino Médio/ Resumo para Prova)Documento6 páginasResumo Histologia - Tecidos Animais (Ensino Médio/ Resumo para Prova)Ana Luíza SilvaAinda não há avaliações
- Sis Nervoso 1Documento19 páginasSis Nervoso 1s6i9m100% (1)
- Neuroanatomia FuncionalDocumento8 páginasNeuroanatomia FuncionalPatrícia Santos VieiraAinda não há avaliações
- Ebook WebinarioDocumento27 páginasEbook WebinarioLaura FernandimAinda não há avaliações
- Barbosa Et All - Nota Científica Neurociencia Aprendizagem e Estrategias CognitivasDocumento7 páginasBarbosa Et All - Nota Científica Neurociencia Aprendizagem e Estrategias CognitivasJeane TorresAinda não há avaliações
- Organizacao Funcional Do Sistema NervosoDocumento44 páginasOrganizacao Funcional Do Sistema NervosoBianca Chagas RibeiroAinda não há avaliações
- Sistema NervosoDocumento2 páginasSistema NervosoMarcelo OliveiraAinda não há avaliações
- Lista de Exercícios Sobre Água e Sais Minerais-1Documento4 páginasLista de Exercícios Sobre Água e Sais Minerais-1Julia Da silvaAinda não há avaliações