Escolar Documentos
Profissional Documentos
Cultura Documentos
Resumo Aula 3 - Tep
Enviado por
Sávio OliveiraDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Resumo Aula 3 - Tep
Enviado por
Sávio OliveiraDireitos autorais:
Formatos disponíveis
MATERIAL DE APOIO MÓDULO 1
RESUMO: TROMBOEMBOLISMO PULMONAR
Aula ministrada em 2020 por Paulo Antônio Faleiros
DEFINIÇÃO
Define-se tromboembolia pulmonar (TEP) como uma obstrução aguda da circulação arterial pulmonar
pela instalação de coágulos sanguíneos, geralmente, oriundos da circulação venosa sistêmica, com redução ou
cessação do fluxo sanguíneo pulmonar para a área afetada. Geralmente, o trombo é formado nos membros
inferiores - principalmente nas veias ilíacas, femorais comum e superficial, e poplíteas -, e desprende-se da
parede dos vasos formando um êmbolo. Este êmbolo segue o trajeto das veias ascendendo até chegar ao
coração, seguindo o trajeto do átrio direito, ventrículo direito e artéria pulmonar, até entrar na circulação
pulmonar e estagnar em um local onde não haja passagem suficiente, gerando uma obstrução.
O TEP pode ser dividido em provocado, quando ocorre devido a cirurgias, imobilização por tempo
prolongado, doenças crônicas, neoplasia, uso de estrogênio, gravidez e fase puerperal; e não provocado, quando
ocorre devido a desordens da coagulação sanguínea, como trombofilias.
Há também a divisão anatômica do TEP em lobar, segmentar ou subsegmentar, de acordo com o local
onde o trombo se aloja na vasculatura pulmonar, bem como o TEP “em sela ou cavaleiro”, que indica um trombo
alojado na bifurcação da artéria pulmonar, sinalizando maior gravidade.
FISIOPATOLOGIA
A principal fisiopatologia envolvida no TEP é representada pela Tríade de Virchow, que envolve os
mecanismos de injúria endotelial, hipercoagulabilidade sanguínea e estase venosa. Estes três fatores
aumentam a probabilidade do risco de desenvolver TEP, e quanto mais fatores o indivíduo apresentar, maior a
chance.
As consequências fisiológicas envolvem o aumento da pressão arterial pulmonar e da resistência
vascular pulmonar, que levam à dilatação do ventrículo direito e diminuição da pré-carga para o ventrículo
esquerdo. A consequência direta é a lesão miocárdica, com liberação de troponina e peptídeo natriurético B
(BNP). Além disso, ocorre aumento do gradiente alvéolo-arterial de oxigênio e um desequilíbrio da ventilação e
perfusão (V/Q), com aumento do espaço morto anatômico e fisiológico.
LITRE UFF - 2020 1
EPIDEMIOLOGIA
O TEP é a terceira maior causa de doença cardiovascular no mundo. Ele corresponde a 200.000 a 300.000
mortes por ano nos EUA e Europa, tendo uma mortalidade de 30%, e sendo responsável por 5-10% das mortes
intra-hospitalares. Ele representa um diagnóstico clínico difícil, sendo na maioria das vezes subdiagnosticado,
visto que 50% das mortes por TEP não possuem diagnóstico confirmado ou sequer suspeitado. Além disso,
representa 15% das causas de morte súbita. No Brasil, esse dado representa 1 paciente a cada 1.000 habitantes.
É mais comum em homens com mais de 70 anos e está intimamente ligada a trombose venosa profunda
(TVP), ambas pertencendo ao espectro das tromboembolias venosas (TEV). Os dados apontam que 70% dos
pacientes hospitalizados com TEP apresentam TVP.
SUSPEITA CLÍNICA
É importante que sempre se pense em TEP, atentando-se ao quadro clínico compatível somado à
identificação dos fatores de risco. Os sinais e sintomas mais comuns são dispneia, taquipneia, dor torácica
pleurítica, tosse, hemoptise, síncope e crepitações. Pode haver instabilidade hemodinâmica, que é mais rara
porém representa embolia central ou extensa. A hipoxemia e hipocapnia estão frequentemente presentes porém
há casos de saturação arterial de oxigênio normal. A intensidade e presença desses sinais e sintomas dependem
da extensão da doença, podendo ser até mesmo assintomáticas. Estima-se que 1-2% dos pacientes podem
apresentar também sintomas neurológicos como confusão mental ou convulsões.
Sinais e sintomas clássicos de TVP podem estar presentes, como edema assimétrico de membros
inferiores, empastamento de panturrilhas, veias palpáveis ou dolorosas, manobra de Ollow positiva. Bem como
achados de hipertensão pulmonar, como B2 hiperfonética, sopro em foco tricúspide, taquicardia, taquipneia,
pulso filiforme e até mesmo febre baixa.
Os fatores de risco são divididos em maiores e menores, sendo os maiores cirurgia abdominal ou pélvica
grande, politrauma, gravidez, neoplasias, AVC com paralisia de membros, imobilidade acima de 3 dias,
trombofilias, etc. E as menores doenças cardíacas, idade, uso de anticoncepcional oral, obesidade, dentre
outras. Estas serão usadas para avaliar a probabilidade de se tratar de um caso de TEP ou não quando há
suspeita clínica.
LITRE UFF - 2020 2
Fonte: J. bras. pneumol. vol.36 supl.1 São Paulo mar. 2010
DIAGNÓSTICO
Como descrito acima, o primeiro passo para o diagnóstico de TEP é a suspeita clínica, somando o quadro
clínico compatível com a identificação dos fatores de risco. Quando há suspeita, deve-se então analisar o grau
de probabilidade pré-teste pelo Escore de Wells. De acordo com o somatório de pontos, o paciente pode ser
estratificado em baixo risco (0-1 pontos), risco intermediário (2-6 pontos) e alto risco (7 ou mais pontos).
LITRE UFF - 2020 3
Fonte: Emergências clínicas da USP, 13ª edição, 2018.
EXAMES COMPLEMENTARES
Durante a abordagem de um paciente com sinais e sintomas de TEP, o ideal é que o diagnóstico seja
feito o mais rápido possível seguindo o fluxograma que será apresentado abaixo. Quando há dúvida, alguns
exames servem de auxílio para descartar diagnósticos diferenciais e fortalecer a probabilidade de TEP.
A radiografia de tórax serve principalmente para excluir outras causas de dispneia e dor torácica. No
caso de TEP, o RX de tórax geralmente é inespecífico, podendo ser normal ou apresentar achados como
atelectasias laminares, derrame pleural e elevação de cúpula diafragmática. Os achados mais clássicos
encontrados raramente são; Sinal de Westenmark (oligemia localizada distal ao êmbolo), corcova de Hampton
(consolidação em forma de cunha se estendendo até a pleura), sinal de Fleischner (artéria pulmonar central
distendida) e linhas de Fleischner (linhas longas de atelectasia encontradas na consolidação).
O eletrocardiograma, por sua vez, também pode ser absolutamente normal, tendo também maior
utilidade para o diagnóstico diferencial com outras causas de dor torácica. A alteração mais comumente
encontrada é a taquicardia sinusal, um achado amplamente inespecífico que é encontrado em 40% dos casos.
Outros achados que podem ser encontrados são inversão de onda T, alterações do segmento ST, bloqueio de
ramo direito e/ou sobrecarga das câmaras direitas. Um achado frequentemente descrito, mesmo não sendo
patognomônico de TEP e com especificidade de apenas 62%, é o padrão S1Q3T3, ou seja, onda S profunda em
D1, onda Q profunda em D3 e inversão da onda T em D3.
LITRE UFF - 2020 4
Padrão S1Q3T3 no ECG de paciente com tromboembolismo pulmonar
O D-Dímero é um produto da degradação da fibrina que tem importante valor no fluxograma diagnóstico
de TEP. O exame apresenta alta sensibilidade, mas baixa especificidade, sendo utilizado nos pacientes com
baixa probabilidade de TEP para excluir o diagnóstico se <500. Algumas causas que podem ser citadas
aumentam d-dímero e consequentemente podem indicar um falso-positivo são: câncer ativo, cirurgia ou trauma
recente, infecção atual, trombose arterial recente, IAM ou AVC recentes, fibrilação atrial e vasculites.
A USG Doppler das veias de membros inferiores é um exame de baixa especificidade, mas como é
barato, amplamente disponível e não invasivo, é ainda bastante utilizado. Esse exame possui alta sensibilidade
e especificidade para diagnóstico de TVP proximal sintomática, mas apenas 30 a 40% dos pacientes com EP
confirmada por TC apresentam trombo proximal visto nesse exame. Sendo assim, a USG pode ser útil nos
seguintes casos: complementar a TC quando a imagem não for tão boa ou se houver dúvida no paciente com
alta probabilidade de TEP. De qualquer forma, o achado de trombo em veias proximais de MMII é suficiente
para indicar anticoagulação em paciente com suspeita de embolia.
A cintilografia pulmonar ventilação-perfusão (V/Q) é um exame alternativo que pode ser utilizado que é
feito com menos radiação que a TC, mas que é menos disponível e não pode ser feita em paciente muito
sintomático. Em virtude da menor radiação e não utilização de contraste, os pacientes que mais se beneficiam
da cintilografia são: mulheres jovens, grávidas, história de anafilaxia com contraste e doença renal crônica. Um
resultado positivo nesse exame indica alta probabilidade de TEP e é suficiente para indicar anticoagulação, não
necessitando de exames adicionais. Por outro lado, um resultado negativo não é suficiente para afastar a
possibilidade, sendo indicado realização de mais exames.
A angiotomografia de tórax é, na maioria das vezes, o exame recomendado para o diagnóstico nos
pacientes com alta probabilidade de TEP ou nos com baixa probabilidade, mas com D-dímero maior que 500. É
superior a cintilografia pois permite uma melhor avaliação e a visualização direta do trombo e, em relação a
LITRE UFF - 2020 5
angiografia, não é invasiva e é muito mais segura. A TC permite avaliar o tamanho de VD, da artéria pulmonar
e o tamanho do trombo, sendo útil também na estratificação de risco de complicações. Ao contrário da
cintilografia, um exame normal na angioTC exclui o diagnóstico de TEP.
A arteriografia pulmonar durante muito tempo foi considerada o exame padrão ouro para o diagnóstico
de TEP, com mais de 95% de sensibilidade e especificidade. Contudo, é um exame invasivo com risco de
complicações muito graves. Foi, então, substituída pela angioTC pela praticidade e, hoje em dia, tem sido mais
usada para guiar algum tratamento percutâneo direcionado por cateter, com ou sem um trombolítico.
O ecocardiograma de beira de leito (Point of Care) é um exame indicado para os pacientes com suspeita
de TEP e que apresentam instabilidade hemodinâmica, devendo ser realizado na sala de emergência. Nesse
sentido, avalia-se o tamanho e a disfunção de VD, que pode ser encontrada em 25% dos pacientes e indica um
maior risco de complicações. A ausência de disfunção ou dilatação de VD praticamente excluiu a TEP como
causa em um paciente chocado. A cada vez mais o ECO vem se tornando mais útil na avaliação e manuseio do
paciente com TEP, sendo importante no diagnóstico diferencial, na estratificação de gravidade e como
ferramenta no manuseio hemodinâmico de pacientes instáveis.
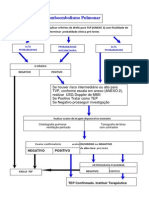
FLUXOGRAMA SIMPLIFICADO
PROBABILIDADE
PRÉ-TESTE (WELLS)
MODIFICADO ≥ 4 MODIFICADO < 4
(TEP PROVÁVEL) (BAIXA PROBABILIDADE)
Grávida?
Alergia a iodo?
D-DÍMERO
ANGIOTC
NÃO IR?
SIM
SIM NÃO
INCONCLUSIVO ≥ 500 < 500
CINTILOGRAFIA V/Q
TRATAR E/OU DOPPLER
DESCARTAR EXCLUI
R MMII
CONFIRMADO
TRATAR
LITRE UFF - 2020 6
TRATAMENTO
Como suporte clínico inicial, primariamente o suporte respiratório deve ser feito com máscara de
oxigênio e preparação caso seja necessária intubação orotraqueal. Deve-se tomar cuidado com a infusão
excessiva de cristaloides devido a possibilidade de falência de VD, o que poderia acarretar maior edema
pulmonar. Caso paciente apresente hipotensão persistente, noradrenalina pode servir como droga
vasopressora. A dobutamina pode ser adicionada logo em seguida para melhorar o débito de VD.
A anticoagulação é recomendada para todos os pacientes, se não houver contraindicação, com os
objetivos de prevenir a extensão da embolia, reduzir o risco de morte precoce e evitar recorrência. Para
pacientes sem instabilidade hemodinâmica, sem disfunção de VD e sem elevação de biomarcadores (ex BNP),
a anticoagulação pode ser feita com heparina de baixo peso molecular (HBPM), por suas menores taxas de
sangramento, recorrência e mortalidade. Outra anticoagulação que tem resultados semelhantes nesses
pacientes é a fondaparinux, inibidor direto do fator Xa, usado também por via subcutânea.
A heparina não fracionada (HNF) intravenosa é indicada se hipotensão ou choque persistente,
possibilidade de trombólise , grave disfunção renal (clearence de creatinina < 30mL/min), paciente muito idoso,
grave obesidade ou paciente com alto risco de sangramento (antídoto eficaz e rápido). Sua dose inicial é de 80
unidades/kg e a infusão deve ser controlada com dosagem de TTPA.
O tratamento trombolítico restaura a perfusão pulmonar mais rapidamente que a anticoagulação
isoladamente e deve ser indicado nos pacientes com diagnóstico de TEP confirmado, somado a hipotensão
persistente ou choque. O maior benefício da trombólise ocorre quando ela é indicada dentro de 48 horas de
início de sintomas, embora a janela terapêutica seja até 14 dias. Nesses pacientes, devem ser tomados os
cuidados quanto as contraindicações à trombólise, a infusão por cateter venoso periférico e manutenção do
suporte hemodinâmico e respiratório. Os trombolíticos que podem ser utilizados na embolia pulmonar são: t-
PA, estreptoquinase e tenecteplase.
Recordando as contraindicações absolutas à trombólise, vale ressaltar: AVC hemorrágico prévio, AVC
isquêmico nos últimos 6 meses, neoplasia ou lesão atual de SNC, politrauma, trauma cranioencefálico ou
cirurgia de grande porte nos últimos 3 meses, sangramento digestivo nos últimos 30 dias e diátese hemorrágica.
Em caso de contraindicação ou falha à trombólise, deve ser feita embolectomia via cateter percutâneo ou
cirúrgica nesses pacientes.
O filtro de veia cava inferior é indicado para pacientes com contraindicações à anticoagulação plena ou
pacientes com embolia recorrente embora adequadamente anticoagulado.
Para os pacientes sem instabilidade hemodinâmica ou choque por falência de VD, o tratamento consiste
basicamente na anticoagulação, devendo ser acompanhados de perto para possíveis complicações. A HBPM ou
fondaparinux podem ser iniciados juntamente a warfarina, não havendo recomendação de esperar 2 a 3 dias
para inicia-la. Outra opção é iniciar apenas com HBPM ou fondaparinux e depois seguir anticoagulação com
novo anticoagulante oral, como dabigatran ou edoxaban, 5 a 7 dias depois. Rivaroxaban ou apixaban também
podem ser utilizados como tratamento integral oral.
LITRE UFF - 2020 7
Você também pode gostar
- Angiotomografia diagnostica TEP após traumaDocumento8 páginasAngiotomografia diagnostica TEP após traumaFábio Da Rosa MoraesAinda não há avaliações
- TepDocumento11 páginasTepv0lzyAinda não há avaliações
- Tep e LúpusDocumento6 páginasTep e LúpusisadorabrapAinda não há avaliações
- Tromboembolia PulmonarDocumento18 páginasTromboembolia PulmonarAna BeatrizAinda não há avaliações
- Tromboembolismo Pulmonar (Tep)Documento42 páginasTromboembolismo Pulmonar (Tep)isabelekyAinda não há avaliações
- TIC's 13Documento3 páginasTIC's 13Sofia AndradeAinda não há avaliações
- 8) Tvp-TepDocumento13 páginas8) Tvp-TepCarlos Alberto De Oliveira FilhoAinda não há avaliações
- Sanar Residência MédicaDocumento306 páginasSanar Residência MédicaMarcelo Falcão Barros100% (2)
- Trombose Venosa Profunda e Tromboembolismo PulmonarDocumento40 páginasTrombose Venosa Profunda e Tromboembolismo PulmonarAline Magalhães FelipeAinda não há avaliações
- Tromboembolismo Pulmonar: Diagnóstico e TratamentoDocumento9 páginasTromboembolismo Pulmonar: Diagnóstico e TratamentoJuanito FlorentinoAinda não há avaliações
- Relato de Caso TEP - UFTDocumento13 páginasRelato de Caso TEP - UFTMarcus TamsAinda não há avaliações
- Tromboembolismo PulmonarDocumento27 páginasTromboembolismo PulmonarWilson Coicev Jr.Ainda não há avaliações
- Troboembolismo PulmonarDocumento6 páginasTroboembolismo PulmonarkesiacarolinesantoosAinda não há avaliações
- Tromboembolismo Pulmonar: Causas, Diagnóstico e TratamentoDocumento56 páginasTromboembolismo Pulmonar: Causas, Diagnóstico e TratamentoSolano GonçalvesAinda não há avaliações
- S. Do Adulto - TEP 2Documento34 páginasS. Do Adulto - TEP 2Ana BeatrizAinda não há avaliações
- Tromboembolismo PulmonarDocumento21 páginasTromboembolismo PulmonarMarclei PereiraAinda não há avaliações
- Tromboembolia pulmonar: fatores de risco, diagnóstico e tratamentoDocumento13 páginasTromboembolia pulmonar: fatores de risco, diagnóstico e tratamentoGuilherme NacifAinda não há avaliações
- TEP e TVP: causas, sinais e tratamentoDocumento40 páginasTEP e TVP: causas, sinais e tratamentotyagomdAinda não há avaliações
- TEP Agudo ESC 2019Documento23 páginasTEP Agudo ESC 2019Camila GuerraAinda não há avaliações
- Slide TEPDocumento34 páginasSlide TEPJoão BatistaAinda não há avaliações
- TEP: Tromboembolismo PulmonarDocumento28 páginasTEP: Tromboembolismo PulmonarIsabella SallumAinda não há avaliações
- Apostila - TEPDocumento2 páginasApostila - TEPDiego CoelhoAinda não há avaliações
- Resumão - Tep PDFDocumento29 páginasResumão - Tep PDFJôsymércio FariasAinda não há avaliações
- Cardio e Angio P1Documento90 páginasCardio e Angio P1Gabriel JoiaAinda não há avaliações
- Trombose Vascular Profunda e Tep - WordDocumento8 páginasTrombose Vascular Profunda e Tep - WordnatashafrigeriAinda não há avaliações
- 05 TromboembolismoDocumento3 páginas05 TromboembolismoAlves de MeloAinda não há avaliações
- Tromboembolismo pulmonar: Fatores de risco, sintomas e diagnósticoDocumento8 páginasTromboembolismo pulmonar: Fatores de risco, sintomas e diagnósticoIsaqueAinda não há avaliações
- Angio Aula 4Documento2 páginasAngio Aula 4miguel.duarte081200Ainda não há avaliações
- Protocolo Assistencial - Tromboembolismo Pulmonar (TEP)Documento13 páginasProtocolo Assistencial - Tromboembolismo Pulmonar (TEP)Marcia Adriele SivieroAinda não há avaliações
- CV Cardiopatias CongénitasDocumento12 páginasCV Cardiopatias CongénitasAs Minhas OrigensAinda não há avaliações
- IJVT Raro Relato de CasoDocumento4 páginasIJVT Raro Relato de CasoKennedy LinharesAinda não há avaliações
- Resumo Sanar Derrame PleuralDocumento11 páginasResumo Sanar Derrame PleuralanajanainafmoAinda não há avaliações
- Profilaxia Do Tromboembolismo Venoso em Pacientes CirúrgicosDocumento13 páginasProfilaxia Do Tromboembolismo Venoso em Pacientes CirúrgicosMarise GomesAinda não há avaliações
- Tromboembolismo Pulmonar No Departamento de EmergênciaDocumento74 páginasTromboembolismo Pulmonar No Departamento de EmergênciaDouglas KlugAinda não há avaliações
- Aes 23 04 - Aluno - Distúrbios Cardíacos e Respiratórios IncompletoDocumento8 páginasAes 23 04 - Aluno - Distúrbios Cardíacos e Respiratórios IncompletoFrancis Aiala Araujo FerreiraAinda não há avaliações
- TromboEmbolismo PulmonarDocumento6 páginasTromboEmbolismo PulmonarmarkeysAinda não há avaliações
- Tromboembolismo Pulmonar 2Documento64 páginasTromboembolismo Pulmonar 2kadydel cordovaAinda não há avaliações
- Trombose Venosa Profunda: Deep Venous ThrombosisDocumento7 páginasTrombose Venosa Profunda: Deep Venous ThrombosisMedPBAinda não há avaliações
- Tromboembolismo Pulmonar (Tep)Documento16 páginasTromboembolismo Pulmonar (Tep)Rebeca MilwardAinda não há avaliações
- Estenose Tricúspide PDFDocumento37 páginasEstenose Tricúspide PDFAndreza Silveira PereiraAinda não há avaliações
- TVP: Diagnóstico e Fatores de RiscoDocumento10 páginasTVP: Diagnóstico e Fatores de RiscoAyeska Terra CardosoAinda não há avaliações
- Aula 03 - Câncer de pulmão.docxDocumento4 páginasAula 03 - Câncer de pulmão.docxc.bittencourtaAinda não há avaliações
- 13 Trombose Venosa ProfundaDocumento24 páginas13 Trombose Venosa ProfundaVictor SilvaAinda não há avaliações
- Tromboembolismo PulmonarDocumento16 páginasTromboembolismo PulmonarBernardo CarvalhoAinda não há avaliações
- Aula TepDocumento34 páginasAula TepJordan GumesAinda não há avaliações
- Terapia Fibrinolítica Sistêmica No Tromboembolismo Pulmonar: Systemic Fibrinolytic Therapy in Pulmonary ThromboembolismDocumento18 páginasTerapia Fibrinolítica Sistêmica No Tromboembolismo Pulmonar: Systemic Fibrinolytic Therapy in Pulmonary ThromboembolismRodrigo GONÇALVESAinda não há avaliações
- Cardiomiopatia Dilatada PDFDocumento14 páginasCardiomiopatia Dilatada PDFAfsha TahiboAinda não há avaliações
- Trombose Venosa ProfundaDocumento11 páginasTrombose Venosa ProfundaTamara BuenoAinda não há avaliações
- Roteiro Do Laboratório Morfofuncional: Curso de MedicinaDocumento18 páginasRoteiro Do Laboratório Morfofuncional: Curso de MedicinabluboarettoAinda não há avaliações
- AULA 19 Dor Torácica Aguda Não IsquêmicaDocumento21 páginasAULA 19 Dor Torácica Aguda Não IsquêmicaValter Kolhy Perroni de MeloAinda não há avaliações
- Importância do Dímero-D no diagnóstico de trombose e embolia pulmonarDocumento3 páginasImportância do Dímero-D no diagnóstico de trombose e embolia pulmonarBruno Henrique AmorimAinda não há avaliações
- Clinica Médica Hemograma e Anemia ResumoDocumento12 páginasClinica Médica Hemograma e Anemia Resumohanna33% (3)
- Anomalias cardíacas congênitas: Tetralogia de FallotDocumento11 páginasAnomalias cardíacas congênitas: Tetralogia de FallotPaola PiccoliAinda não há avaliações
- TEP: Fatores de Risco e Diagnóstico do Tromboembolismo PulmonarDocumento19 páginasTEP: Fatores de Risco e Diagnóstico do Tromboembolismo PulmonarRubens MendesAinda não há avaliações
- TB ExtrapulmonarDocumento9 páginasTB ExtrapulmonarEllen da AnunciaçãoAinda não há avaliações
- os DISTÚRBIOS NEUROLÓGICOSNo Everandos DISTÚRBIOS NEUROLÓGICOSAinda não há avaliações
- A Necrópsia na Morte Súbita Cardíaca: aspectos sociodemográficos e necroscópicos no Estado de Goiás – BrasilNo EverandA Necrópsia na Morte Súbita Cardíaca: aspectos sociodemográficos e necroscópicos no Estado de Goiás – BrasilAinda não há avaliações
- Tromboembolismo pulmonar e trombose venosa profunda: diagnóstico e tratamentoDocumento37 páginasTromboembolismo pulmonar e trombose venosa profunda: diagnóstico e tratamentoCristian Ccm Moraes100% (1)
- Circulação Pulmonar e Seus Distúrbios 1Documento39 páginasCirculação Pulmonar e Seus Distúrbios 1UalissonLucasAinda não há avaliações
- Trauma Aula 5Documento73 páginasTrauma Aula 5Marair CostaAinda não há avaliações
- 8) Tvp-TepDocumento13 páginas8) Tvp-TepCarlos Alberto De Oliveira FilhoAinda não há avaliações
- 533-Texto Do Artigo-1859-1-10-20141223Documento11 páginas533-Texto Do Artigo-1859-1-10-20141223NielyAinda não há avaliações
- TVP: Tratamento e complicações da trombose venosa profundaDocumento12 páginasTVP: Tratamento e complicações da trombose venosa profundaCíntia SulamitaAinda não há avaliações
- 225 Folha Vascular - Setembro 2019Documento28 páginas225 Folha Vascular - Setembro 2019Alexandre Campos Moraes AmatoAinda não há avaliações
- Susana Rafaela Guimarães Martins - PlanoDocumento9 páginasSusana Rafaela Guimarães Martins - PlanoC_a_RAinda não há avaliações
- Gabarito Cardivascular e RespiratorioDocumento4 páginasGabarito Cardivascular e RespiratorioCarlos MaroveAinda não há avaliações
- Pré e Pós Operatório de Cirurgia Cardíaca-ResumoDocumento3 páginasPré e Pós Operatório de Cirurgia Cardíaca-Resumoynaralima00Ainda não há avaliações
- Padrões básicos na TCAR do sistema respiratórioDocumento48 páginasPadrões básicos na TCAR do sistema respiratórioMateusAinda não há avaliações
- Clinical Update For Physical Therapists-Coagulopathy and COVID-19 PortuguêsDocumento7 páginasClinical Update For Physical Therapists-Coagulopathy and COVID-19 PortuguêsGabriel VianaAinda não há avaliações
- Embolia Pulmonar Na GestaçãoDocumento14 páginasEmbolia Pulmonar Na GestaçãoGerlane MouraAinda não há avaliações
- Varizes cirurgiaDocumento14 páginasVarizes cirurgiaEduardo Silveira Paul67% (3)
- Prova UNICAMP 2019Documento35 páginasProva UNICAMP 2019Maykom Lira100% (2)
- Capnografia em Emergencia Pre-Hospitalar - PPSXDocumento106 páginasCapnografia em Emergencia Pre-Hospitalar - PPSXMariana Ferreira da SilvaAinda não há avaliações
- TVP SanarDocumento1 páginaTVP SanarGabriela RibeiroAinda não há avaliações
- PATOLOGIA-NOS-MÉTODOS-DE-IMAGEM-5 - CópiaDocumento39 páginasPATOLOGIA-NOS-MÉTODOS-DE-IMAGEM-5 - CópiaLuiz BatistaAinda não há avaliações
- Cartaz Fluxograma Tto IC Perfis PDFDocumento1 páginaCartaz Fluxograma Tto IC Perfis PDFThais ReisAinda não há avaliações
- Guidelines on diagnosis and management of acute pulmonary embolismDocumento49 páginasGuidelines on diagnosis and management of acute pulmonary embolismJorge Peregrino BragaAinda não há avaliações
- Parto Cesáreo: Procedimento e CuidadosDocumento11 páginasParto Cesáreo: Procedimento e CuidadosMariana CruzAinda não há avaliações
- Lipoaspiracao de BracoDocumento10 páginasLipoaspiracao de BracoThiago SouzaAinda não há avaliações
- TIC's 13Documento3 páginasTIC's 13Sofia AndradeAinda não há avaliações
- Trombose, embolia e seus fatores de riscoDocumento5 páginasTrombose, embolia e seus fatores de riscoLorrayny BelloAinda não há avaliações
- Trabalho de Conclusão Do Curso - Relatório de Urgência e EmergênciaDocumento46 páginasTrabalho de Conclusão Do Curso - Relatório de Urgência e EmergênciaRejane Monteiro100% (1)
- LIVRO 2019. Formação em Serviço para o SUSDocumento180 páginasLIVRO 2019. Formação em Serviço para o SUSResidência Multiprofissional em Saúde do GHCAinda não há avaliações
- Dor TorácicaDocumento18 páginasDor Torácicaraquel menesesAinda não há avaliações
- Sistema cardiovascular: tromboembolismo pulmonar, infarto do miocárdio e prevençãoDocumento7 páginasSistema cardiovascular: tromboembolismo pulmonar, infarto do miocárdio e prevençãoTales AdrianoAinda não há avaliações
- 05 TromboembolismoDocumento3 páginas05 TromboembolismoAlves de MeloAinda não há avaliações