Escolar Documentos
Profissional Documentos
Cultura Documentos
Suporte Básico e Avançado de Vida Pediatria
Enviado por
Amanda Alves0 notas0% acharam este documento útil (0 voto)
12 visualizações4 páginasO documento discute suporte básico e avançado de vida em pediatria, incluindo: 1) as principais causas de parada cardiorrespiratória em crianças, 2) os passos para realizar RCP pediátrica, como compressões torácicas e ventilações, e 3) o uso de drogas como adrenalina e desfibrilação.
Descrição original:
Título original
Suporte básico e avançado de vida Pediatria
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoO documento discute suporte básico e avançado de vida em pediatria, incluindo: 1) as principais causas de parada cardiorrespiratória em crianças, 2) os passos para realizar RCP pediátrica, como compressões torácicas e ventilações, e 3) o uso de drogas como adrenalina e desfibrilação.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
12 visualizações4 páginasSuporte Básico e Avançado de Vida Pediatria
Enviado por
Amanda AlvesO documento discute suporte básico e avançado de vida em pediatria, incluindo: 1) as principais causas de parada cardiorrespiratória em crianças, 2) os passos para realizar RCP pediátrica, como compressões torácicas e ventilações, e 3) o uso de drogas como adrenalina e desfibrilação.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 4
Suporte básico de vida
Sobrevida durante a PCR: 7-11%, mas se parada somente respiratória sem assistolia
= 75 a 90%. A prevenção é essencial, visto que trauma é a principal causa de morte
acima de 1 ano.
Principal causa de PCR: hipóxia
Raramente acontece de forma súbita
Consequência de piora progressiva respiratória ou cardiocirculatória
Causas mais comuns de PCR no ambiente hospitalar
Sepse
Insuficiência respiratória: asma grave, pneumonia
Toxicidade por drogas
Arritmias
Doenças metabólicas
Pré-hospitalar: trauma, SMSL, afogamento por submersão, envenenamento,
engasgo, asma grave, pneumonia.
SMSL (sd. da morte súbita do lactente): óbito no lactente < 1 ano sem causa
aparente e definida
Fatores de risco: Dormir em posição prona/barriga pra baixo, pais tabagistas,
uso de protetores de berço e cobertas, hipotermia ou hipertermia
Fator protetor: dormir em posição supina (barriga pra cima) e vacinação
Sequência de atendimento na criança: C-A-B
Compressões
Abertura de vias aéreas
Boa respiração
Principais ritmos de parada na pediatria
Assistolia
Bradicardia (AESP?)
Terminologia
Lactentes ou bebês = < 1 ano
Crianças: > ou igual 1 ano até sinais de puberdade
Suporte básico de vida: passo a passo
1. Segurança do local: checar segurança do local, para não gerar nova vítima
2. Reconhecimento da parada/responsividade: em 10 seg --> sem pulso + sem
respiração
a. Até 1 ano: pulso femoral e braquial
b. > 1 ano: pulso femoral e carotídeo
3. Ativação do serviço de emergência
a. Colapso presenciado: ativar e iniciar RCP
b. Colapso não presenciado: iniciar RCP e ativar
4. Frequência da compressão: 100 a 120 por minuto
5. Profundidade da compressão
a. < 1 ano: 4 cm (1/3 do diâmetro A)
b. > de 1 ano: 5 cm (1/3)
6. Sequência: C-A-B para todas as crianças
C: COMPRESSÕES
Posicionamento das mãos: Técnica de compressões pra cada faixa etária
o < 1 ano: com os polegares (abraçando o tórax) ou 2 dedos
o > 1 ano até 12 anos: com uma mão
o > 12 anos: 2 mãos, igual no adulto
Qualidade: frequência, profundidade e permitir retorno do tórax
Minimizar as interrupções: no máx. 10 segundos
A: VIA AÉREA
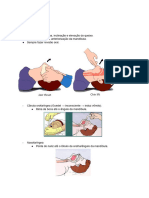
Sem trauma: inclinação da cabeça e elevação do queixo - chin lift, jaw trust
Se trauma: só jaw thrust (manobra de elevação da mandíbula, o procedimento
consiste na utilização das duas mãos do examinador, posicionando os dedos
médios e indicadores no ângulo da mandíbula, projetando-a para frente,
enquanto os polegares deprimem o lábio inferior, abrindo a boca e permitindo a
pesquisa de corpos estranhos, próteses dentárias, sangramento, enfim, tudo
que possa obstruir as vias aéreas superiores.
B: Breathing
Relação compressão-ventilação: 30:2 se 1 socorrista, 15:2 se 2 socorristas
Paciente intubado: sem sincronização, frequência é 1 ventilação a cada 2 ou 3
segundos ou 20-30 por minuto
D: DEA + retorno às compressões
Usar se disponível. Com choque ou sem, reiniciar as compressões e manter
por 2 minutos. Após, verificar pulso.
A RCP deve ser reiniciada SEMPRE que administrar o choque!!! Fundamental.
Faixa neonatal: NÃO USAMOS DEA!
Posicionamento: regra geral - se pás se encostam na frente - fazer antero-
posterior.
o < 1 ano ou se pás se enconstam na frente: pá pediátrica AP
o 1-8 anos: pá pediátrica látero-lateral
o > 8 anos: pá de adulto
Ritmos chocáveis: TV sem pulso e FV
Não chocável: Assistolia e AESP
Colapso súbito
Geralmente param em FV e TVSP -> RCP imediata e choque sempre nestes
ritmos - reiniciar RCP após
TV com pulso necessita de cardioversão sincronizada - o que é
Suporte avançado de vida em pediatria
Desfibrilação hospitalar
o Dose 2 J/kg -> se não voltar posso aumentar 2 J por vez até 10 J/kg
Adrenalina é a droga da RCP: PRECISA SABER. Ela realiza manutenção das
funções respiratórias e circulatória durante a PCR e no pós ressuscitação.
o Dose 0,01 mg/kg = 0,1 ml/kg da solução de 1:10.000
Suporte ventilatório
o Permeabilização da via aérea, oferta de oxigênio e ventilação adequada
o Intubação ou máscara laríngea (boa alternativa de VA avançada)
o Tubos traqueais com ou sem cuff (neonatal sempre sem cuff).
Demais: com cuff diminui a chance de extubação acidental
Com cuff:
idade/4 + 3 (< 2 anos)
Idade/4 + 3,5 (> 2 anos)
Sem cuff: somar 0,5
Profundidade do tubo: diâmetro x 3 (estará sujeito à idade
indiretamente).
o Capnografia: mede CO2 ao final da expiração, avaliando a qualidade
da compressão e também avalia o retorno da circulação espontânea =
RCE.
Principais drogas: 0,01 mg/kg = 0,1 ml/kg da ampola diluída 1:9 (solução será
1:10.000 pois adrenalina é 1:1000)
o Via endovenosa ou intraóssea
o Pode ser repetida a cada 3 a 5 minutos
o Epinefrina + compressões torácicas = aumenta oferta de O2 para o
coração, melhoram a contratilidade miocárdica, estimulam a contração
espontânea e aumentam o sucesso da desfibrilação.
Outras drogas:
o Amiodarona: parada com ritmos chocáveis, TV ou FV não responsiva
à cardioversão. Dose de 5 mg/kg (até 3x)
o Lidocaína
o Gluconato de cálcio: hipocalcemia, hiperpotassemia,
hipermagnesemia ou intoxicação por bloqueadores de canais de cálcio
(BCC). Dose: 5 a 7 mg/kg
o Sulfato de magnésio: hipomagnesemia e TV torsades de points (TV
polimórfica com QT longo). Dose: 25 a 50 mg/kg
o Atropina:
o Bicarbonato de sódio não é mais usado na PCR pelo menor (segundo o
prof)
Revisão: RCP de alta qualidade
Compressões torácicas na frequência adequada - 100 a 120/min
Profundidade adequada (4 a 6 cm)
Retorno do tórax à posição de repouso entre as compressões (chest recoil)
Minimizar interrupções entre as compressões
Evitar ventilação excessiva - pode ser prejudicial
Cadeia de sobrevivência pediátrica
1. Prevenção de PCR
2. Ressuscitação cardiopulmonar precoce de alta qualidade por pessoas
presentes no local
3. Rápido acionamento do serviço médico de emergência (SME)
4. Suporte avançado de vida: estabilização e transporte rápidos
5. Cuidados integrados após PCR
MATERIAL DA AULA
Diagnóstico da aula: Meningite com choque anafilático em lactente
Meningococo: N. meningitidis (diplococos gram negativos) -> vacina
meningocócica C, ACWY (11 anos no SUS)
Pneumococo: S. pneumoniae (cocos gram +) -> prevenção pela pneumo 10
Haemophilus influenzae B (cocobacilo gram negativo) -> prevenida pela
pentavalente
Viral: não tem vacina
Espectros da meningite
Meningococemia isolada (chega primeiro no sangue, é o mais rápido de
acontecer)
Meningite sem meningococcemia (menos grave)
Meningococcemia com meningite
Choque séptico: conduta
1. Reverter a hipotensão
a. Volemia primeiro (20 ml/kg em 20 minutos
b. Adrenalina
c. Corticoide de ataque: se refratariedade a adrenalina -> sd. De
Friederich Waterhouse - necrose hemorrágica maciça e aguda das
glândulas supra-renais (apoplexia adrenal), no decurso de sepse grave
2. ATB na primeira hora: ceftriaxona
Profilaxia pós-exposição/quimioprofilaxia
Contactantes, colegas de classe, profissional de saúde (se eu intubar sem
máscara por exemplo)
Faço em Haemophilus e meningococo
o Haemophilus: rifampicina 20mg/kg criança e 600 mg adulto, VO
1x/dia por 4 dias
o Meningococo: rifampicina 10mg/kg crianças e 600 mg adultos de
12/12h por 2 dias
Você também pode gostar
- os DISTÚRBIOS NEUROLÓGICOSNo Everandos DISTÚRBIOS NEUROLÓGICOSAinda não há avaliações
- Aula RCP Neo e Ped-Compartilhamento-01set20Documento61 páginasAula RCP Neo e Ped-Compartilhamento-01set20mayanne fran100% (1)
- Reanimação Cardiopulmonar em PediatriaDocumento42 páginasReanimação Cardiopulmonar em PediatriaFilipa Telles de Carvalho100% (1)
- Suporte Bã - Sico de Vida - ProfissionaisDocumento34 páginasSuporte Bã - Sico de Vida - ProfissionaissoraiafdantasAinda não há avaliações
- Aula Suporte Avanã Ado de Vida PediatriaDocumento33 páginasAula Suporte Avanã Ado de Vida PediatriaSoniane Xavier de almeida maiaAinda não há avaliações
- Reanimação Cardiopulmonar em Pediatria: Palestrantes: Dra. Eloisa Duzzi Enf. Joyce MaiaDocumento29 páginasReanimação Cardiopulmonar em Pediatria: Palestrantes: Dra. Eloisa Duzzi Enf. Joyce MaiaEloisa Carvalho DuzziAinda não há avaliações
- Suporte Avançado de Vida em Pediatria - Pals: PCR - Ritmos Chocáveis em Bebês e CriançasDocumento32 páginasSuporte Avançado de Vida em Pediatria - Pals: PCR - Ritmos Chocáveis em Bebês e CriançasAressa Naisa Furlan FontanaAinda não há avaliações
- 11 - 08 - Reanimação Pediatrica OKDocumento6 páginas11 - 08 - Reanimação Pediatrica OKRafaela FreitasAinda não há avaliações
- Caderno de UE2 - PediatriaDocumento22 páginasCaderno de UE2 - PediatriaWander ValentimAinda não há avaliações
- Suporte Avançado de Vida em PediatriaDocumento13 páginasSuporte Avançado de Vida em PediatriaAlanna PietraniAinda não há avaliações
- 01 SBV 2020Documento40 páginas01 SBV 2020Jean LimaAinda não há avaliações
- Suporte Básico de Vida em Pediatria 2019Documento27 páginasSuporte Básico de Vida em Pediatria 2019Vanessa de AlmeidaAinda não há avaliações
- Reanimação Neonatal e Desconforto Respiratório No RN: Avaliação Do RN Igual 34 Semana Durante A Estabilização/ReanimaçãoDocumento5 páginasReanimação Neonatal e Desconforto Respiratório No RN: Avaliação Do RN Igual 34 Semana Durante A Estabilização/ReanimaçãoTaiana RamosAinda não há avaliações
- Algoritmos PALS 2018Documento16 páginasAlgoritmos PALS 2018karenbiomachadoAinda não há avaliações
- RCP - Heimlich CriançaDocumento14 páginasRCP - Heimlich CriançaifbaradAinda não há avaliações
- Suporte Basico e Avancado de Vida em Pediatria Aula de RevisãoDocumento35 páginasSuporte Basico e Avancado de Vida em Pediatria Aula de RevisãomandsximenesAinda não há avaliações
- Manu - M3Documento24 páginasManu - M3Joana CordeiroAinda não há avaliações
- PCR PediatriaDocumento51 páginasPCR PediatriaMarcos Azedo100% (1)
- RCP Ped e Neonatal 2023Documento59 páginasRCP Ped e Neonatal 2023Bruno M. MoralesAinda não há avaliações
- O Recém Nascido SaudávelDocumento6 páginasO Recém Nascido SaudávelGUILHERME RIBEIRO CORREA GARCIAAinda não há avaliações
- 12-Emergência Pediatrica2 2Documento25 páginas12-Emergência Pediatrica2 2Isabelle LemesAinda não há avaliações
- Suporte Basico de Vida ESAADocumento49 páginasSuporte Basico de Vida ESAAInfantaria SGSAinda não há avaliações
- Aula Jordana 2022Documento58 páginasAula Jordana 2022Eloisa Carvalho DuzziAinda não há avaliações
- PCR - Diag e TratamentoDocumento16 páginasPCR - Diag e TratamentoHeraldo MaiaAinda não há avaliações
- PedSUPORTES BÃ SICO E AVANÃ ADO DE VIDA EM PEDIATRIA (PALS) RevDocumento23 páginasPedSUPORTES BÃ SICO E AVANÃ ADO DE VIDA EM PEDIATRIA (PALS) RevHuendel BatistaAinda não há avaliações
- Ebook PalsDocumento17 páginasEbook PalsCarlos Gilberto NunesAinda não há avaliações
- ACLSDocumento15 páginasACLSceci2022velosoAinda não há avaliações
- Atividade Profissional Iv OdontoDocumento29 páginasAtividade Profissional Iv OdontoleonardomirandatucumaparaAinda não há avaliações
- BLS - TSDocumento41 páginasBLS - TS_yascruzAinda não há avaliações
- Aula 18 - Suporte Avançado de VidaDocumento11 páginasAula 18 - Suporte Avançado de VidaAmanda MottaAinda não há avaliações
- AULA 01 - Trauma IDocumento6 páginasAULA 01 - Trauma Ideborahbernardes0606Ainda não há avaliações
- Aula JornadaDocumento85 páginasAula JornadaPaulo de TarcioAinda não há avaliações
- Sala de PartoDocumento11 páginasSala de Partomaria victoria suguitani santelloAinda não há avaliações
- HMC Adulto e Criança Tudo - GincanaDocumento20 páginasHMC Adulto e Criança Tudo - GincanaFernanda Eder FerreiraAinda não há avaliações
- RCP2023 JANpptDocumento43 páginasRCP2023 JANpptRafaela BassettiAinda não há avaliações
- PCR e RCPDocumento43 páginasPCR e RCPAlessandra Souza100% (1)
- Reanimação NeonatalDocumento7 páginasReanimação NeonatalYolanda SaméAinda não há avaliações
- Pals (Ped)Documento1 páginaPals (Ped)juliacbestudosAinda não há avaliações
- BLS Pedi 2021Documento32 páginasBLS Pedi 2021elaineAinda não há avaliações
- Prova Teorica 1 PSDocumento4 páginasProva Teorica 1 PSenfanatalia.almeidaAinda não há avaliações
- Suporte de Vida e Uso Do DEA, e OVACEDocumento13 páginasSuporte de Vida e Uso Do DEA, e OVACEManuellaAinda não há avaliações
- APHDocumento19 páginasAPHAline CamilaAinda não há avaliações
- Parada CardiorrespiratóriaDocumento4 páginasParada CardiorrespiratóriaLeo VanAinda não há avaliações
- Enfermegem em EmergênciaDocumento21 páginasEnfermegem em EmergênciaAlessandra TellesAinda não há avaliações
- Abordagem Da Criança PolitraumatizadaDocumento16 páginasAbordagem Da Criança PolitraumatizadaLucas AmbrosioAinda não há avaliações
- Suporte Básico de Vida em Pediatria 2019Documento30 páginasSuporte Básico de Vida em Pediatria 2019Anderson CostaAinda não há avaliações
- Atendimento A PCR AvançadaDocumento66 páginasAtendimento A PCR AvançadaEdiMac0% (1)
- Atendimento Ao Paciente Grave Na EM - Dra. Patrícia PDFDocumento21 páginasAtendimento Ao Paciente Grave Na EM - Dra. Patrícia PDFThaylla Hanna100% (1)
- Pediatria - Resumo Reanimação CardiorrespiratóriaDocumento4 páginasPediatria - Resumo Reanimação CardiorrespiratóriaMarcos TrindadeAinda não há avaliações
- Auladereanimaopediatrica 110127001229 Phpapp02Documento62 páginasAuladereanimaopediatrica 110127001229 Phpapp02marli oliveiraAinda não há avaliações
- Reanimação Neonatal e Cuidados Na Sala de PartoDocumento29 páginasReanimação Neonatal e Cuidados Na Sala de PartoWeverton Teixeira100% (1)
- Ressuscitaçao Cardiorrespiratoria E Cerebral: Causas de PCRDocumento15 páginasRessuscitaçao Cardiorrespiratoria E Cerebral: Causas de PCRcarineAinda não há avaliações
- Comissão de Protocolos e Farmácia Terapêutica - PCR C CapaDocumento11 páginasComissão de Protocolos e Farmácia Terapêutica - PCR C CapaElton LeandroAinda não há avaliações
- PCR em Crianças e LactentesDocumento23 páginasPCR em Crianças e LactentesEdson DiasAinda não há avaliações
- PCR em PediatriaDocumento72 páginasPCR em PediatriaMarcos AzedoAinda não há avaliações
- Parada CardíacaDocumento47 páginasParada CardíacaJulia VAinda não há avaliações
- Suporte Básico de Vida - BEMDocumento30 páginasSuporte Básico de Vida - BEMLuis albertoAinda não há avaliações
- Cir 2 AbcdeDocumento15 páginasCir 2 AbcdeRodrigo Siguenza SaquicelaAinda não há avaliações
- Pediatria - Crescimento e AlimentaçãoDocumento13 páginasPediatria - Crescimento e AlimentaçãoAmanda AlvesAinda não há avaliações
- Sos Pediatria 5º AnoDocumento8 páginasSos Pediatria 5º AnoAmanda AlvesAinda não há avaliações
- Hipoxia Fetal AgudaDocumento4 páginasHipoxia Fetal AgudaAmanda AlvesAinda não há avaliações
- Aloimunização RHDocumento4 páginasAloimunização RHAmanda AlvesAinda não há avaliações
- Atividades Sobre SubstantivoDocumento2 páginasAtividades Sobre SubstantivoChrisRebelo100% (1)
- Curso de Digitação - ApostilaDocumento69 páginasCurso de Digitação - ApostilaNélio MeloAinda não há avaliações
- Muraplast FK 65 B 01 - 2008Documento2 páginasMuraplast FK 65 B 01 - 2008Kristy WilliamsAinda não há avaliações
- Festa Do Divino Pai Eterno: Representações Do Patriarca em Panamá (Go)Documento13 páginasFesta Do Divino Pai Eterno: Representações Do Patriarca em Panamá (Go)eloane rodriguesAinda não há avaliações
- VX-7R Yaesu - Manual de Operação - PortuguêsDocumento94 páginasVX-7R Yaesu - Manual de Operação - PortuguêsWanderley Moreira100% (1)
- Prazos MediosDocumento38 páginasPrazos MediosDiego AndradeAinda não há avaliações
- Relatório de Acidez e AlcalinidadeDocumento23 páginasRelatório de Acidez e AlcalinidadeEduarda CardozoAinda não há avaliações
- Mandalas Do Baralho CiganoDocumento9 páginasMandalas Do Baralho CiganoSally V. RodriguesAinda não há avaliações
- Anatomia e Fisiologia Humana FacialDocumento20 páginasAnatomia e Fisiologia Humana FacialJakeline Alexandre da Silva100% (1)
- Dissertação Sobre o Sector Das TelecomunicaçõesDocumento4 páginasDissertação Sobre o Sector Das Telecomunicaçõesnacaman bacameAinda não há avaliações
- Calendário Enoque Testifica de Cristo Por John PDocumento20 páginasCalendário Enoque Testifica de Cristo Por John PHelvecio SantospAinda não há avaliações
- Tabela QuadricasDocumento3 páginasTabela QuadricasVlad FernandesAinda não há avaliações
- Pedi e ObtereisDocumento71 páginasPedi e ObtereisMárcia Ap RodriguesAinda não há avaliações
- Pérolas Da GratidãoDocumento17 páginasPérolas Da GratidãoMariah EsidhAinda não há avaliações
- Prefácio Da Introdução A Critica Da Economia Política, MarxDocumento3 páginasPrefácio Da Introdução A Critica Da Economia Política, MarxRoberta SampertAinda não há avaliações
- (Aula 02) Citologia No EnemDocumento5 páginas(Aula 02) Citologia No EnemPedro SoaresAinda não há avaliações
- A Vaca Já Foi Pro Brejo - Tião Carreiro e Pardinho - Cifras de ViolaboabomDocumento1 páginaA Vaca Já Foi Pro Brejo - Tião Carreiro e Pardinho - Cifras de ViolaboabomJair Golfinho Bantos de AruandaAinda não há avaliações
- Animador de Festa Infantil 3Documento21 páginasAnimador de Festa Infantil 3Manu AlencarAinda não há avaliações
- Plano Alimentar - Igor Furtado Diniz MiclosDocumento5 páginasPlano Alimentar - Igor Furtado Diniz Miclosprof.igordiniz.porAinda não há avaliações
- Aula LadderDocumento29 páginasAula Ladderwelltonarruda100% (3)
- Lista de Presente Chá de Panela Renan&RayssaDocumento6 páginasLista de Presente Chá de Panela Renan&RayssalucasguedesusaAinda não há avaliações
- 10 Melhores Casa de Repouso para Idosos em Poços de Caldas Preços - CronoshareDocumento1 página10 Melhores Casa de Repouso para Idosos em Poços de Caldas Preços - CronoshareJuciene DiasAinda não há avaliações
- Docsity Prova de Quimica 1o Ano Ensino Medio 1o BimestreDocumento6 páginasDocsity Prova de Quimica 1o Ano Ensino Medio 1o BimestreJulia NoronhaAinda não há avaliações
- Bons Sebenta-DIP TeóricaDocumento78 páginasBons Sebenta-DIP TeóricaFilipe Rodrigues BandeiraAinda não há avaliações
- História Da Moeda AngolanaDocumento10 páginasHistória Da Moeda AngolanaDomingos Loveres Massissa86% (7)
- Apostila 4 - A Missão de AlmaDocumento9 páginasApostila 4 - A Missão de AlmaRodrigo LeiteAinda não há avaliações
- 1 Lista de Exercicios Complementares de Matematica Professora ChristianeDocumento11 páginas1 Lista de Exercicios Complementares de Matematica Professora ChristianeRegivaldo Cláudio de FreitasAinda não há avaliações
- LIVRO Comecando A Vida Crista 02Documento23 páginasLIVRO Comecando A Vida Crista 02Fabio Costa100% (1)
- Guia Prático de Autodefesa Psíquica - Parte 22 PDFDocumento5 páginasGuia Prático de Autodefesa Psíquica - Parte 22 PDFSefer Ha BahirAinda não há avaliações
- Laringe Falsas Cordas Vocais e As Cordas Verdadeiras PDFDocumento7 páginasLaringe Falsas Cordas Vocais e As Cordas Verdadeiras PDFJuliano GamoAinda não há avaliações
- Desbloqueie o poder da sua mente: Programe o seu subconsciente para se libertar das dores e inseguranças e transforme a sua vidaNo EverandDesbloqueie o poder da sua mente: Programe o seu subconsciente para se libertar das dores e inseguranças e transforme a sua vidaNota: 4.5 de 5 estrelas4.5/5 (226)
- A Cosmética das Ervas - Chás Capilares: Utilizando o poder das ervas para a saúde dos cabelosNo EverandA Cosmética das Ervas - Chás Capilares: Utilizando o poder das ervas para a saúde dos cabelosNota: 4.5 de 5 estrelas4.5/5 (2)
- 21 dias para curar sua vida: Amando a si mesmo trabalhando com o espelhoNo Everand21 dias para curar sua vida: Amando a si mesmo trabalhando com o espelhoNota: 4.5 de 5 estrelas4.5/5 (49)
- S.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNo EverandS.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNota: 4.5 de 5 estrelas4.5/5 (11)
- Dieta Anti-inflamatória EstratégicaNo EverandDieta Anti-inflamatória EstratégicaNota: 5 de 5 estrelas5/5 (2)
- Encantamentos, Rezas E BenzedurasNo EverandEncantamentos, Rezas E BenzedurasNota: 4.5 de 5 estrelas4.5/5 (11)
- O fim da ansiedade: O segredo bíblico para livrar-se das preocupaçõesNo EverandO fim da ansiedade: O segredo bíblico para livrar-se das preocupaçõesNota: 5 de 5 estrelas5/5 (16)
- Dieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNo EverandDieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNota: 5 de 5 estrelas5/5 (4)
- E-TRAP: entrevista diagnóstica para transtornos de personalidadeNo EverandE-TRAP: entrevista diagnóstica para transtornos de personalidadeNota: 5 de 5 estrelas5/5 (3)
- O Poder Energético E Curativo Das Pedras E Dos CristaisNo EverandO Poder Energético E Curativo Das Pedras E Dos CristaisAinda não há avaliações
- Dieta: Receitas fáceis e rápidas para o café da manhã, almoço, jantar, sobremesas e sucosNo EverandDieta: Receitas fáceis e rápidas para o café da manhã, almoço, jantar, sobremesas e sucosNota: 3 de 5 estrelas3/5 (1)
- 52 maneiras para se preparar para a vinda de um bebêNo Everand52 maneiras para se preparar para a vinda de um bebêNota: 5 de 5 estrelas5/5 (2)
- Kundalini - Guia do Despertar de Kundalini para Curar e Desbloquear o Seu Poder EspiritualNo EverandKundalini - Guia do Despertar de Kundalini para Curar e Desbloquear o Seu Poder EspiritualNota: 4 de 5 estrelas4/5 (9)
- TDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNo EverandTDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNota: 4.5 de 5 estrelas4.5/5 (8)
- Guia de maquiagem: Segredos dos profissionaisNo EverandGuia de maquiagem: Segredos dos profissionaisNota: 4.5 de 5 estrelas4.5/5 (4)
- 100 receitas low carb: A sua dieta não precisa ser um sofrimentoNo Everand100 receitas low carb: A sua dieta não precisa ser um sofrimentoNota: 5 de 5 estrelas5/5 (1)
- Khromoesthétics - A Ciência Da Cor Aplicada A Imagem PessoalNo EverandKhromoesthétics - A Ciência Da Cor Aplicada A Imagem PessoalAinda não há avaliações