Escolar Documentos
Profissional Documentos
Cultura Documentos
Resumo Geta - Hda Não Varicosa
Enviado por
Arthur Araújo0 notas0% acharam este documento útil (0 voto)
3 visualizações3 páginasTítulo original
RESUMO GETA - HDA NÃO VARICOSA
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
3 visualizações3 páginasResumo Geta - Hda Não Varicosa
Enviado por
Arthur AraújoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 3
HEMORRAGIA DIGESTIVA
ALTA NÃO VARICOSA
Se trata de qualquer sangramento gastrintestinal alto (anterior ao ângulo de Treitz) que não
esteja relacionado a varizes de esôfago. Devemos sempre lembrar que ao atendermos um
paciente com hemorragia digestiva, seja ela de qualquer etiologia, o primeiro passo é a
estabilização hemodinâmica do paciente.
Arthur Araújo – Cirurgião Geral, coordenador do GETA.
INTRODUÇÃO
A hemorragia digestiva alta (HDA) é a principal forma de apresentação
de sangramentos no trato gastrointestinal. Sendo responsável por cerca de
80% dos casos de hemorragia digestiva. Por definição a HDA tem origem no
trato digestivo alto, antes do ângulo de Treitz (esôfago, estômago e duodeno).
Podemos ainda fazer uma subdivisão nos casos de HDA com base na
etiologia do sangramento, tendo dois grandes grupos: a hemorragia alta não
varicosa e aquela relacionada aos casos de varizes de esôfago (devido a
hipertensão portal).
Vamos resumir aqui aquilo que você precisa saber sobre os casos de
HDA não varicosa.
- Etiologia: a principal causa é a doença ulcerosa péptica;
- Principal local de sangramento: parede posterior do duodeno;
- Vaso mais acometido: artéria gastroduodenal;
QUADRO CLÍNICO
O quadro clínico é marcado em especial pela presença de hematêmese
(vômito de sangue). Outro sintoma associado seria a melena (evacuação
escura e fétida, contendo sangue "digerido"). A depender do volume do
sangramento o paciente pode apresentar uma repercussão hemodinâmica
importante.
Vale ressaltar que em pacientes com sangramento alto volumoso,
devido ao efeito catártico do sangue, alguns pacientes podem apresentar
também enterorragia (evacuação de sangue). Portanto, fiquem atentos em
pacientes com enterorragia e instabilidade hemodinâmica, pois, podemos estar
diante de um quadro de HDA.
Resumindo, sempre suspeitar de HDA quando o paciente apresentar:
- Hematêmese;
- Melena;
- Sinais de choque hipovolêmico;
EXAMES COMPLEMENTARES
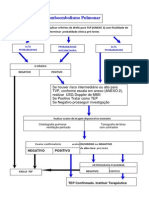
Quando falamos de HDA o grande exame que podemos lançar mão é a
Endoscopia Digestiva Alta (EDA). Além de confirmar a etiologia do
sangramento, ela pode ser terapêutica na maioria dos casos e ainda é possível
estabelecer o risco de um novo sangramento.
O paciente para ser submetido ao exame necessita ter seus status
hemodinâmico restabelecido.
Para estabelecer o risco de um novo sangramento pela EDA, temos que
estar familiarizados com a classificação de Forrest (Tabela 1).
Tabela 1 - Classificação de Forrest
FORREST ACHADO NA EDA RISCO DE
RESSANGRAMENTO
Ia sangramento ativo Alto risco
pulsátil
Ib sangramento ativo em Alto risco
babação
IIa vaso visível não Alto risco
sangrante
IIb coágulo aderido no Risco intermediário
fundo da úlcera
IIc presença de hematina e Baixo risco
fibrina
III ausência de sinais de Baixo Risco
sangramento
TRATAMENTO:
Um detalhe importante para sua vida prática: a maioria (>80%) dos
casos de HDA param sem nenhuma medida. Pois é, Deus é bom! Mas, sempre
existe a chance de um novo sangramento.
Lembre-se que a prioridade no tratamento de um paciente que esteja
com sangramento digestivo é a estabilização hemodinâmica e garantir a
ventilação adequada (avaliar necessidade de intubação endotraqueal).
Então, primeira pergunta: o paciente está estável? Se a resposta for sim,
vamos continuar. Sabemos que a principal etiologia de HDA é a doença
ulcerosa péptica (DUP). Pois bem, quando a nossa suspeita for DUP, devemos
iniciar um inibidor de bomba de prótons (IBP) já na admissão do paciente com
uma dose de ataque e depois manter em infusão contínua (ex.: omeprazol,
bolus de 80mg, seguido de infusão de 8mg/h). Já foi comprovado que o uso de
IBP reduz as taxas de ressangramento e necessidade de cirurgia.
Então, o paciente agora está estável e teve a infusão de IBP iniciada.
Agora iremos para EDA verificar a etiologia e realizar a terapêutica
endoscópica (infusão de adrenalina, eletrocauterização, hemoclips e etc.)
Porém, creio que você já deve ter ouvido falar, talvez até já presenciado, que
devemos passar uma sonda nasogástrica e fazer uma lavagem gástrica antes
da endoscopia. Essa medida não é mais consensual, se é que um dia já foi,
não sendo mandatória no contexto de uma HDA. Mas, como ainda veremos
essa conduta na prática (alguns advogam que ajuda no preparo para EDA),
devemos saber seu significado.
Ao realizar a sondagem e lavagem gástricas podemos ter:
- Retorno de sangue vivo: HDA ativa;
- Retorno de coágulos ou sangue escuro: HDA não ativa;
- Retorno somente de soro : inconclusivo;
- Retorno de sangue + bile: HDB ou HDA não ativa;
Então, resumindo, os passos para tratamento de uma HDA não
varicosa:
1 - garantir estabilidade hemodinâmica e proteger as vias aéreas;
2- iniciar IBP;
3- passsa SNG + lavagem gástrica: não é consensual, nem obrigatório;
4- encaminhar o paciente para EDA;
E se o paciente sangrar novamente? Estabilizaremos o paciente e
vamos encaminhar novamente para EDA. O sucesso de uma nova EDA gira
em torno dos 75%.
Só para não dizer que não falei, vamos para as indicações de
tratamento cirúrgico. São as seguintes:
- choque refratário à ressuscitação vigorosa (necessidade de uso de > 6
U de concentrados de hemácias);
- falha endoscópica para controlar o sangramento (mínimo de 2
tentativas);
- hemorragia recorrente após estabilização inicial;
Nos dias de hoje apenas 5-10% dos pacientes admitidos com HDA
necessitam de intervenção cirúrgica;
REFERÊNCIAS
SABISTON. Tratado de cirurgia: A base biológica da prática cirúrgica moderna.
19.ed. Saunders. Elsevier.
SALTZMAN, J. R. Approach to acute upper gastrointestinal bleeding in
adults, UpToDate, 2021.
Mais informações:
Documento revisado por:
- Lucas Araújo - Coordenador GETA;
- Romério Alves - Coordenador GETA;
Você também pode gostar
- os DISTÚRBIOS NEUROLÓGICOSNo Everandos DISTÚRBIOS NEUROLÓGICOSAinda não há avaliações
- Hemorragia Digestiva OkDocumento4 páginasHemorragia Digestiva Okviniciusrafael8Ainda não há avaliações
- 21.hemorragia Digestiva AltaDocumento5 páginas21.hemorragia Digestiva AltaGonçalo MateusAinda não há avaliações
- Clínica Cirúrgica 2 - Hemorragia DigestivaDocumento6 páginasClínica Cirúrgica 2 - Hemorragia DigestivaAlejandro Josue Zurita ChucaAinda não há avaliações
- HDA - KemphaDocumento42 páginasHDA - KemphaMacitela2009Ainda não há avaliações
- Hemorragia DigestivaDocumento7 páginasHemorragia DigestivaLetícia Fernandes PereiraAinda não há avaliações
- CIRURGIA 3) Síndrome Da Hemorragia DigestivaDocumento15 páginasCIRURGIA 3) Síndrome Da Hemorragia Digestiva8f8b8f686jAinda não há avaliações
- Hemorragia DigestivaDocumento7 páginasHemorragia DigestivaGabriel RossiAinda não há avaliações
- 6 - Hemorragia DigestivaDocumento2 páginas6 - Hemorragia DigestivaJosel SantanaAinda não há avaliações
- AANM2022v193n1p84 95Documento12 páginasAANM2022v193n1p84 95TatianaAinda não há avaliações
- Hemorragia DigestivaDocumento7 páginasHemorragia DigestivaJúlia Alves de SenneAinda não há avaliações
- HDA Varicosa - Up To Date - HABDocumento6 páginasHDA Varicosa - Up To Date - HABmsdiegoAinda não há avaliações
- Gastro 2º BiDocumento1 páginaGastro 2º BiIsabella Paola OlivoAinda não há avaliações
- Hemorragia Digestiva AltaDocumento22 páginasHemorragia Digestiva AltaMariane SavioAinda não há avaliações
- R3 Cir 6 - Trauma AbdDocumento13 páginasR3 Cir 6 - Trauma AbdAna Beatriz BrienzeAinda não há avaliações
- Hemorragia Digestiva AltaDocumento47 páginasHemorragia Digestiva AltaThiagoAinda não há avaliações
- Abdome Agudo HemorrágicoDocumento50 páginasAbdome Agudo HemorrágicoSuellen Mayumy Ichitani100% (1)
- Protocolo Hemorragia Digestiva BaixaDocumento9 páginasProtocolo Hemorragia Digestiva BaixaRafael Mazon CorandinAinda não há avaliações
- 432 Digestiva Diversas Protocolo Clinico e de Regulacao Do Acesso para Hemorragia Digestiva AltaDocumento8 páginas432 Digestiva Diversas Protocolo Clinico e de Regulacao Do Acesso para Hemorragia Digestiva AltaAlessa Arruda PintoAinda não há avaliações
- Resumo de Hemorragia DigestivaDocumento6 páginasResumo de Hemorragia DigestivaArthur Aszne100% (3)
- Caderno de Aulas Teoricas GastroDocumento33 páginasCaderno de Aulas Teoricas GastroBrunaAinda não há avaliações
- Avaliação Hemodinâmica em Pacientes GravesDocumento20 páginasAvaliação Hemodinâmica em Pacientes GravesLuara EspinosaAinda não há avaliações
- CIR 3 - Hemorragia DigestivaDocumento5 páginasCIR 3 - Hemorragia DigestivaJoao MagioAinda não há avaliações
- Captura de Tela 2023-06-30 À(s) 16.08.55Documento55 páginasCaptura de Tela 2023-06-30 À(s) 16.08.55Sthefanny AlvesAinda não há avaliações
- Aula 12 - Hemorragias DigestivasDocumento30 páginasAula 12 - Hemorragias DigestivasMilena AinanAinda não há avaliações
- Diretrizes e HDA e HDB 2013Documento14 páginasDiretrizes e HDA e HDB 2013ericanurseAinda não há avaliações
- Hemorragia Digestiva AltaDocumento3 páginasHemorragia Digestiva AltaBrennda MesquitaAinda não há avaliações
- Simulado de Raciocínio ClínicoDocumento3 páginasSimulado de Raciocínio ClínicoJoseph Andrade NeryAinda não há avaliações
- Cirurgia Volume 3 - Hemorragia DigestivaDocumento8 páginasCirurgia Volume 3 - Hemorragia DigestivaAndré MoreiraAinda não há avaliações
- HEMORRAGIA DIGESTIVA TranscriçãoDocumento7 páginasHEMORRAGIA DIGESTIVA Transcriçãofelipe mondiniAinda não há avaliações
- Hemorragia Digestiva AltaDocumento17 páginasHemorragia Digestiva AltaAna Clara WarkentinAinda não há avaliações
- Texto 3Documento2 páginasTexto 3dudamergsAinda não há avaliações
- Slide TEPDocumento34 páginasSlide TEPJoão BatistaAinda não há avaliações
- Hemorragias DigestivasDocumento7 páginasHemorragias DigestivasEduardo AraújoAinda não há avaliações
- EXERCÍCIOS DE FIXAÇÃO Aula 3 e 4Documento1 páginaEXERCÍCIOS DE FIXAÇÃO Aula 3 e 4camilyviann4Ainda não há avaliações
- Miscelanea TodasDocumento336 páginasMiscelanea TodasNatan RibeiroAinda não há avaliações
- Atividade RevisãoDocumento3 páginasAtividade RevisãoanneneriAinda não há avaliações
- Hda Não Varicosa PDFDocumento29 páginasHda Não Varicosa PDFMaiana AmorimAinda não há avaliações
- Resumo PDFDocumento15 páginasResumo PDFvemmedvem100% (1)
- JJ 5ano 2021 Apostila Trauma IDocumento39 páginasJJ 5ano 2021 Apostila Trauma ILarissa MeloAinda não há avaliações
- Quanto A LocalizaçãoDocumento11 páginasQuanto A Localizaçãoticha simbanai mutsiaAinda não há avaliações
- Med Cir 03 - Med Hemorragia DigestivaDocumento122 páginasMed Cir 03 - Med Hemorragia Digestivanicolasb123123Ainda não há avaliações
- Hemorragia Digestiva AltaDocumento34 páginasHemorragia Digestiva AltaContato ConstrukeruvAinda não há avaliações
- DCI TP1 Choque 6.09Documento11 páginasDCI TP1 Choque 6.09Elena AmaralAinda não há avaliações
- HemorragiaDocumento6 páginasHemorragiaph0406Ainda não há avaliações
- Hemorragia Digestiva Alta VaricosaDocumento57 páginasHemorragia Digestiva Alta VaricosaJose Henrique Pinheiro100% (1)
- Hemorragia Digestiva AltaDocumento10 páginasHemorragia Digestiva Altafemant86Ainda não há avaliações
- TromboEmbolismo PulmonarDocumento6 páginasTromboEmbolismo PulmonarmarkeysAinda não há avaliações
- HARDTOPICS - HDBDocumento2 páginasHARDTOPICS - HDBBárbara AlencarAinda não há avaliações
- TC1 - Falência Múltipla de Órgão e Suporte Multi-Orgânico: Disfunção CardiocirculatóriaDocumento5 páginasTC1 - Falência Múltipla de Órgão e Suporte Multi-Orgânico: Disfunção Cardiocirculatória6306dianaferreiraAinda não há avaliações
- Choque HipovolêmicoDocumento13 páginasChoque HipovolêmicoDébora Priscila Freire100% (1)
- Abdome Agudo Hemorrágico (Capítulo de Livro) PDFDocumento13 páginasAbdome Agudo Hemorrágico (Capítulo de Livro) PDFSuellen Mayumy IchitaniAinda não há avaliações
- Cursos 145337644856a0c3c0074f5Documento59 páginasCursos 145337644856a0c3c0074f5Renally KallenAinda não há avaliações
- Hemorragia Digestiva Alta Não VaricosaDocumento15 páginasHemorragia Digestiva Alta Não Varicosatqqfnf5qwqAinda não há avaliações
- Questões de Hipertensão e DiabetesDocumento24 páginasQuestões de Hipertensão e DiabetesAna TalyuliAinda não há avaliações
- Cartilha TransfusionalDocumento13 páginasCartilha TransfusionalMauro Jose Pietroloungo VidalAinda não há avaliações
- Hda e HDBDocumento14 páginasHda e HDBKauê SantosAinda não há avaliações
- 5° Período - Grupo C - Aneurisma Dissecante de Aorta Abdominal - Relato de Caso.Documento30 páginas5° Período - Grupo C - Aneurisma Dissecante de Aorta Abdominal - Relato de Caso.gabriela.marianoAinda não há avaliações
- Minicurso APHDocumento34 páginasMinicurso APHArthur AraújoAinda não há avaliações
- Hernias Da Parede AbdominalDocumento27 páginasHernias Da Parede AbdominalArthur AraújoAinda não há avaliações
- Modelo de Resumo Getamed (Cirurgia)Documento3 páginasModelo de Resumo Getamed (Cirurgia)Arthur AraújoAinda não há avaliações
- Modelo de Resumo Getamed (Cirurgia)Documento3 páginasModelo de Resumo Getamed (Cirurgia)Arthur AraújoAinda não há avaliações
- Avaliação - Educação Do Deficiente Físico e Do Múltiplo DeficienteDocumento3 páginasAvaliação - Educação Do Deficiente Físico e Do Múltiplo DeficienteAngelo ParriniAinda não há avaliações
- Apostila Irrigação 2012Documento77 páginasApostila Irrigação 2012anon_140267718Ainda não há avaliações
- Gep44 7Documento6 páginasGep44 7Eleandro Jesus GonçalvesAinda não há avaliações
- Fichas: Texto PublicitárioDocumento3 páginasFichas: Texto Publicitárioanon_1271374050% (1)
- Vamos Juntos! Notas de Um Contraturno Escolar para (Re) Significação Da Educação Básica (Capítulo de Livro)Documento10 páginasVamos Juntos! Notas de Um Contraturno Escolar para (Re) Significação Da Educação Básica (Capítulo de Livro)João PauloAinda não há avaliações
- Modelo de Petição de Ação de Indenização Por Danos MateriaisDocumento5 páginasModelo de Petição de Ação de Indenização Por Danos Materiaisgraciele AlkmimAinda não há avaliações
- MÁQUINA: D560 / D760: Corrente Tensão Corrente Qm1 Fator Ajuste Ajuste Qm1 Potência M1 Corrente M1 Potência Cabo EntradaDocumento162 páginasMÁQUINA: D560 / D760: Corrente Tensão Corrente Qm1 Fator Ajuste Ajuste Qm1 Potência M1 Corrente M1 Potência Cabo EntradaRoger RochaAinda não há avaliações
- Boletim Técnico Textura DesignerDocumento3 páginasBoletim Técnico Textura DesignerGabriel AvelinoAinda não há avaliações
- Vaesen (101-155) en PTDocumento55 páginasVaesen (101-155) en PT- Th3K1ngAinda não há avaliações
- Master BIM - IPOGDocumento20 páginasMaster BIM - IPOGGrover FmzAinda não há avaliações
- Relatório de EstagioDocumento14 páginasRelatório de EstagioCastro Naldo0% (1)
- 12.07 - PortuguesDocumento9 páginas12.07 - PortuguesMarcos HenriqueAinda não há avaliações
- Marvel RPGDocumento6 páginasMarvel RPGChaulin Diogo da CostaAinda não há avaliações
- Ebook Estratégias Que Eu Usei para Faturar Mais de 10k Por MêsDocumento61 páginasEbook Estratégias Que Eu Usei para Faturar Mais de 10k Por Mêsju.balanAinda não há avaliações
- Despesas CaiãoDocumento6 páginasDespesas CaiãoCaio VitalAinda não há avaliações
- Dilatação Linear de Um Sólido MetálicoDocumento9 páginasDilatação Linear de Um Sólido MetálicoCarlos HenriqueAinda não há avaliações
- Apostila de ExerciciosDocumento119 páginasApostila de ExerciciosHeitor Berger100% (1)
- AP1 - AII - 2019-2 - GabaritoDocumento3 páginasAP1 - AII - 2019-2 - GabaritoRoberto Jesus LinaresAinda não há avaliações
- Analise Corporal 3Documento34 páginasAnalise Corporal 3Christiane Barbi100% (1)
- Bambozzi Talha Eletrica Manual de Instrucao 439850Documento34 páginasBambozzi Talha Eletrica Manual de Instrucao 439850MárcioHenriqueAinda não há avaliações
- Texto Empuxo e Principio de ArquimedesDocumento5 páginasTexto Empuxo e Principio de ArquimedesAlberto MaiaAinda não há avaliações
- Peça de Arquitetura - IniciaçãoDocumento1 páginaPeça de Arquitetura - Iniciaçãoleonardo barcelosAinda não há avaliações
- Fundamentos Da Enfermagem - Trabalho FeridasDocumento13 páginasFundamentos Da Enfermagem - Trabalho FeridasVanessa DuarteAinda não há avaliações
- Atividade TOC TOCDocumento2 páginasAtividade TOC TOCSr RamosAinda não há avaliações
- Manual UFCD3539-alteradoDocumento31 páginasManual UFCD3539-alteradoClara RamalhoAinda não há avaliações
- AF121386439414pt BR0701Documento26 páginasAF121386439414pt BR0701camilo obrasAinda não há avaliações
- Egito AntigoDocumento3 páginasEgito AntigoMarcio Martins de SouzaAinda não há avaliações
- Plano de Ensino PDFDocumento3 páginasPlano de Ensino PDFIdna AlencarAinda não há avaliações
- Metaforas LibrasDocumento29 páginasMetaforas LibrasRobertAinda não há avaliações
- Aquecimento de Ar - PalleyDocumento10 páginasAquecimento de Ar - Palleyusuaruio_epAinda não há avaliações