Escolar Documentos
Profissional Documentos
Cultura Documentos
8 - Síndrome Nefrótica Na Infância
Enviado por
obamaolegal2Descrição original:
Título original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
8 - Síndrome Nefrótica Na Infância
Enviado por
obamaolegal2Direitos autorais:
Formatos disponíveis
TURMA 109 UFMA sexta-feira, 24 de março de 2023
Pediatria
Síndrome Nefrótica na Infância
Introdução • Síndrome nefrótica por outros padrões histológicos:
• Proteinúria maciça/nefrótica: - Raras em pediatria, especialmente como doença primária
- 50 mg/kg em 24h ou - GNMP e GM: Em geral, associam-se a doenças sistêmicas,
- 1000 mg/m2 em 24h ou autoimunes ou infecciosas, como LES, hepatite C, HIV e
- > 40 mg/m2/h ou sí lis no período neonatal
- Relação proteína/creatinina urinária > 2 mg/mg ou - Prognóstico associado a doença de base e TTO precoce
- Dipstick 3+ (300 — 1000 mg/dL) ou - Crianças > 12 anos: Biópsia para afastar GNPM, GESF e GM
- Dipstick 4+ (≥ 1000 mg/dL)
• Hipoalbunemia: Síndrome nefrótica por LHM
- Albumina sérica < 30 g/mL • 75 a 90% das síndromes nefróticas na infância
• Proteinúria maciça + Edema (se não for possível a dosagem de • Idade de inicio: 2 a 8 anos
albumina) • Sexo: ♂ 2 : ♀1
• Hiperlipidemia • Raça: Brancos e amarelos
• Incidência: 2 a 7 casos/100 mil hab. < 16 anos
• Prevalência: 15,7 casos/100 mil hab. < 16 anos Síndrome nefrótica por GESF
• Lesão inespecí ca, primária ou secundária
Etiologia • 10 a 15% das síndromes nefróticas da infância
• Primária (90 a 95%): • GESF primária:
- Lesões histológicas mínimas (LHM) — 75 a 90% - Alta taxa de evolução para doença renal crônica terminal
- Glomeruloesclerose segmentar e focal (GESF) - Risco de recidiva após transplante (doença mais prevalente
- Glomerulopatia membranosa (GM) pós-TX em crianças)
- Glomerulonefrite membranoproliferativa (GNMP) • GESF secundária — estágio nal do acometimento renal em
- Glomerulonefrite proliferativa mesangial difusa (GBMD) situações como:
- Nefropatia por IgM - Hiper ltração glomerular
- Nefropatia C1q - Hipertensão intraglomerular
• Secundária (5 a 10%): Doença sistêmica, metabólica, infecciosa, - Perda progressiva dos néfrons
oncológica, hematológica ou iatrogênica (drogas) - Nefrotoxicidade
• Síndromes nefróticas congênitas (incomum): Etiologia primária - Doenças metabólicas
de origem genética — SN nlandesa, esclerose mesangial difusa - Glomérulos atubulares
1 de 6 MARIA FERNANDA DANTAS E AMANDA CAMPOS
fi
fi
fi
fi
fi
TURMA 109 UFMA sexta-feira, 24 de março de 2023
• No início, pode ser semelhante a LHM, quando a amostra é Fisiopatologia
representativa: • Proteinúria:
- Inicia em néfrons mais profundos - Perda de carga elétrica negativa (barreira eletrostática)
- A atro a tubular e a brose intersticial podem ser sinais - Alterações dos portos ( ltro seletor de tamanho)
indiretos de GESF, se os glomérulos são normais - A principal proteína perdida é a albumina
• Edema (mecanismo under lling):
Síndrome nefrótica no primeiro ano de vida - Albumina é a principal responsável pela pressão oncótica
• Grupo heterogêneo de condições primárias ou secundarias e - ↓Pressão oncótica do plasma
muitas associadas a problemas hereditários ou congênitos - Hipovolemia secundária
• Síndrome nefrótica congênita (SNC): - Ativação do SRAA, aumento da secreção de ADH, aumento
- Ocorre dos 0 aos 3 meses de idade das catecolaminas
- Maior parte ligada a doenças genéticas, mas pode ocorrer - Retenção de sódio e água (piora do edema)
também por doenças infecciosas congênitas • Edema (mecanismo over lling):
• Síndrome nefrótica infantil: - Menor sensibilidade ao fator natriurético atrial e aumento
- Ocorre dos 4 aos 12 meses de idade da reabsorção de Na+ nas porções distais de néfrons,
- Cerca de 40% dos casos são de origem genética mesmo sem hipoalbuminemia (proteinúria ainda
incipiente)
Patogênese - Retenção primária de sódio e água
• Alterações do sistema imune celular (distúrbio funcional do - Hipervolemia
linfócito T) e na imunidade humoral (células B): - ↑ Pressão hidrostática
- Células T alteradas secretariam fatores de permeabilidade, - Líquido do plasma → Interstício
capazes de interferir na expressão e/ou na função das • Hiperlipidemia:
estruturas da membrana basal glomerular (diminuição das - ↑ Síntese hepática de lipoproteínas
cargas aniônicas) - ↓ Atividade da lipase pancreática
- Drogas que agem sobre as células B têm mostrado efeito - ↓ Atividade do receptor de LDL
bené co na síndrome nefrótica
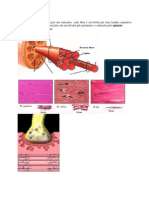
• Disfunção dos podócitos (podocitopatia): Proteínas perdidas e correlações clínicas
- Alterações nos podócitos (genéticas ou adquiridas), que • Albumina:
causam desarranjo no diafragma da fenda interpodocitária, - Perda de barreira de carga, catabolismo e redistribuição
deslocando a MBG e gerando perda da capacidade de - Hipoalbuminemia/edema
conter a passagem de macromoléculas • Antitrombina III:
• Fator de permeabilidade (FP circulante): - Hipercoagulabilidade (trombose venosa)
- Ação de um ou mais fatores circulantes (externo ao rim) • Globulina de ligação da tiroxina:
capaz de alterar a permeabilidade vascular às proteínas ou - Altera exames da função tireoidiana
afetando diretamente função dos podócitos - T4 total baixo, T4 livre normal ou aumentado e TSH normal
• Patologia: • Transferrina:
- Microscópio óptico: Alterações discretas (hipercelularidade - Anemia hipocrômica-microcítica
mesangial, hipertro a dos podócitos) - A anemia é resistente à reposição de ferro
- Microscópio eletrônico: Fusão de podócitos • Imunoglobina:
- Imuno uorescência: Negativa - Maior suscetibilidade a infecções
2 de 6 MARIA FERNANDA DANTAS E AMANDA CAMPOS
fi
fi
fl
fi
fi
fi
fi
fi
TURMA 109 UFMA sexta-feira, 24 de março de 2023
Complicações infecciosas • Durante a anamnese, não esquecer de realizar a revisão de sinais
• Tipos: IVAS, pneumonia, sepse, peritonite, celulite e sintomas que possam sugerir uma doença sistêmica, bem
• Agentes: Pneumococos, Haemophilus, gram negativos como questionar sobre doenças familiares (DRC, SN na família)
• Fisiopatologia: • Outros sintomas:
- Níveis baixos de IgG e IgE total - Desconforto abdominal (pela ascite)
- Opsonização de ciente (perda urinária do fator B do - Sinais de desnutrição, anemia, diarreia (edema da parede
crescimento) intestinal), dispneia (derrame pleural)
- Depressão da função linfocitária - HAS: Incomum na GLM, mas relaciona-se com a lesão
- Corticoterapia, imunossupressores histológica (DLM 2%, GESF 55,5%)
- Hematúria: Incomum na GLM (microhematúria transitória
Complicações tromboembólicas em 15% dos casos)
• Arterial: Trombose de artéria pulmonar/embolia pulmonar ↳ Macrohematúria — pensar em GESF
• Venosa: Trombose da veia cava inferior/veia renal
• Fisiopatologia: “Estado de hipercoagulabilidade” Caracterização da proteinúria nefrótica
- ↑Síntese hepática: Fibrinogênio fator II, V, VII, IX, X e XIII • Avaliação qualitativa: Urina 1 (presença de proteínas)
- Perda urinária de antitrombina III e plasminogênio • Avaliação semi-quantitativa:
- Anormalidades plaquetárias (trombocitose, ↑ da ativação - Teste da ta
e agregação plaquetária) ⚠ Falso positivo: Urina muito concentrada ou alcalina, uso de
- ↑ Viscosidade sanguínea por hemoconcentração radio-contraste, Pyridium, antisséptico
- Hiperlipidemia Análise física e química: Teste da ta (Dipstick)
0 Negativo
Outras complicações
Traços 15 — 29 mg/dL
• Desmineralização óssea:
- Perda crônica do transcalciferol + 30 — 99 mg/dL
- Perda urinária de cálcio ligado a albumina ++ 100 — 299 mg/dL
- Corticoterapia +++ 300 — 999 mg/dL
• Injúria renal aguda:
++++ > 1g/dL
- Hipovolemia (hipoalbunemia/diuréticos)
- Teste do ASS a 10%
- Trombose de veia renal
- Relação proteína/creatinina urinária
- NTI (diurético/AINH)
• Injúria renal crônica Relação proteína/creatinina Interpretação
• Anemia < 0,2 Normal
0,2 - 0,5 Proteinúria mínima
Quadro clínico
0,5 - 2 Proteinúria moderada
• Principais sintomas:
- Edema mole, frio e indolor, com cacifo, insidioso, matutino > 2 Proteinúria nefrótica
e periorbitário, que generaliza ao longo do dia (ascite, • Avaliação quantitativa: Proteinúria de 12h ou de 24h
edema genital, anasarca) - 50 mg/kg em 24h ou
- Oligúria - 1000 mg/m2 em 24h ou
- Urina “espumosa” - > 40 mg/m2/h
3 de 6 MARIA FERNANDA DANTAS E AMANDA CAMPOS
fi
fi
fi
TURMA 109 UFMA sexta-feira, 24 de março de 2023
Outros exames - Indicações: Hipovolemia, hipotensão postural, injúria renal
• Urina 1: aguda funcional, edema clínico importante
- Proteinúria • Antibióticos em caso de infecção associada
- Cilindrúria (cilindros hialinos) • Vitamina D: 400 a 2000 UI/dia
- Hematúria - SNRF ou SNCD
• Colesterol e triglicerídeos aumentados - Na presença de de ciência de vitamina D, para evitar uma
• Eletroforese de proteínas: diminuição do conteúdo mineral ósseo
- ↓ Proteína total e albumina • Cálcio: 0,5 a 1 g/dia
- ↓ Gamaglobulina - SNRF ou SNCD
- ↑ α-2-globulina - Na presença de de ciência de vitamina D, para evitar uma
- ↑ β-globulina diminuição do conteúdo mineral ósseo
• Ureia/creatinina: • Bloqueadores da bomba de prótons:
- Normal ou aumentado (na apresentação e seguimento) - Não é necessário fazer uso preventivo para gastroproteção,
• Cálcio e sódio: exceto se houver fatores de risco para gastrotoxicidade ou
- Normais ou diminuídos (hiponatremia dilucional) de sintomas gástricos
- Devem ser solicitados na descompensação nefrótica
• Outros exames: Tratamento especí co
- Hemograma (suspeita de infecção ou hemoconcentração) • Corticoterapia: Prednisona ou prednisolona
- Dosagem do complemento C3 e C4 (na suspeita de LES, - 2 mg/kg/dia ou 60 mg/m2 (máximo de 60 mg) por 4 a 6
outras glomerulopatias hipocomplementenêmicas ou se semanas +
houverem sinais nefríticos associados) - 1,5 mg/kg ou 40 mg/m2 (máximo de 50 mg), em dias
alterados, por 4 a 6 semanas
Tratamento geral - Fazer via oral, em dose única matutina
• Medidas gerais: - A partir daí, reduzir em 20% semanalmente, até a dose de
- Esclarecimento familiar 2,5 mg em dias alternados
- Repouso relativo ⚠ Antes de iniciar, tratar estrongiloidíase e afastar tuberculose
- Dieta sem adição de sal e hipolipídica • A resposta ao corticoide tem valor prognóstico:
- Restrição hídrica cuidadosa - Bom prognóstico: Corticossensibilidade no episódio inicial
• Diuréticos: e infrequência de recaída durante o primeiro ano após o
- Hidrocloratiazida: 1 a 4 mg/kg/dia tratamento
- Espironolactona: 2 a 3 mg/kg/dia - Prognóstico reservado: Corticorresistência (risco de evoluir
para DRC) e curso clínico atípico
Diuréticos são substâncias catiônicas que se ligam a
albumina quando chegam na circulação e são captadas ↳ Realizar biópsia renal
pelas células tubulares renais e secretas para a luz tubular,
onde agirão. Na síndrome nefrótica, pela hipoalbunemia, • Indicações de biópsia:
parte do diurético não atinge a circulação e, na luz tubular,
pode se ligar a albumina, inibindo sua ação. É preferível - Pré-tratamento: Início antes de 1 ano de vida, hematúria
administrar em dose única, sua ação podendo ser
potencializada pela associação de diuréticos ou associada a macroscópica, hematúria microscópica + hipertensão,
pequena quantidade de albumina.
hipocomplementemia, insu ciência renal
- Pós-tratamento: Paciente corticorresistente ou dependente,
• Albumina: 0,5 a 1g/kg EV
recidivante frequente
- Fazer por 3 a 5 dias
- Associar furosemida EV no meio e no nal da albumina
4 de 6 MARIA FERNANDA DANTAS E AMANDA CAMPOS
fi
fi
fi
fi
fi
TURMA 109 UFMA sexta-feira, 24 de março de 2023
Abordagem de recaídas De nições de acordo com a resposta ao corticoide
• Prevenção de recaídas para crianças com SNRF ou SNCD que • Remissão: Normalização da proteinúria por 3 dias consecutivos,
estão tomando glicocorticoides diários: pode ser completa, incompleta ou sustentada
- Prednisona ou prednisolona deve ser administrado na • Remissão completa:
dose 0,5 mg/kg/dia diariamente durante episódios de IVAS ↳ Proteinúria: < 4 mg/m2/h ou
e outras infecções, por 5 a 7 dias, para reduzir o risco de ↳ < 5 mg/kg/dia ou
recaída ↳ Relação prot/cr urinária < 0,2 mg/dL
• Abordagem inicial da recaída: ↳ Albumina > 3,5 g/dL ou dipstick negativa
- Prednisona ou prednisolona na dose de 2 mg/kg/dia ou 60 ↳ Ausência de edema
mg/m2 de SC (máximo de 60 mg) até a criança remitir • Remissão parcial:
completamente por mais de 3 dias ↳ Proteinúria: > 4 e < 40 mg/m2/h ou
• Abordagem da recaída após atingir completa remissão: ↳ > 5 e < 50 mg/kg/dia ou
- Reduzir prednisona ou prednisolona para 1,5 mg/kg ou 40 ↳ Relação prot/cr urinária > 0,2 e < 2 mg/dL
mg/m2 SC em dias alternados por mais de 4 semanas - Albumina ≥ 3 g/dL
• Em crianças com SNRF/SNC sem toxicidade do glicocorticóide: • Remissão sustentada: Ausência de recaídas em 2 meses, com ou
- O mesmo regime de glicocorticóide pode ser empregado sem terapia
em recaídas subsequentes • Recaída/recidiva: Recorrência da proteinúria em faixa nefrótica
• Em crianças com SNR que não apresentam efeitos adversos por 3 dias consecutivos, após ter entrado em remissão completa
graves aos glicocorticoides: • Corticossensibilidade: Remissão completa em até 4 semanas de
- Prednisona ou prednisolona oral em baixa doses em dias prednisona ou prednisolona na dose padrão
alternados (idealmente ≤ 0,5 mg/kg/dia) para prevenir • Período de con rmação: Período de tempo entre 4 e 6 semanas
recaídas a partir do início da prednisona, durante a qual a resposta a
• Em crianças com SNRF que desenvolvem efeitos adversos mais prednisona oral e/ou pulsos de metilprednisolona EV e
graves relacionados ao glicocorticoides e para todas as crianças inibidores do SRAA são veri cados em pacientes que atingem
com SNCD: apenas remissão parcial em 4 semanas
- Recomenda-se a prescrição de agentes poupadores de - O paciente que não atinge remissão completa até 6
corticoides, ao invés de nenhum tratamento ou de semanas, embora tenha alcançado remissão parcial em 4
continuação com apenas corticoides semanas, é de nido como SNCR
- Idealmente os pacientes devem estar em remissão com - O paciente que atinge remissão completa em 6 semanas é
uso de glicocorticoides antes de iniciar os agentes de nido como, aquele cuja completa remissão ocorre em
poupadores de corticoides (ciclofosfamida, micofenolato de até 6 semanas na dose padrão de prednisona ou
mofetil, rituximabe ou inibidores de calcineurina) prednisolona, ou seja, durante o período de con rmação
• Agende poupador de glicocorticóide — escolha baseada no • Corticorresistência:
paciente (preferências, recursos, adesão, efeitos adversos) - Inicial: Ausência de remissão completa após 4 semanas de
- Na SNRF: Preferencialmente ciclofosfamida ou levamisol tratamento com dose padrão de corticoide no primeiro
- Na SNCD: Preferencialmente micofenolato de mofetil, episódio
rituximabe, inibidores de calcineurina ou ciclofosfamida - Secundária: Ausência de remissão completa após 4
⚠ A administração de glicocorticoides é recomendada por ≥ semanas de tratamento na dose padrão do corticoide em
2 semanas após o início do tratamento com poupador de qualquer recaída
corticoide
5 de 6 MARIA FERNANDA DANTAS E AMANDA CAMPOS
fi
fi
fi
fi
fi
fi
TURMA 109 UFMA sexta-feira, 24 de março de 2023
• Corticodependência: • SNCR responsiva aos inibidores de calcineurina:
- 2 recaídas consecutivas durante a terapia com prednisona - Remissão parcial após 6 meses de tratamento e/ou
ou prednisolona (na dose plena ou na redução gradual) na completa remissão após 12 meses de tratamento com um
primeira apresentação ou inibidor de calcineurina em doses e/ou níveis adequados
- Recaída até 14 dias após a suspensão do corticoide • SNCR resistente aos inibidores de calcineurina:
• Recidivante frequente: - Ausência de, pelo menos, remissão parcial após 6 meses
- ≥ 2 recaídas em 6 meses após episódio inicial ou de tratamento com um inibidor de calcineurina em doses
- ≥ 4 recaídas em qualquer período subsequente de 12 e/ou níveis adequados
meses • SN multirresistente a medicamentos:
• Recidivante infrequente: - Ausência de completa remissão após 12 meses de
- < 2 recaídas em 6 meses após episódio inicial ou tratamento com 2 agentes poupadores de corticoides com
- < 4 recaídas em qualquer período subsequente de 12 mecanismo de ação distintos e em doses padrão, incluído
meses os inibidores da calcineurina
• Síndrome nefrótica corticossensível controlada pro terapia: • SN recorrente após transplante renal:
- Síndrome nefrótica recidivante infrequente ou que tem - Uma criança com SNCR apresentando no pós-transplante
remissão sustentada durante a imunossupressão na renal recidiva de proteinúria em nível nefrótico na ausência
ausência de toxicidade signi cativa relacionada a terapia de outras causas aparentes e/ou apagamento do processo
• Síndrome nefrótica corticossensível não controlada por terapia: podocitário na biópsia renal
- Síndrome nefrótica recidivante frequente apesar da - Esse diagnóstico também deve ser considerado em caso de
imunossupressão ou toxicidade signi cativa relacionada ao proteinúria persistente com relação proteína/creatinina >
medicamento enquanto em uso da imunossupressão 1mg/dL em um paciente com proteinúria prevalente no
• Recaída complicada: momento do transplante na ausência de outras causas
- Quando uma recaída requer hospitalização devido a um ou aparentes
mais dos seguintes sintomas: Edema grave, hipovolemia
sintomática ou LRA que requer infusões de albumina, Prognóstico
trombose ou infecções graves • Boa resposta à corticoterapia
• Toxicidade ao esteroide: • Diminuição das recidivas com o tempo
- Obesidade, sobrepeso novo ou agravado • Remissão permanente na adolescência
- Hipertensão sustentada • Sinais de mau prognóstico:
- Hiperglicemia - Início precoce (< 1 ano de idade)
- Distúrbios comportamentais/psiquiátricos - Hematúria
- Distúrbios do sono - Hipertensão
- Crescimento estatural prejudicado em uma criança com • Vacinação:
crescimento normal antes do início do tratamento com - Fazer pneumocócica, gripe e varicela
esteroide - Vacinas de agentes mortos podem ser feitas em qualquer
↳ Velocidade de altura < percentil 25 e/ou período do tratamento
↳ Altura < percentil 3 - Vacinas de agentes atenuados só devem ser feitas 3 meses
- Características cushingóides; estrias rubras e/ou distensas, após a retirada do corticoide
glaucoma, catarata ocular, dor óssea, necrose avascular
6 de 6 MARIA FERNANDA DANTAS E AMANDA CAMPOS
fi
fi
Você também pode gostar
- Ebook Teste Da Linguinha 2020Documento17 páginasEbook Teste Da Linguinha 2020Raiane Teles100% (2)
- Luiz A. Garcia-Roza - Acaso e Repetição em Psicanálise - Uma Introdução À Teoria Das PulsõesDocumento129 páginasLuiz A. Garcia-Roza - Acaso e Repetição em Psicanálise - Uma Introdução À Teoria Das PulsõesMariana FontesAinda não há avaliações
- Projeto DesafiosDocumento14 páginasProjeto Desafiosceline100% (1)
- Síndrome Nefrótica e Nefrítica-01-10-18Documento27 páginasSíndrome Nefrótica e Nefrítica-01-10-18Pablo Flores100% (1)
- Doenças GlomerularesDocumento5 páginasDoenças GlomerularesLeticia PassamaniAinda não há avaliações
- Remédios Caseiros para Desparasitar Gatos - PeritoAnimalDocumento7 páginasRemédios Caseiros para Desparasitar Gatos - PeritoAnimalMarcos Antonio da SilvaAinda não há avaliações
- Estratégias Clinicas para Lidar Com o Comportamento de EsquivaDocumento18 páginasEstratégias Clinicas para Lidar Com o Comportamento de EsquivaThais Aguiar SouzaAinda não há avaliações
- O Caminho Da Magia TantraDocumento11 páginasO Caminho Da Magia TantraFelipe Veroneze TreinadorAinda não há avaliações
- Alterações Leucocitárias - AulaDocumento64 páginasAlterações Leucocitárias - AulaJoao Pinto100% (1)
- Procedimento Operacional Padrão Pop Isgh HRC Coz 007Documento1 páginaProcedimento Operacional Padrão Pop Isgh HRC Coz 007Tainá Cristina NovaesAinda não há avaliações
- Doencas CongenitasDocumento37 páginasDoencas CongenitasWill Fernandez100% (1)
- Sindrome Nefrotica e NefriticaDocumento3 páginasSindrome Nefrotica e NefriticaPrescQuiAinda não há avaliações
- Síndrome Nefrótica (Mapa Mental)Documento2 páginasSíndrome Nefrótica (Mapa Mental)Thaiane BarrosAinda não há avaliações
- NefrologiaDocumento16 páginasNefrologiaTati Pereira AmorAinda não há avaliações
- GlomerulopatiasDocumento10 páginasGlomerulopatiasLucas TheotonioAinda não há avaliações
- Captura de Tela 2023-03-17 À(s) 07.48.44Documento17 páginasCaptura de Tela 2023-03-17 À(s) 07.48.44Maria Eduarda CorrêaAinda não há avaliações
- HEMATOLOGIADocumento91 páginasHEMATOLOGIALuana OliveiraAinda não há avaliações
- Dra. Alessandra Leucemias Agudas PDFDocumento46 páginasDra. Alessandra Leucemias Agudas PDFTainara VitórioAinda não há avaliações
- Aula 1 Nefrite e NefroseDocumento21 páginasAula 1 Nefrite e NefroseAndré LourivalAinda não há avaliações
- 11 Aula GlomerulopatiasDocumento54 páginas11 Aula GlomerulopatiaspedroAinda não há avaliações
- GlomerulopatiasDocumento22 páginasGlomerulopatiasAna BeatrizAinda não há avaliações
- Síndrome Nefrótica 2009Documento51 páginasSíndrome Nefrótica 2009Camila BortoliniAinda não há avaliações
- NefrologiaDocumento29 páginasNefrologiaLorenaAraújoMarçalAinda não há avaliações
- Doenças Glomerulares e Síndromes Nefrótica e Nefrítica (GOLD)Documento11 páginasDoenças Glomerulares e Síndromes Nefrótica e Nefrítica (GOLD)Sérgio Daniel SilvaAinda não há avaliações
- 9.1-Leucemia Mieloide AgudaDocumento45 páginas9.1-Leucemia Mieloide AgudaLuana OliveiraAinda não há avaliações
- Síndromes GlomerularesDocumento9 páginasSíndromes GlomerularesMilene SatoAinda não há avaliações
- EM2 - Gastro - TP5 - Síndromes Endócrinos FamiliaresDocumento15 páginasEM2 - Gastro - TP5 - Síndromes Endócrinos FamiliaresElena AmaralAinda não há avaliações
- GlomerulopatiasDocumento16 páginasGlomerulopatiasNathan HoeckAinda não há avaliações
- Sa - Hemato - Aula 2.2 - Leucemia Linfoide AgudaDocumento2 páginasSa - Hemato - Aula 2.2 - Leucemia Linfoide Agudagiumontenegro.gmAinda não há avaliações
- Síndrome Nefrótica: Anatomia e Fisiologia Do GloméruloDocumento4 páginasSíndrome Nefrótica: Anatomia e Fisiologia Do GloméruloMoacir XimenesAinda não há avaliações
- Aula Sindrome Nefrótica 2020Documento30 páginasAula Sindrome Nefrótica 2020Gustavo SilveiraAinda não há avaliações
- Síndrome Nefrítica e NefróticaDocumento9 páginasSíndrome Nefrítica e NefróticastellarionmedAinda não há avaliações
- GLOMERULOPATIASDocumento1 páginaGLOMERULOPATIASBeatriz Diniz Navarro100% (1)
- Nefrite Lúpica - Distúrbios Geniturinários - Manuais MSD Edição para ProfissionaisDocumento4 páginasNefrite Lúpica - Distúrbios Geniturinários - Manuais MSD Edição para ProfissionaisJoão VitorAinda não há avaliações
- Problema 7Documento26 páginasProblema 7Daniela VieciliAinda não há avaliações
- 1 - Sindrome Nefrótica e Nefrítica (2008)Documento19 páginas1 - Sindrome Nefrótica e Nefrítica (2008)Claudia JesusAinda não há avaliações
- Especialidades - Nefro: Hidronefrose e RvuDocumento10 páginasEspecialidades - Nefro: Hidronefrose e RvumariajucarvalhodesouzaAinda não há avaliações
- Revisão HematologiaDocumento7 páginasRevisão Hematologiamaria.fetterAinda não há avaliações
- 8 - GlomerulopatiasDocumento17 páginas8 - GlomerulopatiasMarco Aurélio Joslin AugustoAinda não há avaliações
- Aula 03 - Glomerulopatias IiDocumento7 páginasAula 03 - Glomerulopatias IiMali980Ainda não há avaliações
- Nefritica e GNRPDocumento6 páginasNefritica e GNRPMichelleAinda não há avaliações
- AULA 3 - Comprometimento Renal Na HAS e DMDocumento29 páginasAULA 3 - Comprometimento Renal Na HAS e DMGeorge LucasAinda não há avaliações
- Sindromes Dos Compartimentos RenaisDocumento4 páginasSindromes Dos Compartimentos RenaisAriel VelascoAinda não há avaliações
- Infecçoes CongênitasDocumento24 páginasInfecçoes Congênitas2kgysdzdz4Ainda não há avaliações
- Doenças GlomerularesDocumento6 páginasDoenças GlomerularesGraziela AmimAinda não há avaliações
- Leucemia Mielóide AgudaDocumento53 páginasLeucemia Mielóide Agudas_rubens7627100% (1)
- Aula 13 - Sindromes MieloproliferativasDocumento24 páginasAula 13 - Sindromes MieloproliferativasAlessandro CarvalhoAinda não há avaliações
- Neoplasias HematológicasDocumento65 páginasNeoplasias HematológicasAlice MaiaAinda não há avaliações
- Glomerulopatias - Sindrome Nefrítica + HematúriasDocumento54 páginasGlomerulopatias - Sindrome Nefrítica + HematúriasIslanyAinda não há avaliações
- A4 - GlomerulopatiasDocumento6 páginasA4 - GlomerulopatiasAndressa QuimquimAinda não há avaliações
- ACONDROPLASIADocumento60 páginasACONDROPLASIAAline GarciaAinda não há avaliações
- AULA 06 (S3T1) - NEFRO 02 - Síndrome NefróticaDocumento13 páginasAULA 06 (S3T1) - NEFRO 02 - Síndrome NefróticamsxmusikAinda não há avaliações
- Análises Clínicas Iii: Ibmr - Centro Universitário LeucogramaDocumento76 páginasAnálises Clínicas Iii: Ibmr - Centro Universitário LeucogramaWellingtonAinda não há avaliações
- Aula II TGU GromerulopatiasDocumento3 páginasAula II TGU GromerulopatiasVinícius DucaAinda não há avaliações
- AULA 3 - Glomerulopatias PrimáriasDocumento78 páginasAULA 3 - Glomerulopatias PrimáriasAvhaPaixão100% (6)
- Doenças GlomerularesDocumento13 páginasDoenças GlomerularesvholandalbinoAinda não há avaliações
- 15 - 09 - Meningites Bacterianas Na Infância OKDocumento4 páginas15 - 09 - Meningites Bacterianas Na Infância OKRafaela FreitasAinda não há avaliações
- Síndrome Nefrótica e NefríticaDocumento60 páginasSíndrome Nefrótica e NefríticaThaiane BarrosAinda não há avaliações
- Anemia HemolíticaDocumento3 páginasAnemia HemolíticaMariana MotaAinda não há avaliações
- Caso 7-Clínica Médica-GlomerulonefritesDocumento67 páginasCaso 7-Clínica Médica-GlomerulonefritesBruno PereiraAinda não há avaliações
- GLOMERULONEFRITESDocumento49 páginasGLOMERULONEFRITESNetoAinda não há avaliações
- Mieloma MúltiploDocumento47 páginasMieloma MúltiploBruno Henrique BispoAinda não há avaliações
- Aula Glomerulopatias - ResumoDocumento12 páginasAula Glomerulopatias - Resumoy2bq2ptwq2Ainda não há avaliações
- GlomerulopatiasDocumento7 páginasGlomerulopatiaskaren coelhoAinda não há avaliações
- GLOMERULOPATIASDocumento6 páginasGLOMERULOPATIASAndréAinda não há avaliações
- A Oração (Bruce R. Macconkie, A Liahona Jul 1984)Documento5 páginasA Oração (Bruce R. Macconkie, A Liahona Jul 1984)Irineu Francisco100% (1)
- GeografiaDocumento22 páginasGeografiaFelipe Da Silva SantosAinda não há avaliações
- Atividade Seres ConsumidoresDocumento1 páginaAtividade Seres ConsumidoresNicolas BorgonovoAinda não há avaliações
- Atlas Anatomia - MuscularDocumento2 páginasAtlas Anatomia - MuscularAna Cleide Pias Romero100% (1)
- Perfil Bromatológico de Mel de Abelha Sem FerrãoDocumento81 páginasPerfil Bromatológico de Mel de Abelha Sem FerrãoFünfzehn KaputtAinda não há avaliações
- AlimentaçãoDocumento4 páginasAlimentaçãoJardim de LivrosAinda não há avaliações
- Sistema RespiratorioDocumento11 páginasSistema Respiratoriohamster gamerAinda não há avaliações
- Terapêutica FelinaDocumento16 páginasTerapêutica FelinaThiago PortesAinda não há avaliações
- Obsessão e DesobsessãoDocumento32 páginasObsessão e DesobsessãoacademiadaexpansaoAinda não há avaliações
- Bestiario Do ElviDocumento14 páginasBestiario Do ElviLoreAinda não há avaliações
- Aline Del Raso - TCC ÚltimoDocumento12 páginasAline Del Raso - TCC ÚltimoLeli DevirAinda não há avaliações
- Modelo PmocDocumento12 páginasModelo PmocLaidson Faria de Araujo100% (1)
- Chakra GenésicoDocumento12 páginasChakra GenésicoEllen PaesAinda não há avaliações
- Wellbutrin XLDocumento17 páginasWellbutrin XLCarla DrieliAinda não há avaliações
- Ficha 01.Q.11Documento1 páginaFicha 01.Q.11alija correiaAinda não há avaliações
- Teste 10746Documento2 páginasTeste 10746Maria PaivaAinda não há avaliações
- Ata.016.2021.Reagentes Químicos em Geral - Parte IIIDocumento109 páginasAta.016.2021.Reagentes Químicos em Geral - Parte IIINatáliaTanoAinda não há avaliações
- Cabulas Dos MusculosDocumento1 páginaCabulas Dos Musculosapi-26429188Ainda não há avaliações
- ELETROTECNICA Lista Verificacao PreviewDocumento5 páginasELETROTECNICA Lista Verificacao PreviewPhilippe OliveiraAinda não há avaliações
- Manual - Linha Hs - 2009 - Rev3Documento228 páginasManual - Linha Hs - 2009 - Rev3omegaengenhariayahoo.com.brAinda não há avaliações
- Curva Força-Velocidade e Avaliação Isocinética - 16Documento12 páginasCurva Força-Velocidade e Avaliação Isocinética - 16api-3839286Ainda não há avaliações
- Aplicação Da Intervenção ErgonomizadoraDocumento16 páginasAplicação Da Intervenção ErgonomizadoraADONISUZIGANAinda não há avaliações
- MobiliaDocumento4 páginasMobiliaCristiano GomesAinda não há avaliações