Escolar Documentos
Profissional Documentos
Cultura Documentos
Periodontite P5
Enviado por
Camila Wiliene Rodigues0 notas0% acharam este documento útil (0 voto)
6 visualizações35 páginasDireitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
6 visualizações35 páginasPeriodontite P5
Enviado por
Camila Wiliene RodiguesDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 35
Profa Kamila Melo
Conceitos clínicos vigentes, segundo a Classificação das Doenças e Condições
Periodontais de 2018.
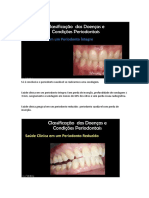
Saúde Periodontal, Condições e Doenças Gengivais:
• Saúde Gengival:
- Definição: periodonto sem perda de inserção;
- Aspectos clínicos: profundidade de sondagem de até 3 mm, sangramento à sondagem
em menos de 10% dos sítios.
• Gengivite Induzida pelo Biofilme:
- Definição: primeira manifestação da resposta imunológica do periodonto frente ao
biofilme dental, sendo reversível se removido o fator etiológico;
- Aspectos clínicos: apresenta sítios com profundidade de sondagem menor ou igual a 3
mm, com 10% ou mais de sítios com sangramento à sondagem, ausência de perda de
inserção e de perda óssea radiográfica;
- Fatores predisponentes ou de risco: tabagismo, hiperglicemia, hormônios sexuais
fatores nutricionais e de retenção do biofilme dental;
- Aumento gengival influenciado por medicamento - crescimento anormal do tecido
gengival influenciado por medicamentos sistêmicos.
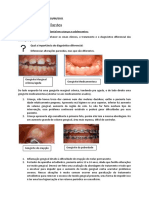
• Doenças Gengivais Não Induzidas pelo Biofilme:
- Definição: inflamação gengival onde outros fatores são desencadeadores que não
o biofilme dental;
- Aspectos clínicos: gengiva avermelhada, edemaciada, por vezes com sangramento.
Ex.: alergias de contato, eritema multiforme, doenças imunes da pele e mucosas,
entre outras.
• Definição: doença inflamatória crônica multifatorial, não transmissível, associada a
um biofilme disbiótico e caracterizada pela destruição progressiva do aparato que
sustenta o dente.
• É considerada uma doença silenciosa, embora possa evoluir com inchaço e
sangramento gengival;
• Aspectos clínicos: perda de inserção detectada em 2 ou mais sítios interproximais
não adjacentes ou por perda de inserção de 3 mm ou mais na vestibular ou na
lingual/palatina em pelo menos 2 dentes.
• Pode ser localizada (até 30% dos sítios), generalizada (acima de 30% dos sítios)
ou padrão molar-incisivo.
• Periodontite Estágio I :
- Perda de inserção interproximal de 1-2 mm no pior sítio ou perda radiográfica no
terço coronal (< 15%);
- Profundidade de sondagem de até 4 mm, sem perda dental devido à periodontite,
e padrão de perda óssea horizontal.
• Periodontite Estágio II:
- Perda de inserção interproximal de 3-4 mm no pior sítio ou perda radiográfica no
terço coronal (15 a 33%);
- Profundidade de sondagem de até 5 mm, sem perda dental devido à periodontite,
e padrão de perda óssea horizontal.
• Periodontite Estágio III:
- Perda de inserção interproximal de 5 mm ou mais no pior sítio ou perda
radiográfica se estendendo à metade ou ao terço apical da raiz;
- Profundidade de sondagem de 6 mm ou mais, com perda dental devido à
periodontite em até 4 dentes, pode ter perda óssea vertical de até 3 mm, lesões de
furca graus II ou III e defeito de rebordo moderado.
• Periodontite Estágio IV:
- Perda de inserção interproximal de 5 mm ou mais no pior sítio ou perda
radiográfica se estendendo à metade ou ao terço apical da raiz; perda dental
devido à periodontite em 5 dentes ou mais;
- Além dos fatores de complexidade listados no estágio III, também pode ocorrer:
disfunção mastigatória, trauma oclusal secundário (mobilidade grau 2 ou 3),
defeito de rebordo grave e menos de 10 pares de dentes remanescentes.
A periodontite também é classificada de acordo com o Grau, que se relaciona ao
risco de progressão da doença e seus efeitos na saúde sistêmica do usuário:
• Grau A - Progressão Lenta:
- Evidência direta de que não houve perda de inserção por 5 anos ou evidência
indireta de perda óssea/ano de até 0,25 mm;
- Indivíduos com grande acúmulo de biofilme dental e pouca destruição
periodontal;
- Sem fatores de risco que podem modificar a gradação.
• Grau B - Progressão Moderada:
- Evidência direta de progressão de perda de inserção inferior a 2 mm em 5 anos ou
evidência indireta de perda óssea/ano de 0,25 - 1 mm;
- Destruição compatível com o acúmulo de biofilme dental;
- Presença de fatores de risco que podem modificar a gradação: fumantes abaixo de
10 cigarros/dia e hemoglobina glicada (HbA1c) < 7% em pacientes diabéticos.
• Grau C - Progressão Rápida:
- Evidência direta de progressão de perda de inserção igual ou superior a 2 mm em
5 anos ou evidência indireta de perda óssea/ano superior a 1 mm;
- Destruição excedente ao esperado pela quantidade de biofilme dental, sugerindo
progressão rápida da doença e/ou acometimento precoce;
- Presença de fatores de risco que podem modificar a gradação: fumantes acima de
10 cigarros/dia e HbA1c igual ou superior a 7% em pacientes diabéticos.
Definição: doenças periodontais relacionadas a doenças sistêmicas.
Ex.: lúpus eritematoso, síndrome de Stevens-Johnson, síndrome de Ehlers-Danlos,
síndrome de Papillon-Lefèvre, anemias, HIV, imunossupressores, entre outras.
• Definição: processo inflamatório agudo
do tecido gengival;
• Aspectos clínicos: caracterizada pela
presença de necrose/ulceração das
papilas interdentais, sangramento
gengival e dor.
• Outros sinais e sintomas associados
podem incluir halitose,
pseudomembranas, linfadenopatia
regional, febre e sialorréia (em
crianças).
Definição: processo
inflamatório agudo do
periodonto;
Aspectos clínicos:
caracterizada por
necrose/ulceração das papilas
interdentais, sangramento
gengival, halitose, dor e rápida
perda óssea.
Outros sinais/sintomas
associados podem incluir
formação de pseudomembrana,
linfadenopatia e febre.
Definição: acúmulo de pus
localizado na parede gengival do
sulco/bolsa periodontal,
resultando em destruição tecidual
significante;
Aspectos clínicos: elevação ovóide
da gengiva na parede lateral da
raiz, dor, sangramento e supuração
à sondagem, bolsa periodontal
profunda e aumento da
mobilidade dental podem ser
observados.
• Definição: comunicação patológica entre os tecidos pulpar e
periodontal em determinado dente, o que pode ocorrer de
forma aguda ou crônica;
• Aspectos clínicos/radiográficos: caracterizada por bolsas
periodontais profundas que se estendem ao ápice radicular
e/ou por resposta a teste de vitalidade pulpar negativo ou
alterado.
• Outros sinais e sintomas possíveis incluem evidência de
perda óssea radiográfica na região apical ou de furca, dor
espontânea ou à palpação/percussão, exsudato
purulento/supuração, mobilidade dental, fístula e alterações
de coloração na coroa do dente e/ou gengiva.
• Definição: qualquer força oclusal que resulte em danos aos tecidos e/ou ao aparato
de inserção periodontal;
• Aspectos clínicos/radiográficos: mobilidade dental aumentada e/ou aumento
radiográfico do espaço do ligamento periodontal.
Saúde Peri-Implantar
• Definição: ausência de sinais
clínicos de inflamação nos
tecidos ao redor dos implantes;
• Aspectos clínicos: ausência de
sangramento e/ou supuração
após sondagem delicada,
ausência de perda óssea, além
daquelas observadas após a
fase de remodelação
fisiológica.
• Definição: presença de sinais clínicos
de inflamação nos tecidos ao redor
dos implantes;
• Aspectos clínicos: sangramento e/ou
supuração após sondagem delicada,
ausência de perda óssea, além
daquelas observadas após a fase de
remodelação fisiológica.
• Definição: presença de sangramento e/ou supuração após sondagem delicada;
• Aspectos clínicos: aumento da profundidade de sondagem em relação a exames
prévios e presença de perda óssea, além daquelas observadas após a fase de
remodelação fisiológica.
Ao considerar a participação do exame radiográfico em periodontia podese
concluir que:
a) A radiografia é um complemento importante no diagnóstico e tratamento da
doença periodontal por ser um método não invasivo que permite a visualização
dos tecidos duros;
b) A radiografia fornece uma imagem bidimensional de uma estrutura
tridimensional provocando sobreposições de imagens que dificultam ou
impedem a visualização de defeitos ósseos de pequenos tamanhos e/ ou
daqueles localizados apenas na porção medular;
c) Variações na técnica radiográfica, na angulação e no processamento podem
produzir artifícios que limitam o valor diagnóstico da radiografia;
d) Os métodos radiográficos convencionais (radiografias periapicais,
interproximais, panorâmicas) e digitais (radiografias digitais, digitalização de
imagens, métodos de subtração) subestimam a perda óssea e o reparo, ainda
que em diferentes graus dependendo do método utilizado;
e) A subtração digital de imagem, em especial o método quantitativo, é o mais
avançado dentre todos os métodos estudados fornecendo informações sobre a
área e o volume da lesão. No entanto esta avaliação só é possível após o
tratamento reparador;
f) A capacitação do profissional é essencial para o diagnóstico através de imagens.
Profilaxia profissional;
Evidenciação de biofilme;
Orientação de Higiene Bucal;
TRATAMENTO PERIODONTAL NÃO CIRÚRGICO:
-Raspagem e Alisamento Corono Radicular supra e subgengival;
TRATAMENTO PERIODONTAL NÃO CIRÚRGICO ASSOCIADO A TRATAMENTO
MEDICAMENTOSO;
TRATAMENTO PERIODONTAL CIRÚRGICO.
• Amoxicilina + clavulanato de potássio pó para suspensão oral 50mg/mL + 12,5mg/ml. Dose usual é de
30-50mg/kg/dia de 8/8 horas por 7 a 10 dias;
Amoxicilina cápsula 500mg + clavulanato de potássio 125mg. Dose usual é de 1 cápsula de 8/8 horas por
7 a 10 dias;
Amoxicilina cápsula 500 mg. Dose usual é de 1 cápsula de 8/8 horas por 7 a 10 dias;
Amoxicilina pó para suspensão oral 250 mg/5 ml. Dose usual é de 30-50mg/kg/dia de 8/8 horas por 7 a
10 dias;
Azitromicina comprimido 500mg. Dose recomendada é de 1 comprimido ao dia por 3 dias; ● Cefalexina
cápsula ou drágea ou comprimido 500mg. Dose usual é de 1 comprimido a cada 6 horas por 7 a 10 dias;
Cefalexina suspensão oral 50mg/ml frasco. Dose usual é de 25-50mg/kg/dia de 6/6 horas por 7 a 10 dias;
Clindamicina (cloridrato) cápsula 300 mg. Dose diária recomendada é de 600-1.800 mg, dividida em 2, 3
ou 4 doses iguais;
Dexametasona comprimido 4mg. Dose inicial usual varia de 0,75 a 15 mg por dia, dependendo da
doença que está sendo tratada;
Dipirona sódica solução oral 500mg/ml. Dose usual em adultos é de 20 a 40 gotas em administração
única ou até o máximo de 40 gotas, 4 vezes ao dia;
Doxiciclina comprimido 100 mg. Dose recomendada é de 1 comprimido de 12/12 horas por 7 a 10 dias;
Ibuprofeno comprimido 600 mg. Dose recomendada é de 600 mg, via oral, 3 a 4 vezes ao dia,
podendo ser ajustada de acordo com o quadro clínico do paciente, não devendo, porém,
ultrapassar o limite máximo de 3.200 mg/dia;
Ibuprofeno suspensão oral 50 mg/ml frasco 30 ml. Posologia recomendada para crianças a partir
de 6 meses é de 1 a 2 gotas/kg de peso, em intervalos de 6 a 8 horas, não excedendo o máximo
de 40 gotas por dose (200 mg) e 160 gotas (800 mg) num período de 24 horas. Em adultos, a
posologia habitual do ibuprofeno 50 mg/ml é de 40 gotas (200 mg) a 160 gotas (800 mg),
podendo ser repetida por, no máximo, 4 vezes em um período de 24 horas. A dose máxima
permitida por dia em adultos é de 640 gotas (3.200 mg);
Metronidazol comprimido 400 mg. Dose usual para adultos é de 400 mg a cada 8 horas por 7 a 10
dias;
Paracetamol comprimido 500 mg. Dose usual recomendada é de 1 a 2 comprimidos, 3 a 4 vezes
ao dia. A dose diária total recomendada de paracetamol é de 4000 mg, não excedendo 1000
mg/dose, em intervalos de 4 a 6 horas, em um período de 24 horas;
Paracetamol solução oral 200 mg/ml frasco 15 ml. Dose usual é de 35 a 55 gotas, 3 a 5 vezes ao
dia. A dose diária máxima de paracetamol é de 4000 mg (275 gotas) administrada em doses
fracionadas, não excedendo a dose de 1000 mg/dose (55 gotas) com intervalos de 4 a 6 horas, no
período de 24 horas.
Você também pode gostar
- 5572 1498 2992 Exames PeriodontaisDocumento34 páginas5572 1498 2992 Exames PeriodontaisAlana CopattiAinda não há avaliações
- Periodontite - ClassificaçãoDocumento5 páginasPeriodontite - ClassificaçãoMarcos PauloAinda não há avaliações
- Classificação Das Gengivites e Periodontites Segundo As Normas IIDocumento61 páginasClassificação Das Gengivites e Periodontites Segundo As Normas IIGiovana CabralAinda não há avaliações
- Gengivite Associada Somente Ao BiofilmeDocumento4 páginasGengivite Associada Somente Ao Biofilmefarmagricola farmaAinda não há avaliações
- Prova Perio IDocumento15 páginasProva Perio ISaah BatistaAinda não há avaliações
- Nova Classificação para Doenças e Condições Periodontais e Peri-ImplantaresDocumento39 páginasNova Classificação para Doenças e Condições Periodontais e Peri-ImplantaresWill Rodrigues Ferreira100% (2)
- Classificação das Doenças Periodontais -Documento51 páginasClassificação das Doenças Periodontais -carolbragheeeAinda não há avaliações
- Estudo Dirigido - Maria Fernanda Ribeiro Da Cunha DiógenesDocumento5 páginasEstudo Dirigido - Maria Fernanda Ribeiro Da Cunha Diógenesfernanda.diogenesAinda não há avaliações
- Gengivite Reduzida BiofilmeDocumento4 páginasGengivite Reduzida BiofilmeNanda CarvalhoAinda não há avaliações
- Classificação Das DP 1Documento10 páginasClassificação Das DP 1ANTONY MELQUIADES DE MOURA SILVAAinda não há avaliações
- Periodontite e GengiviteDocumento4 páginasPeriodontite e GengiviteJosé Reinaldo Gomes JúniorAinda não há avaliações
- Guia Clínico Condições e Doenças Periodontais - Adaptado RPS 2020Documento22 páginasGuia Clínico Condições e Doenças Periodontais - Adaptado RPS 2020Emilly AlcântaraAinda não há avaliações
- Guia Clínico Condições e Doenças Periodontais - Adaptado PSR 2020.2Documento22 páginasGuia Clínico Condições e Doenças Periodontais - Adaptado PSR 2020.2Emilly AlcântaraAinda não há avaliações
- Ebook Periodontia IIDocumento38 páginasEbook Periodontia IIClaudiony Azevêdo100% (4)
- 28843-Texto Do Artigo-135338-1-10-20191227Documento6 páginas28843-Texto Do Artigo-135338-1-10-20191227DolirolAinda não há avaliações
- Classificação Das Doenças PeriodontaisDocumento2 páginasClassificação Das Doenças PeriodontaisJean Michel O RodriguesAinda não há avaliações
- Terapia Periodontal de Suporte (TPS): Avaliação Contínua dos Riscos MúltiplosDocumento51 páginasTerapia Periodontal de Suporte (TPS): Avaliação Contínua dos Riscos Múltiploselisabeth souzaAinda não há avaliações
- e4ce264b021275deaf837bd9ba2e705dDocumento18 páginase4ce264b021275deaf837bd9ba2e705dJéssica BastosAinda não há avaliações
- Protocolo de Atendimento PeriodontalDocumento40 páginasProtocolo de Atendimento PeriodontalEscola Municipal Vila TorresAinda não há avaliações
- 1 Aula Periodontia e SelantesDocumento29 páginas1 Aula Periodontia e SelantesTawany EstevesAinda não há avaliações
- Periodontia IIDocumento87 páginasPeriodontia IIMykaelle Láu75% (4)
- Exame Clínico PeriodontalDocumento11 páginasExame Clínico Periodontalmel.teixeira0803Ainda não há avaliações
- Aps Saude BucalDocumento11 páginasAps Saude BucalestephanielimaAinda não há avaliações
- Resumo - Periodontia 2 Avaliação (Reparado) CertoDocumento16 páginasResumo - Periodontia 2 Avaliação (Reparado) CertoLetíciaAinda não há avaliações
- EstomatologiaDocumento26 páginasEstomatologiatomcefetAinda não há avaliações
- Consulta de retorno para planejamento de tratamento com implantesDocumento3 páginasConsulta de retorno para planejamento de tratamento com implantesKimberllyAinda não há avaliações
- Classificação Das Doenças PeriodontaisDocumento4 páginasClassificação Das Doenças PeriodontaisJean ValjanAinda não há avaliações
- Perio - Aumento de Coroa ClínicaDocumento5 páginasPerio - Aumento de Coroa ClínicaPriscila JüngermannAinda não há avaliações
- Protocolo de Atenção à Saúde PeriodontiaDocumento27 páginasProtocolo de Atenção à Saúde PeriodontiaDanylo Ribeiro PrcAinda não há avaliações
- Doenças GengivaisDocumento18 páginasDoenças GengivaisPriscila MottaAinda não há avaliações
- DP e DiabetesDocumento4 páginasDP e DiabetesFidel Alcolea BittencourtAinda não há avaliações
- Prevenção e tratamento da hipersensibilidade dentináriaDocumento23 páginasPrevenção e tratamento da hipersensibilidade dentináriaAna Paula MonteiroAinda não há avaliações
- PERDA DE INSERÇÃO: ETIOLOGIA, DIAGNÓSTICO E TRATAMENTODocumento26 páginasPERDA DE INSERÇÃO: ETIOLOGIA, DIAGNÓSTICO E TRATAMENTODayane BrandãoAinda não há avaliações
- Principais agravos em saúde bucalDocumento82 páginasPrincipais agravos em saúde bucalFelipe Nicolau50% (2)
- Cariologia - Material Complementar-1608151493Documento14 páginasCariologia - Material Complementar-1608151493Guilherme marinhoAinda não há avaliações
- Cirurgia oral menor no Distrito FederalDocumento18 páginasCirurgia oral menor no Distrito Federaljane lopesAinda não há avaliações
- DENTRDocumento60 páginasDENTRleonardo PasqualiAinda não há avaliações
- Classificação das Doenças PeriodontaisDocumento5 páginasClassificação das Doenças PeriodontaisSANDRO ROGERIO SANTOS RODRIGUESAinda não há avaliações
- Terapias pulpares em dentes decíduosDocumento4 páginasTerapias pulpares em dentes decíduosDiego FelipeAinda não há avaliações
- Aula 12 - 04 Estágio IDocumento21 páginasAula 12 - 04 Estágio IOberlan CarvalhoAinda não há avaliações
- Resumo Periodontia I 1ºAVDocumento4 páginasResumo Periodontia I 1ºAVClaudio Lins0% (1)
- Diagnóstico Clínico Lesões DentaisDocumento46 páginasDiagnóstico Clínico Lesões DentaisPaulo HenriqueAinda não há avaliações
- Aula04 PerioDocumento31 páginasAula04 PerioAna Carla PimentelAinda não há avaliações
- Saúde periodontal e diagnóstico da doençaDocumento21 páginasSaúde periodontal e diagnóstico da doençaOberlan CarvalhoAinda não há avaliações
- Tratamento Endodontico Denticao DeciduaDocumento35 páginasTratamento Endodontico Denticao DeciduaCátia Cilene Araújo BispoAinda não há avaliações
- Av2 Perio ClinicaDocumento4 páginasAv2 Perio Clinicaczk5zskdz7Ainda não há avaliações
- 3.-Cirurgia Oral MenorDocumento12 páginas3.-Cirurgia Oral MenorRafael Lima L100% (1)
- Protocolo de atendimento em periodontiaDocumento6 páginasProtocolo de atendimento em periodontiaAlessandro França Almeida100% (1)
- Cirurgia Plástica Periodontal para Correção de SorrisoDocumento4 páginasCirurgia Plástica Periodontal para Correção de Sorrisorickcmvieira20010Ainda não há avaliações
- Doença PeriodontalDocumento30 páginasDoença Periodontal0ragon Fall100% (1)
- O papel do cirurgião-dentista na prevenção da doença periodontalDocumento3 páginasO papel do cirurgião-dentista na prevenção da doença periodontalbreno landimAinda não há avaliações
- Dentinogênese Imperfeita 3Documento3 páginasDentinogênese Imperfeita 3Robson MoreiraAinda não há avaliações
- Periodontia - Conceitos GeraisDocumento10 páginasPeriodontia - Conceitos GeraisEmanuelleAinda não há avaliações
- 13.-Urgencias OdontologicasDocumento16 páginas13.-Urgencias OdontologicasAmanda MezariAinda não há avaliações
- Como fazer o diagnóstico da doença periodontalDocumento3 páginasComo fazer o diagnóstico da doença periodontalMaria Clara MachadoAinda não há avaliações
- Cortellini 2018Documento10 páginasCortellini 2018Raul MinucciAinda não há avaliações
- Resuminho de PerioDocumento15 páginasResuminho de PerioUiasmine souzaAinda não há avaliações
- Periodontia II-4 Periodontite Rasp y Curetaje y ApioDocumento55 páginasPeriodontia II-4 Periodontite Rasp y Curetaje y ApioMilton CorreiaAinda não há avaliações
- Perio - DiagnosticoDocumento6 páginasPerio - DiagnosticoJosé Reinaldo Gomes JúniorAinda não há avaliações
- Captura de Tela 2022-04-14 À(s) 08.20.49Documento6 páginasCaptura de Tela 2022-04-14 À(s) 08.20.49Camila Wiliene RodiguesAinda não há avaliações
- Detalhe BoletoDocumento1 páginaDetalhe BoletoHalex KristchenAinda não há avaliações
- Universidade Federal Do Vale Do São Francisco UnivasfDocumento12 páginasUniversidade Federal Do Vale Do São Francisco UnivasfCamila Wiliene RodiguesAinda não há avaliações
- 8080concursoarquivos206edital EDITAL 88-2023 PROCESSO SELETIVO SEDUCE PETROLINA-PE COM RETIFICDocumento67 páginas8080concursoarquivos206edital EDITAL 88-2023 PROCESSO SELETIVO SEDUCE PETROLINA-PE COM RETIFICCamila Wiliene RodiguesAinda não há avaliações
- Uma Virgem Resgatada Pelo CEO - Mya AdamDocumento259 páginasUma Virgem Resgatada Pelo CEO - Mya AdamPaloma Reginaldo88% (16)
- Uma Virgem Comprada Pelo CEODocumento222 páginasUma Virgem Comprada Pelo CEOCamila Wiliene Rodigues100% (1)
- Necessidades Educativas Especiais MotrizesDocumento10 páginasNecessidades Educativas Especiais MotrizesStuart Stiven MaphumaAinda não há avaliações
- Avaliação Diagnóstica 6 Ano 2022Documento10 páginasAvaliação Diagnóstica 6 Ano 2022Batistina BragaAinda não há avaliações
- Transtorno de Personalidade Histriônica Diagnóstico e TratamentoDocumento5 páginasTranstorno de Personalidade Histriônica Diagnóstico e TratamentolonguipatriciaAinda não há avaliações
- Santa Catarina Palhoça Pagani: Profisionais em Cidade BairroDocumento1 páginaSanta Catarina Palhoça Pagani: Profisionais em Cidade BairroEmanuela VieiraAinda não há avaliações
- Mapa Mental Capsulite AdesivaDocumento1 páginaMapa Mental Capsulite AdesivaElisson MesquitaAinda não há avaliações
- 4ManualMensuraodeRiscoest avcolasdereproduoDSAFinalDocumento16 páginas4ManualMensuraodeRiscoest avcolasdereproduoDSAFinalMichelle GoulartAinda não há avaliações
- Elementos Norteadores para Elaboração de Atividades AvaliativasDocumento13 páginasElementos Norteadores para Elaboração de Atividades AvaliativasSafira leiteAinda não há avaliações
- Entre o Desejo e A LoucuraDocumento899 páginasEntre o Desejo e A LoucuraElaine Ramos De SouzaAinda não há avaliações
- Estágio ManipulaçãoDocumento31 páginasEstágio Manipulaçãojoanna OliveiraAinda não há avaliações
- Usg TransvaginalDocumento9 páginasUsg Transvaginalsildo.queirozAinda não há avaliações
- Avesso Venoso PeriféricoDocumento3 páginasAvesso Venoso PeriféricoAgatha Uchoa BatistaAinda não há avaliações
- Ebook 10 Receitas de Shakes para Você Emagrecer (Concluído!) PDFDocumento26 páginasEbook 10 Receitas de Shakes para Você Emagrecer (Concluído!) PDFDébora DamianiAinda não há avaliações
- Ruinas e Olhares Dessacralizadores Na e PDFDocumento232 páginasRuinas e Olhares Dessacralizadores Na e PDFFernanda Duduch100% (1)
- POP Balanço HídricoDocumento3 páginasPOP Balanço HídricoSandra Regina50% (4)
- Aula 1 - Noções de Saúde ColetivaDocumento21 páginasAula 1 - Noções de Saúde Coletivakatarine.motta13Ainda não há avaliações
- Transtorno Desafiador Opositor (TODDocumento67 páginasTranstorno Desafiador Opositor (TODThays Silva100% (2)
- Sistema Nervoso - Estrutura, Função e Arco ReflexoDocumento12 páginasSistema Nervoso - Estrutura, Função e Arco Reflexollplo22Ainda não há avaliações
- As 20 Receitas Mais Rapidas e Faceis Da Alimentacao AlcalinaDocumento33 páginasAs 20 Receitas Mais Rapidas e Faceis Da Alimentacao AlcalinaCarlos Mesquita100% (8)
- Relacao-de-Estabelecimentos-Credenciados-SISBICHODocumento10 páginasRelacao-de-Estabelecimentos-Credenciados-SISBICHOLuciana DuqueAinda não há avaliações
- Uso de anestésicos locais em pacientes idososDocumento33 páginasUso de anestésicos locais em pacientes idososdenys batistaAinda não há avaliações
- Resumo Do Filme o Jovem Karl MaxDocumento3 páginasResumo Do Filme o Jovem Karl MaxJakeline Meneses0% (1)
- Planilha Cálculo RuídoDocumento4 páginasPlanilha Cálculo RuídomontewAinda não há avaliações
- Avaliação I - Individual PerpesctivaDocumento5 páginasAvaliação I - Individual PerpesctivaSaine Jardim0% (1)
- Auriculoterapia: História e PrincípiosDocumento119 páginasAuriculoterapia: História e Princípiosjujuzinha games YT ꨄ100% (1)
- Introdução ao Terreiro Umbanda Caboclo AkDocumento9 páginasIntrodução ao Terreiro Umbanda Caboclo AkGabriel Valentim Lopes100% (1)
- Interpretacao de Exames Bioquimicos e A Interacao Droga X NutrienteDocumento165 páginasInterpretacao de Exames Bioquimicos e A Interacao Droga X NutrienteNatalia DiasAinda não há avaliações
- Projeto Descritivo de Distribuição Casa de Show Restaurante Seo Pimenta 2021Documento21 páginasProjeto Descritivo de Distribuição Casa de Show Restaurante Seo Pimenta 2021Eduardo FrotaAinda não há avaliações
- Escala de Figuras de Stunkard - Figure Rating Scale (FRS)Documento1 páginaEscala de Figuras de Stunkard - Figure Rating Scale (FRS)Lu HuchakAinda não há avaliações
- Agente Comunitario de SaudeDocumento11 páginasAgente Comunitario de SaudeSamara AndradeAinda não há avaliações