Escolar Documentos
Profissional Documentos
Cultura Documentos
Doenças Exantemáticas Parte 1
Enviado por
RidleyTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Doenças Exantemáticas Parte 1
Enviado por
RidleyDireitos autorais:
Formatos disponíveis
Doenças Exantemáticas parte 1 Profilaxia: evitar contato direito, vacinação contra varíola tradicional.
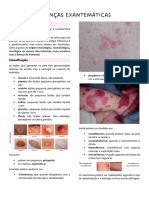
Monkeypox Varicela
- Varíola dos macacos; - Vírus Varicela-Zoster.
- Zoonose viral. - Primoinfecção: varicela.
- Sintomas semelhantes à varíola, mas menos grave. - Termossensível, altamente contagioso.
- Doença mais branda que varíola (smallpox), mais grave em imunossuprimidos e
crianças (sistema imunitário menos eficaz - tendência a infecções secundárias e Faixa Etária: pré-escolares e escolares
complicações: encefalites).
- Endêmico na África. Contágio: contato com secreção vesicular (conjuntiva) ou via aérea. Vírus penetra a
- Atualmente, animais mais suscetíveis são roedores. mucosa respiratória e se acumula no tecido linfóide local.
- Notificação compulsória.
Período de Incubação: 6-13 dias. Período de Incubação: 10-21 dias.
Transmissão: contato com lesões, fluidos corporais, gotículas respiratórias e Patogenia: vírus se dissemina para pele e mucosas, ocorre exantema
materiais contaminados. Ocorre até que todas as crostas tenham desaparecido. maculopapulovesicular, degeneração e vacuolização da camada espinhosa da
derme, vírus ascende pelas terminações sensitivas até os gânglios, permanecendo
Caso suspeito: qualquer pessoa e idade que apresenta pústulas na pele de forma na forma latente.
aguda e inexplicável, de um país onde é endêmico. Se acompanhado de dor de
cabeça, febre alta, linfadenopatia, dores musculares e no corpo, dor nas costas e Quadro Clínico:
fraqueza profunda, é necessário exame para confirmar ou descartar a doença. - Pródromos virais: febre moderada, anorexia, mal-estar, cefaleia, dor abdominal.
- Rash Cutâneo: após 24-48h, com persistência da febre por até 4 dias.
Caso Provável: sintomas semelhantes aos do suspeito, com contato físico com - Exantema: distribuição centrípeta. Inicia no couro cabeludo, face e pescoço,
lesões na pele, sexual ou material contaminado 21 dias antes do início dos dissemina para tronco e extremidades (progressão centrífuga).
sintomas. Mias histórico de viagens para país endêmico ou contato com possíveis - Máculas, pápulas, vesículas e crostas
infectados ou teste sorológico de orthopoxvirus positivo ou exposição conhecida. (24-48h), aparecimento em surtos.
- Polimorfismo.
Caso Confirmado: confirmação laboratorial por PCR. - Dermatoses crônicas.
- Contagiosidade.
Pródromos: se assemelha a gripe, como febre, dor de cabeça e no corpo, calafrios, - Eliminação do vírus 2 dias antes do rash e
exaustão que duram 3 dias. permanece até 7 dias após, cessa quando lesão
em crosta.
Fase exantemática: aparecem as lesões na pele que evoluem em cinco estágios -
máculas, pápulas, vesículas, pústulas e crostas, estágio final quando caem. Contato Varicela Progressiva: RN, adultos jovens e imunossuprimidos. Envolvimento
com elas causa transmissão. Lesões não apresentam polimorfismo concomitante visceral, coagulopatia e extensa disseminação cutânea.
como a varicela. Complicações: cutâneas, neurológicas (S. de Reye, meningoencefalite, neuropatia
periférica), pulmonares (pneumonia viral), pneumonia bacteriana (principal causa de
óbito em crianças).
Tratamento: sintomático, nunca usar Salicilatos (risco de S. de Reye), afastar das
atividades, ATB se infecção bacteriana secundária, Aciclovir.
- Aciclovir oral: maiores de 13 anos, 2º caso na família, doença crônica de pele
ou pulmonar. Fase Prodrômica: FEBRE ALTA que desaparece em crise após 72h; sintomas
- Aciclovir venoso: imunodeprimidos, varicela progressiva, RN. inespecíficos.
Profilaxia: vacina. Fase Exantemática: exantema surge algumas horas após desaparecimento da
- MS: tetraviral aos 15 meses e 4 anos. febre.
- Exantema pós-vacina: pode ter entre 5-26 dias após. - Lesões maculopapulares róseas, não pruriginosas.
- Inicialmente no tronco → progressão centrífuga.
Eritema Infeccioso: - Máximo 3 dias de duração, até algumas horas.
- Parvovírus B19: vírus DNA de fita simples. → manifestação mais comum.
Diagnóstico: clínico.
- Maioria assintomática.
- Bom estado geral, sem manifestações sistêmicas associadas ao quadro cutâneo.
Complicação mais comum: crise febril.
Evolução: 3 fases
Tratamento: não tem específico, apenas suporte.
1ª fase: eritema malar bilateral - “face esbofeteada”
2ª fase: disseminação para tronco e extremidades - superfícies extensoras.
Máculas eritematosas com clareamento central = aspecto rendilhado ou Urticária:
reticulado. - Lesão de pele, formação de urticas ou pápulas (elevações circulares, salientes e
3ª fase: recidiva do exantema na presença de fatores desencadeantes (sol, bem demarcadas), circundadas por vergões vermelhos (eritema) e inchaço.
calor, estresse, exercício). - Placas costumam coçar muito. Podem surgir de repente, em qualquer parte do
corpo, e desaparecer espontaneamente. Aparecimento associado à ação da
Transmissão: gotículas de saliva e secreções nasofaríngeas. Fase com exantema histamina, liberada pelos mastócitos, células do tecido conjuntivo que dilatam e
não elimina mais vírus → processo imunomediado. permeabilizam pequenos vasos.
- Há casos em que vem acompanhada de angioedema, inchaço das camadas mais
Diagnóstico: definido pela profundas da derme que atinge pálpebras, lábios, orelhas, pés, mãos e genitais.
evolução clínica do exantema, Pode afetar mucosa da boca e garganta, a ponto de bloquear VAS e edema de
que é bastante específica. glote (de Quinck).
Confirmação virológica pode ser
dispensada. Urticária Aguda: duração inferior a 6 semanas, um único episódio transitório e
autolimitado, que não deixa marcas, mas pode ressurgir em outras áreas do corpo.
Tratamento: não tem específico. Criança pode frequentar escola.
Urticária Crônica: infecção por mais de 6 semanas, podendo permanecer ativa por
Exantema Súbito/Roséola Infantil: meses ou anos. Duas formas.
- Urticária Crônica Induzida: sinais são desencadeados por agente externo (frio,
- Herpes-Vírus humano 6 e 7.
claro, pressão das roupas, sol, água).
- Nem todas infecções primárias irão levar ao quadro de exantema súbito. Pode ser
- Urticária Crônica
subclínicas ou uma doença febril inespecífica.
Espontânea/Idiopática: surge sem
- Típica de lactentes: pico de incidência entre 6-9 meses.
fator desencadeante, dificulta dx e
tto. Afeta mais mulheres, sendo mais
Transmissão: saliva de adultos assintomáticos (infecção permanente nas glândulas
comum entre 20-40 anos.
salivares).
Incubação: 7-14 dias.
Tratamento: medicamentos anti-histamínicos (antialérgicos) VO, alivia sintomas.
Corticóide por períodos curtos. Adrenalina subcutânea em casos mais graves
(angioedema)
Enteroviroses:
- Vírus não-pólio (Coxsackie A e B, Echovirus e Enterovírus) que invadem, replicam
e são eliminados no Intestino.
- 25% menores de 1 ano.
- Fatores que aumentam a incidência e gravidade: baixa idade, masculino,
aglomerações, higiene precária.
- Aleitamento materno é fator protetor.
Transmissão: via fecal-oral (respiratória, vertical, fômites)
Incubação: 3-6 dias.
Período de transmissibilidade: 1-3 semanas pela via respiratória e 7-11 semanas via
intestinal.
Manifestações:
- Doença Febril Inespecífica: clínica mais comum em lactentes e pré-escolares.
Febre alta, irritabilidade, anorexia, náuseas, vômitos, sintomas de IVAS e rash.
Pode ter hiperemia de orofaringe e linfadenomegalia cervical.
- Doença Mão-Pé-Boca: Coxsackievirus A16 e Enterovírus 71. Febre baixa,
vesículas em lábios, língua, gengiva, exantema maculopapular ou vesicular em
mãos, pés e nádegas.
- Herpangina: febre alta, disfagia, dor de garganta e irritabilidade. Pequenas
úlceras e vesículas com halo eritematoso na região posterior da orofaringe.
- Outras: respiratória (rinorreia, obstrução nasal, dor de garganta), conjuntivite
hemorrágica, miocardite, neurológicas.
Diagnóstico: clínico.
Diagnóstico Diferencial: escarlatina, sarampo, Kawasaki, rubéola.
Tratamento: sintomáticos. Resolve em 1 semana.
Você também pode gostar
- Modelo de Anamnese Infantil em Terapia Floral 2 PDFDocumento3 páginasModelo de Anamnese Infantil em Terapia Floral 2 PDFJoicy Lopes100% (2)
- Antibioticos e Antivirais Naturais TagsDocumento42 páginasAntibioticos e Antivirais Naturais TagsMauricelia SombraAinda não há avaliações
- Psicologia e Religião (TCC)Documento108 páginasPsicologia e Religião (TCC)TAGAinda não há avaliações
- Escala Geriátrica de DepressãoDocumento1 páginaEscala Geriátrica de DepressãoJBilquisAinda não há avaliações
- Doenças Exantemáticas Na InfânciaDocumento8 páginasDoenças Exantemáticas Na InfânciaElisangelaAinda não há avaliações
- Pneumologia - 2020Documento484 páginasPneumologia - 2020MarianyiMartinezAinda não há avaliações
- Doencas ExantematicasDocumento72 páginasDoencas ExantematicasFernanda CaetanaAinda não há avaliações
- PED 1 - Doenças ExantemáticasDocumento4 páginasPED 1 - Doenças ExantemáticasDanilo JpcAinda não há avaliações
- Herpes DERMES Flavia e MilenaDocumento25 páginasHerpes DERMES Flavia e MilenaFlavia CeschinAinda não há avaliações
- Doenças Exantemáticas 2017 PDFDocumento45 páginasDoenças Exantemáticas 2017 PDFMarcell CoutinhoAinda não há avaliações
- Viroses Exantematicas PDFDocumento50 páginasViroses Exantematicas PDFGabryel Corá100% (1)
- ANGELA VORCARO - O Saber Não SabidoDocumento5 páginasANGELA VORCARO - O Saber Não SabidoMARGARIDAAinda não há avaliações
- P3 Dermato - Resumos 98Documento100 páginasP3 Dermato - Resumos 98Lucas PessoaAinda não há avaliações
- Sa - Infecto - Aula 1 - Varicela e Herpes-ZosterDocumento4 páginasSa - Infecto - Aula 1 - Varicela e Herpes-Zostergiumontenegro.gmAinda não há avaliações
- TMG 8Documento13 páginasTMG 8Felizardo ChicraAinda não há avaliações
- Exantema VaricelaDocumento4 páginasExantema Varicelaagarrido2Ainda não há avaliações
- Doenças Exantemáticas - Frederico OásisDocumento30 páginasDoenças Exantemáticas - Frederico OásisRafael MedeirosAinda não há avaliações
- Doenças Vesiculo BolhosasDocumento20 páginasDoenças Vesiculo Bolhosasdrz8bv9xdf100% (1)
- Doenças ExantemáticasDocumento84 páginasDoenças ExantemáticastdpcAinda não há avaliações
- DOENÃ AS EXANTEMÃ TICAS - @medavexadaxDocumento7 páginasDOENÃ AS EXANTEMÃ TICAS - @medavexadaxgaby VilarinhoAinda não há avaliações
- Infecà à Es Por Varicela Zà SterDocumento37 páginasInfecà à Es Por Varicela Zà SterCaroline AraujoAinda não há avaliações
- 2 - Sindromes ExantematicasDocumento51 páginas2 - Sindromes ExantematicasKL CarvalhoAinda não há avaliações
- Doenças Exantemáticas - MedQDocumento7 páginasDoenças Exantemáticas - MedQpetrucioAinda não há avaliações
- Quadro Comparativo - Doenças ViraisDocumento39 páginasQuadro Comparativo - Doenças ViraisHenrique SantosAinda não há avaliações
- 10 - Sindromes-ExantematicasDocumento55 páginas10 - Sindromes-ExantematicasAnael Viera DiasAinda não há avaliações
- Enfermedades Exantematicas HCIMPDocumento18 páginasEnfermedades Exantematicas HCIMPMartha De La FuenteAinda não há avaliações
- ResumoDoencas Exantematicas-1532117047402Documento9 páginasResumoDoencas Exantematicas-1532117047402Ánand PurnaAinda não há avaliações
- Doenc3a7as Exantemc3a1ticasDocumento6 páginasDoenc3a7as Exantemc3a1ticaselizfalcaoAinda não há avaliações
- Doenças ExantemáticasDocumento4 páginasDoenças ExantemáticasAriel VelascoAinda não há avaliações
- Doenças ExantemáticasDocumento9 páginasDoenças ExantemáticasSamuel Arroyo MoscosoAinda não há avaliações
- Doenças ExantematicasDocumento2 páginasDoenças ExantematicasPriMed24Ainda não há avaliações
- Casos Clínicos DiegoDocumento77 páginasCasos Clínicos DiegoLeonardo NissolaAinda não há avaliações
- SARAMPODocumento37 páginasSARAMPOAzadAinda não há avaliações
- CONJUNTIVITESDocumento44 páginasCONJUNTIVITESDaniel OliveiraAinda não há avaliações
- 1 - Infectologia I - Doenças ViraisDocumento4 páginas1 - Infectologia I - Doenças ViraisLorena Bellan DomicianoAinda não há avaliações
- Sexualidade e DSTDocumento53 páginasSexualidade e DSTJessica Pinheiro GonçalvesAinda não há avaliações
- Doenças ExantematicasDocumento42 páginasDoenças ExantematicasIsrael Da LuzAinda não há avaliações
- Doenças ExantemáticasDocumento113 páginasDoenças ExantemáticasAilton Magalhães JuniorAinda não há avaliações
- Doenças ExantematicasDocumento69 páginasDoenças ExantematicasRui PereiraAinda não há avaliações
- 10 - Doenças Exantemáticas - NastaDocumento12 páginas10 - Doenças Exantemáticas - NastaFelipe DanielAinda não há avaliações
- Manifestações Bucais de Doenças ViraisDocumento11 páginasManifestações Bucais de Doenças ViraisLuana SouzaAinda não há avaliações
- Dermatoviroses MapamentalDocumento7 páginasDermatoviroses MapamentalFernando PacíficoAinda não há avaliações
- Herpes Simples e ZosterDocumento71 páginasHerpes Simples e ZosterAlzinioAinda não há avaliações
- Doencas Sexualmente TransmissiveisDocumento8 páginasDoencas Sexualmente Transmissiveisfeliaraujo16Ainda não há avaliações
- Apostila - Enfermagem em Doenças TransmissíveisDocumento42 páginasApostila - Enfermagem em Doenças Transmissíveisvivoda100% (3)
- Dermato - Bruno - Hanseníase 2022Documento49 páginasDermato - Bruno - Hanseníase 2022Cláudia FélixAinda não há avaliações
- Exantemas BIT2Documento38 páginasExantemas BIT2Tainá CostaAinda não há avaliações
- A1 DipDocumento16 páginasA1 DipJoão ParoAinda não há avaliações
- Herpes SimplexDocumento3 páginasHerpes SimplexFabíola Araújo Barboza CoimbraAinda não há avaliações
- 4 Doenças ExantemáticasDocumento10 páginas4 Doenças ExantemáticaselizfalcaoAinda não há avaliações
- IST - Super Material SANARDocumento38 páginasIST - Super Material SANARanajanainafmoAinda não há avaliações
- Apresentação MonkeypoxDocumento17 páginasApresentação MonkeypoxRudlania Torres BarbosaAinda não há avaliações
- 2 - Vírus ExantemáticosDocumento3 páginas2 - Vírus ExantemáticosDigãoAinda não há avaliações
- MENINGITESDocumento4 páginasMENINGITESJoshua SalazarAinda não há avaliações
- Adenopatias e Outras Doenáas Exantem TicasDocumento2 páginasAdenopatias e Outras Doenáas Exantem TicasMatheus CoelhoAinda não há avaliações
- Infeccoes Virais Da PeleDocumento81 páginasInfeccoes Virais Da Pelevalentim amugeAinda não há avaliações
- Herpesvírus Humanos 2022Documento84 páginasHerpesvírus Humanos 2022Marianna BenevidesAinda não há avaliações
- Streptococcus Pneumoniae e S. AgalactiaeDocumento14 páginasStreptococcus Pneumoniae e S. AgalactiaeMarya Clara BarrosAinda não há avaliações
- Palestra de Saúde Sobre Dst-Aids - Abril de 2020Documento26 páginasPalestra de Saúde Sobre Dst-Aids - Abril de 2020Robervaldo BrandaoAinda não há avaliações
- Ficha Técnica: Características Clínicas E EpidemiológicasDocumento9 páginasFicha Técnica: Características Clínicas E Epidemiológicasmaria claraAinda não há avaliações
- Sarampo SlidesDocumento19 páginasSarampo SlidesJuniorAinda não há avaliações
- Doenças ExantemáticasDocumento40 páginasDoenças ExantemáticasRoberto Tavares MedeirosAinda não há avaliações
- Herpes PDFDocumento2 páginasHerpes PDFRaellyAinda não há avaliações
- Apostila Acne 1 PDFDocumento17 páginasApostila Acne 1 PDFcrisAinda não há avaliações
- O Que Devo Saber Antes de Abrir Meu Próprio StudioDocumento11 páginasO Que Devo Saber Antes de Abrir Meu Próprio StudioShananda BridiAinda não há avaliações
- Teorias de Enfermagem BETTY NEUMANDocumento16 páginasTeorias de Enfermagem BETTY NEUMANAdriana Aparecida Da Silva DriAinda não há avaliações
- QUESTIONÁRIO UNIDADE II - NeurofuncionalDocumento7 páginasQUESTIONÁRIO UNIDADE II - NeurofuncionalAndre LuizAinda não há avaliações
- Adolescência e Suas Peculiaridades: Fisioterapia Na Saúde Da Criança e Do AdolescenteDocumento6 páginasAdolescência e Suas Peculiaridades: Fisioterapia Na Saúde Da Criança e Do AdolescenteViviane FernandesAinda não há avaliações
- Lista MAD II - GabaritoDocumento5 páginasLista MAD II - GabaritoMurilo xXx100% (1)
- Efeitos Fisiológicos e Benefícios Da Drenagem Linfática Manual em Edema de Membros Inferiores Revisão de LiteraturaDocumento9 páginasEfeitos Fisiológicos e Benefícios Da Drenagem Linfática Manual em Edema de Membros Inferiores Revisão de LiteraturaPatrick CleofasAinda não há avaliações
- 1 - Análise Coproparasitológica de Manipuladores de Alimentos em Restaurantes Especializados em Gastronomia JaponesaDocumento6 páginas1 - Análise Coproparasitológica de Manipuladores de Alimentos em Restaurantes Especializados em Gastronomia JaponesaKaren RittAinda não há avaliações
- Prova 3°bimestre - 2° Ano - FernandaDocumento2 páginasProva 3°bimestre - 2° Ano - FernandaFernanda MonteiroAinda não há avaliações
- Caderno de Questões - Prova Dissertativa - Programa de Residência Multiproficcional de Saúde PDFDocumento12 páginasCaderno de Questões - Prova Dissertativa - Programa de Residência Multiproficcional de Saúde PDFana flavia borgesAinda não há avaliações
- Introdução Ao Curso de MusculaçãoDocumento21 páginasIntrodução Ao Curso de MusculaçãoLeonardo de Arruda DelgadoAinda não há avaliações
- Orçamento - Procedimento Cirúrgico de Catarata em Ambos Os Olhos DefensoriaDocumento3 páginasOrçamento - Procedimento Cirúrgico de Catarata em Ambos Os Olhos DefensoriaRicardo DuarteAinda não há avaliações
- TópicosDocumento41 páginasTópicosngila88% (41)
- Fármacos - Das Doenças AutoimunesDocumento7 páginasFármacos - Das Doenças Autoimunesclauson RiosAinda não há avaliações
- Termo Consentimento PapadaDocumento1 páginaTermo Consentimento PapadaJessy Santos100% (1)
- Apostila Formacao-Tutores Modulo-02 PlataformaDocumento18 páginasApostila Formacao-Tutores Modulo-02 PlataformaCleaneAinda não há avaliações
- Tabus, Mitos e Crendices em NutriçãoDocumento4 páginasTabus, Mitos e Crendices em NutriçãoGabriele CamposAinda não há avaliações
- Portfólio - Estrutura e Metabolismo HumanoDocumento13 páginasPortfólio - Estrutura e Metabolismo HumanoAimee CrisleyAinda não há avaliações
- Artigo 8 .En - PTDocumento8 páginasArtigo 8 .En - PTJúlia OliveiraAinda não há avaliações
- Índice Tornozelo-Braquial (ITB) - Como Medir e QuDocumento1 páginaÍndice Tornozelo-Braquial (ITB) - Como Medir e QufernandappteAinda não há avaliações
- Programa Completo CP 2017Documento13 páginasPrograma Completo CP 2017Ssica_AvelinoAinda não há avaliações
- Anais MOSTRA 2015Documento475 páginasAnais MOSTRA 2015Andre nascimentoAinda não há avaliações
- Manejo e Diagnostico Do Lactente Sibilante em Atendimentos de e - Amse7IEDocumento7 páginasManejo e Diagnostico Do Lactente Sibilante em Atendimentos de e - Amse7IEHerculano PontesAinda não há avaliações
- Projeto de Lei 1669Documento2 páginasProjeto de Lei 1669EuderMachadoAinda não há avaliações