Escolar Documentos
Profissional Documentos
Cultura Documentos
Resumão ORL P1 - Dani Vendramini
Enviado por
Danielle Rodrigues VendraminiDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Resumão ORL P1 - Dani Vendramini
Enviado por
Danielle Rodrigues VendraminiDireitos autorais:
Formatos disponíveis
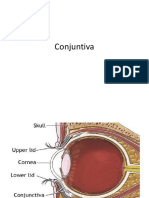
OTORRINOLARINGOLOGIA – P1
RINITES • Sarampo: catarro oculonasal – concomitante à
conjuntivite catarral → na instalação do sarampo
• Inflamação da mucosa de revestimento nasal
• Escarlatina: formas graves com úlceras e erisipela
• Maior prevalência: idosos e crianças
em lábio superior
• Comorbidades associadas: respiração bucal
• Rinite diftérica: rinorreia purulenta bilateral
(hipertrofia de adenoide), otite (tuba auditiva não
podendo ser sanguinolenta ou associada à epistaxe,
patente), asma, rinossinusite
lesões em lábio superior, pseudomembranas.
• Quadro: obstrução nasal, rinorreia, espirros,
Cultura com bacilo de Loeffler → Soro antidiftérico
prurido, hiposmia (gravidade).
+ internamento (IOT)
• Complicações descendentes: faringite, traqueíte,
traqueobronquite Rinite vestibular
• Dividida em: • Infecção secundária a escoriações ou fissuras de
1. Aguda até 3 semanas pele (assadura, coriza, trauma ungueodigital)
2. Subaguda 3 semanas – 3 meses • Complicações: impetigo, furúnculo (Stafilococcos
3. Crônica > 3 meses → risco de trombose do seio cavernoso na
RINITES AGUDAS manipulação), erisipela
Rinite catarral aguda RINITES CRÔNICAS
• Resfriado comum – epidêmica Rinite mucopurulenta (mucocatarral)
• Agente: Rinovírus (diminui atividade ciliar fazendo • Secundária a rinites agudas
acúmulo de secreção – meio de cultura para • Fatores predisponentes: gerais, profissão, poluição
bactérias)
• Quadro: rinorreia amarelo-esverdeada + obstrução
• Exacerbação por proliferação de saprófitas nasal
(secreção amarelada)
• Rinoscopia com exsudato sobre mucosa flácida e
• Sintomas: coriza, calafrio, astenia, temperatura depressível
corporal, rinorreia aquosa
• Histopatológico mostra transformação do epitélio
• Evolução de 8-12 dias para cuboide e queda dos cílios vibráteis
• Tratamento: repouso, lavagem com SSI, • Pode evoluir à rinite atrófica,
vasoconstritores nasais laringotraqueobronquite e apresentar alteração
• Complicações: dispéptica
o Ascendentes – sinusite, otite • Tratamento: lavagens com SSI, estimular condições
o Descendentes: faringite, laringite, de defesa (vit. A e D)
traqueobronquite
o Anosmia transitória Rinite hipertrófica
Rinites agudas do lactente • Obstrução nasal permanente/intermitente
• Comportamento em báscula (alternante)
• Rinite aguda simples: comum e grave. Obstrução
• Fatores de piora: variação de temperatura, variação
nasal aguda, respiração ruidosa, dificuldade de
de pressão atmosférica, decúbito
mamar
• Hipertrofia do corneto inferior (válvula obturadora
• Rinite gonocócica: contágio no parto. Secreção
das coanas) com dificuldade de expirar e obstrução
amarelo-esverdeada, hiperemia de mucosa,
da tuba auditiva
ulcerações de mucosa e lábio. Diagnóstico com
• Tratamento: SSI e remoção de adenoides (criança);
bacterioscopia (diplococo de Neisser) → Penicilina
galvanização, eletrofulguração, turbinoplastia,
ou Sulfa
crioterapia, laser (em adultos)
• Rinite sifilítica: 3ª semana de vida, quadro severo e
• Contraindicações:
refratário ao tratamento usual → Penicilina
o Injeção de substância esclerosante → risco de
• Rinite fibrinosa/pseudomembranosa:
acometimento do seio cavernoso
Streptococcos, Stafilococcos ou Pneumococcos.
o Injeção de corticoide → risco de trombose da
Diferencial com rinite diftérica (na fibrinosa não
veia central da retina
tem o bacilo de Loeffler)
• Tratamento: urgência → desobstrução, aspiração, Rinite atrófica
antitérmico, tratamento específico • Simples: olfato preservado, sem crostas ou fetidez.
Rinites agudas de doenças infecciosas Sequela de rinites infecciosas, pós-cirurgia ou por
Ana Sturm (76) + Dani Vendramini (77)
inalação crônica de gases tóxicos/partículas. • Seios paranasais: etmoidal, frontal, maxilar,
Amplitude exagerada das fossas nasais esfenoidal
• Ozenosa: atrofia osteomucosa + crostas + fetidez. • Ducto de drenagem do seio maxilar é tubular, com
Osteíte e reabsorções lacunares. Mulheres na dimensão de 3mm e 5-7mm de comprimento →
puberdade, precedida de rinite hipertrófica. delicado, revestido por epitélio respiratório,
Cacosmia, sensação de falta de ar → remover cilíndrico, ciliado e com células produtoras de muco
crostas, lavagem com SSI, pulverizações, cirurgia • Grupo anterior:
Rinite alérgica o Drenagem para meato médio
o Rinorreia anterior
• Sensibilidade individual o Seios maxilar, frontal e etmoidal anterior
• Reação tipo I (IgE) • Grupo posterior:
• Prurido nasal/ocular o Drenagem para meato superior
• Classificação ARIA: o Secreção pós-nasal e tosse
o Intermitente: < 4 dias/semana ou < 4 semanas o Seios etmoidal posterior e seio esfenoidal
o Persistente: > 4 dias/semana e > 4 semanas • Muco normal: fase salva (líquida) e fase gel
o Leve: não altera atividades ou sono (espessa)
o Moderada-grave: altera atividades diárias, • Ciclo nasal: báscula. Congestão e descongestão
sono alternantes das fossas nasais, por sistema
• Antecedentes familiares autônomo (simpático-parassimpático), que altera a
• Clínica + IgE + testes alérgicos + RAST + citológico resistência nasal
(eosinófilos) + HMG • Pequenas alteracoes no diametro da fossa nasal
• Tratamento: higiene ambiental, anti-histamínicos fazem grandes alteracoes no fluxo de ar”
(Desloratadina – não clássico), descongestionantes,
Fisiopatologia
corticoide, imunoterápicos (vacina), cx cornetos
• Oclusão do óstio de drenagem (alergia, rinite) –
Rinite vasomotora/idiopática
inibição da ventilação – pressão negativa –
• Hiper-reatividade sem causa aparente estagnação da secreção – mudança de pH –
• Hipersensibilidade nasal, crônica perene e proliferação microbiana – espessamento da
espasmódica mucosa, edema, obstrução – ciclo
• Duração > 9 meses • Dor, obstrução nasal, rinorreia, prurido, espirros,
• Sem eosinofilia e testes alérgicos negativos → dx de distúrbios da olfação, rinolalia, surdez
exclusão • Fatores predisponentes: IVAS, alterações
• Rinopatia gravídica anatômicas, rinites, DRGE, imunodeficiência,
• Tratamento: psicoterapia, descongestionantes, SSI, ambiente, CE
galvanocauterização Exame
Rinite medicamentosa
• Rinoscopia nasal anterior
• Efeito rebote de vasoconstritor nasal tópico, drogas • Endoscopia nasal
sistêmicas (anti-hipertensivos, Aspirina, AINE, • Imagem:
betabloqueadores oftálmicos, estrógenos) e de o RX de seios da face: posição ortostática
aspiração (cocaína) o US: apenas grávidas
• Tratamento: educação + CTC o Incidências: Caldwell (etmoidal e frontal),
Waters (maxilar, frontal, etmoidal), Hirtz
RINOSSINUSITES
(etmoidal, esfenoidal), lateral (esfenoidal,
• Após IVAS viral ou rinite alérgica etmoidal, frontal)
• Resposta inflamatória da membrana mucosa que o TC: padrão-ouro → sinusites crônicas e
reveste a cavidade nasal e os seios paranasais recorrentes, complicações de casos agudos e
• Sinusite aguda: o Streptococcus pneumoniae, indicação cirúrgica
Haemophilus influenzae e Moraxella catarrhalis o RNM – suspeita de tumores
• Sinusite crônica: Stafilococcus aureus, germes Rinossinusite aguda
anaeróbios, tuberculose, micose e gram negativos,
isolados ou em associação com Peptostreptococcos • Até 4 semanas
• Critérios maiores: cefaleia, dor/pressão facial,
Anatomofisiologia
obstrução/congestão nasal, rinorreia, hiposmia ou
anosmia, secreção nasal à rinoscopia
Ana Sturm (76) + Dani Vendramini (77)
• Critérios menores: febre, halitose, dor dentária, • Liberação da cartilagem lateral superior do septo
otalgia, tosse nasal com bisturi (cuidado com área de Mink)
• Tratamento sintomático (viral), antibioticoterapia • Rebaixamento do septo nasal
(bacteriana) hidratação, vasoconstritores • Retirada da giba óssea
• Bacteriana: sintomas pioram após 5º dia, persistem • Utilização da raspa (retoques)
por mais de 10 dias, dor > obstrução • Fraturas laterais: para afinar, utilizar escolpo com
o Pneumococo, H. influenzae e M. catarrhalis guia
o ATB por 10-14 dias: Amoxicilina, Amoxicilina + • Fratura paramediana: se necessário
Clavulanato, Cefalosporinas, Fluorquinolonas
Anestesia
Rinossinusite crônica
• Local com sedação: cirurgia mais rápida
• > 12 semanas • Anestesia geral: segura, imobilização do paciente –
• Dor < obstrução pode ser feita infiltração com local + vasoconstritor
• Pode agudizar para diminuir sangramento
• Mesmos critérios da aguda, porém cefaleia e fadiga
Cirurgia da ponta nasal
são critérios menores
• Bacteriana: • Mais complexa
o S. aureus, anaeróbios gram-negativos • Incisão intercartilaginosa
o ATB por 21 dias a 6 semanas: Clindamicina, • Técnica de eversão ou Mackinro
Metronidazol, Cefalosporina, Fluorquinolonas • Retirada de um triângulo do bordo cefálico na
Rinossinusite complicada cartilagem lateral inferior para afinamento
• Columela hanging: ptose de columela
• Óssea (osteomielite), intracraniana (meningite;
abscesso subdural, extradural ou cerebral; Pós-operatório
tromboflebite de seio cavernoso) ou orbitária • Alta no mesmo dia, indolor
(celulite, abscesso subperiósteo ou orbitário) • 24h de repouso
• Sinais de alerta: • Bandagem externa por 1 semana
o Piora após 72h do início do ATB • Sem exposição solar por 3 meses
o Edema e/ou eritema palpebral • Não usar óculos por 30-40 dias
o Cefaleia + irritabilidade • Edema por técnica cirúrgica
o Alterações visuais • Não há pontos na cartilagem
o Toxemia ou irritação meníngea
o Proptose EPISTAXE
RINOPLASTIA Origem do sangramento
• Nariz caucasiano: incisão interna (técnica fechada) • > 90% em septo nasal anterior (área de Kiesselbach)
→ pele mais fina, mais fácil de corrigir a ponta – ramo labial superior da artéria facial e ramos
nasal, mas os defeitos ficam mais evidentes terminais da artéria esfenopalatina e etmoidal
• Nariz negroide: incisão externa, enxerto → pele posterior
grossa, aumenta a complexidade da moldagem da • 10% em septo nasal posterior ou parede nasal
ponta nasal, mas menor probabilidade de aparecer lateral – ramo esfenopalatino da artéria maxilar →
defeito idosos
• Harmonização • Epistaxe é o sangramento que tem origem no nariz,
rinorragia é o sangramento que passa pelo nariz
Anatomia • Artérias de maior importância: esfenopalatina e
• Estrutura piramidal óssea, septo nasal, cornetos, etmoidal com seus ramos anterior e posterior
cartilagens (lateral inferior – ponta, lateral Etiologia
superior), válvulas do nariz (interna e externa)
• Trauma digital autoinduzido – crianças*
Contraindicações: coagulopatia, infecção, fratura • Trauma de mucosa por medicamentos tópicos
Técnica fechada ou endonasal (CTC, anti-histamínicos)
• Uso de drogas nasais
• Incisão intercartilaginosa e pré-septal: entre lateral
• Trauma em ossos ou septo
superior e inferior, até o septo
• Desumidificação da mucosa nasal (inverno)
• Descolamento do dorso do nariz
• Rinossinusite bacteriana
Ana Sturm (76) + Dani Vendramini (77)
• Neoplasia: epistaxe unilateral recorrente resistente • Colunar: jovem, meato médio
às medidas conservadoras → realizar RX • Invertido: invaginação para estroma, relação com
o Angiofibroma juvenil: sangramento carcinoma escamoso, recidiva, homens 50-60 anos.
importante e de difícil controle, em paciente Origina-se no septo nasal tem baixa malignidade –
masculino, criança ou adulto jovem. Não mais frequente na parede lateral
biopsiar! ✓ Provável etiologia: HPV
• Condições sistêmicas: hemofilias, telangectasias ✓ Parede lateral tem maior chance de malignizar
hemorrágicas (síndrome de Osler-Weber-Rendu), ✓ Obstrução unilateral, rinorreia, hiposmia,
coagulopatias, uso de anticoagulantes, AAS, HAS epistaxe, epífora
(controverso) ✓ Exames: videonasoscopia, TAC (capta
• Síndrome de Osler-Weber-Rendu ou Telangectasia contraste), RM (formato cerebriforme).
Hemorrágica Hereditária: displasia fibrovascular ✓ Tratamento cirúrgico
sistêmica que tem como defeito uma alteração da
Pólipos coanais
lâmina elástica e camada muscular da parede do
vaso sanguíneo, que os torna mais vulneráveis → o • Parede de seios da face (provável obstrução de
vaso fica mais endurecido e tem mais facilidade de glândula da mucosa)
romper e sangrar. Doença de transmissão • Antrocoanais (Killian), etmoidocoanais,
autossômica dominante (20% não tem HF). esfenocoanais
Diagnóstico seguindo critérios de Curaçao (≥ 3): • Criança ou adulto jovem
telangectasia em face, mãos, cavidade oral; • Obstrução nasal unilateral
epistaxe recorrente, malformação arteriovenosa • Exames: videonasoscopia, TAC
(MAV) visceral; histórico familiar → não cauterizar • Tratamento cirúrgico: Killian da parede do seio
vasos na suspeita da doença pelo sangramento maxilar
rebote!
Tumores de tecidos mesenquimais
Manejo
• Nasoangiofibroma juvenil:
• Garantir via aérea segura e estabilidade o Benigno, mas agressivo e vascularizado
hemodinâmica o Pode invadir a base do crânio
• História completa: HMF de distúrbios hemorrágicos o Masculino, 9-19 anos
• Exame físico: localização (anterior ou posterior) o Obstrução nasal unilateral, epistaxe
• Remoção de qualquer coágulo recorrente, proptose, amaurose
• Spray de anestésico + vasoconstritor (Neotutocaína o TAC: sinal de Hollman-Miller ou antral
1% e Oximetazolina) ou tampão de algodão o Tratamento cirúrgico
umedecido nessa solução Tumores esqueléticos
• Compressão da ponta nasal por 15 minutos
• Evitar engolir ou aspirar sangue • Cordoma:
• Caso refratário: cauterização (química quando não o Células embrionárias
há sangramento vigente ou galvânica na vigência do o Diplopia, obstrução nasal
sangramento), tamponamento nasal anterior por 1- o Tratamento cirúrgico
3 dias, tamponamento nasal posterior (artéria • Condroma:
esfenopalatina → pode usar sonda de Foley) o Cartilagem
• Falha das medidas conservadoras: ligadura o Difícil diferenciar maligno do benigno
cirúrgica, embolização • Osteoma:
• Complementar: antibióticos, analgésicos, sedativos o Lesão óssea propriamente dita
(se agitação), transfusão, oxigênio (se necessário) o Benigno, crescimento lento, silencioso,
assintomático
TUMORES NASAIS E NASOSSINUSAIS o Seios paranasais (+ frontal)
• Obstrução nasal e rinorreia o TAC: lesões hiperdensas (brilhosas)
• Classificação: epiteliais, tecidos moles, tumores o Tratamento cirúrgico se sinusite ou
ósseos, cartilagenosos deformidade estética
• Displasia fibrosa:
Papiloma nasossinual o Tumor ósseo fibroso
• Origem: Epitélio Scheneideriano o Lesão pseudoneoplásica, recidivante
• 2º tumor mais comum nasosinusal o Defeito congênito (criança e adolescente) em
• Evertido: vestíbulo nasal que um tecido fibroso substitui o osso
o Sexo feminino
Ana Sturm (76) + Dani Vendramini (77)
o Síndrome de McCune-Albright: forma • Imagem: RX na incidência de Waters* (naso-mento-
poliostótica, mancha cutânea placa), Caldwell (fronto-naso-placa), Hirtz
hiperpigmentada, sexo feminino na (zigomático), perfil. TC é padrão ouro para terço
puberdade médio e superior, axial, coronal*, sagital (côndilos
• Fibroma ossificante: da mandíbula e assoalho da órbita)
o Tumor ósseo fibroso • Cirurgia: esperar diminuir edema, avaliar a parte
o Mulher negra, 30-40 anos neurológica → operar em até 15 dias (7-10 em
o Forma monostótica adultos, 5-7 em crianças)
o Bom prognóstico, baixa recidiva o Fixação interna rígida – titânio (absorvível na
Tumores malignos criança), semirrígida (fio de aço) → não usar fios
de Kirschner
• Carcinoma epidermoide: homem, 60 anos, epistaxe o Enxertos ósseos da calota craniana, septo nasal
e obstrução nasal, lesão vegetante com invasão do para cartilagem
palato duro
• Estesioneuroblastoma: tumor de terminações do Fratura de ossos nasais
NC I. 30 anos, invade base do crânio, classificação • Mais frequente (perde pra punho e clavícula)
de Kadish • Dx: Dor – edema – desvio de eixo nasal – epistaxe –
TRAUMA FACIAL hematoma – crepitação – equimose periorbitária
• RX perfil, incidência de Waters
• Homens adultos jovens, acidente de trânsito • Tratamento: operar se comprometer respiração
• Reestabelecer função e estética Criança: cx + imobilização gessada 5-7 dias
• ATLS: VA em 4-5 minutos/IOT, risco de • Complicações: hematoma bilateral de septo nasal,
broncoaspiração, posição sentado ou semi-sentado drenagem de emergência; infecções e abscesso de
com cabeça fletida septo podem fazer trombose de seio cavernoso;
Trauma de partes moles meningite; laterorrinia
• Limpeza cirúrgica e fechamento imediato → ligar Fratura de mandíbula
vasos, sutura plano a plano, anastomos e nervos • Dor – edema – deformidade – mobilidade anormal
• NC VII: mímica – disfunção – crepitação – hematoma – paresias
• Evitar drenos em face, só se infecção (trigêmeo) – hálito fétido
• Vias lacrimais: pálpebra com sutura nos 3 planos, • Pesquisar fratura em côndilos
recanalizar via lacrimal com silicone. Úlcera de • RX panorâmico → incidência de Towne para
córnea se lesão do nervo zigomático. Resultado côndilos
pós-operatório 6-8 meses • Cirurgia: só se desvio → acesso externo se fratura
• Lábios: sutura nos 3 planos, retalhos. Se comissura, cominutiva ou periodontopatia
nova cirurgia após 6 meses → vacinação • Complicações: disoclusão – pseudoartrose –
• Cartilagem nariz e orelha: reconstruir 3 planos, anquilose de ATM – infecção/osteomielite
nylon incolor inabsorvível • Pode ser feita propositalmente para correção de
• CE: seio paranasal e glândula salivar não toleram. prognatismo
Palpar sempre e retirar. RX
Fraturas da maxila
Fraturas de face
• Classificação de Lefort: I (dentes), II (até etmoide,
• Diagnóstico precoce (palpação + imagem) → lâmina crivosa, fístula liquórica), III (solta face da
reduzir e fixar internamente base do crânio)
• Palpar órbitas, nariz, arco zigomático → realizar • Não assoar nariz, mastigar, deitar do lado fraturado
oclusão de maxila e mandíbula • Dor – edema – hematoma – disoclusão –
• Trauma de terço médio: fratura de maxila (abrir a hipoestesia – rinorragia – mobilidade – dificuldade
boca, tracionar pelos dentes), nariz, fístula de deglutição – enfisema subcutâneo – liquorragia
liquórica, sialorreia • TC é o melhor exame – RX e planigrafia
• Traumas frontais: nervo olfatório (envolto por • Donkey face (face alongada), equimose em olhos,
meninges, se romper pode fazer fístula liquórica, hemorragia subconjuntival, epistaxe
tem risco de meningite e penumoencéfalo) →
corrigir na criança (deformação com crescimento), Fraturas da órbita
mento + côndilo (não cresce mandíbula) • Tratar em até 15 dias, para evitar atrofia muscular
• Teto: frontal, asa menor do esfenoide
Ana Sturm (76) + Dani Vendramini (77)
• Parede lateral: zigomático, frontal, asa maior do • S. pyogenes – estreptolisina O e S, toxinas
esfenoide eritrogênicas (escarlatina)
• Assoalho: zigomático, maxila, palatino • Transmissão por saliva
• Parede medial: maxila, lacrimal, frontal, etmoide • Incubação: 4 dias
• Dor, edema de pálpebra, hematoma palpebral, • Dor de garganta, febre > 38°C, disfagia, LNM
equimose subconjuntival – alterações visuais – submandibular dolorida, hiperemia, edema de
diplopia – hipo/anestesia – contorno ósseo – mucosa, exsudato e criptas com pontos purulentos,
enoftalmia/proptose – ptose – lesão de vias petéquias em palato, adenite cervical
lacrimais • Exames:
• TC é o melhor exame – RX Waters, Caldwell, Hirtz o HMG: leucocitose com DNE e neutrofilia
• Cirurgia o Testes rápidos
• Fratura blow-out: assoalho e parede medial da o Teste direto Gen-Probe para S. pyogenes
órbita, mas com contorno íntegro → faz diplopia o Elevação da ASLO após uma semana
• Tratamento:
Fraturas do arco zigomático
o Sintomático
• Dificuldade de mobilização da mandíbula. Úlcera de o ATB: melhora sintomas, previne complicações
córnea (ramo zigomático) • Retorno às atividades após 48h de tratamento
• Jogador de futebol • Recaída: tratamento inadequado
• Redução • Recorrência
Fraturas craniofaciais • Complicações: FR, glomerulonefrite aguda,
escarlatina, bacteremia, endocardite, otite,
• Face e crânio meningite, abscesso periamigdaliano, pneumonia
• Mais comuns são (fronto) naso-etmoido-orbitárias
Faringotonsilites recorrentes
• Altera voz (diminui seios da face)
• Dor – edema – hematoma – equimose • Febre periódica, estomatite, faringite, adenite
subconjuntival – alterações visuais – diplopia – cervical
hipo/anestesia – alteração contorno – enoftalmia/ • A cada 8 semanas
proptose – motilidade olho – neurológico – • Genes NLRP3
liquorreia – ptose – anosmia – otorragia – paralisia • Tratamento:
facial – sinal de Battle o Amoxicilina, Amoxicilina + Clavulanato
• TC (sem contraste se olho pulsátil à palpação), RX o Amigdalectomia – 7 episódios/ano, 5 episódios
face e crânio em 2 anos ou 3 episódios em 3 anos
• Cirurgia: bicoronal, W-shaped (calvos) consecutivos
FARINGOTONSILITES Tonsilite crônica
• Anel linfático de Waldeyer: adenoides, amígdalas • Odinofagia > 3 meses + inflamação amígdala
tubárias, amígdalas palatinas e amígdalas linguais • Caseum, eritema peritonsilar, adenopatia cervical,
Virais hipertrofia ou atrofia, anaeróbios + grupo A
• Hipótese do biofilme
• Adenovírus, rinovírus, coronavírus, Influenza • Complicação supurativa: abscesso peritonsilar
• Quadro: febre, exsudato, mialgia, coriza, obstrução o Dor intensa unilateral, trismo, disfagia, febre,
nasal abaulamento unilateral
• Mononucleose infecciosa: o Drenagem e ATB
o EBV, CMV, toxoplasma, adenovírus, hepatite
Faringotonsilites específicas
o Mais jovem = menos severo
o Transmissão por saliva • Difteria:
o MEG, febre, dor de garganta o Crianças até 10 anos
o Exsudato branco amarelado, edema de úvula e o Dor de garganta leve, febre baixa, sinais de
palato toxemia, prostração, placas
o Adenopatia cervical posterior pseudomembranosas
o Espleno e/ou hepatomegalia o Tratamento: soro antidiftérico até o 3º dia.
o Diagnóstico: HMG (linfócitos atípicos), reação o Vacina para contactantes
de Paul-Bunnel-Davidson, IgG/IgM anti-VCA • Angina de Plaut-Vincent:
o Tratamento: hidratação, analgésico, repouso o Saprófitas
Bacterianas inespecíficas o Má higiene, desnutrição, mau estado dentário
Ana Sturm (76) + Dani Vendramini (77)
o Lesão ulceronecrótica unilateral com exsudato
pseudomembranoso fétido
Câncer de tonsilas
• Lesão ulceronecrótica unilateral
• Etilismo, tabagismo, HPV
Ana Sturm (76) + Dani Vendramini (77)
Você também pode gostar
- OTORRINO Dani VendraminiDocumento87 páginasOTORRINO Dani VendraminiDanielle Rodrigues VendraminiAinda não há avaliações
- Resumo de IVAS em PediatriaDocumento4 páginasResumo de IVAS em PediatriaVictória AndradeAinda não há avaliações
- PED - Infecções Respiratórias AgudasDocumento4 páginasPED - Infecções Respiratórias AgudasRafael Halfeld100% (1)
- IVASDocumento17 páginasIVASyuri.teixeiraAinda não há avaliações
- Apostila OtorrinoDocumento107 páginasApostila OtorrinomarcelaianhesAinda não há avaliações
- Aula ConjuntivaDocumento45 páginasAula ConjuntivaGabriel Pinto MalowaAinda não há avaliações
- Infeções RespiratóriasDocumento8 páginasInfeções RespiratóriasAna Teresa RochaAinda não há avaliações
- IVASDocumento43 páginasIVASclebersontavares20079671Ainda não há avaliações
- Afecções Do Sistema RespiratórioDocumento32 páginasAfecções Do Sistema RespiratórioKarine KerniskiAinda não há avaliações
- Infecções Do Trato Respiratório SuperiorDocumento14 páginasInfecções Do Trato Respiratório SuperiorJackson SilvaAinda não há avaliações
- 6 IvasDocumento8 páginas6 Ivasgaby VilarinhoAinda não há avaliações
- Doenc3a7as Exantemc3a1ticasDocumento6 páginasDoenc3a7as Exantemc3a1ticaselizfalcaoAinda não há avaliações
- Patologia Das Vias Aéreas AnterioresDocumento4 páginasPatologia Das Vias Aéreas Anterioresbrigadugourmet0Ainda não há avaliações
- Ivas, Rinofaringite Aguda, Otite MédiaDocumento60 páginasIvas, Rinofaringite Aguda, Otite MédiaJoamirSantanaAinda não há avaliações
- Infecções de Vias Aéreas SuperioresDocumento6 páginasInfecções de Vias Aéreas SuperioresMariana NolascoAinda não há avaliações
- Infecções Do Trato RespiratórioDocumento6 páginasInfecções Do Trato RespiratórioPAULO VINICIUS DOS SANTOS CHAGASAinda não há avaliações
- Contedos ExtrasDocumento29 páginasContedos ExtrasAna Paula Consentino FigueiredoAinda não há avaliações
- ITR PediatriaDocumento7 páginasITR PediatriaBeatriz Machado TorresAinda não há avaliações
- Clínica Médica de Pequenos AnimaisDocumento33 páginasClínica Médica de Pequenos AnimaisRenan MartinsAinda não há avaliações
- Tabela - IVASDocumento4 páginasTabela - IVASeduarda marquesAinda não há avaliações
- Patologia Das Vias Aéreas AnterioresDocumento4 páginasPatologia Das Vias Aéreas Anterioresbrigadugourmet0Ainda não há avaliações
- Doenas Respiratorias Na InfanciaDocumento50 páginasDoenas Respiratorias Na InfanciaFlavio Abrhao Delgado FarhatAinda não há avaliações
- Adenotonsilectomia PDFDocumento3 páginasAdenotonsilectomia PDFCaroline SlongoAinda não há avaliações
- Doenças Obstrutivas Das Vias AéreasDocumento28 páginasDoenças Obstrutivas Das Vias Aéreasfernanda ottAinda não há avaliações
- 1 - Leptospirose - NastaDocumento10 páginas1 - Leptospirose - NastaFelipe DanielAinda não há avaliações
- Cabeça e PescoçoDocumento9 páginasCabeça e PescoçoMara SoaresAinda não há avaliações
- Enfermedades ExantematicasDocumento30 páginasEnfermedades Exantematicasxavier alejandro velazquez hipolitoAinda não há avaliações
- Resumo Sobre Semiologia Cabeça e PescoçoDocumento4 páginasResumo Sobre Semiologia Cabeça e PescoçoAlexandre FeitosaAinda não há avaliações
- Módulo Orl: Dor de Garganta, Faringite, OMA e Otite Externa, Punção de Abscesso AmigdalianoDocumento21 páginasMódulo Orl: Dor de Garganta, Faringite, OMA e Otite Externa, Punção de Abscesso Amigdalianoqrwxkn7mxrAinda não há avaliações
- Resumo - Afecções Do Sistema RespiratórioDocumento5 páginasResumo - Afecções Do Sistema RespiratórioAna Flavia da FonsecaAinda não há avaliações
- Monitoria de Dermatologia 2 - CópiaDocumento54 páginasMonitoria de Dermatologia 2 - CópiaMauricio GouveiaAinda não há avaliações
- Obstrução Nasal - OtorrinoDocumento4 páginasObstrução Nasal - OtorrinoRuth TavresAinda não há avaliações
- Olho VermelhoDocumento4 páginasOlho VermelhoGiovanna FilardiAinda não há avaliações
- Infeccoes Das Vias Aereas SuperioresDocumento36 páginasInfeccoes Das Vias Aereas SuperioresAline CanavezAinda não há avaliações
- INFLUENZA - AnamneseDocumento8 páginasINFLUENZA - AnamnesegildaAinda não há avaliações
- EstafilococosDocumento83 páginasEstafilococosapi-3727946Ainda não há avaliações
- Doença ExantêmicasDocumento8 páginasDoença ExantêmicasPix de ThaynáAinda não há avaliações
- Dermatologia em MGF Dra. Maria RelvasDocumento101 páginasDermatologia em MGF Dra. Maria RelvasBeatriz RAinda não há avaliações
- ROTEIRO Aula 4Documento8 páginasROTEIRO Aula 4MarcelaAinda não há avaliações
- Doenças Da FaringeDocumento4 páginasDoenças Da FaringeDandara DiasAinda não há avaliações
- Doenas Respiratorias Na Infancia - PPTMDocumento50 páginasDoenas Respiratorias Na Infancia - PPTMFlavio Abrhao Delgado FarhatAinda não há avaliações
- Conferência - Doenças ExantemáticasDocumento9 páginasConferência - Doenças ExantemáticasMaria fernanda Fadel lacretaAinda não há avaliações
- CM2 - Micoses SuperficiaisDocumento10 páginasCM2 - Micoses SuperficiaisGuilherme FariaAinda não há avaliações
- IVASDocumento6 páginasIVASMarcel MarllonyAinda não há avaliações
- Sist. Respiratório - Prof ThiagoDocumento13 páginasSist. Respiratório - Prof ThiagoLeticia LeopoldoAinda não há avaliações
- Diagnóstico Diferencial: Doenças ExantemáticasDocumento44 páginasDiagnóstico Diferencial: Doenças ExantemáticasFernanda fmAinda não há avaliações
- Doenças Exantemáticas - MedQDocumento7 páginasDoenças Exantemáticas - MedQpetrucioAinda não há avaliações
- Tipos de OtiteDocumento3 páginasTipos de OtiteThiago SantiagoAinda não há avaliações
- ParasitosesDocumento65 páginasParasitosesJessica Alsone 1 MunguambeAinda não há avaliações
- Respiratório2023 UnivertixDocumento106 páginasRespiratório2023 UnivertixIsabel CristinaAinda não há avaliações
- Doenças de Pele Na Infância RevisadaDocumento81 páginasDoenças de Pele Na Infância Revisadamarcio thadeu assef gasparoniAinda não há avaliações
- Ectoscopia e Exame GeralDocumento7 páginasEctoscopia e Exame GeralJosé SantosAinda não há avaliações
- ConjuntivitisDocumento81 páginasConjuntivitisMarco Aurélio VisographAinda não há avaliações
- EAGS 2023 - Aula 04 - Infecções BacterianasDocumento64 páginasEAGS 2023 - Aula 04 - Infecções BacterianasTuyanneAinda não há avaliações
- Afecoes RespiratoriasDocumento77 páginasAfecoes RespiratoriasAna BatistaAinda não há avaliações
- Clínica de Grandes AnimaisDocumento7 páginasClínica de Grandes AnimaisCarla LemosAinda não há avaliações
- AULA 7 - Paralisia FacialDocumento33 páginasAULA 7 - Paralisia FacialpauloAinda não há avaliações
- Pedi AtriaDocumento40 páginasPedi AtriaVinicius Klein FigueiraAinda não há avaliações
- In FeccioDocumento147 páginasIn FeccioInês LopesAinda não há avaliações
- Casos Clinicos de Transtornos Do HumorDocumento3 páginasCasos Clinicos de Transtornos Do HumorAntonio Smith MullerAinda não há avaliações
- Importancia Da Agua No Laboratorio PDFDocumento7 páginasImportancia Da Agua No Laboratorio PDFWadson Leite BarbosaAinda não há avaliações
- Corrosão AtmosféricaDocumento55 páginasCorrosão AtmosféricaNicolas MamedeAinda não há avaliações
- Guiomar GabrielDocumento6 páginasGuiomar GabrielportesleaoAinda não há avaliações
- Sons Harmónicos e Sons Complexos - Aula de 6 de DezembroDocumento2 páginasSons Harmónicos e Sons Complexos - Aula de 6 de DezembroSonia CoelhoAinda não há avaliações
- Revista Makro 09 OnlineDocumento32 páginasRevista Makro 09 OnlineELI LEITEAinda não há avaliações
- Fiscalizações de Saúde e Segurança Do Trabalho e PenalidadesDocumento12 páginasFiscalizações de Saúde e Segurança Do Trabalho e PenalidadesFelipe GaiaAinda não há avaliações
- Cardápios para Dieta BHCGDocumento4 páginasCardápios para Dieta BHCGAlexandreBellaCruzAinda não há avaliações
- Gabarito Avaliação de Ciencias 5º Ano 2º Trimestre 2022Documento2 páginasGabarito Avaliação de Ciencias 5º Ano 2º Trimestre 2022Celedir Lacerdea de Melo Dias100% (2)
- Sobre o FerroxDocumento4 páginasSobre o FerroxViniciux CardosoAinda não há avaliações
- Avaliação Riscos MatrizDocumento15 páginasAvaliação Riscos MatrizSuzanaAinda não há avaliações
- TrabalhoDocumento6 páginasTrabalhoLucasBruxelAinda não há avaliações
- Abreviações e Siglas Utilizadas Na SaúdeDocumento9 páginasAbreviações e Siglas Utilizadas Na SaúdeLena OliveiraAinda não há avaliações
- Crioterapia1 1Documento5 páginasCrioterapia1 1Mirelly MirllysAinda não há avaliações
- APRENDIZAGEM Psicomotricidade e PsicopedagogiaDocumento3 páginasAPRENDIZAGEM Psicomotricidade e PsicopedagogiaanaelidianiAinda não há avaliações
- 7 Caderno de RevisãoDocumento96 páginas7 Caderno de RevisãoCristiano WilsonAinda não há avaliações
- Ficha de EmergenciaDocumento1 páginaFicha de EmergenciaalvinhobrAinda não há avaliações
- Princípios Gerais de PsicofarmacologiaDocumento28 páginasPrincípios Gerais de PsicofarmacologiaMariana MarinhoAinda não há avaliações
- Lista Exercícios Hidraulica SolosDocumento4 páginasLista Exercícios Hidraulica SolosGuilherme RamosAinda não há avaliações
- PCA - Brasal Refrigerantes FormosaDocumento8 páginasPCA - Brasal Refrigerantes FormosaAna CláudiaAinda não há avaliações
- Resumo de AntibióticosDocumento20 páginasResumo de AntibióticosLucianaAinda não há avaliações
- Aula PráTica 4 - Osmose e CicloseDocumento12 páginasAula PráTica 4 - Osmose e CicloseLEONARDO LOTTIAinda não há avaliações
- GinásticaDocumento6 páginasGinásticaDaniel BeltraoAinda não há avaliações
- 1° Exercício de Fixação - Semana 4 - Francis AlvarengaDocumento3 páginas1° Exercício de Fixação - Semana 4 - Francis AlvarengaRenatta RenattinhaAinda não há avaliações
- C04010005 - 003 - Ventilador Pulmonar - Vento Neo PlusDocumento230 páginasC04010005 - 003 - Ventilador Pulmonar - Vento Neo PlusVicente FerreiraAinda não há avaliações
- Análise Do Modelo de Gompertz No Crescimento de Tumores Sólidos e Inserção de Um Fator de TratamentoDocumento10 páginasAnálise Do Modelo de Gompertz No Crescimento de Tumores Sólidos e Inserção de Um Fator de TratamentoGraciela MarquesAinda não há avaliações
- Atraso Global Do Desenvolvimento NatflixDocumento15 páginasAtraso Global Do Desenvolvimento NatflixShirlene GonçalvesAinda não há avaliações
- Genes e Cromossomos Mapa Mental PDFDocumento1 páginaGenes e Cromossomos Mapa Mental PDFAna Clara FrotaAinda não há avaliações
- Saber e Uso de Plantas Medicinais em Marudá e Na APA AlgodoalMaiandeuaDocumento16 páginasSaber e Uso de Plantas Medicinais em Marudá e Na APA AlgodoalMaiandeuamarjoanAinda não há avaliações
- Fispq WynperoxyhcDocumento6 páginasFispq WynperoxyhcvanessaAinda não há avaliações
- E-TRAP: entrevista diagnóstica para transtornos de personalidadeNo EverandE-TRAP: entrevista diagnóstica para transtornos de personalidadeNota: 5 de 5 estrelas5/5 (3)
- Manual Prático de Técnica Operatória e Cirurgia ExperimentalNo EverandManual Prático de Técnica Operatória e Cirurgia ExperimentalNota: 5 de 5 estrelas5/5 (2)
- Reflexoterapia: Corpo integrado- saúde totalNo EverandReflexoterapia: Corpo integrado- saúde totalNota: 3.5 de 5 estrelas3.5/5 (5)
- TDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNo EverandTDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNota: 4.5 de 5 estrelas4.5/5 (8)
- S.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNo EverandS.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNota: 4.5 de 5 estrelas4.5/5 (11)
- Formas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNo EverandFormas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNota: 5 de 5 estrelas5/5 (2)
- Guia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNo EverandGuia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNota: 4 de 5 estrelas4/5 (15)
- Dieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNo EverandDieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNota: 5 de 5 estrelas5/5 (4)
- A Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemNo EverandA Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemAinda não há avaliações
- Psicopatologia e psicodinâmica na análise psicodramática: Volume IIINo EverandPsicopatologia e psicodinâmica na análise psicodramática: Volume IIIAinda não há avaliações
- Conexão mente corpo espírito: para o seu bem-estar - Uma cientista ousada avaliza a medicina alternativaNo EverandConexão mente corpo espírito: para o seu bem-estar - Uma cientista ousada avaliza a medicina alternativaNota: 5 de 5 estrelas5/5 (2)
- Guia Prático para Exame FísicoNo EverandGuia Prático para Exame FísicoNota: 5 de 5 estrelas5/5 (1)
- Práticas na Formação em Psicologia: Supervisão, Casos Clínicos e Atuações DiversasNo EverandPráticas na Formação em Psicologia: Supervisão, Casos Clínicos e Atuações DiversasNota: 5 de 5 estrelas5/5 (1)
- Coletânea de Temas da Clínica de Pequenos AnimaisNo EverandColetânea de Temas da Clínica de Pequenos AnimaisNota: 3.5 de 5 estrelas3.5/5 (2)
- Transtorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNo EverandTranstorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNota: 2.5 de 5 estrelas2.5/5 (3)
- Medicina integrativa: A cura pelo equilíbrioNo EverandMedicina integrativa: A cura pelo equilíbrioNota: 4.5 de 5 estrelas4.5/5 (7)
- Sobre Sensibilidades: Intolerâncias e Alergias Alimentares TardiasNo EverandSobre Sensibilidades: Intolerâncias e Alergias Alimentares TardiasNota: 4.5 de 5 estrelas4.5/5 (3)
- Psicodiagnóstico interventivo: Evolução de uma práticaNo EverandPsicodiagnóstico interventivo: Evolução de uma práticaAinda não há avaliações