Escolar Documentos
Profissional Documentos
Cultura Documentos
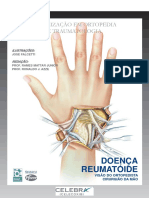
Artrite Reumatoide
Enviado por
Andréia Oliveira0 notas0% acharam este documento útil (0 voto)
3 visualizações3 páginasTítulo original
Artrite reumatoide
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
3 visualizações3 páginasArtrite Reumatoide
Enviado por
Andréia OliveiraDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 3
2- hipertrofia e hiperplasia da membrana sinovial:
Artrite Reumatoide limfocitos, plasmócitos e mastócitos;
É manifestação clínica e não diagnóstico; inflamatória neovascularização e edema
crônica, sistêmica de etiologia incerta. 3- formação de nódulos linfoides
Características 4- proliferação sinovial se estende para o espaço
→ quadro insidioso: 6 ou mais semanas articular
→ simétrica e aditiva: pequenas e grandes articulações - penetra no osso, por baixo da cartilagem articular
→ pode envolver outros sistemas e órgãos - recobre a cartilagem articular como pannus
→ todas as idades: 30 a 60 anos, principalmente • tecido de granulação vascular destrutivo
→ mulheres, principalmente - destruição da cartilagem articular
→ neovascularização na membrana sinovial • reabsorção direta do líquido sinovial
→ avanço da sinovite reumatoide 5- destruição da articulação
→ pannus: efeito destrutivo sobre a cartilagem - anquilose: cartilagem fundida
→ instabilidade articular, atrofia muscular por desuso Processo Autoimune
→ distensão dos ligamentos, tendões → neutrófilos, macrófagos e linfócitos são atraídos
e músculos
- neutrófilos e macrófagos fagocitam complexos
Etiologia imunes e liberam enzimas lisossomicas que podem
→ desconhecida destruir a cartilagem articular
- genética: HLA-DR • mais células inflamatórias são atraídas ⇒ progressão
- ambiente: tabagismo, sobrecarga, inflamatória
repetição, infecções • hiperplasia reativa de células sinoviais e tecidos sub
Fatores de Risco sinoviais
→ mulheres 70% • vasodilatação e ↑ do fluxo sanguíneo → calor e
→ adultos jovens: 20 a 50 anos hiperemia
→ tabagismo • ↑ permeabilidade capilar → edema
Patogênese Manifestações Clínicas
→ mecanismo autoimune, humoral e celular
(cronificação)
→ genética, fatores hormonais e hambientais
→ fatores de risco + genética (HLA-DR) = fatores
reumatoides + Anti-CCP = dano articular e
manifestações extraarticulares
→ imunidade celular: cronificação
→ altera: membrana sinovial, cartilagem articular,
cápsula e osso
- nódulos, lesões musculares, nervosas e
tendinosas
- células T auxiliares (CD4):
reconhecimento de peptídeos antigênicos 1- Articulares
- ativação de monócitos, macrófagos e outras → simétrico e poliarticular
• IL-1 , TNF e anticorpos (ig FR) → dor e rigidez pós repouso → > 1h
fator reumatoide → sinovite com desvio ulnar dos dedos
→ agente infeccioso (viral/ bacteriano) → limitação de movimentos: dor e fibrose → atrofia
inicia o processo em indivíduos muscular interóssea
geneticamente predispostos em condições → articulações interfalangianas proximais e metacarpais
favoráveis
- dedos com aparência fusiforme
- resposta imunológica dirigida
→ subluxação: deslocamento da articulação ⇒
- secrecão local de citocinas e fatores de crescimento desalinhamento das extremidades
• processo inflamatório crônico → instabilidade da articulação
→ genes do MHC expressos de forma não aleatória → incapacidade funcional
- locus DRB1 no HLA → HLA-DRB 1 - deformidade em botoeira: hiperflexão proximal
◦ formação de uma bolsa - dedo em pescoço de cisne: hiperflexão distal
reumatoide na molécula de HLA.
→ nódulos reumatoides: pior prognóstico
• afeta a resposta imune
→ joelho: acúmulo de edema junto à patela: abaulamento
Processo Celular
- valgo (knock-knee)
1- estímulo à proliferação de células sinoviais:
- instabilidade
vírus/bactéria
- cisto de Booker (área poplítea): alargamento da bolsa
sinovial
- atrofia grave do quadríceps - dor a palpação, calor
→ tornozelo - movimento reduzido
- ↓ flexão, extensão: dificuldade para deambular - cistos sinoviais: Boker
- subluxação 3- Laboratório
- hálux valgo → hemograma: anemia
- dedo em martelo → PCR e VHS
→ cervical: C1 e C2 → FR: 70 a 80% dos pacientes; sem especificidade
- mielopatia cervical por luxação atlanto-axial - manifestações extraarticulares
- pannus; desconforto - pior prognóstico
- cefaleia occipital, fraqueza muscular, dormência e → FAN: 30 a 50% dos pacientes
formigamento → anti-CCP: mais específico que FR
2- Extra-articulares - manifestações extra articulares
→ fadiga, fraqueza, anorexia, perda de peso e febre baixa - pior prognóstico
→ anemia: resistente ao tratamento com ferro *FR e anti-CCP tem a mesma sensibilidade
→ nódulos reumatóides: lesões granulomatosas ao redor 4- Imagem
de vasos sanguíneos: pior prognóstico → Rx: 1ª escolha
- sensíveis ou não; móveis ou imóveis; pequenos ou
grandes
→ vasculares:
- vasculite
- isquemia nas pregas ungueais e polpa digital
(manchas marrons)
- ulcerações em membros inferiores (maléolos)
- neuropatia
→ olhos
- nódulos esclerais
- descolamento de retina
- xeroftalmia: olhos secos: 20%
- episclerite: conjuntiva - subluxação metacarpo-plopitea-falangeana co
- esclerite ulnar do carpo
→ pulmonar: pior prognóstico Erosão óssea margina justa articular: doença
- pleurite, pericardite avançada; não é o mesmo que saca bocada
- derrame pleural: com baixa glicose, altas proteínas e Osteopenia periarticular: sinal hipodenso ao
DHL; células gigantes multinucleadas redor da articulação
- síndrome de Kaplan: múltiplos nódulos: obstrução ao Redução simétrica do espaço articular
fluxo aéreo → USG
→ neurológico
- SNC e SNP
- esplenomegalia e linfonodomegalia
Diagnóstico
Critérios
- poliartrite
- FR e Anti-CCP +
- sintomas 6 ou + semanas
- PCR e VHS elevados
1- anamnese:
→ duração dos sintomas
→ manifestações sistêmicas
→ rigidez
→ história familiar
2- Exame Físico 5- Biópsia
→ Inspeção → líquido sinovial
- inflamação nas articulações → proliferação sinovial Síndrome de de Felty
• edema - AR de longa data
- alteração anatômica - FR +
→ Palpação: squeeze test - neutropenia + esplenomegalia
- articulações macias, esponjosas → pannas - anemia
- trombocitopenia
Diagnóstico Diferencial
- hepatite B e C
- HIV, parvovirus e chinkungunha
- LES: sem desgaste articular
- síndrome de Jörgren
- artrite psoriática: paciente com psoríase; oligoartrite;
interfalange distal; dedo em salsicha (dactilite)
Excluir AR se:
- monoartrite: gota
- interfalangiana distal: artrite psoriática
- torácica, lombar e sacroilíaca
- início súbito: gota ou artrite séptica
- artrite migratória: febre reumatica
Tratamento: precoce
Janela de oportunidades
→ evitar ou reduzir a dor
→ ↓ edema e rigidez
→ maximizar a mobilidade
→ farmacológico
1ª fase:
- DMARD sintético (anti reumáticos)
• leflunomida
• hidroxicloroquina
• metotrexato (mais potente): 1ª escolha: 7,5 a
25mg/semana
• Adjuvante: AINE, corticoides
2ª fase
- DMARD biológico (Anti-TNF)
abaptacept
rituximabe
adalimumabe
- DMARD sintético
- Adjuvantes: AINES, corticoides
3ª fase
- trocar DMARD biológico por
- manter DMARD sintético
-> drogas sintomáticas
AINE 's: inibidores da dor
AAS: salicilatos: analgésicos e antiinflamatórios
Prednisona
corticosteroides: agem na cascata inflamatória
*associar no máximo 3 DMARDs sintéticos
→ não farmacológico
- controle de fatores modificáveis: tabagismo
Prognóstico
- melhora após avanços no diagnóstico precoce
tratamento guiado por metas
- tabagismo
- FR + alto
- erosões precoces
- alta contagem de articulações: causa de óbitos
Doenças cardiovasculares: principal causa
Infecções
Neoplasias proliferativas (linfoma)
Você também pode gostar
- Artrite ReumatoideDocumento3 páginasArtrite ReumatoideLeandro NascimentoAinda não há avaliações
- Artrite ReumatoideDocumento11 páginasArtrite ReumatoideJosé Carlos LippiAinda não há avaliações
- Tema 3 - Artrite ReumatóideDocumento56 páginasTema 3 - Artrite ReumatóideDaniela CarvalhoAinda não há avaliações
- C8659B52Documento6 páginasC8659B52Fernanda Eder FerreiraAinda não há avaliações
- Ar Les ElaDocumento6 páginasAr Les Elavitoriacarolina0512Ainda não há avaliações
- Doença Reumatoide - Fasciculo7Documento28 páginasDoença Reumatoide - Fasciculo7Luciene JokoskiAinda não há avaliações
- MeningiteDocumento10 páginasMeningiteMatheus de Carvalho LeiteAinda não há avaliações
- 5-Explicar Os Tipos de Úlceras de MmiiDocumento6 páginas5-Explicar Os Tipos de Úlceras de MmiiKarol CriscuoloAinda não há avaliações
- Resumos ReumatoDocumento3 páginasResumos ReumatoNathyelly da Costa PintoAinda não há avaliações
- Epidemiologia Quadro ClínicoDocumento1 páginaEpidemiologia Quadro ClínicoAlexandra CandidoAinda não há avaliações
- Dermato - Bruno - Psoríase 2022.2Documento66 páginasDermato - Bruno - Psoríase 2022.2Cláudia FélixAinda não há avaliações
- RM - Aula 13 - Sistema Musculo Esquelético - 30.05Documento5 páginasRM - Aula 13 - Sistema Musculo Esquelético - 30.05professorasindiAinda não há avaliações
- FRM - Aula 5 - Artrite ReumatóideDocumento69 páginasFRM - Aula 5 - Artrite ReumatóideposlabestresseAinda não há avaliações
- Congressinho LupusDocumento41 páginasCongressinho Lupusstephanie.marinhoAinda não há avaliações
- New EnglandDocumento29 páginasNew EnglandvmazzolaaAinda não há avaliações
- Artrite ReumatóideDocumento3 páginasArtrite ReumatóideClara CunhaAinda não há avaliações
- LUSDocumento2 páginasLUSGiovannaAinda não há avaliações
- Varizes de Membros Inferiores e DVC 3Documento31 páginasVarizes de Membros Inferiores e DVC 3Lucas BarbosaAinda não há avaliações
- Revisão Monitoria Patologia Uc19 p7 (S Lupus)Documento24 páginasRevisão Monitoria Patologia Uc19 p7 (S Lupus)jmlessa.consultoriaAinda não há avaliações
- 2-Identificar As Manifestações Clínicas Do PéDocumento7 páginas2-Identificar As Manifestações Clínicas Do PéKarol CriscuoloAinda não há avaliações
- Reumato - Aula IDocumento6 páginasReumato - Aula IIsabel CrivelattiAinda não há avaliações
- Infecções de Tecidos MolesDocumento115 páginasInfecções de Tecidos MolesDr. Brunno RosiqueAinda não há avaliações
- Clínica Médica 23 - ArtritesDocumento11 páginasClínica Médica 23 - ArtritesAlejandro Josue Zurita ChucaAinda não há avaliações
- Infecçoes CongênitasDocumento24 páginasInfecçoes Congênitas2kgysdzdz4Ainda não há avaliações
- Doenças Reumáticas e Tratamento Fisioterapêutico AplicadoDocumento40 páginasDoenças Reumáticas e Tratamento Fisioterapêutico AplicadoTonny LuizAinda não há avaliações
- Dermato - Bruno - Hanseníase 2022Documento49 páginasDermato - Bruno - Hanseníase 2022Cláudia FélixAinda não há avaliações
- Tema 2 - OsteoartriteDocumento55 páginasTema 2 - OsteoartriteDaniela CarvalhoAinda não há avaliações
- Doenças Prova JujuDocumento24 páginasDoenças Prova JujuGabi SáAinda não há avaliações
- Alterações Não Malignas e Malignas Da Série Bca PDFDocumento77 páginasAlterações Não Malignas e Malignas Da Série Bca PDFvannessa22Ainda não há avaliações
- Aula Glaucio VáriasDocumento101 páginasAula Glaucio Váriasmed unisul xxviAinda não há avaliações
- DupuytrenDocumento62 páginasDupuytrenOberdan RibeiroAinda não há avaliações
- Sistema Nervoso CentralDocumento35 páginasSistema Nervoso CentralFrancisco Moura AlvesAinda não há avaliações
- MENINGOCOCOSDocumento101 páginasMENINGOCOCOSBreno PontesAinda não há avaliações
- Linfedema, Linfangite e ErisipelaDocumento8 páginasLinfedema, Linfangite e ErisipelaAdriana Marques de AlmeidaAinda não há avaliações
- Diagnóstico Diferencial Das Artrites - Paulo LouzadaDocumento60 páginasDiagnóstico Diferencial Das Artrites - Paulo LouzadaPaulo Victor Amorim MarquesAinda não há avaliações
- Miningite CataporaDocumento40 páginasMiningite CataporaSimone SerraAinda não há avaliações
- ARTRITEDocumento8 páginasARTRITEThaiane BarcelosAinda não há avaliações
- Artrite Reumatoide MedcursoDocumento3 páginasArtrite Reumatoide Medcursocamila mendesAinda não há avaliações
- TendinopatiaDocumento6 páginasTendinopatiaMargarida FonsecaAinda não há avaliações
- Adenopatias - Mónica JerónimoDocumento41 páginasAdenopatias - Mónica JerónimoCarolina AlvarengaAinda não há avaliações
- Reumato 1Documento1 páginaReumato 1Catarina MichelsAinda não há avaliações
- Roteiro ArDocumento10 páginasRoteiro ArBeatriz carolineAinda não há avaliações
- Artrite Séptica e Sinovite Transitória 2019Documento111 páginasArtrite Séptica e Sinovite Transitória 2019Fun VideosBRAinda não há avaliações
- HanseníaseDocumento28 páginasHanseníaseRicardo BarcellosAinda não há avaliações
- Trauma Musculoesquelético - OdtDocumento6 páginasTrauma Musculoesquelético - OdtSabrina NunesAinda não há avaliações
- OsteoartriteDocumento5 páginasOsteoartriteClara CunhaAinda não há avaliações
- Patologia PeriapicalDocumento2 páginasPatologia PeriapicalyuriferrazrAinda não há avaliações
- Doenças VascularesDocumento126 páginasDoenças VascularesJefferson Campanha100% (2)
- Patologia Sistema NervosoDocumento11 páginasPatologia Sistema NervosoKellynhah88Ainda não há avaliações
- Reumato 2Documento2 páginasReumato 2Catarina MichelsAinda não há avaliações
- 22-02 Displasias Esqueléticas PDFDocumento49 páginas22-02 Displasias Esqueléticas PDFpauloAinda não há avaliações
- Cicatrização Resumo BrunnoDocumento4 páginasCicatrização Resumo BrunnoDr. Brunno RosiqueAinda não há avaliações
- Definição: Espondiloartrite AxialDocumento4 páginasDefinição: Espondiloartrite AxialGuilherme IancoskiAinda não há avaliações
- Cards Max 2007-2008Documento63 páginasCards Max 2007-2008Marcelo DinizAinda não há avaliações
- Esclerose Sistêmica (Esclerodermia)Documento23 páginasEsclerose Sistêmica (Esclerodermia)Murilo BertoAinda não há avaliações
- Inflamação - Parte 1Documento33 páginasInflamação - Parte 1Vitoria SilvaAinda não há avaliações
- Artrite Reumatoide: AnáliseDocumento9 páginasArtrite Reumatoide: AnáliseCaio MateusAinda não há avaliações
- Abordagem Do EdemaDocumento11 páginasAbordagem Do EdemaAna Beatriz PortelaAinda não há avaliações
- Artrites IdiopáticasDocumento7 páginasArtrites IdiopáticasDanilo MelloAinda não há avaliações
- PCC BiocelDocumento3 páginasPCC Biocelallisonassun10Ainda não há avaliações
- As Microcervejarias No Brasil Atual - Eduardo MarcussoDocumento171 páginasAs Microcervejarias No Brasil Atual - Eduardo MarcussoodairnettoAinda não há avaliações
- A Maturidade Na Perspectiva de Eclesiastes 12Documento37 páginasA Maturidade Na Perspectiva de Eclesiastes 12ÁudioVisual PIBItaqueraAinda não há avaliações
- ATUAL ECIVIL p17Documento130 páginasATUAL ECIVIL p17Teodol Equipamentos de PrecisãoAinda não há avaliações
- Desenvolvimento de Um Dispositivo Detector de Vazamento de Gás Utilizando Arduino Como Interface de AutomaçãoDocumento2 páginasDesenvolvimento de Um Dispositivo Detector de Vazamento de Gás Utilizando Arduino Como Interface de AutomaçãoLucas GodoiAinda não há avaliações
- O Guardador de Rebanhos IiDocumento2 páginasO Guardador de Rebanhos IiAna PaivaAinda não há avaliações
- A Tragédia Grega Na Poética SlidesDocumento26 páginasA Tragédia Grega Na Poética SlidesRafael CensonAinda não há avaliações
- Uchôa & Ramos (Ed) - Memórias Do ExilioDocumento335 páginasUchôa & Ramos (Ed) - Memórias Do ExilioArturioramaAinda não há avaliações
- Prova Pism 2020 Dia - 1 Módulo - Iii SaúdeDocumento20 páginasProva Pism 2020 Dia - 1 Módulo - Iii SaúdeGuilherme BaumgratzAinda não há avaliações
- Manual Técnico Aparelho de Anestesia Takaoka Sat 500Documento188 páginasManual Técnico Aparelho de Anestesia Takaoka Sat 500CENTRO OESTE100% (1)
- Ementa Curso Iluminação CênicaDocumento3 páginasEmenta Curso Iluminação CênicajouglaswiAinda não há avaliações
- Luiz Henrique Ceotto - Contribuição A Otimização Do Traçado de Cabos em Vigas Continuas ProtendidasDocumento213 páginasLuiz Henrique Ceotto - Contribuição A Otimização Do Traçado de Cabos em Vigas Continuas Protendidasmateus456Ainda não há avaliações
- Manual de Boas Práticas de FabricaçãoDocumento8 páginasManual de Boas Práticas de FabricaçãoAlex AlmeidaAinda não há avaliações
- To Accessories en - En.ptDocumento16 páginasTo Accessories en - En.ptthamirislopesAinda não há avaliações
- SRTV Televisao MonocromaticoDocumento14 páginasSRTV Televisao MonocromaticoBruno MozAinda não há avaliações
- Suicídio - Do Desalojamento Do Ser Ao Desertor de Si MesmoDocumento14 páginasSuicídio - Do Desalojamento Do Ser Ao Desertor de Si MesmoJoão Vitor Moreira MaiaAinda não há avaliações
- Questoes Revisao Histologia BasicaDocumento20 páginasQuestoes Revisao Histologia BasicaAlessandra IngridAinda não há avaliações
- Caderno Do AlfabetoDocumento32 páginasCaderno Do AlfabetoCleo AlvesAinda não há avaliações
- A Sua Maneira (Simplificada)Documento1 páginaA Sua Maneira (Simplificada)Giovany Pereira ValleAinda não há avaliações
- Medieval - IIDocumento199 páginasMedieval - IIDaniel RodrigueAinda não há avaliações
- Iracema - Adaptação Teatral (José de Alencar)Documento5 páginasIracema - Adaptação Teatral (José de Alencar)Zeca RolandAinda não há avaliações
- Salmo 91 o Escudo de Proteao de Deus Peggy Joyce R PDFDocumento284 páginasSalmo 91 o Escudo de Proteao de Deus Peggy Joyce R PDFdribeiro1Ainda não há avaliações
- Catalogo Tecnico-Ecoline 2.5 e SGT-Ed 05 Junho23 01 RD 1111Documento174 páginasCatalogo Tecnico-Ecoline 2.5 e SGT-Ed 05 Junho23 01 RD 1111vendasAinda não há avaliações
- Vida Saudável PDFDocumento4 páginasVida Saudável PDFKAUÃ GOMES DIASAinda não há avaliações
- Arquitectura de Computadores PDFDocumento99 páginasArquitectura de Computadores PDFpggsAinda não há avaliações
- Historia e Geografia de GoiasDocumento103 páginasHistoria e Geografia de GoiasMichel Merelles100% (2)
- BAUBEROT, Jean. A Favor de Uma Sociologia Intercultural e Histórica Da LaicidadeDocumento20 páginasBAUBEROT, Jean. A Favor de Uma Sociologia Intercultural e Histórica Da LaicidadePaulimDAinda não há avaliações
- Dezembro LaranjaDocumento7 páginasDezembro LaranjaLetíciaAinda não há avaliações
- Afasia de ConduçãoDocumento55 páginasAfasia de ConduçãopatriciasusckingAinda não há avaliações
- O Patrimônio Da Arquitetura Vernacular de Povos CaiçarasDocumento2 páginasO Patrimônio Da Arquitetura Vernacular de Povos CaiçarasLucas ViniciusAinda não há avaliações
- Heranças invisíveis do abandono afetivo: um estudo psicanalítico sobre as dimensões da experiência traumáticaNo EverandHeranças invisíveis do abandono afetivo: um estudo psicanalítico sobre as dimensões da experiência traumáticaNota: 3.5 de 5 estrelas3.5/5 (4)
- Acabando Com A Fome Emocional - Dicas e Estratégias Para Inibir a Fome EmocionalNo EverandAcabando Com A Fome Emocional - Dicas e Estratégias Para Inibir a Fome EmocionalNota: 5 de 5 estrelas5/5 (2)
- E-TRAP: entrevista diagnóstica para transtornos de personalidadeNo EverandE-TRAP: entrevista diagnóstica para transtornos de personalidadeNota: 5 de 5 estrelas5/5 (3)
- S.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNo EverandS.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNota: 4.5 de 5 estrelas4.5/5 (11)
- Reflexoterapia: Corpo integrado- saúde totalNo EverandReflexoterapia: Corpo integrado- saúde totalNota: 3.5 de 5 estrelas3.5/5 (5)
- Dieta Cetogênica: Seu Guia Completo E Definitivo Para Perder Peso Para IniciantesNo EverandDieta Cetogênica: Seu Guia Completo E Definitivo Para Perder Peso Para IniciantesNota: 5 de 5 estrelas5/5 (1)
- Práticas na Formação em Psicologia: Supervisão, Casos Clínicos e Atuações DiversasNo EverandPráticas na Formação em Psicologia: Supervisão, Casos Clínicos e Atuações DiversasNota: 5 de 5 estrelas5/5 (1)
- Do trauma encarnado à biopatia: a clínica bioenergética do sofrimento orgânicoNo EverandDo trauma encarnado à biopatia: a clínica bioenergética do sofrimento orgânicoNota: 5 de 5 estrelas5/5 (1)
- Fenômenos psicossomáticos: o manejo da transferênciaNo EverandFenômenos psicossomáticos: o manejo da transferênciaNota: 5 de 5 estrelas5/5 (3)
- 10 Induções hipnóticas para profissionaisNo Everand10 Induções hipnóticas para profissionaisNota: 4 de 5 estrelas4/5 (8)
- Transtorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNo EverandTranstorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNota: 2.5 de 5 estrelas2.5/5 (3)
- Psicodiagnóstico interventivo: Evolução de uma práticaNo EverandPsicodiagnóstico interventivo: Evolução de uma práticaAinda não há avaliações
- Dieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNo EverandDieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNota: 5 de 5 estrelas5/5 (4)
- Atividades Lúdicas em Hospitais PediátricosNo EverandAtividades Lúdicas em Hospitais PediátricosAinda não há avaliações
- Formas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNo EverandFormas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNota: 5 de 5 estrelas5/5 (2)
- Transtornos de ansiedade, estresse e depressões: Conhecer e tratarNo EverandTranstornos de ansiedade, estresse e depressões: Conhecer e tratarNota: 4.5 de 5 estrelas4.5/5 (3)
- Guia de Ervas Medicinais: Saúde, Longevidade, Inflamação, Ansiedade e Bem-EstarNo EverandGuia de Ervas Medicinais: Saúde, Longevidade, Inflamação, Ansiedade e Bem-EstarAinda não há avaliações
- Depressão no Cristão?: Quebrando paradigmas e propondo soluções à luz de textos bíblicos e da medicinaNo EverandDepressão no Cristão?: Quebrando paradigmas e propondo soluções à luz de textos bíblicos e da medicinaAinda não há avaliações
- Guia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNo EverandGuia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNota: 4 de 5 estrelas4/5 (15)
- Cromoterapia vol. II: Tratamento para mais de 100 doençasNo EverandCromoterapia vol. II: Tratamento para mais de 100 doençasNota: 5 de 5 estrelas5/5 (2)
- Óleos essenciais: Dicas úteis para tratar náuseas, dores musculares, infertilidade e outras condiçõesNo EverandÓleos essenciais: Dicas úteis para tratar náuseas, dores musculares, infertilidade e outras condiçõesNota: 5 de 5 estrelas5/5 (2)
- Coletânea de Temas da Clínica de Pequenos AnimaisNo EverandColetânea de Temas da Clínica de Pequenos AnimaisNota: 3.5 de 5 estrelas3.5/5 (2)