Escolar Documentos
Profissional Documentos
Cultura Documentos
ABDOMEN
Enviado por
Vanessa Oliveira0 notas0% acharam este documento útil (0 voto)
3 visualizações6 páginasDireitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
3 visualizações6 páginasABDOMEN
Enviado por
Vanessa OliveiraDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 6
1
UNIVERSIDADE FEDERAL DE SERGIPE
CAMPUS PROFESSOR ANTONIO GARCIA FILHO
CHECK LIST
DEPARTAMENTO DE ENFERMAGEM Nº 09
HABILIDADES E ATITUDES EM SAÚDE II
EXAME FÍSICO DO ABDÔMEN
MATERIAL QUANTIDADE
Álcool a 70% 5-10 ml
Algodão 03 bolas
Biombo 01 Unidade
Fita métrica 01 Unidade
Lanterna 01 Unidade
Luvas de procedimento. 01 Par
Lupa 01 Unidade
Régua 01 Unidade
Relógio 01 Unidade
PASSO A PASSO CONTEXTUALIZAÇÃO
1. Realizar acolhimento do paciente/família.
2. Verificar o prontuário.
3. Preparar material.
4. Lavar as mãos.
5. Dirigir-se até o paciente e realizar
apresentação pessoal.
6. Explicar o procedimento a ser realizado.
7. Fechar portas janelas e posicionar o biombo.
8. Realizar anamnese e investigar queixa
principal: investigar áreas dolorosas – Dor
abdominal: localização da dor, como e
quando a dor começou, a dor é constante ou
intermitente, quais as características da dor,
Está associada a menstruação, estresse,
medicamentos ou atividades; Presença de
azia eructação, distensão abdominal ou
indigestão.
9. Investigar alterações no apetite, alterações no
peso, presença de disfagia, intolerância
alimentar. Presença de Náusea ou êmese:
com qual frequência? Quanto é o debito?
Coloração ou aspecto? Tem dor? É
sanguinolento? Está associada à cólica,
diarreia, febre ou calafrios? Alimentos
ingeridos nas ultimas 24h?
10. Realizar anamnese e investigar história
pregressa: Perguntar se apresentou algum
problema gastrointestinal – úlcera, doença da
vesícula biliar, hepatite, icterícia, apendicite,
colite, hérnia? Cirurgias abdominais?
Complicações pós operatórias?
2
11. Realizar anamnese e investigar história
familiar. Alguém na família apresenta
história de doença abdominal, dor
epigástrica, náuseas, êmese, eructação,
cirurgias, hepatite, colite, úlcera, gastrite.
12. Realizar anamnese e investigar estilo de vida
– hábitos intestinais: Frequência das
evacuações? Qual a cor e consistência das
fezes, presença de diarreia ou constipação;
utilização de bebidas alcoólicas e tabagismo:
Utilização de medicamentos: quais
medicamentos está tomando, uso de laxantes,
antiácidos ou outros medicamentos.
13. Solicitar ao paciente para esvaziar a bexiga.
14. Calçar luvas.
15. Posicionar paciente em decúbito dorsal, com
a cabeça sobre o travesseiro, joelhos
dobrados ou sobre um travesseiro e os braços
paralelos ao tórax.
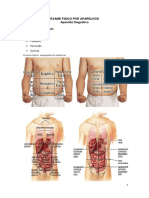
16. Localizar os nove quadrantes com os
respectivos órgãos: Hipocôndrio direito,
flanco direito, fossa ilíaca direito, epigástrico,
mesogástrico, hipogástrico, hipocôndrio
esquerdo, flanco esquerdo, fossa ilíaca
esquerda.
17. Dividiu o abdômen em quatro quadrantes:
17.1 Quadrante superior Direito: Fígado,
Vesícula biliar, Duodeno, Cabeça do pâncreas,
Rim suprarrenal direita, Parte do colón
transverso a ascendente.
17.2 Quadrante superior Esquerdo:
Estômago, Baço, Lobo esquerdo do fígado,
Corpo do pâncreas, Rim e suprarrenal esquerda,
Parte do colón transverso e descendente.
17.3 Quadrante inferior direito: ceco,
Apêndice, Ovário e trompas direito, Ureter
direito.
17.4 Quadrante inferior Esquerdo: Parte do
colón descendente, Cólon sigmoide, Ovário e
3
trompa esquerdo, Ureter esquerdo.
17.5Linha Média: Aorta, Útero (quando
aumentado), Bexiga (quando distendida).
18. Realizar inspeção Estática: Observar
simetria do abdômen.
18.1 Classificar abdômen quanto ao tipo:
plano, globoso, escavado, tábua, escafóide,
saliente e avental).
18.2 Observar abaulamentos ou retrações:
(hérnias: inguinais, femorais).
18.3 Avaliar pele e anexos incluindo: cor,
hidratação, cicatrizes, estrias, veias dilatadas,
erupções, cicatriz umbilical na linha média, é
invertido (sujidade e posição), sinais flogísticos,
nevos pigmentados
18.4 Analisar distribuição de pelos pubianos:
em triângulo invertido nas mulheres e em
losango nos homens (formato de diamante).
18.5 Observar turgência venosa.
19. Realizar inspeção dinâmica: Observar
Hérnias (importância da expiração e
expiração forçada); Respiração abdominal;
Movimentos peristálticos e Pulsações
(aortismo x dilatação aneurismática).
20. Nos casos de ascite, com a utilização da fita
métrica, mensurar a circunferência
abdominal.
21. Realizar sequência correta da ausculta
abdominal: início no colón ascendente,
colón transverso, colón descendente e
sigmoide. Identificou os RHA.
22. Realizar a percussão do abdome levemente
em todos os quadrantes, para avaliar a
distribuição do timpanismo e da macicez e
delinear especificamente o tamanho dos
órgãos abdominais, tais como o Estômago,
Intestino e Bexiga possuem som timpânico.
Fígado, Baço, Pâncreas, Rins e Bexiga
distendida possuem som maciço e curto.
Figura: Percussão abdominal Fonte:
Jarvis, 2012.
4
Figura: Punho percussão. Sensação dolorosa nos rins
Fonte: Barros, 2010
Figura: Percussão com a borda da mão. . Sensação
dolorosa nos rins
Fonte: Barros, 2010.
23. Realizar palpação superficial (com os
quatro primeiros dedos juntos, comprima a
pele em cerca de 1 cm, faça movimentos
rotatórios e suaves, deslizando os dedos e a
pele, em seguida levante os dedos e
movimente-os no sentido horário até o
próximo ponto do abdome). Identificar
sensibilidade, integridade anatômica, tensão
da parede abdominal.
Figura: Palpação com mãos espalmadas.
Fonte: Barros, 2010.
24. Realizar palpação profunda: identificar
tamanho, forma, consistência, mobilidade de
tecidos, massas incomuns, sensibilidade.
Deixa os pontos dolorosos para serem
avaliados por último.
5
25. Realizar palpação bimanual profunda:
com as mãos sobrepostas.
Figura: Palpação com mão sobrepondo a outra.
Fonte: Barros, 2010.
26. Realizar manobra de Lemos Torres:
Palpação bimanual do fígado.
27. Realizar técnica de Mathieu: Palpação do
fígado com as mãos em garra.
28. Realizar palpação profunda do baço: O
paciente deve ser posicionado em decúbito
dorsal ou DLE. O examinador posiciona-se
do lado direito realiza a palpação bimanual.
29. Realizar palpação da pulsação da aorta,
utilizando o polegar e indicador na região
superior do abdome, discretamente a
esquerda da linha media.
30. Realizar teste de iliopsoas: localizar região
dolorosa entre 12ª vértebra torácica até
trocanter menor do fêmur com a Flexão da
coxa sobre quadril.
31. Verificar o sinal de piparote ou teste da
onda líquida.
Figura: Percussão por piparote.
Fonte: Jarvis, 2012.
32. Verificar o sinal de Blumberg: Teste da
descompressão dolorosa – escolher um local
distante da área dolorosa e realize a palpação.
Com a mão em ângulo de 90º (perpendicular)
faça a compressão de forma lenta e profunda,
em seguida libere de forma rápida (paciente
irá apresentar dor intensa caso o resultado
seja negativo).
33. Verificar o sinal de Murphy: identifica
6
colecistite, solicite que respire
profundamente, teste positivo quando o
paciente relata dor e não consegue concluir a
respiração.
34. Recompor o paciente e a unidade.
35. Retirar as luvas, descartar em lixo apropriado
e comunicar os principais achados ao
paciente.
36. Realizar a higienização das mãos após o
procedimento.
37. Registrar no prontuário.
REFERÊNCIAS
BARROS, A. L. B. L et al. Anamnese e Exame Físico Avaliação diagnóstica de enfermagem no
adulto. Porto Alegre: Artmed, 2002.
JARVIS, C. Exame físico e avaliação em saúde. Rio de Janeiro: Elsevier, 2012.
PORTO, C.C. PORTO, A.L. (Ed.). Exame clínico: Porto & Porto. Rio de Janeiro: Guanabara Koogan,
2012. 522p.
SWARTZ, Mark H. Tratado de semiologia médica. 5ª ed. Rio de Janeiro: ELSEVIER, 2006.
REFERÊNCIAS COMPLEMENTARES
LYNN P. Manual de Habilidades de Enfermagem Clínica de Taylor. Porto Alegre: Artmed, 2012.
MARIA, V. L. R; MARTINS, I. PEIXOTO, M. S. P. Exame Clínico de Enfermagem no adulto. 1ª Ed.
São Paulo: Iátria, 2003.
POTTER PA, PERRY AG. Fundamentos de enfermagem. 7ed. Rio de Janeiro: Elsevier, 2009.
TIMBY BK. Conceitos e habilidades fundamentais no atendimento de enfermagem. 8ª edição. Porto
Alegre: Artmed, 2007.
Você também pode gostar
- Guia Prático para Exame FísicoNo EverandGuia Prático para Exame FísicoNota: 5 de 5 estrelas5/5 (1)
- Roteiro Exame Físico DigestórioDocumento2 páginasRoteiro Exame Físico DigestórioFlavia AlvesAinda não há avaliações
- Evolução Cefalo CaudalDocumento8 páginasEvolução Cefalo CaudalHaddy100% (2)
- Digestão e Anatomia Digestorio AnimaisDocumento59 páginasDigestão e Anatomia Digestorio AnimaisFlávio Moreno100% (2)
- Sinais Blumberg MurphyDocumento5 páginasSinais Blumberg MurphymanzuaAinda não há avaliações
- Exame Físico GeralDocumento15 páginasExame Físico Geralsartsicled100% (3)
- Roteiroexame Do AbdomeDocumento3 páginasRoteiroexame Do AbdomeLucasViniciusAinda não há avaliações
- Doenças Microbianas Do Sistema DigestórioDocumento38 páginasDoenças Microbianas Do Sistema DigestórioJuliana MaltaAinda não há avaliações
- SemioDocumento37 páginasSemiojessicaAinda não há avaliações
- A Importância de Uma Alimentação Equilibrada e SeguraDocumento9 páginasA Importância de Uma Alimentação Equilibrada e SeguraCrânius Em LousadaAinda não há avaliações
- Aula 14 - Exame Físico Do AbdomeDocumento36 páginasAula 14 - Exame Físico Do AbdomeHerberto UenoAinda não há avaliações
- Roteiro Exame Físico GenitourinárioDocumento2 páginasRoteiro Exame Físico Genitourináriogame jogosAinda não há avaliações
- MA - Vesicula BiliarDocumento15 páginasMA - Vesicula BiliarChristhyanne Dos Santos CarreiroAinda não há avaliações
- Enfermagem Exame Físico GeralDocumento35 páginasEnfermagem Exame Físico GeralIsabela MartiniAinda não há avaliações
- CIÊNCIAS - Teste - Sistemas DigestivosDocumento3 páginasCIÊNCIAS - Teste - Sistemas DigestivosGastão BianchiAinda não há avaliações
- Novas Variantes Da Colecistectomia Subtotal Laparoscópica em Tratamento Da Colecistite AgudaDocumento4 páginasNovas Variantes Da Colecistectomia Subtotal Laparoscópica em Tratamento Da Colecistite AgudaJonas De Oliveira MenescalAinda não há avaliações
- Exame Físico Do Ânus, Reto e PróstataDocumento3 páginasExame Físico Do Ânus, Reto e PróstataVanessa OliveiraAinda não há avaliações
- Exame Físico Do Aparelho LocomotorDocumento7 páginasExame Físico Do Aparelho LocomotorVanessa OliveiraAinda não há avaliações
- Roteiro Estudo Nutrição e EliminaçãoDocumento5 páginasRoteiro Estudo Nutrição e EliminaçãoIvânia R. CorrêaAinda não há avaliações
- Exame AbdomenDocumento19 páginasExame AbdomenAna Carolina RuizAinda não há avaliações
- Aula Anamnese e Exame FísicoDocumento45 páginasAula Anamnese e Exame FísicoSamuel NetoAinda não há avaliações
- Roteiro Prático - Exame Do Abdome PDFDocumento5 páginasRoteiro Prático - Exame Do Abdome PDFLaura EstevoAinda não há avaliações
- Exame Fà Sico Completo (Estágio)Documento7 páginasExame Fà Sico Completo (Estágio)Letícia LacerdaAinda não há avaliações
- Guia Examen Físico Del AbdomenDocumento16 páginasGuia Examen Físico Del Abdomenyuli andrea pinto pabaAinda não há avaliações
- Percussão, Palpação e Região LombarDocumento50 páginasPercussão, Palpação e Região LombarUbirajara MonteiroAinda não há avaliações
- Guia Examen Físico Del AbdomenDocumento20 páginasGuia Examen Físico Del Abdomenyuli andrea pinto pabaAinda não há avaliações
- Exame Físico Do Abdome - Zandre e CrisleneDocumento4 páginasExame Físico Do Abdome - Zandre e CrisleneAntonio Zandre Moreira LopesAinda não há avaliações
- Resumo de Semiologia Abdominal Inspeção, Palpação, Percussão e Mais! - Sanar Medicina PDFDocumento1 páginaResumo de Semiologia Abdominal Inspeção, Palpação, Percussão e Mais! - Sanar Medicina PDFAnderson Neco RochaAinda não há avaliações
- Semiologia e Semiotecnica Unidade IIDocumento11 páginasSemiologia e Semiotecnica Unidade IIKenya DouradoAinda não há avaliações
- Exame Físico Do AbdomeDocumento59 páginasExame Físico Do AbdomealbertolsmedeirosAinda não há avaliações
- Aula Gastrointestinal 2016Documento71 páginasAula Gastrointestinal 2016Gustavo DinizAinda não há avaliações
- Regiões Abdominais: Resumo de Semiologia Abdominal: Inspeção, Palpação, Percussão e Mais!Documento1 páginaRegiões Abdominais: Resumo de Semiologia Abdominal: Inspeção, Palpação, Percussão e Mais!Francisco DutraAinda não há avaliações
- Caso 07 - Internato de CirurgiaDocumento4 páginasCaso 07 - Internato de CirurgiaKayo MachadoAinda não há avaliações
- Semiologia IIDocumento2 páginasSemiologia IIAmanda LaviolaAinda não há avaliações
- SEMIOLOGIA MÉDICA II - EXAME FÍSICO (Maria Antônia)Documento6 páginasSEMIOLOGIA MÉDICA II - EXAME FÍSICO (Maria Antônia)Maria Fernanda RamosAinda não há avaliações
- Propedêutica Abdominal - Percussão e PalpaçãoDocumento6 páginasPropedêutica Abdominal - Percussão e PalpaçãoAylana MeloAinda não há avaliações
- Exame Físico - Sistema GastrointestinalDocumento11 páginasExame Físico - Sistema GastrointestinalKauan BernardoAinda não há avaliações
- Exame Físico Do Sistema GenitourinárioDocumento2 páginasExame Físico Do Sistema GenitourinárioPaulo EmilioAinda não há avaliações
- Resumo de Semiologia AbdominalDocumento66 páginasResumo de Semiologia AbdominalGlauber CarvalhoAinda não há avaliações
- Metodo Propedeutico Exame FisicoDocumento21 páginasMetodo Propedeutico Exame Fisicoyou tubeAinda não há avaliações
- Ebook Técnicas Básicas Do Exame Físico - Talitha AlencarDocumento24 páginasEbook Técnicas Básicas Do Exame Físico - Talitha AlencarRenneNicolau50% (2)
- Modelos de AnotaçãoDocumento7 páginasModelos de AnotaçãocontatodajessicaaraujoAinda não há avaliações
- Exame Fisico Do AbdomémDocumento19 páginasExame Fisico Do AbdomémEtiel VenturaAinda não há avaliações
- OSCE 1º AnoDocumento36 páginasOSCE 1º AnoTeles AugustoAinda não há avaliações
- Cheklist Sistema RenalDocumento2 páginasCheklist Sistema RenalCinthia VicenteAinda não há avaliações
- Sistema GastrointestinalDocumento3 páginasSistema GastrointestinalBeatriz TavaresAinda não há avaliações
- Semiologia AbdominalDocumento16 páginasSemiologia AbdominalMonise GuimarãesAinda não há avaliações
- Hernia Marlos BosiDocumento1 páginaHernia Marlos BosiWilliam GuimarãesAinda não há avaliações
- Exame Do AbdomeDocumento5 páginasExame Do AbdomeBárbara Lorena Santana DouradoAinda não há avaliações
- Termos Técnicos e Anotação Aplicados À Enfermagem Aula 3Documento5 páginasTermos Técnicos e Anotação Aplicados À Enfermagem Aula 3Kaua RodrigoAinda não há avaliações
- Exame NeurologicoDocumento7 páginasExame NeurologicoYan CastroAinda não há avaliações
- Semio PráticaDocumento2 páginasSemio PráticaMaria Fernanda RamosAinda não há avaliações
- Palpacao Do TóraxDocumento8 páginasPalpacao Do Tóraxmaria fernandaAinda não há avaliações
- Roteiro Exame Físico Do AbdomeDocumento2 páginasRoteiro Exame Físico Do AbdomeMarcos SoaresAinda não há avaliações
- OSCE SAÚDE DA MULHER I - Parte IDocumento8 páginasOSCE SAÚDE DA MULHER I - Parte IMarco Dimitrov RodriguesAinda não há avaliações
- Sistema HemolinfopoiéticoDocumento8 páginasSistema HemolinfopoiéticoEnnyo LucasAinda não há avaliações
- Técnicas Básicas Do Exame Físico PDFDocumento18 páginasTécnicas Básicas Do Exame Físico PDFKamila VargasAinda não há avaliações
- Exame FisicoDocumento14 páginasExame FisicoLeiliane S. Vieira0% (1)
- Exame Físico - Sistema CardiovascularDocumento7 páginasExame Físico - Sistema CardiovascularKauan BernardoAinda não há avaliações
- Roteiro Estudo Avaliação Oxigenação 2017Documento4 páginasRoteiro Estudo Avaliação Oxigenação 2017Ivânia R. CorrêaAinda não há avaliações
- Roteiro OSCE Ham 1 PeriodoDocumento28 páginasRoteiro OSCE Ham 1 PeriodobeatrizAinda não há avaliações
- Roteiro Exame OsteoarticularDocumento1 páginaRoteiro Exame OsteoarticularWylsonAzevedoAinda não há avaliações
- Checklist Cirurgia - Bertoldo - Editado e RevisadoDocumento51 páginasChecklist Cirurgia - Bertoldo - Editado e RevisadoPamelita Gutierrez PortelaAinda não há avaliações
- GINECOLOGIADocumento4 páginasGINECOLOGIABeatriz MussiAinda não há avaliações
- Semiologia GastrointestinalDocumento14 páginasSemiologia GastrointestinalMaria Vitória Mendes MeiraAinda não há avaliações
- Exame Físico Da Pele e FânerosDocumento3 páginasExame Físico Da Pele e FânerosVanessa OliveiraAinda não há avaliações
- Exame Físico Da Cabeça e PescoçoDocumento7 páginasExame Físico Da Cabeça e PescoçoVanessa OliveiraAinda não há avaliações
- Atividade Sobre Cromossomos - Vanessa T08Documento3 páginasAtividade Sobre Cromossomos - Vanessa T08Vanessa OliveiraAinda não há avaliações
- Artigo 4 - Guia de Vigilância em SaúdeDocumento1.128 páginasArtigo 4 - Guia de Vigilância em SaúdeCamila GuedesAinda não há avaliações
- Mapa Mental GenéticaDocumento1 páginaMapa Mental GenéticaVanessa OliveiraAinda não há avaliações
- Aula 13 Fisiologia Gastrintestinal Final Parte 1Documento35 páginasAula 13 Fisiologia Gastrintestinal Final Parte 1Jacy EJoão Correa100% (1)
- Gastrinoma - Caso ClinicoDocumento3 páginasGastrinoma - Caso ClinicoBruno CaldeiraAinda não há avaliações
- Documento Sem NomeDocumento4 páginasDocumento Sem NomeXavier MarcioAinda não há avaliações
- Sistema DigestivoDocumento9 páginasSistema Digestivorogerio Jose SobraAinda não há avaliações
- Função DigestivaDocumento13 páginasFunção Digestivaelisabetemcarvalho100% (3)
- Os Critérios Diagnosticos de Roma III para Os Disturbuios Gastrintestinais FuncionaisDocumento5 páginasOs Critérios Diagnosticos de Roma III para Os Disturbuios Gastrintestinais FuncionaisKauane VargasAinda não há avaliações
- EstômagoDocumento4 páginasEstômagoLeonorAinda não há avaliações
- Anatomia Do PancreasDocumento39 páginasAnatomia Do PancreasTiago MoreiraAinda não há avaliações
- Tecido ConjuntivoDocumento12 páginasTecido ConjuntivoTiago SabençaAinda não há avaliações
- Digestão de CarboidratosDocumento4 páginasDigestão de CarboidratosEdson BelvedereAinda não há avaliações
- Terminologia CirurgicaDocumento20 páginasTerminologia Cirurgicajohne_telecomAinda não há avaliações
- Doença Calculosa Da Vesícula e Vias Biliares PDFDocumento58 páginasDoença Calculosa Da Vesícula e Vias Biliares PDFJOAO LUCAS VITORINO PRAZERESAinda não há avaliações
- Ecografia HigadoDocumento40 páginasEcografia HigadoCarlos Andres Pérez Vinueza100% (1)
- Aula Cólica RoselmaDocumento42 páginasAula Cólica Roselmakr6ggnrn8cAinda não há avaliações
- Ficha Formativa #2Documento4 páginasFicha Formativa #2Filipe FerreiraAinda não há avaliações
- Resumo de Anatomia - Parede / Cavidade Abdominal e Aparelho DigestorioDocumento47 páginasResumo de Anatomia - Parede / Cavidade Abdominal e Aparelho DigestorioLuiz Felipe100% (17)
- Gastroenterologia Ambulatório DiiDocumento3 páginasGastroenterologia Ambulatório DiiThiago BezerraAinda não há avaliações
- Cirurgia Das Vias BiliaresDocumento9 páginasCirurgia Das Vias BiliaresYuri SoaresAinda não há avaliações
- Capítulo I ColostomiaDocumento23 páginasCapítulo I ColostomiaMario KapeAinda não há avaliações
- HARDTOPICS - ViabiliarDocumento2 páginasHARDTOPICS - ViabiliarBárbara AlencarAinda não há avaliações
- Estômago CinthiaDocumento59 páginasEstômago CinthiaWanniely KussAinda não há avaliações
- Sistema DigestórioDocumento2 páginasSistema DigestórioMirella Gomes Vilela AlvesAinda não há avaliações
- Novas Condutas em Colecistite AgudaDocumento8 páginasNovas Condutas em Colecistite AgudaBruna VallimAinda não há avaliações
- Bioquímica VeterináriaDocumento6 páginasBioquímica VeterináriaCanil Rina Suri AmaryllisAinda não há avaliações