0% acharam este documento útil (0 voto)
254 visualizações13 páginasSangramento e Aborto no Primeiro Trimestre
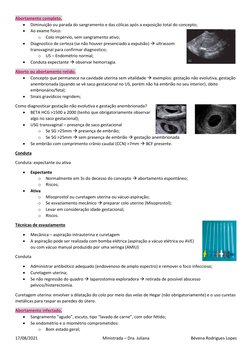
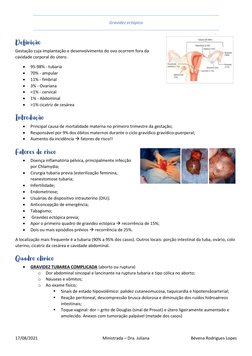
O documento discute vários tipos de abortamento, incluindo as causas, classificações, sinais e sintomas, e condutas terapêuticas. Aborda abortamento inevitável, incompleto, completo, retido e infectado, além de descrever técnicas de esvaziamento uterino como curetagem e uso de misoprostol.
Enviado por
kassiaDireitos autorais
© © All Rights Reserved
Levamos muito a sério os direitos de conteúdo. Se você suspeita que este conteúdo é seu, reivindique-o aqui.
Formatos disponíveis
Baixe no formato PDF, TXT ou leia on-line no Scribd
0% acharam este documento útil (0 voto)
254 visualizações13 páginasSangramento e Aborto no Primeiro Trimestre
O documento discute vários tipos de abortamento, incluindo as causas, classificações, sinais e sintomas, e condutas terapêuticas. Aborda abortamento inevitável, incompleto, completo, retido e infectado, além de descrever técnicas de esvaziamento uterino como curetagem e uso de misoprostol.
Enviado por
kassiaDireitos autorais
© © All Rights Reserved
Levamos muito a sério os direitos de conteúdo. Se você suspeita que este conteúdo é seu, reivindique-o aqui.
Formatos disponíveis
Baixe no formato PDF, TXT ou leia on-line no Scribd