Escolar Documentos
Profissional Documentos
Cultura Documentos
Problema 1 - Vulvovaginites e Doença Inflamatória Pélvica (DIP) - "Foi Por Pouco "
Enviado por
Nathalia Vasconcelos Barroso Todt Aragão0 notas0% acharam este documento útil (0 voto)
12 visualizações9 páginasTítulo original
Problema 1_ Vulvovaginites e Doença Inflamatória Pélvica (DIP) - “Foi por pouco…”
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
12 visualizações9 páginasProblema 1 - Vulvovaginites e Doença Inflamatória Pélvica (DIP) - "Foi Por Pouco "
Enviado por
Nathalia Vasconcelos Barroso Todt AragãoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 9
Problema 1: Vulvovaginites e Doença Inflamatória Pélvica (DIP)
“Foi por pouco…”
1. Compreender as vulvovaginites (tipos, → Manifestação usual das vulvovaginites
epidemiologia, fatores de risco, etiologia, → Secreção vulvovaginal em quantidade
fisiopatologia, quadro clínico): excessiva, com alterações das suas
○ Corrimento vaginal: características fisiológicas, causando
★ Manifestações clínica se secreção desconforto e sendo determinado por
vulvovaginal referida pela mulher diferentes agentes etiológicos
★ Pode ser normal ou excessiva ○ Incidência e epidemiologia:
★ A secreção normal se origina das glândulas ★ 25-50% das consultas dos ambulatórios de
regionais, do muco cervical e endometrial e do ginecologia são motivadas por corrimento
transudato vaginal vaginal
★ Fisiológico: ○ Fatores de Risco:
→ Não causa desconforto ★ Numero de relações sexuais
→ Não é causado por agentes patológicos ★ Práticas sexuais mais liberais
→ Mas quando este se fizer presente em ★ Troca frequente de parceiros
quantidade excessiva, mesmo que não ★ Uso de peça íntima inadequada
determinado por agente patogênico, pode ★ Duchas higiênicas
tornar-se incômodo e ser considerado anormal ★ Tipos de contraceptivos (DIU)
pela mulher ★ Coito desprotegido
→ pH entre 3,5-4,5 ○ Etiologia e Fisiopatologia:
→ Aspecto incolor ★ As causas fisiológicas são menos comuns,
→ Odor típico predominando as vulvovaginites infecciosas e
→ Consistência fluida à mucosa alérgicas que, além de causarem aumento da
→ Quantidade variável de acordo com a faixa secreção vaginal, alteram suas características
etária e a fase do ciclo menstrual e determinam diferentes manifestações
→ Aumenta durante a excitação sexual clínicas e, em geral, desconfortáveis
→ O estrogênio promove seu aumento durante ★ Os principais agentes infecciosos das
a fase proliferativa e ovulatória para facilitar o infecções vulvovaginais são: bactérias
processo de fecundação. Além disso, controla o (vaginose bacteriana), fungos e protozoários
pH vaginal, pois atua em conjunto com os (Trichomonas vaginalis)
lactobacilos nas células descamadas,
transformando glicogênio em ácido láctico. Ele a. Vaginose Bacteriana:
estimula o depósito de glicogênio nas células ○ Desequilíbrio da flora vaginal caracterizado pela
epiteliais vaginais, que posteriormente é substituição da flora microbiana saudável
degradado em glicose e ácido lático, por ação (Lactobacillus) por microbiota variável (B.
dos Lactobacillus anaeróbias e facultativas)
→ Lactobacilos: converte oxigênio em peróxido ○ Os patógenos anaeróbios com
de hidrogênio para ação bactericida, mas supercrescimento são: Prevotella spp,
permitindo a manutenção adequada da flora Peptostreptococcus spp, Gardnerella
vaginal não-patogênica, em condições normais Vaginalis, Mobiluncus spp e Mycoplasma
★ Patológico/Leucorréia: hominis.
○ Tem sido referida como a mais frequente ○ Candida Albicans é a mais prevalente
afecção do trato genital inferior feminino ★ Única com capacidade de dismorfismo (altera
○ Prevalência três vezes mais elevada em sua forma habitual para micélio, mais
mulheres inférteis do que em férteis e é invasiva)
associada a duas vezes o risco de abortamento
após fertilização in vitro.
○ Estudos demonstram associação da vaginose
bacteriana com salpingite e infertilidade de
causa tubária.
○ É uma afecção extremamente prevalente
○ Fatores de risco:
★ Raça negra
★ Duchas vaginais
○ Condições que alterem a concentração
★ Tabagismo
hormonal como gravidez e uso de
★ Menstruação
contraceptivos de alta dosagem facilitam a
★ Estresse crônico
proliferação dos fungos
★ Comportamentos sexuais (muitos parceiros
○ Quando o sistema imune não consegue inibir a
masculinos, sexo vaginal desprotegido, sexo
proliferação dos fungos, ocorre a passagem do
anal receptivo antes do sexo vaginal e sexo
estado saprófita para o patogênico, com
com parceiro não circuncisado)
consequente aparecimento de sinais e
○ Quadro Clínico:
sintomas.
★ Corrimento de intensidade variável
○ Fatores de Risco:
★ Odor vaginal fétido (odor de peixe/amoniacal)
★ Diabetes mellitus descompensada
→ Piora com intercurso sexual desprotegido e
★ Imunossupressão
durante a menstruação
★ Tabagismo
○ Conteúdo vaginal homogêneo, em quantidade
★ Distúrbios alimentares com excesso de
variável e com coloração coloração
ingestão de hidratos de carbono
geralmente esbranquiçada,
★ Hábitos de higiene ou vestuário inadequados
branco-acinzentada ou amarelada.
★ Estresse excessivos
★ Gravidez
○ Quadro Clínico:
★ Prurido
★ Corrimento geralmente esbranquiçado (leite
talhado)
★ Dor
★ Desconforto
○ Não é acompanhada de processo inflamatório ★ Disúria
★ Dispareunia
b. Candidíase Vulvovaginal: ★ Ao exame ginecológico: hiperemia vulvar,
○ A candida é uma levedura saprófita que habita edema e fissuras
tecidos e secreções do corpo e pode se tornar ★ Ao exame especular: hiperemia da mucosa
patogênica vaginal, conteúdo vaginal esbranquiçado
○ Pode ser encontrada em 20% das mulheres (espesso ou flocular, aderido ou não às
saudáveis assintomáticas paredes)
○ Facilita a aquisição/transmissão de outras ISTs ★ pH abaixo de 4.5
★ Teste das aminas (Whiff test) é negativo ○ Ao penetrar na vagina, o parasita cobre-se
○ Não complicada: com as proteínas do hospedeiro, o que permite
★ Episódios esporádicos ou infrequentes a evasão dos mecanismos de defesa locais
★ Intensidade leve ou moderada ○ No homem, infecta a uretra inferior, podendo
★ Agente etiológico provavelmente é a Candida atingir a próstata, vesícula seminal e epidídimo.
albicans ○ Na mulher, além da vagina e exocérvice, pode
★ Ocorre em mulheres não acometer a uretra, bexiga, glândulas de Skenne
imunocomprometidas. e Bartholin e endocérvix.
○ Complicada: ○ Quadro Clínico:
★ Candidíase recorrente ou severa ★ Corrimento profuso, amarelado ou
★ Espécies não albicans ou em mulheres com amarelo-esverdeado
diabetes ★ Ardor genital
★ Condições que comprometa o sistema ★ Sensação de queimação
imunológico ★ Disúria
★ < 3 episódios ao ano ★ Dispareunia
★ Exame ginecológico: hiperemia dos genitais
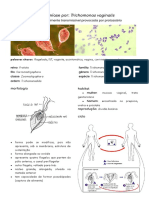
c. Tricomoníase: externos e presença de corrimento espesso,
○ Infecção sexualmente transmissível purulento, exteriorizando-se pela fenda vulvar
○ Aproximadamente um terço das mulheres ★ Exame especular:Aumento do conteúdo
infectadas são assintomáticas e a infecção vaginal, coloração amarelada, pequenas
pode persistir por meses ou anos bolhas
○ Os homens geralmente apresentam menos ★ As paredes vaginais e a ectocérvice
sintomas do que as mulheres, servindo como apresentam-se hiperemiada
vetores assintomáticos da infecção ○ Os sintomas acentuam-se no período
○ Deve adquirir nutrientes do meio externo para pós-menstrual devido à elevação do pH vaginal
sua sobrevivência e consegue isso fagocitando e à aquisição de ferro da hemoglobina pelo
fungos, vírus e bactérias como Micoplasmas, parasita, o que aumenta sua virulência.
Chlamydia trachomatis, Neisseria gonorrhoeae, ○ A medida do pH vaginal revela valores acima
transportando-os ao trato genital superior e de 4,5
facilitando, assim, o aparecimento de doença
inflamatória pélvica. 2. Conhecer o diagnóstico e tratamento das
○ É importante cofator na transmissão e vulvovaginites:
aquisição do HIV a. Vaginose Bacteriana:
○ Diagnóstico:
★ Amsel: necessita de 3 dos seguintes ítens
→ Corrimento vaginal branco-acinzentado
homogêneo aderente às paredes vaginais
→ pH vaginal maior que 4,5
→ Teste das aminas positivo
→ Presença de células-chave (células epiteliais
recobertas por cocobacilos Gram variáveis na
○ A resposta imune pode ser agressiva, com bacterioscopia)
inflamação da mucosa da vagina e exocérvice ★ Nugent:
em mulheres e da uretra em homens → Baseia-se em elementos avaliados na
bacterioscopia com coloração pelo método de
Gram, particularmente os morfotipos de
Lactobacillus, de Gardnerella vaginalis e de risco de complicações. Antes de uma
Mobiluncus sp. curetagem eletiva para aborto, pode-se
→ escore de 0 a 3 – padrão normal ministrar metronidazol oral profilático a todas
→ 4 a 6 – flora vaginal intermediária as pacientes ou apenas àquelas cujos testes
→ escore de 7 a 10 – vaginose bacteriana da secreção vaginal sejam positivos para
★ Outros testes incluem o AFFIRM VP III (Becton vaginose bacteriana.
Dickinson, Sparks, MD), que é um teste de ★ Recomendar abstinência de álcool durante 24
hibridização para altas concentrações de horas após o tratamento com
Gardnerella vaginalis, e o OSOM BV Blue test nitroimidazólicos (efeito dissulfiram) e
(Sekisui Diagnostics, Framingham, MA), que abstenção de atividade sexual ou o uso de
detecta a enzima sialidase ativada presente preservativos correta e consistentemente
no fluido vaginal de mulheres com VB durante o tratamento
★ Cultura para Gardnerella vaginalis não é ★ Lembrar que a clindamicina tem base oleosa
recomendada para o diagnóstico e pode enfraquecer preservativos e
○ Tratamento: diafragmas até cinco dias após o uso
★ Metronidazol ou clindamicina ★ Ainda, de acordo com o CDC, não se
★ Os seguintes tratamentos para vaginose recomenda o uso de duchas para aliviar os
bacteriana são igualmente eficazes: sintomas.
● Metronidazol oral, 500 mg duas vezes por ★ Recidivas ocorrem em mais de 30% dos casos,
dia, por 7 dias, ou 2 g, 1 vez aproximadamente três meses após o término
● Metronidazol gel a 0,75%, 5 g (um aplicador do tratamento.
cheio), por via intravaginal, uma vez ao dia, b. Candidíase:
durante 7 dias ○ Diagnóstico:
● Creme vaginal a 2% de clindamicina, uma ★ Presença de fungos
vez ao dia, por 7 dias ★ exame a fresco (sensibilidade em torno de
★ Metronidazol oral, 500 mg duas vezes/dia, por 7 50-60%)
dias, é o tratamento de escolha para ★ bacterioscopia com coloração pelo método
pacientes que não estão grávidas, mas, como de Gram e cultura em meios específicos, o
efeitos sistêmicos são possíveis com fármacos que permite a identificação do fungo, sua
orais, regimes tópicos são preferidos para espécie e eventual realização do
pacientes grávidas. Mulheres que fazem uso antifungigrama, recomendável nos casos
de clindamicina creme não podem usar recorrentes.
produtos com látex (p. ex., preservativos ou ★ > 4 episódios ao ano
diafragmas) para contracepção, pois o ○ Tratamento:
fármaco torna o látex menos resistente. ★ Para o tratamento e prevenção de novos
★ O secnidazol 2 g por via oral, dose única, é episódios, é importante a eliminação ou pelo
outra opção para o tratamento da vaginose menos o controle de fatores predisponentes
bacteriana.. Como é necessária apenas uma como diabetes mellitus descompensada,
dose, o secnidazol pode melhorar a adesão estados de imunossupressão, tabagismo,
das pacientes. distúrbios alimentares com excesso de
★ Não é necessário tratar os parceiros sexuais ingestão de hidratos de carbono, hábitos de
assintomáticos. higiene ou vestuário inadequados, estresse
★ Para casos de vaginite durante o 1º trimestre excessivo e outros fatores, se presentes
de gestação, deve-se usar metronidazol ★ Para tratamento da “candidíase não
vaginal em gel, embora o tratamento durante complicada”, podem ser utilizados antifúngicos
a gestação aparentemente não diminui o
por via vaginal, sob a forma de cremes, óvulos ★ Recomenda-se abstinência sexual durante o
ou comprimidos. tratamento
★ Para os episódios de candidíase “não ★ Importante lembrar que o(s) parceiro(s)
complicada”, os tratamentos em dose única sexuais devem ser referenciados para
ou de curta duração (um a três dias) tratamento, por tratar-se de infecção
costumam ser eficazes sexualmente transmissível.
★ O tratamento do parceiro sexual não é ★ Sempre que possível, são aconselháveis testes
recomendado nos episódios simples. Nos raros para outras infecções de transmissão sexual.
casos em que ocorre balanite (inflamação da ★ Devido à elevada taxa de reinfecção em
glande peniana com prurido ou irritação), mulheres, recomenda-se nova avaliação três
pode haver benefício no uso de antifúngicos meses após o término do tratamento.
tópicos para alívio sintomático. ★ Testes utilizando biologia molecular podem ser
★ O tratamento da “candidíase complicada” utilizados duas semanas após o tratamento.
requer a confirmação diagnóstica para a
identificação de eventuais cepas não albicans 3. Elucidar a DIPA (epidemiologia, etiologia, fatores
(Candida glabrata e outras, de difícil de risco, fisiopatologia, quadro clínico):
identificação à microscopia, sendo necessária ○ Doença Inflamatória Pélvica é um conjunto de
a cultura) processos inflamatórios da região pélvica
c. Trichomonas vaginalis: devido à propagação de microrganismos a
○ Diagnóstico: partir do colo do útero e da vagina para o
★ Bacterioscopia a fresco endométrio, tubas, peritônio e estruturas
★ Bacterioscopia com coloração de gram → adjacentes
maior sensibilidade e especificidade ○ Essa propagação ocorre de forma direta do
★ Recomenda-se a realização da cultura em colo para os órgãos superiores (via canalicular)
presença de sintomas, mas negatividade do
exame a fresco
★ O teste de amplificação de ácido nucleico
(NAAT) para detecção de T. vaginalis é
altamente sensível, detectando cinco vezes
mais o parasita do que o exame a fresco.
○ Tratamento:
★ Recomendado:
→ Metronidazol – 2g via oral em dose única OU
→ Tinidazol – 2g via oral em dose única. ○ Manifesta-se com um padrão clínico subagudo
★ Alternativo: e oligossintomático
→ Metronidazol – 500 mg via oral a cada 12 ○ Dor abdominal em intensidade variável é
horas durante sete dias sintoma obrigatório
★ Restrições ao consumo de álcool devem ser ○ É mais comum em mulheres jovens pelo fato de
observadas durante 24 horas após o uso de com maior frequência não incorporarem o
metronidazol e 72 horas após o uso de hábito de sexo seguro, têm maior chance de
tinidazol contrair agentes causais das cervicites, sendo
★ O tratamento com metronidazol gel por via esses os mais importantes para
vaginal não é recomendado, porque o desencadeamento da DIP.
medicamento não atinge níveis terapêuticos ○ É uma das mais importantes complicações
na uretra e glândulas de Skene e Bartholin. das infecções sexualmente transmissíveis (IST)
○ Complicações: pelviperitonite, ruptura de ★ A infecção superior ainda não foi instalada,
abscesso tubo-ovariano (ATO), infertilidade, mas há chance em torno de 20% a 30% de que
gravidez ectópica e dor pélvica crônica ocorra, sendo essa chance maior quanto
○ Principal agente: Chlamydia Trachomatis menor a idade da mulher
a. Fatores de Risco: ★ A importância de identificar essa fase se deve
○ Adolescência e Comportamento sexual à possibilidade de tratamento e prevenção da
○ 1 em cada 5 casos de DIP ocorre em menores DIP
de 19 anos ○ Após esse estádio, principalmente na época
○ Múltiplos parceiros menstrual ou pós-menstrual imediata, há
○ Sexo desprotegido ascensão desses agentes e passagem pelo
○ Adolescentes têm maior superfície passível de endométrio, ocasionando endometrite,
ser infectada habitualmente fugaz, e possibilidade de
○ História passada ou atual de IST sangramento discreto além da menstruação
○ Pessoas com infecção por clamídia, ou mesmo o prolongamento desta.
micoplasmas e/ou gonococo na cérvice uterina ○ Na ocasião da menstruação ou após, ocorre
têm maior chance de desenvolver essa modificação do muco cervical facilitando esse
infecção no trato genital superior processo.
○ Uso de DIU se a paciente for portadora de ○ Alguns justificam essa situação pelo fato de o
cervicite na época de inserção. sangue menstrual ser alcalino e também
b. Etiologia: propiciar um meio de cultura
○ Nos estudos iniciais de DIP, a Neisseria ○ Na sequência, os microrganismos que fazem
gonorrhoeae (gonococo) era o patógeno mais parte do meio ambiente vaginal também
comumente isolado. Entretanto, como a ascendem através da cervicite, via canalicular,
prevalência dessa doença sexualmente instalando-se na tuba uterina.
transmitida tem diminuído, de forma ○ Nesse local, com reação tecidual, se inicia a
correspondente sua importância como agente formação de conteúdo purulento, que pode se
causal de DIP também diminuiu desprender, passar através das fímbrias e
○ A Chlamydia trachomatis é atualmente o derramar no peritônio pélvico, ocasionando
patógeno mais comumente detectado em até pelviperitonite
60% das mulheres confirmadas com salpingite ○ Pelo fato de o acúmulo ser maior no fundo de
ou endometrite saco de Douglas, esse local se apresenta com
○ O Mycoplasma genitalium tem se mostrado de maior sensibilidade, desencadeando
grande importância em termos de crescente dispareunia e dor ao toque vaginal e,
frequência e resistência bacteriana aos sobretudo, no fundo de saco de Douglas
antibióticos usuais ○ Nesse tempo, alças intestinais e epíplon tendem
○ Gardnerella vaginalis, Bacteroides spp. e outros a bloquear o processo purulento, formando o
germes responsáveis por vaginoses, pode denominado “complexo tubo-ovariano”.
contribuir para o quadro ○ À medida que aumenta a viscosidade desse
○ Portanto, a DIP possui etiologia polimicrobiana, conteúdo, pode ocorrer a fusão das fímbrias
fato importante na definição do manejo tubárias, provocando aprisionamento de pus
terapêutico. dentro das tubas, denominado de piossalpinge.
c. Fisiopatologia: ○ Com esse conteúdo aprisionado, ocorrem
○ Estágio 0/Pré-DIP: temos os agentes implicados diminuição dos níveis de oxigênio e aumento
nas cervicites (principalmente a clamídia) gradativo na proliferação dos anaeróbios em
instalados no colo uterino detrimento dos aeróbios.
○ Esse conteúdo purulento pode se propagar d. Quadro Clínico:
para os ovários, constituindo, então, o ATO. ○ Dor abdominal ou pélvica: a dor habitualmente
○ Esse pode posteriormente ser esterilizado e não é severa, apresentando-se inicialmente
formar uma massa multicística com conteúdo como desconforto e eventualmente
citrino estéril, denominado de hidrossalpinge, progredindo, sendo com maior frequência
como forma de sequela do processo infeccioso bilateral
e inflamatório. ○ Febre, calafrios
○ Embora menos frequente, o conteúdo do ATO ○ Corrimento vaginal ou cervical, coceira ou odor
pode aumentar a tensão intra-abscesso e se ○ Sangramento vaginal: outra possibilidade é a
romper, podendo ocasionar um quadro grave presença de alterações do ciclo menstrual na
com grande derramamento de pus no forma de aumento ou prolongamento da
peritônio, choque séptico e até levar a óbito. menstruação, devido à endometrite fugaz.
○ Felizmente, casos letais associados diretamente Sangramento vaginal anormal de pouca
com a DIP são infrequentes. quantidade após a menstruação (spotting)
○ Em relação à dor, ela é desencadeada a partir também pode ocorrer e, embora seja comum
da entrada dos agentes na cavidade uterina, em usuárias de anticoncepcional de baixa
tornando-se maior quando o conteúdo dosagem, deve ser investigado, na suspeita de
purulento contamina a cavidade pélvica DIP
○ Dispareunia
○ Disúria
○ Dor lombar
○ Náusea e vômitos
○ Segundo dados do CDC, 60% dos casos se
apresentam na forma silenciosa e subclínica.
4. Entender o diagnóstico e tratamento da DIPA:
a. Diagnóstico:
○ O diagnóstico da DIP pode ser difícil devido à
ampla variação de sinais e sintomas, que
podem incluir desde sinais leves até dor
abdominal intensa.
○ O diagnóstico é baseado primeiramente na
0 Cervicites evolução clínica, devendo-se iniciar o
tratamento antes da confirmação laboratorial
1a Endometrite ou de imagem.
○ A DIP deve ser suspeitada, como diagnóstico
1b Salpingite sem peritonite
diferencial, principalmente em mulheres com
2 Salpingite com peritonite idade entre 15 e 44 anos com dor abdominal
baixa ou dor pélvica à mobilização da cérvice,
3 Piossalpinge/abscesso mesmo se os sintomas forem leves
tubo-ovariano ○ Nem a história clínica, nem exame físico ou
testes laboratoriais são sensíveis ou específicos
4a Abscesso tubo-ovariano roto
o suficiente para definir o diagnóstico com
4b Hidrossalpinge/hidrooforossalpinge certeza
○ Os exames laboratoriais podem ser normais
em pacientes com DIP, e para o diagnóstico
definitivo em alguns casos, pode ser necessário
exame laparoscópico
○ Diagnóstico diferencial:
★ Gravidez ectópica
★ Tumor, torção ou cisto ovariano
★ Aborto séptico incompleto
★ Endometriose, adenomiose, leiomioma uterino,
endometrioma roto;
○ Critérios específicos´:
★ Nefrolitíase, pielonefrite, cistite
★ USG endovaginal ou RM ou outro método de
★ Litíase urinária
imagem sugerindo a presença de ATO ou
★ Apendicite, síndrome do intestino irritável e
complexo tubo-ovariano (coleção diversa
outras doenças gastrointestinais
podendo conter alças intestinais, epíplon e/ou
○ Exames complementares:
conteúdo líquido em forma associada);
★ Hemograma completo que possa sugerir
★ Biópsia endometrial demonstrando a
presença de processo inflamatório
presença de endometrite;
(leucocitose e/ou bastonetose)
★ Laparoscopia demonstrando sinais sugestivos
★ Exames de urina tipo I e urocultura, para
de infecção tubária ou tuboperitoneal.
afastar infecção do trato urinário
b. Tratamento:
★ Provas bioquímicas inflamatórias (velocidade
○ Tem a finalidade de resolver o quadro
de hemossedimentação – VHS – e proteína C
infeccioso atual e prevenir as possíveis
reativa).
complicações futuras
★ Exame bacterioscópico para avaliar vaginose
○ Deve ser iniciado o mais precocemente
bacteriana;
possível, mesmo que o diagnóstico seja apenas
★ Identificação do agente preferencialmente
presumível
por provas de biologia molecular para
○ Orientações:
diagnóstico de clamídia e gonococo, bem
★ Individualizar o tratamento conforme
como por cultura para gonococo e, se
disponibilidade, custo e aceitação do
possível, com antibiograma e determinação
paciente.
de resistência;
★ Atentar para a presença de outras ISTs
★ Teste de gravidez, se essa não pode ser
associadas e rastrear outras infecções
excluída com certeza, principalmente para
★ Compreender que a contaminação nem
afastar gravidez ectópica;
sempre ocorreu recentemente, mas que o
★ Ultrassonografia transvaginal (USTV): método
parceiro atual é aconselhado a ser
de escolha para a avaliação inicial de dor
examinado, mesmo que ele não tenha queixas
pélvica
★ Orientar medidas gerais como repouso e
→ Espessamento da parede tubária maior que
hidratação, e que nos casos de condução
5 mm (100% de sensibilidade);
ambulatorial a temperatura seja aferida e a
→ Septos incompletos intratubários;
curva térmica seja anotada para análise ao
→ Sinal da roda dentada (corte transversal)
retorno.
(95% a 99% de especificidade);
★ Nos casos de associação com DIU, a remoção
→ Espessamento e líquido tubário;
ou permanência do dispositivo deverá ser
→ ATO
individualizada
★ Tomografia computadorizada da pelve
★ Nos casos de DIP leve ou moderada, o
★ Ressonância magnética (RM)
tratamento oral ou parenteral parece
★ Laparoscopia pode ser usada para confirmar
apresentar eficácia semelhante
o diagnóstico
○ Os esquemas de antibioticoterapia são → Melhora do quadro térmico (requisitar
considerados de forma empírica e devem ser aferição da temperatura na forma de quadro
de amplo espectro e instituídos precocemente. térmico ao mínimo a cada 6 horas);
Devem focar em cobrir aeróbios e anaeróbios → Melhora da dor evidenciada por meio da
participantes da flora vaginal que se palpação e toque vaginal;
encontram envolvidos no processo infeccioso e, → Melhora das provas inflamatórias
na mesma ocasião, ou posteriormente, atingir a (leucocitose, bastonetose, VHS e proteína C
clamídia, gonococo e micoplasmas. reativa), que devem ser realizadas a cada dois
○ Nos casos de ATO, idealmente devem fazer dias;
parte do esquema de antibióticos o → Ecografia demonstrando manutenção ou
metronidazol ou a clindamicina, sempre ausência de aumento das dimensões nos
iniciados em nível hospitalar endovenoso, com casos de ATO. Deverá ser realizada ao mínimo a
tempo mínimo de internamento de 24 horas. À cada dois dias.
medida que a paciente melhora e não ★ Em casos de não evidência de melhora,
apresenta quadro de temperatura elevada, o avaliar a necessidade de intervenção
esquema pode ser trocado para VO, a cirúrgica, sobretudo na possibilidade de
clindamicina (450 mg VO de 6 em 6 horas) ou o existência de foco de abscessos em outros
metronidazol (500 mg VO 12 em 12 horas), para locais abdominais
completar pelo menos 14 dias de tratamento,
com doxiciclina ou azitromicina.
○ Nos casos de abscesso que se estenda até o
fundo de saco vaginal ou mesmo abscesso em
fundo de saco de Douglas que se encontre
acoplado à cúpula vaginal em algumas
situações, opta-se por drenagem dele pela via
vaginal, com coleta de material para pesquisa
de agentes.
○ O procedimento de culdocentese (punção do
fundo de saco de Douglas) também pode ser
realizado em determinadas ocasiões como
auxiliar no diagnóstico.
○ Segmento:
★ Nos casos de tratamento ambulatorial,
acompanhar a paciente a cada dois dias e
instruí-la a retornar ao serviço a qualquer
tempo caso haja piora dos sintomas.
★ Nos casos de internamento, avaliar
clinicamente, duas vezes ao dia
★ Avaliar a resposta após 48 a 72 horas da
instituição da antibioticoterapia, sobretudo em
relação às queixas de dor e temperatura
★ A resposta ao tratamento deverá ser avaliada
por meio de:
→ Melhora do estado geral;
Você também pode gostar
- Aula VulvovaginitesDocumento31 páginasAula VulvovaginitesGabriela RegatieriAinda não há avaliações
- VulvovaginitesDocumento96 páginasVulvovaginitesDimas PiresAinda não há avaliações
- Corrimento VaginalDocumento3 páginasCorrimento VaginalIsabelaAinda não há avaliações
- VulvovaginitesDocumento31 páginasVulvovaginitesClara Cunha100% (1)
- ISTsDocumento6 páginasISTsIsabelaAinda não há avaliações
- Vera Slides 1Documento19 páginasVera Slides 1German SarmentoAinda não há avaliações
- Veraslides1 1Documento19 páginasVeraslides1 1German SarmentoAinda não há avaliações
- Corrimento vaginal: principais causas e tratamentoDocumento17 páginasCorrimento vaginal: principais causas e tratamentoLUDIMILA DE OLIVEIRAAinda não há avaliações
- 01 - Síndromes Sexualmente TransmissiveisDocumento7 páginas01 - Síndromes Sexualmente Transmissiveisyanamedeiros251014Ainda não há avaliações
- Infecção Por Gardnerella Ou Vaginite InespecíficaDocumento2 páginasInfecção Por Gardnerella Ou Vaginite InespecíficaDarlange AzevedoAinda não há avaliações
- Infecções em Ginecologia.18-10-20Documento121 páginasInfecções em Ginecologia.18-10-20Gabriel MoreiraAinda não há avaliações
- Farmacologia: SifilisDocumento4 páginasFarmacologia: SifilisGiovanna FerreiraAinda não há avaliações
- DoençasDocumento27 páginasDoençasDiana MelnychukAinda não há avaliações
- VULVOVAGINITESDocumento52 páginasVULVOVAGINITESrafaelpancanAinda não há avaliações
- Doenças inflamatórias pélvicas agudas e infecções genitaisDocumento88 páginasDoenças inflamatórias pélvicas agudas e infecções genitaisNai MaltaAinda não há avaliações
- Expo Gine (Autoguardado)Documento54 páginasExpo Gine (Autoguardado)FREDY FARAON RAMIREZ BAZANAinda não há avaliações
- IST Maior - CópiaDocumento57 páginasIST Maior - CópiamorenitamariapereiraAinda não há avaliações
- Corrimento VaginalDocumento4 páginasCorrimento VaginalPAULO VITOR KELMON SILVA DE OLIVEIRAAinda não há avaliações
- Ginecologia e Obstetrícia - ResumoDocumento12 páginasGinecologia e Obstetrícia - ResumoLuana NascimentoAinda não há avaliações
- Saúde Da MulherDocumento100 páginasSaúde Da MulherMariane BeckerAinda não há avaliações
- Tratamento e diagnóstico da Doença Inflamatória Pélvica (DIPDocumento19 páginasTratamento e diagnóstico da Doença Inflamatória Pélvica (DIPWellisongilAinda não há avaliações
- 2 - Flora Normal e Agentes PatogênicosDocumento6 páginas2 - Flora Normal e Agentes Patogênicos9vvzhn8krvAinda não há avaliações
- Trichomonas VaginalisDocumento2 páginasTrichomonas VaginalisAmanda GomesAinda não há avaliações
- Vaginose BacterianaDocumento3 páginasVaginose BacterianaIpurinã PedrosaAinda não há avaliações
- HigieneFemininaImportânciaDocumento30 páginasHigieneFemininaImportânciaBruno CostaAinda não há avaliações
- PatobegDocumento6 páginasPatobegLethicia Rodrigues ChavesAinda não há avaliações
- Aula 4 - ISTDocumento79 páginasAula 4 - ISTJúnior Eh SusanAinda não há avaliações
- VULVOVAGINITESDocumento6 páginasVULVOVAGINITESIvie AlbuquerqueAinda não há avaliações
- Corrimento vaginal, DST e DIP: principais causas e tratamentosDocumento61 páginasCorrimento vaginal, DST e DIP: principais causas e tratamentosAnonymous UmxvWIqIuAinda não há avaliações
- Corrimento Vaginal e CerviciteDocumento15 páginasCorrimento Vaginal e CerviciteDuduDantasAinda não há avaliações
- VULVOVAGINITESDocumento10 páginasVULVOVAGINITESJulio Maia Dos SantosAinda não há avaliações
- Ginecologia e ObstetriciaDocumento23 páginasGinecologia e ObstetriciaFenias BoaneAinda não há avaliações
- Aula 1. Apresentação Da Disc e Secreção Vaginal e Uretral2018.4Documento29 páginasAula 1. Apresentação Da Disc e Secreção Vaginal e Uretral2018.4Débora ComiottoAinda não há avaliações
- Corrimento VaginalDocumento14 páginasCorrimento Vaginalsainetecopy centerAinda não há avaliações
- VulvovaginitesDocumento2 páginasVulvovaginitesGabriella PachecoAinda não há avaliações
- Neisseria GonorrhoeaeDocumento9 páginasNeisseria GonorrhoeaeMarya Clara BarrosAinda não há avaliações
- Seminário Leucorréias - UNIRDocumento62 páginasSeminário Leucorréias - UNIRGabriela Toledo100% (1)
- Estrutura e fisiologia da vaginaDocumento8 páginasEstrutura e fisiologia da vaginaAna Júlia MachadoAinda não há avaliações
- Patologias BenignasDocumento10 páginasPatologias BenignasLethicia Rodrigues ChavesAinda não há avaliações
- Queixas de Saúde Das MulheresDocumento20 páginasQueixas de Saúde Das MulheresRomilla GomesAinda não há avaliações
- MED - Aula 2 - Síndromes de Transmissão SexualDocumento8 páginasMED - Aula 2 - Síndromes de Transmissão SexualvitoriamaiarnAinda não há avaliações
- Ginecologia 1 - DSTDocumento8 páginasGinecologia 1 - DSTAlejandro Josue Zurita ChucaAinda não há avaliações
- GIN 3 - Corrimento VaginalDocumento5 páginasGIN 3 - Corrimento VaginalGilberto DalmasoAinda não há avaliações
- Abordagem SindrômicaDocumento13 páginasAbordagem SindrômicaFlaahalmeeiidaAinda não há avaliações
- Doenças sexualmente transmissíveis: sintomas, transmissão e tratamentoDocumento57 páginasDoenças sexualmente transmissíveis: sintomas, transmissão e tratamentoDedilson_graciano100% (1)
- Rotinas Pos PartoDocumento22 páginasRotinas Pos PartoFlávia VasconcelosAinda não há avaliações
- (GINECO 1) Síndromes Sexualmente TransmissíveisDocumento9 páginas(GINECO 1) Síndromes Sexualmente TransmissíveisAmanda RodriguesAinda não há avaliações
- Higiene Feminina DSTDocumento59 páginasHigiene Feminina DSTCintia JackellyneAinda não há avaliações
- Aula 13 - Vulvovaginites, DipDocumento5 páginasAula 13 - Vulvovaginites, DipLaura barretoAinda não há avaliações
- Capítulo 22-Processos Inflamatórios Genitais: Diagnóstico e TratamentoDocumento9 páginasCapítulo 22-Processos Inflamatórios Genitais: Diagnóstico e Tratamentodeborah151Ainda não há avaliações
- Principais causas e sintomas de leucorreiasDocumento5 páginasPrincipais causas e sintomas de leucorreiasLeandro Vicente LauroAinda não há avaliações
- Vulvovaginites - HardworkDocumento2 páginasVulvovaginites - HardworkTurma A 2019.1 Med-FCMAinda não há avaliações
- Doencas Nao Sexualmente TransmissivelDocumento3 páginasDoencas Nao Sexualmente Transmissivelfeliaraujo16Ainda não há avaliações
- Corrimento Vaginal - Trabalho PetDocumento45 páginasCorrimento Vaginal - Trabalho Petaitac29100% (1)
- ISTs: Principais Infecções Sexualmente TransmissíveisDocumento28 páginasISTs: Principais Infecções Sexualmente TransmissíveisDebhora MartinsAinda não há avaliações
- Doenças sexualmente transmissíveisDocumento7 páginasDoenças sexualmente transmissíveisSawane BeatrizAinda não há avaliações
- GINECOLOGIA Vulvovaginites InfecciosasDocumento8 páginasGINECOLOGIA Vulvovaginites InfecciosasThiago SantiagoAinda não há avaliações
- Neoplasias colorretais: pólipos, adenomas e adenocarcinomaDocumento18 páginasNeoplasias colorretais: pólipos, adenomas e adenocarcinomaNathalia Vasconcelos Barroso Todt AragãoAinda não há avaliações
- Neoplasias Do Colo de ÚteroDocumento1 páginaNeoplasias Do Colo de ÚteroNathalia Vasconcelos Barroso Todt AragãoAinda não há avaliações
- Neoplasia de Colo de ÚteroDocumento1 páginaNeoplasia de Colo de ÚteroNathalia Vasconcelos Barroso Todt AragãoAinda não há avaliações
- Artigo 1Documento7 páginasArtigo 1Nathalia Vasconcelos Barroso Todt AragãoAinda não há avaliações
- Neuroblastomas Retroperitoniais: Revisão de Casuística e LiteraturaDocumento8 páginasNeuroblastomas Retroperitoniais: Revisão de Casuística e LiteraturaNathalia Vasconcelos Barroso Todt AragãoAinda não há avaliações
- Protocolo IST 2015Documento122 páginasProtocolo IST 2015pati_mendonca3491Ainda não há avaliações
- Perfil Lipídico 20.2Documento21 páginasPerfil Lipídico 20.2Nathalia Vasconcelos Barroso Todt AragãoAinda não há avaliações
- Endometriose 2021Documento16 páginasEndometriose 2021Nathalia Vasconcelos Barroso Todt AragãoAinda não há avaliações
- Manual de Diagnóstico e Tratamento de Acidentes Por Animais PeçonhentosDocumento112 páginasManual de Diagnóstico e Tratamento de Acidentes Por Animais PeçonhentosGlaydson LimaAinda não há avaliações
- Solution Incropera 7th Ed 1.53 CH 01Documento2 páginasSolution Incropera 7th Ed 1.53 CH 01MarianedePoli33% (3)
- Recreio #1092 - Out23Documento62 páginasRecreio #1092 - Out23SilverioAinda não há avaliações
- 500 TerapiasDocumento31 páginas500 TerapiasAlexandrina Vale100% (2)
- Paráfrase: entenda como reproduzir um textoDocumento7 páginasParáfrase: entenda como reproduzir um textocbarbetaAinda não há avaliações
- Confecção de Prótese Total MEDIATADocumento13 páginasConfecção de Prótese Total MEDIATAgabiirp10Ainda não há avaliações
- Conceitos de SoloDocumento6 páginasConceitos de SoloHeron ScarparoAinda não há avaliações
- ET-2402B-1101-BR - Manual Do MultímetroDocumento33 páginasET-2402B-1101-BR - Manual Do MultímetroLuiz de jesusAinda não há avaliações
- Pães e roscas natalinasDocumento13 páginasPães e roscas natalinasJuliana AmorimAinda não há avaliações
- Anéis de SegmentoDocumento6 páginasAnéis de Segmentoefraimxp03Ainda não há avaliações
- Dupla Lua indicadores de validação em famílias divorciadasDocumento170 páginasDupla Lua indicadores de validação em famílias divorciadasPaula MacielAinda não há avaliações
- Amostra Do Livro Do-InDocumento15 páginasAmostra Do Livro Do-InArlete100% (1)
- UN 3 - EC Avaliação Objetiva - Revisão Da TentativaDocumento4 páginasUN 3 - EC Avaliação Objetiva - Revisão Da TentativaEmmanuel CecchettoAinda não há avaliações
- Impactos Ambientais CemitérioDocumento22 páginasImpactos Ambientais CemitérioJoyce Tchmola100% (1)
- Ims 65 05 15Documento50 páginasIms 65 05 15marcio de rossiAinda não há avaliações
- Autoavaliação de Ansiedade STAIDocumento2 páginasAutoavaliação de Ansiedade STAIFrancisco RachinasAinda não há avaliações
- Testes psicológicos na seleção de funcionáriosDocumento5 páginasTestes psicológicos na seleção de funcionáriosFábio Panzer WeissAinda não há avaliações
- Risco Do Mau Uso Do Ar ComprimidoDocumento26 páginasRisco Do Mau Uso Do Ar ComprimidoMARCOS100% (1)
- Proposta Técnica Enel PDFDocumento9 páginasProposta Técnica Enel PDFMarcus Vinicius Ferreira MarquesAinda não há avaliações
- O Prazer É Todo Nosso - Lola BenvenuttiDocumento191 páginasO Prazer É Todo Nosso - Lola Benvenuttijeferson100% (1)
- Loctite 7255-BDocumento7 páginasLoctite 7255-BTiagohowpy RamosAinda não há avaliações
- Liberdade, Abre As Asas Sobre Nós: Leia em Sua Bíblia Gálatas 3.21-4.7Documento5 páginasLiberdade, Abre As Asas Sobre Nós: Leia em Sua Bíblia Gálatas 3.21-4.7Ronaldo Batista BertochiAinda não há avaliações
- Plano B - Relação de Produtos - ImpostômetroDocumento26 páginasPlano B - Relação de Produtos - ImpostômetroLuizAinda não há avaliações
- 002 - Loctite Superflex 585Documento8 páginas002 - Loctite Superflex 585Eletro BAinda não há avaliações
- Pates Maioneses e Molhos para SaladasDocumento37 páginasPates Maioneses e Molhos para SaladasRey MendesAinda não há avaliações
- 1-Treinamento QSB CM850Documento127 páginas1-Treinamento QSB CM850Renato portela100% (4)
- Toque humanização UTIDocumento8 páginasToque humanização UTIThiago ArtioliAinda não há avaliações
- 10 Dicas NutricionaisDocumento4 páginas10 Dicas NutricionaisDIEGO NAVARROAinda não há avaliações
- Proposta de Atividade Com o Filme Osmose JonesDocumento2 páginasProposta de Atividade Com o Filme Osmose JonesAdriana Miranda Oliveira80% (5)
- Laudo técnico elétrico inspeçãoDocumento5 páginasLaudo técnico elétrico inspeçãoMauricio Amauri CamargoAinda não há avaliações
- Orientação Nutricional para HipertensãoDocumento2 páginasOrientação Nutricional para HipertensãoKamile SoaresAinda não há avaliações
- Desbloqueie o poder da sua mente: Programe o seu subconsciente para se libertar das dores e inseguranças e transforme a sua vidaNo EverandDesbloqueie o poder da sua mente: Programe o seu subconsciente para se libertar das dores e inseguranças e transforme a sua vidaNota: 4.5 de 5 estrelas4.5/5 (225)
- Encantamentos, Rezas E BenzedurasNo EverandEncantamentos, Rezas E BenzedurasNota: 4.5 de 5 estrelas4.5/5 (10)
- 21 dias para curar sua vida: Amando a si mesmo trabalhando com o espelhoNo Everand21 dias para curar sua vida: Amando a si mesmo trabalhando com o espelhoNota: 4.5 de 5 estrelas4.5/5 (49)
- Uma viagem pelo cérebro: A via rápida para entender neurociência: 1ª edição revisada e atualizadaNo EverandUma viagem pelo cérebro: A via rápida para entender neurociência: 1ª edição revisada e atualizadaNota: 4 de 5 estrelas4/5 (13)
- Dieta Anti-inflamatória EstratégicaNo EverandDieta Anti-inflamatória EstratégicaNota: 5 de 5 estrelas5/5 (2)
- Detox de 10 dias: Como os sucos verdes limpam o seu organismo e emagrecemNo EverandDetox de 10 dias: Como os sucos verdes limpam o seu organismo e emagrecemNota: 2 de 5 estrelas2/5 (1)
- Reflexoterapia: Corpo integrado- saúde totalNo EverandReflexoterapia: Corpo integrado- saúde totalNota: 3.5 de 5 estrelas3.5/5 (5)
- O fim da ansiedade: O segredo bíblico para livrar-se das preocupaçõesNo EverandO fim da ansiedade: O segredo bíblico para livrar-se das preocupaçõesNota: 5 de 5 estrelas5/5 (16)
- Khromoesthétics - A Ciência Da Cor Aplicada A Imagem PessoalNo EverandKhromoesthétics - A Ciência Da Cor Aplicada A Imagem PessoalAinda não há avaliações
- E-TRAP: entrevista diagnóstica para transtornos de personalidadeNo EverandE-TRAP: entrevista diagnóstica para transtornos de personalidadeNota: 5 de 5 estrelas5/5 (3)
- Lua Vermelha: As Energias Criativas do Ciclo Menstrual como Fonte de Empoderamento Sexual. Espiritual e EmocionalNo EverandLua Vermelha: As Energias Criativas do Ciclo Menstrual como Fonte de Empoderamento Sexual. Espiritual e EmocionalNota: 4 de 5 estrelas4/5 (7)
- Compreender e acolher: transtorno do espectro autista na infância e adolescênciaNo EverandCompreender e acolher: transtorno do espectro autista na infância e adolescênciaNota: 5 de 5 estrelas5/5 (1)
- Manual Prático de Técnica Operatória e Cirurgia ExperimentalNo EverandManual Prático de Técnica Operatória e Cirurgia ExperimentalNota: 5 de 5 estrelas5/5 (2)
- TDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNo EverandTDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNota: 4.5 de 5 estrelas4.5/5 (8)
- Guia de Nutrição Funcional para a Prevenção da Síndrome MetabólicaNo EverandGuia de Nutrição Funcional para a Prevenção da Síndrome MetabólicaNota: 5 de 5 estrelas5/5 (2)
- A Cosmética das Ervas - Chás Capilares: Utilizando o poder das ervas para a saúde dos cabelosNo EverandA Cosmética das Ervas - Chás Capilares: Utilizando o poder das ervas para a saúde dos cabelosNota: 4.5 de 5 estrelas4.5/5 (2)