Escolar Documentos
Profissional Documentos
Cultura Documentos
LEUCORREIA
Enviado por
Leandro Vicente LauroDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
LEUCORREIA
Enviado por
Leandro Vicente LauroDireitos autorais:
Formatos disponíveis
DEFINIÇÃO
LEUCORREIAS
Candidíase vulvovaginal;
Tricomoníase.
LEUCO quer dizer branco e REIA quer dizer fluido Vaginose bacteriana;
(fluido branco). Esse termo não é adequado, pois nem
PRINCIPAIS CAUSAS
todas leucorreias é branca.
Desequilíbrio da flora vagina
É o aumento do floco vaginal popularmente chamado
Diminuição ou ausência de lactobacilos
de corrimento, podendo apresentara secreção vaginal
Aumento dos leucócitos
na cor amarela, esverdeada ou acinzentada.
Aumento de bactéria
É importante a diferenciação do que é considerado
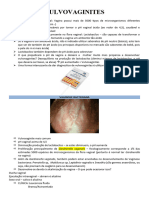
fluxo vaginal normal e patogênicos, o fluxo normal CANDIDÍASE VULVOVAGINAL
apresenta como transparente ou levemente INFECÇÃO: cândida albicans “maioria dos casos”,
esbranquiçado. (FUNGO).
CARACTERIZAR O CORRIMENTO QUEIXA PRINCIPAL: prurido
Corrimento vaginal normal: secreção é É comum após a menarca.
geralmente branca, transparente ou levemente
A cândida está presente no períneo e ânus, quando faz
esbranquiçada, sem odoro característicos.
o preventivo e vem cândida no resultado não significa
A secreção é proveniente das glândulas de Bartholin que ela tem candidíase (ela precisa apresentar
(localizada no vestíbulo da vagina) e Skene (para sintomas). Devido a presença dela no períneo e ânus
ureterais), da descamação das células vaginais e das ela pode ascender a vagina decorrente de má higiene
bactérias presentes na flora vaginal. ou pelo tipo de relação sexual.
Os lactobacilos são 85-95% dos microrganismos da QUADRO CLÍNICO
vagina o resto é de fungos e bactérias (primordial para
Prurido vulvar;
defesa, pois matem o PH vaginal entre 3,8 e 4,2),
Pode ter edema de vulva e vagina: quando ela
outras literaturas 3,5 – 4,5.
causa sintoma é porque tem alterações
inflamatórias: hiperemia da vagina, prurido,
edema, aumento da temperatura;
Secreção esbranquiçada, espessa, grumosa
com aspecto de (leite coalhado), aderente “as
paredes vaginas” ---algumas pacientes
descrevem como (papel higiene molhado).
Disuria final (escoriações)
PRINCIPAIS VULVOVAGINITES Dispareunia (dor no ato sexual)
Pode haver colpite difusa: inflamação da Lenços umedecidos;
vagina e do colo útero provocada por bactérias Duchas vaginais;(causa desequilíbrios
ou fungos e que leva ao surgimento de bacterianos);
corrimento vaginal branco leitosos. Depilar diariamente.
Mais comum no período pré-menstrual
PH da candidíase é normal TRICOMONÍASE
CAUSA: trichomonas vaginalis (PROTOZOÁRIO)
É menos frequente mais a única que é considerada
IST;
Não é uma infecção da vagina mais de todo trato
geniturinário.
Libera proteases para aderir às células do
epitélio vaginal: causa intensa reação
inflamatória local com proliferação de capilares
DIAGNÓSTICOS
subendoteliais e microhemorragis.
Exame a fresco KOH 10% ou corado ou cultura Incubação de 4 a 28 dias.
(ágar sabouraund) que é reservado para caso 25% das vulvovaginites.
de recidivas ou resistência ao tratamento. Localização: cérvice, vagina e uretra.
PH normal (≤ 4,5); Comete: vulva, vaginal e colo causando
Exame a fresco pode ser visualizado pseudo- cervico-vaginite.
hifas e esporos. Fagocita os lactobacilos; neste caso o PH e
O certo é fazer o teste do PH e visualizar a mais alcalino que o da candidíase (PH ≥ 5).
secreção no microscópico.
Sempre tratar o parceiro!
TRATAMENTO
QUADRO CLÍNICO
ORAL:
50% dos casos assintomáticos;
Fluconazol 150 mg Corrimento profuso, amarelo ou amarelo
Traconazol 200 mg 12/12h 1 por dia. -esverdeado e bolhoso com ou sem odor fétido
Cetoconazol 200 mg 12/12 h 5-7 dias: (DICA: as bolhas são grandes), diferentes das
utilizados em casos mais refratários. bolhas da Vaginose.
TÓPICO VAGINAL:
Miconazol (1º opção no SUS) por 7 dias.
OBS: em caso de candidíase severa o ideal é Nistatina
por 14 dias.
TRATAMENTO NA GESTAÇÃO
Antigamente não usava o antifúngico oral na gestação,
porque era considerado teratogênico.
Desconforto vaginal: prurido, disuria e
Utiliza o antifúngico tópico vaginal.
dispareunia.
A gravida tem todas as condições favoráveis para ter Piora no período menstrual ou após este ou na
candidíase de repetição, por isso é necessário utilizar gravidez.
um creme diferente todas as vezes. Muitos pacientes são diagnosticados no
preventivo.
Sempre tratar o parceiro, pois ele que está passando.
DIAGNÓSTICO
EVITAR FATORES DE RISCO:
Clínico e microscópico;
Calça jeans apertada, durante clima quente;
Trichomonas no exame a fresco de secreção
vaginal com SF 0,9%;
São organismo flagelados, ovoides e moveis
(pouco maiores que os leucócitos).
A tricomoníase também pode causar o “colo de
framboesa/morango “(cervicocolpite difusa e
multifocal). pode ser visto ao olho nu ou na colposcopia
COMO IDENTIFICAR A POSSÍVEL ETIOLOGIA DA :são microhemorragias.
SECREÇÃO?
Muito importante!! A tricomoníase pode alterar o
Observar a características da secreção pelo resultado do preventivo, se tem uma paciente que veio
exame ginecológico (exame especular). no resultado tricomoníase e ela apresenta uma
alteração de baixou grau, alto grau ou tem uma
alteração em células atípicas de significado
indeterminado: nunca interpretar esses achados como
alteração se a paciente tem tricomoníase.
Primeiro trata o paciente e depois repete a citologia
(depois de 2 meses)
TRATAMENTO
Alivio sintomático
Erradicar agente
Abstinência sexual
Tratar o parceiro: risco de reinfecção
Evitar ingestão de álcool (efeito antabuse) aversão que
a medicamentosa causa propositalmente quando o
paciente ingere bebida alcoólica após fazer uso da
medicação.
ORAL:
Metronidazol (preconizado pelo FDA)
2 g VO dose única (1º opção)
Se houver recorrência: 500 mg VO 12/12h, 5-7
dias
GESTAÇÃO
Durante a gestação, a tricomoníase foi relacionada
com desfecho desfavoráveis tanto para a gestante
quanto para o RN.
Podendo estra relacionada com a ruptura prematura de
membrana, parto pre maturo, endometrite puerperal,
RN de baixo peso, complicações perinatais.
A Vaginose só pode ser tratada nos casos sintomáticos
Gravida com diagnóstico de tricomoníase tratar
ou se a paciente tiver gravida ou se for ser submetida a
sempre.
algum procedimento cirúrgico.
Metronidazol 500 mg vo 12/12h por 7 dias.
Maior susceptibilidade a infecções virais (HPV,
Pode ser utilizado no 2º trimestre.
HIV).
As pacientes que estão no período puerperal tem que Produzem o odor característico (odor
suspender a amamentação durante o tratamento com amoniacal, peixe podre).
metronidazol. Piora após a relação sexual.
VAGINOSE BACTERINA QUADRO CLÍNICO
Mais frequente Secreção aquosa, esbranquiçada ou meia
acinzentada, odor fétido e bolhas pequenas;
A tricomoníase e a candidíase causam efeitos
inflamatórios: diferentes da Vaginose.
Ocasionado pelo desequilíbrio da flora vaginal:
lactobacilos diminuem bastantes e as bactérias
(principalmente) bacteroides sp(infecção poli
microbiana)
Patogenia relacionada a multiplicação a adesão as
células epiteliais das mucosas genitais.
RESUMINDO
DIAGNÓSTICOS
3 ou 4 características do CDC:
1. Aspecto de leucorreia (cremoso, homogêneo,
cinzento)
2. PH > 4,5
3. Teste as aminas positivas
4. Visualização de CLUE CELLS. REFERÊNCIAS
TRATAMENTO 1. Ministério da Saúde – Manual de controle das
doenças sexualmente transmissíveis, 2006.
Aliviar sintomas
2. CDC – 2006.
Evitar infecções :DIP
3. Ginecologia Ambulatorial Baseada em
Metronidazol oral ou tópico por 7 dias.
Evidências Científicas, Coopmed, 2ª edição,
Pacientes que fazem uso de anticoagulantes orais o 2008.
ideal é fazer metronidazol tópico ou clindamicina.
GESTAÇÃO
A Vaginose está relacionada com corioaamniotite,
trabalho de parto prematuro, endometrite, celulite pós-
parto, RN de baixo peso.
Escolha: metronidazol VO 250mg, 8/8h por 7
dias ou 500mg 12/12 por 7 dias
Pacientes alérgicos ao metronidazol: utilizar
clindamicina 2% por 7 dias via vaginal: no 1º
ou 3 º trimestre.
Você também pode gostar
- A Psicologia em Dialogo Com o SUS Spink Org PDFDocumento241 páginasA Psicologia em Dialogo Com o SUS Spink Org PDFBelanny Lopes100% (6)
- Cuidados de Saúde PrimáriosDocumento8 páginasCuidados de Saúde PrimáriosMarco Fernandes100% (5)
- Corrimento Vaginal e VulvovaginitesDocumento51 páginasCorrimento Vaginal e VulvovaginitesPaula de Lucca100% (1)
- Infeccoes Vaginais UFMGDocumento61 páginasInfeccoes Vaginais UFMGAnonymous UmxvWIqIuAinda não há avaliações
- Psicologia e Politicas Publicas Na Saude PDFDocumento440 páginasPsicologia e Politicas Publicas Na Saude PDFLuciana Melo100% (1)
- Vulvovaginite Cervicite DIP ITS HPVDocumento19 páginasVulvovaginite Cervicite DIP ITS HPVTati Pereira AmorAinda não há avaliações
- Corrimento VaginalDocumento3 páginasCorrimento VaginalIsabelaAinda não há avaliações
- DSTDocumento6 páginasDSTMarlon MaiaAinda não há avaliações
- ISTsDocumento6 páginasISTsIsabelaAinda não há avaliações
- Doencas Nao Sexualmente TransmissivelDocumento3 páginasDoencas Nao Sexualmente Transmissivelfeliaraujo16Ainda não há avaliações
- Aula CervicitesDocumento31 páginasAula Cervicitesbrennda bAinda não há avaliações
- Tabela Vulvovaginites e ISTsDocumento4 páginasTabela Vulvovaginites e ISTsFausto EmanuelAinda não há avaliações
- VulvovaginitesDocumento7 páginasVulvovaginitesVini RosaAinda não há avaliações
- VulvovaginitesDocumento30 páginasVulvovaginitesLeandro Pires100% (1)
- Seminário Leucorréias - UNIRDocumento62 páginasSeminário Leucorréias - UNIRGabriela Toledo100% (1)
- GINECOLOGIA Vulvovaginites InfecciosasDocumento8 páginasGINECOLOGIA Vulvovaginites InfecciosasThiago SantiagoAinda não há avaliações
- Corrimentos VaginaisDocumento2 páginasCorrimentos VaginaisSimCópia Hellon e LaízeAinda não há avaliações
- Corrimento VaginalDocumento4 páginasCorrimento VaginalPAULO VITOR KELMON SILVA DE OLIVEIRAAinda não há avaliações
- Vaginose e Uretrites (ALE MAUA)Documento26 páginasVaginose e Uretrites (ALE MAUA)Eduarda MontanoAinda não há avaliações
- Higiene Feminina+dstDocumento30 páginasHigiene Feminina+dstBruno CostaAinda não há avaliações
- Higiene Feminina DSTDocumento59 páginasHigiene Feminina DSTCintia JackellyneAinda não há avaliações
- Infecoes GinecologicasDocumento7 páginasInfecoes GinecologicasinesAinda não há avaliações
- Farmacologia: SifilisDocumento4 páginasFarmacologia: SifilisGiovanna FerreiraAinda não há avaliações
- Neisseria GonorrhoeaeDocumento9 páginasNeisseria GonorrhoeaeMarya Clara BarrosAinda não há avaliações
- CitologiaDocumento8 páginasCitologiaAna Júlia MachadoAinda não há avaliações
- VULVOVAGINITESDocumento6 páginasVULVOVAGINITESIvie AlbuquerqueAinda não há avaliações
- Aula VulvovaginitesDocumento31 páginasAula VulvovaginitesGabriela RegatieriAinda não há avaliações
- VULVOVAGINITESDocumento6 páginasVULVOVAGINITES106218Ainda não há avaliações
- VulvovaginitesDocumento5 páginasVulvovaginitesguilhermechiminelliAinda não há avaliações
- #008 - Conduta Nutricional Na Candidíase de RepetiçãoDocumento55 páginas#008 - Conduta Nutricional Na Candidíase de RepetiçãoSelecionados ShopAinda não há avaliações
- VulvovaginitesDocumento17 páginasVulvovaginitesLUDIMILA DE OLIVEIRAAinda não há avaliações
- Doencas Sexualmente TransmissiveisDocumento8 páginasDoencas Sexualmente Transmissiveisfeliaraujo16Ainda não há avaliações
- PatobegDocumento6 páginasPatobegLethicia Rodrigues ChavesAinda não há avaliações
- ISTsDocumento7 páginasISTsIvna MonteiroAinda não há avaliações
- 2 - Flora Normal e Agentes PatogênicosDocumento6 páginas2 - Flora Normal e Agentes Patogênicos9vvzhn8krvAinda não há avaliações
- MED - Aula 2 - Síndromes de Transmissão SexualDocumento8 páginasMED - Aula 2 - Síndromes de Transmissão SexualvitoriamaiarnAinda não há avaliações
- Vulvovaginites e CervicitesDocumento40 páginasVulvovaginites e CervicitesMonica SilveiraAinda não há avaliações
- VulvovaginitesDocumento11 páginasVulvovaginitesGiovanna Freitas FerreiraAinda não há avaliações
- Expo Gine (Autoguardado)Documento54 páginasExpo Gine (Autoguardado)FREDY FARAON RAMIREZ BAZANAinda não há avaliações
- Vulvovaginites - HardworkDocumento2 páginasVulvovaginites - HardworkTurma A 2019.1 Med-FCMAinda não há avaliações
- 04.leucorreias - IandoraDocumento56 páginas04.leucorreias - IandoraDani SilvaAinda não há avaliações
- GIN 3 - Corrimento VaginalDocumento5 páginasGIN 3 - Corrimento VaginalGilberto DalmasoAinda não há avaliações
- Corrimento Vaginal - Trabalho PetDocumento45 páginasCorrimento Vaginal - Trabalho Petaitac29100% (1)
- Micose GenitalDocumento2 páginasMicose GenitalalissoncapilleAinda não há avaliações
- Caso Clinico e AulaDocumento31 páginasCaso Clinico e AulaCarol Moreira100% (3)
- Faculdades Integradas IpirangaDocumento18 páginasFaculdades Integradas IpirangaPaulo VicthorAinda não há avaliações
- DST Anatomia PatologicaDocumento57 páginasDST Anatomia PatologicaDedilson_graciano100% (1)
- Infecções Trato Genital E EndometrioseDocumento7 páginasInfecções Trato Genital E EndometrioseLaylaphgvhotmail.com LaylahilalAinda não há avaliações
- TABELA Gineco (DST, Dip, Ciclo..)Documento10 páginasTABELA Gineco (DST, Dip, Ciclo..)dasmigasmedcursoAinda não há avaliações
- Corrimento VaginalDocumento14 páginasCorrimento Vaginalsainetecopy centerAinda não há avaliações
- Infecções Genitais (Vulvovaginites, Cervicites, DIPA, HPV e Úlceras)Documento88 páginasInfecções Genitais (Vulvovaginites, Cervicites, DIPA, HPV e Úlceras)Nai MaltaAinda não há avaliações
- Corrimento, Leucorreia, DSTDocumento9 páginasCorrimento, Leucorreia, DSTVini RosaAinda não há avaliações
- VulvovaginitesDocumento2 páginasVulvovaginitesGabriella PachecoAinda não há avaliações
- Problema 1 - Vulvovaginites e Doença Inflamatória Pélvica (DIP) - "Foi Por Pouco "Documento9 páginasProblema 1 - Vulvovaginites e Doença Inflamatória Pélvica (DIP) - "Foi Por Pouco "Nathalia Vasconcelos Barroso Todt AragãoAinda não há avaliações
- VulvovaginitesDocumento96 páginasVulvovaginitesDimas PiresAinda não há avaliações
- MM - Infecções Do Trato Genital Feminino - RTDocumento27 páginasMM - Infecções Do Trato Genital Feminino - RTNicolas do valeAinda não há avaliações
- A PneumoniaDocumento24 páginasA PneumoniaSuot SuotAinda não há avaliações
- Problema 1 - Corrimento Vaginal, Infecções e ExamesDocumento15 páginasProblema 1 - Corrimento Vaginal, Infecções e ExamesliciaAinda não há avaliações
- Vaginose BacterianaDocumento18 páginasVaginose BacterianaPablo IvoAinda não há avaliações
- ATIVIDADE de FERNANDADocumento5 páginasATIVIDADE de FERNANDANandha GouveiaAinda não há avaliações
- Infecção Por Gardnerella Ou Vaginite InespecíficaDocumento2 páginasInfecção Por Gardnerella Ou Vaginite InespecíficaDarlange AzevedoAinda não há avaliações
- Exame Físico GeralDocumento7 páginasExame Físico GeralLeandro Vicente LauroAinda não há avaliações
- Exame Físico Do CoraçãoDocumento4 páginasExame Físico Do CoraçãoLeandro Vicente LauroAinda não há avaliações
- Higienização Das MãosDocumento2 páginasHigienização Das MãosLeandro Vicente LauroAinda não há avaliações
- Exame AbdominalDocumento9 páginasExame AbdominalLeandro Vicente LauroAinda não há avaliações
- Exame de Pulso RadialDocumento4 páginasExame de Pulso RadialLeandro Vicente LauroAinda não há avaliações
- PiomiositeDocumento7 páginasPiomiositeJuma MatsinheAinda não há avaliações
- Pré-Eclampsia - Eclampsia - Avaliação Casuística PDFDocumento23 páginasPré-Eclampsia - Eclampsia - Avaliação Casuística PDFCassio GoekingAinda não há avaliações
- Vetsmart Admin PDF FileDocumento2 páginasVetsmart Admin PDF FilewagnerAinda não há avaliações
- Sebenta - Perspetiva Histórica Da RNCSDocumento11 páginasSebenta - Perspetiva Histórica Da RNCSAndreia RegoAinda não há avaliações
- DSTsDocumento48 páginasDSTsLíviaStramareAinda não há avaliações
- GonorreiaDocumento6 páginasGonorreiaMIGUEL DJEDJOAinda não há avaliações
- Aula 01 Conhecimentos Geraisem Sade PblicaDocumento78 páginasAula 01 Conhecimentos Geraisem Sade PblicaMarcos Bruno SilvaAinda não há avaliações
- Aula 1 - Introdução Saúde Materno-Infantil No BrasilDocumento19 páginasAula 1 - Introdução Saúde Materno-Infantil No BrasilJulio Ferreira100% (1)
- Protocolo de DinoprostonaDocumento17 páginasProtocolo de Dinoprostonaellen_rauberAinda não há avaliações
- Anamnese Reflexologia Podal SimplesDocumento1 páginaAnamnese Reflexologia Podal SimplesRoberta Martins100% (1)
- DownloadDocumento8 páginasDownloadAntônio Manuel ComeAinda não há avaliações
- Slides EpidemiologiaDocumento42 páginasSlides EpidemiologiaFernando Ribeiro JúniorAinda não há avaliações
- Manual PTGI Cap 20 Lesao Anal HPV InduzidaDocumento16 páginasManual PTGI Cap 20 Lesao Anal HPV InduzidaLetícia SandreAinda não há avaliações
- Rotina No Alojamento Conjunto-1Documento5 páginasRotina No Alojamento Conjunto-1leolinafranklinAinda não há avaliações
- Gonadotrofina Coriônica Humana (BHCG), DosagemDocumento2 páginasGonadotrofina Coriônica Humana (BHCG), DosagemAna CarlaAinda não há avaliações
- Profilaxia IsoimunizaçãoDocumento6 páginasProfilaxia IsoimunizaçãojoaninhapereiraAinda não há avaliações
- Doenas Inflamatrias Plvicas DIPDocumento10 páginasDoenas Inflamatrias Plvicas DIPLIDIANE NASCIMENTO SILVAAinda não há avaliações
- Treatment of Community-Acquired Pneumonia in Adults in The Outpatient Setting - UpToDateDocumento38 páginasTreatment of Community-Acquired Pneumonia in Adults in The Outpatient Setting - UpToDateResidência Clínica Médica UNIPÊ 2023Ainda não há avaliações
- Cuidados Com Recém NascidosDocumento15 páginasCuidados Com Recém NascidosSilvio Irapuã Rosa100% (1)
- A. Higiene Pessoal e ColetivaDocumento18 páginasA. Higiene Pessoal e ColetivaBruno AraujoAinda não há avaliações
- Calend Sbim Crianca 2017-18-170512 SpreadDocumento2 páginasCalend Sbim Crianca 2017-18-170512 SpreadClaudia S. OliveiraAinda não há avaliações
- Estudo Dirigido de Microbiologia GeralDocumento2 páginasEstudo Dirigido de Microbiologia GeralTaciane CarpiniAinda não há avaliações
- PASSOMETRODocumento2 páginasPASSOMETROhenriqueAinda não há avaliações
- Unid - 2 3Documento56 páginasUnid - 2 3Estéfane SouzaAinda não há avaliações
- Teste 1 - Novembro - 2019 - 9º Ano PDFDocumento6 páginasTeste 1 - Novembro - 2019 - 9º Ano PDFcmeleiraAinda não há avaliações
- EpiDocumento2 páginasEpiGeraldine Sanchez AguirreAinda não há avaliações
- A História Do Saneamento No Rio de JaneiroDocumento17 páginasA História Do Saneamento No Rio de JaneiroMAria FErnanda Brandi100% (1)