Escolar Documentos
Profissional Documentos
Cultura Documentos
Precórdio
Enviado por
liegezamora0 notas0% acharam este documento útil (0 voto)
8 visualizações2 páginasDireitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
8 visualizações2 páginasPrecórdio
Enviado por
liegezamoraDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 2
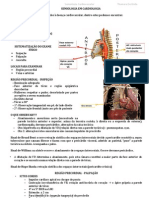
PRECÓRDIO
PRÁTICA CLÍNICA IV - ZAMORA
patológicos onde há aumento dessa câmara, como em
doenças da válvula mitral (insuficiência ou estenose)
· inspeção: para a inspeção do precórdio, o paciente deve
estar com o tórax desnudo e e decúbito dorsal com cabeceira
elevada a 30º.
· localização: 5º e 6º espaços intercostais direitos, linha
⤷ com o auxílio de uma lanterna, o examinador se paraesternal.
abaixa um pouco e aplica a luz tangenciada por todas as
regiões do precórdio, avaliando se há batimentos visíveis · palpação: palpar com o indicador e dedo médio. Vamos
encontrar dilatação do AD em casos de insuficiência
⤷ o único lugar do tórax em que há batimento tricúspide e TEP maciço, que são doenças que podem afetar
fisiológico visível é o ictus cordis (impulso cardíaco apical). o coração direito e ocasionar comprometimento de câmaras
Qualquer outro batimento visível nas outras regiões do direitas.
precórdio deve ser patológico, com exceção apenas para
pacientes muito magros, nos quais a espessura da parede
torácica é mais fina
· palpação: possibilita avaliar a presença de frêmitos, ou seja, · localização: apêndice xifoide.
choques valvares, em cada região do precórdio.
· palpação: apoiase o polegar na região subxifoide e, ao
pedir para o paciente realizar uma inspiração profunda, o
polegar do examinador irá ser deslocado para baixo (na
· localização: fúrcula esternal. direção do umbigo) caso o VD esteja aumentado.
· palpação: palpar com os dedos médio e indicador “em ⤷ em dilatações de aorta descendente/abdominal,
anzol”. também é possível encontrar sensação vibratória à palpação
⤷ fisiologicamente, conseguimos sentir batimentos ⤷ quando o polegar é levantado ao invés de ser
suaves nessa região, principalmente em pacientes magros. deslocado para baixo (dilatação de VD) ou continuar no local
Apenas conseguimos palpar batimentos fortes fisiológicos em que estava (normal), isso pode indicar dilatação
nessa região após exercício físico, pelo aumento da pressão aneurismática da aorta descendente
arterial do paciente
⤷ existem casos em que a realização dessa manobra
⤷ patologicamente, a palpação de batimentos muito é muito incômoda e dolorosa para o paciente, como em
fortes nessa região pode ser reflexo de HAS, dilatação indivíduos com IC global, aumento das 4 câmaras e
aneurismática de aorta ou insuficiência aórtica hepatomegalia. Portanto, esse tipo de palpação deve ser feito
com cautela e em casos muito específicos.
· localização: 2º espaço intercostal direito, linha paraesternal.
· localização: 5º e 6º espaços intercostais esquerdos, linha
· palpação: palpar com o dedo indicador, alojando-o no
paraesternal.
espaço intercostal (o que é fisiológico). Patologicamente,
seria possível perceber a presença de batimento à palpação, · palpação: utilizamse as regiões tenar e hipotênar da mão,
indicando dilatação da aorta provocada por doenças da de forma espalmada, com o braço do examinador totalmente
válvula aórtica (insuficiência ou estenose). estendido. Então, pedimos para que o paciente realize uma
inspiração forçada.
⤷ o VD é palpável quando o paciente apresenta
· localização: 2º espaço intercostal esquerdo, linha alguma doença que sobrecarregue o ventrículo direito,
paraesternal. levando ao seu aumento, como no caso da insuficiência
· palpação: palpar com o dedo indicador, alojando-o no tricúspide, Doença de Chagas ou pacientes com turgência
espaço intercostal (o que é fisiológico). Condições jugular patológica
patológicas como hipertensão pulmonar, TEP, DPOC e ⤷ é perigoso fazer essa manobra em pacientes
estenose mitral grave podem levar à presença de batimentos octogenários (+80 anos), porque são pacientes que
patológicos nessa região. geralmente apresentam osteopenia, podendo a realização
dessa manobra causar uma fratura de arco costal
possivelmente letal
· localização: 3º e 4º espaços intercostais esquerdos, linha
paraesternal.
· palpação: palpar com o 2º e 3º dedos. O normal é que não
se sinta nada na palpação dessa região, a não ser em casos
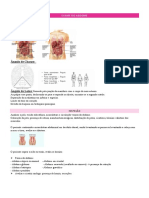
· localização: 5º espaço intercostal esquerdo, linha
hemiclavicular.
· palpação: uma vez identificado o ictus no 5º EI na linha
hemiclavicular esquerda, devemos avaliar as dimensões
desse ictus. O ictus fisiológico geralmente tem a dimensão de
duas polpas digitais, então normalmente vamos usar os
dedos indicador e médio. Se conseguirmos sentir o ictus
além de duas polpas digitais e além do 5º espaço intercostal,
isso é patológico.
· 2ª parte da palpação: com o paciente deitado em decúbito
dorsal e com a mão esquerda apoiada na nuca, vamos
colocar a mão espalmada sob a região do Ictus e pedir para
o paciente fazer uma semilateralização esquerda. Ao realizar
essa semilateralização, ictus fisiológico se desloca
posteriormente e some da nossa mão. Se o ictus não se
deslocar, é patológico podendo indicar quadro de pericardite
constritiva, por exemplo.
· 5 características a serem avaliadas no ictus:
⤷ localização: 5º EI esquerdo, linha hemiclavicular
⤷ extensão: duas polpas digitais ou 2,5cm
⤷ amplitude: boa amplitude, de fácil apagamento
com a pressão dos dedos
⤷ mobilidade: ao lateralizar o corpo do paciente à
palpação, a impulso apical se desloca posteriormente e some
⤷ duração: rápido, 2/3 da sístole
· ictus de sobrecarga volumétrica x pressórica:
⤷ ictus de sobrecarga volumétrica: característico da
IC dilatada, onde a força de contração está diminuída,
fazendo com que a amplitude esteja reduzida. Esse ictus
pode estar deslocado para além da linha hemiclavicular
esquerda e além do 5º EI esquerdo (indica que está
aumentado). Exemplos: IC dilatada, insuficiência mitral,
insuficiência aórtica, grandes infartos, miocardites, HAS,
Doença de Chagas
⤷ ictus de sobrecarga pressórica: característico de
HAS de longa data. Quando realizamos a manobra de
semilateralização ao palpar um ictus de sobrecarga
pressórica, ele não some com facilidade, já que a sua pressão
é maior. Exemplos: HAS, DM, DAC, estenose aórtica,
miocardite hipertrófica.
· condições que dificultam a visualização e/ou palpação de
ictus:
⤷ DPOC (tórax em tonel)
⤷ indivíduos muito longilíneos
⤷ derrame pleural volumoso ou derrame
pericárdico
⤷ gigantomastia
Você também pode gostar
- Guia Prático para Exame FísicoNo EverandGuia Prático para Exame FísicoNota: 5 de 5 estrelas5/5 (1)
- Aula Prática Aparelho CardiovascularDocumento7 páginasAula Prática Aparelho CardiovascularRaquel0% (1)
- Semiotécnica Da Palpação Dos PulsosDocumento4 páginasSemiotécnica Da Palpação Dos PulsosVictor MagalhãesAinda não há avaliações
- Habilidades Clínicas 2 - Resumo ProvaDocumento14 páginasHabilidades Clínicas 2 - Resumo ProvaChristine Ott LimaAinda não há avaliações
- Sinais Blumberg MurphyDocumento5 páginasSinais Blumberg MurphymanzuaAinda não há avaliações
- Inspeção e Palpação CoraçãoDocumento4 páginasInspeção e Palpação CoraçãoSthefani KangerskiAinda não há avaliações
- Exame cardiovascular completoDocumento6 páginasExame cardiovascular completoThaynáAraújoAinda não há avaliações
- Exame físico do sistema cardiovascularDocumento10 páginasExame físico do sistema cardiovascularEdward Scissor HandsAinda não há avaliações
- Exame do abdome: inspeção, ausculta, percussão e palpaçãoDocumento5 páginasExame do abdome: inspeção, ausculta, percussão e palpaçãoBárbara Lorena Santana DouradoAinda não há avaliações
- Revisão Semiologia AV2Documento45 páginasRevisão Semiologia AV2Vanessa SilvérioAinda não há avaliações
- Perguntas Semio AbdomeDocumento4 páginasPerguntas Semio AbdomeVanessa CastroAinda não há avaliações
- Semiologia do sistema renalDocumento4 páginasSemiologia do sistema renalLarissa MunizAinda não há avaliações
- SINAIS E MANOBRAS DO ABDOMEDocumento3 páginasSINAIS E MANOBRAS DO ABDOMElorrainenathalyAinda não há avaliações
- Roteiro Abdome - Arthur BerrêdoDocumento19 páginasRoteiro Abdome - Arthur BerrêdoLuis Gustavo Ericeira da SilvaAinda não há avaliações
- Semiologia AbdominalDocumento13 páginasSemiologia Abdominalrenan_aiesecsoAinda não há avaliações
- Abdome: inspeção, ausculta, percussão e palpaçãoDocumento7 páginasAbdome: inspeção, ausculta, percussão e palpaçãolucas otavioAinda não há avaliações
- Aula 6 Exame Fisico CardiovascularDocumento23 páginasAula 6 Exame Fisico CardiovascularISABELLY SOARES CASTROAinda não há avaliações
- Exame Físico Do AbdomeDocumento9 páginasExame Físico Do AbdomeNat RezendeAinda não há avaliações
- Semiologia Do Abdômen CompletoDocumento36 páginasSemiologia Do Abdômen Completolacmftc100% (2)
- Semiótica cardiovascular: anatomia, exame clínico e ausculta cardíacaDocumento21 páginasSemiótica cardiovascular: anatomia, exame clínico e ausculta cardíacaWashington Canedo100% (2)
- Semiologia cardiovascular emDocumento14 páginasSemiologia cardiovascular emSuellen Beraldo100% (1)
- Exame Físico - Abdominal PDFDocumento7 páginasExame Físico - Abdominal PDFThaynáAraújo50% (2)
- 5 Semio CardiovascularDocumento41 páginas5 Semio CardiovascularmicheletaianaAinda não há avaliações
- THs DispneiaDocumento6 páginasTHs DispneiaJosé SantosAinda não há avaliações
- Avaliação clínica do sistema vascularDocumento3 páginasAvaliação clínica do sistema vascularIvânia R. CorrêaAinda não há avaliações
- Exame Cardiovascular - p2Documento6 páginasExame Cardiovascular - p2Raphael Henrique A. MirandaAinda não há avaliações
- Exame Físico - Sistema CardiovascularDocumento7 páginasExame Físico - Sistema CardiovascularKauan BernardoAinda não há avaliações
- Semiologia Abdominal 2023 - HAMDocumento67 páginasSemiologia Abdominal 2023 - HAMGabriel SilvaAinda não há avaliações
- Protocolo de Auscultação Cardíaca FMLDocumento48 páginasProtocolo de Auscultação Cardíaca FMLBruno PenedoAinda não há avaliações
- Técnicas de palpação do tórax e abdomeDocumento8 páginasTécnicas de palpação do tórax e abdomemaria fernandaAinda não há avaliações
- Roteiro Exame Físico DigestórioDocumento2 páginasRoteiro Exame Físico DigestórioFlavia AlvesAinda não há avaliações
- Exame físico idoso avalia limitações e síndromes geriátricasDocumento3 páginasExame físico idoso avalia limitações e síndromes geriátricasVanessa GraeffAinda não há avaliações
- Semiologia Cardiológica NormalDocumento4 páginasSemiologia Cardiológica NormalBruna França100% (1)
- Semiologia Do AbdomeDocumento9 páginasSemiologia Do AbdomeDiego RegueteAinda não há avaliações
- Posicionamento radiográfico do tóraxDocumento35 páginasPosicionamento radiográfico do tóraxAline GuimarãesAinda não há avaliações
- Dor torácica: condutas em urgênciaDocumento17 páginasDor torácica: condutas em urgênciaVitor Ferreira BaiaAinda não há avaliações
- Cirurgia BásicaDocumento6 páginasCirurgia BásicaAna AraújoAinda não há avaliações
- Resumo HM 3Documento32 páginasResumo HM 3Fabiana Oliveira de AraújoAinda não há avaliações
- Prancha Sobre Exame Físico Do AbdomeDocumento13 páginasPrancha Sobre Exame Físico Do AbdomeLone GhostAinda não há avaliações
- Exame físico cardíacoDocumento2 páginasExame físico cardíacoJulhia ManuelaAinda não há avaliações
- Procedimentos AbdominaisDocumento10 páginasProcedimentos AbdominaisDanusia KonrahtAinda não há avaliações
- Manobras Semiológicas PDFDocumento9 páginasManobras Semiológicas PDFY MARTIN ZALAinda não há avaliações
- Anamnese Do Sistema Cardiovascular Insuficiencia Cardiaca e Insuficiencia CoronariaDocumento9 páginasAnamnese Do Sistema Cardiovascular Insuficiencia Cardiaca e Insuficiencia Coronariamedyann09Ainda não há avaliações
- Inspeção Do Ap. Cardiovasc. - Tetralogia de Fallot (Seminário de Ped)Documento27 páginasInspeção Do Ap. Cardiovasc. - Tetralogia de Fallot (Seminário de Ped)joiceantuneslimaAinda não há avaliações
- Exame do Pulso: Radial, Periférico e VenosoDocumento4 páginasExame do Pulso: Radial, Periférico e VenosoLeandro Vicente LauroAinda não há avaliações
- Exame Físico AbdominalDocumento6 páginasExame Físico AbdominalLuis Gustavo Ericeira da SilvaAinda não há avaliações
- Exame Do AbdomeDocumento8 páginasExame Do AbdomeMarina TaveiraAinda não há avaliações
- Semiologia pulmãoDocumento12 páginasSemiologia pulmãoFerreiraBetaAinda não há avaliações
- Percusão e palpação abdominal: sons, pontos dolorosos e órgãosDocumento6 páginasPercusão e palpação abdominal: sons, pontos dolorosos e órgãosAylana MeloAinda não há avaliações
- Radiografia do Tórax, Vias Aéreas, Abdome e PelveDocumento51 páginasRadiografia do Tórax, Vias Aéreas, Abdome e PelveEdu MonteiroAinda não há avaliações
- Checklist Semiotecnica Semiologia AbdominalDocumento11 páginasChecklist Semiotecnica Semiologia AbdominalGloria DiasAinda não há avaliações
- Resumo Abdome AgudoDocumento14 páginasResumo Abdome Agudovncm4trcjhAinda não há avaliações
- Osce - HM VDocumento15 páginasOsce - HM VRodrigo AugustoAinda não há avaliações
- Exame Físico Geral-ResumoDocumento2 páginasExame Físico Geral-ResumoAna Luísa OliveiraAinda não há avaliações
- Resumo de Semiologia Abdominal Inspeção, Palpação, Percussão e Mais! - Sanar Medicina PDFDocumento1 páginaResumo de Semiologia Abdominal Inspeção, Palpação, Percussão e Mais! - Sanar Medicina PDFAnderson Neco RochaAinda não há avaliações
- Sistema HemolinfopoiéticoDocumento8 páginasSistema HemolinfopoiéticoEnnyo LucasAinda não há avaliações
- Exame Físico - Sistema CardiovascularDocumento3 páginasExame Físico - Sistema CardiovascularNicolasPizzolattoAinda não há avaliações
- Sinais VitaisDocumento12 páginasSinais VitaisLuciani Moreira100% (1)
- Regiões Abdominais: Resumo de Semiologia Abdominal: Inspeção, Palpação, Percussão e Mais!Documento1 páginaRegiões Abdominais: Resumo de Semiologia Abdominal: Inspeção, Palpação, Percussão e Mais!Francisco DutraAinda não há avaliações
- ApendiciteDocumento4 páginasApendiciteGabriela de Castro BarretoAinda não há avaliações
- ATF - Adicao Do Item 23 - Devolucao Na Baixa de Ativo Fixo - CIAP - TFFRYCDocumento4 páginasATF - Adicao Do Item 23 - Devolucao Na Baixa de Ativo Fixo - CIAP - TFFRYCAlessandre MarcelinoAinda não há avaliações
- Reni Araujo Voce Esta Preparado para Morar No Ceu Sim Ou NaoDocumento68 páginasReni Araujo Voce Esta Preparado para Morar No Ceu Sim Ou NaoMassilon SouzaAinda não há avaliações
- Alpiste - Fonte de ProteínaDocumento3 páginasAlpiste - Fonte de ProteínamgataoAinda não há avaliações
- Imunologia: Covid-19 Antígenos de Sars-Cov2 Não ReagenteDocumento1 páginaImunologia: Covid-19 Antígenos de Sars-Cov2 Não ReagenteWolsey DurandAinda não há avaliações
- 193 366 1 PBDocumento11 páginas193 366 1 PBCamilaNeitzkeAinda não há avaliações
- BACnet Client CLIMATEDocumento7 páginasBACnet Client CLIMATEWilliam SouzaAinda não há avaliações
- Introdução À Gestão de RiscosDocumento23 páginasIntrodução À Gestão de RiscosjulianaAinda não há avaliações
- Metodologia para Análise de Regurgitações de Coruja-Das-TorresDocumento10 páginasMetodologia para Análise de Regurgitações de Coruja-Das-TorresJosé Carlos MoraisAinda não há avaliações
- Apresentação Trabalho de Fim Do CursoDocumento22 páginasApresentação Trabalho de Fim Do CursoAngelico Francisco Ângelo BossAinda não há avaliações
- A Saúde Começa Pela BocaDocumento13 páginasA Saúde Começa Pela Bocarodrigororocha27100% (2)
- Classicanismo na literatura portuguesaDocumento16 páginasClassicanismo na literatura portuguesaPortais Abertos100% (1)
- Regime democrático após 25 de AbrilDocumento3 páginasRegime democrático após 25 de AbrilBeatriz SantosAinda não há avaliações
- A Regra das 24 Polegadas: ensinamentos da régua do aprendiz maçomDocumento2 páginasA Regra das 24 Polegadas: ensinamentos da régua do aprendiz maçomRodrigo FaéAinda não há avaliações
- Bloco de Atividades 9anoDocumento26 páginasBloco de Atividades 9anoRina SantiagoAinda não há avaliações
- Fisiologia Humana Geral I - Parte 2Documento27 páginasFisiologia Humana Geral I - Parte 2douglas.diasAinda não há avaliações
- Gastronomia Francesa Séc. XIV-XVIIIDocumento28 páginasGastronomia Francesa Séc. XIV-XVIIIMuriel MuniqueAinda não há avaliações
- 5 Linguagens Do Amor - Parte 2Documento2 páginas5 Linguagens Do Amor - Parte 2degpbAinda não há avaliações
- TCC DIVA2 A Capoeira Na EducacaoDocumento28 páginasTCC DIVA2 A Capoeira Na EducacaoEdy BastosAinda não há avaliações
- Evolução Cultural e Biológica HumanaDocumento11 páginasEvolução Cultural e Biológica HumanaBabi CavalcanteAinda não há avaliações
- O Poder Dos Pontos RiscadosDocumento20 páginasO Poder Dos Pontos RiscadosSérgio Rocha100% (3)
- Os Sefarditas, Quem São e Onde Estão?Documento23 páginasOs Sefarditas, Quem São e Onde Estão?Renato AthiasAinda não há avaliações
- VasectomiaDocumento9 páginasVasectomiaTelma SilvaAinda não há avaliações
- BoletoDocumento2 páginasBoletoRoberto DiasAinda não há avaliações
- Feminilidade FreudDocumento5 páginasFeminilidade FreudPaula BettencourtAinda não há avaliações
- TJRS 46970Documento394 páginasTJRS 46970Maiara Lazarin SampaioAinda não há avaliações
- Geraldi - Atividades Epilinguísticas No Ensino Da Língua MaternaDocumento12 páginasGeraldi - Atividades Epilinguísticas No Ensino Da Língua MaternaLajla Katherine Rocha SimiãoAinda não há avaliações
- Paciência Deus - Heber CamposDocumento10 páginasPaciência Deus - Heber CamposJimmy Dantas0% (1)
- Giulio Carlo Argan - A Retórica e A Arte BarrocaDocumento6 páginasGiulio Carlo Argan - A Retórica e A Arte BarrocaErnaneAinda não há avaliações
- Folheto TRICOMONÍASEDocumento2 páginasFolheto TRICOMONÍASEslcteleconAinda não há avaliações
- Controle de Constitucionalidade: Noções Básicas e Espécies de InconstitucionalidadeDocumento162 páginasControle de Constitucionalidade: Noções Básicas e Espécies de InconstitucionalidadeSuzani de SouzaAinda não há avaliações