Escolar Documentos
Profissional Documentos
Cultura Documentos
Fisiologia Pancreática
Enviado por
Bárbara Lopes Simão0 notas0% acharam este documento útil (0 voto)
7 visualizações6 páginasO documento descreve a anatomia e fisiologia do pâncreas. O pâncreas é um órgão retroperitoneal localizado atrás do estômago que é dividido em cabeça, corpo e cauda. Ele contém células exócrinas que produzem enzimas digestivas e ilhotas de Langerhans que produzem hormônios como insulina e glucagon. O documento também descreve a irrigação sanguínea do pâncreas, a drenagem pancreática e a função das células exócrinas e endócrinas.
Descrição original:
Título original
Fisiologia pancreática
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoO documento descreve a anatomia e fisiologia do pâncreas. O pâncreas é um órgão retroperitoneal localizado atrás do estômago que é dividido em cabeça, corpo e cauda. Ele contém células exócrinas que produzem enzimas digestivas e ilhotas de Langerhans que produzem hormônios como insulina e glucagon. O documento também descreve a irrigação sanguínea do pâncreas, a drenagem pancreática e a função das células exócrinas e endócrinas.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
7 visualizações6 páginasFisiologia Pancreática
Enviado por
Bárbara Lopes SimãoO documento descreve a anatomia e fisiologia do pâncreas. O pâncreas é um órgão retroperitoneal localizado atrás do estômago que é dividido em cabeça, corpo e cauda. Ele contém células exócrinas que produzem enzimas digestivas e ilhotas de Langerhans que produzem hormônios como insulina e glucagon. O documento também descreve a irrigação sanguínea do pâncreas, a drenagem pancreática e a função das células exócrinas e endócrinas.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 6
Mariane Petenuci T8 1
5º período
Fisiologia Pancreática
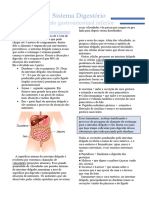
Pâncreas: órgão retroperitoneal, abdômen OBS: Irrigam a cabeça do pâncreas
superior, posterior ao estômago. As A. pancreatoduodenais superior e inferior
posterior juntam-se formando um shant arterial
no centro da cabeça do pâncreas.
• A. esplênica (ramo do Tronco celíaco)
o A. pancreática dorsal
o A. pancreática magna
o A, pancreática inferior
o A. pancreática caudal
OBS: irrigam corpo e cauda
Fica acoplado no arco-duodenal, 2ª/3ª porção
duodenal.
É divido em cabeça, corpo e cauda. Órgão
horizontal e alongado.
Na sua cabeça está o arco duodenal e na cauda o
baço, posterior ao estomago.
Artérias:
• A. gastroduodenal (ramo da A. hepática
comum):
o pancreatoduodenal supero
Veias: ramos pancreáticos desembocam nas
anterior
esplênicas, que caem na mesentérica inferior
o pancreatoduodenal supero
drenando para a V. porta Hepática.
posterior
OBS: irrigam a cabeça do pâncreas
• A. mesentérica superior
o pancreatoduodenal ínfero
anterior
o pancreatoduodenal ínfero
posterior
Mariane Petenuci T8 2
5º período
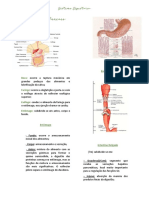
Células digestivas = células acinares
Ilhotas de Langerhans que drena para a corrente
sanguínea.
Células acinares que produzem o suco
Drenagem pancreática: secreções produzidas
pancreático, drenando para o ducto pancreático
pelo pâncreas são drenadas para o ducto
promovendo a digestão alimentar.
pancreático principal, que drenam para a cabeça
do pâncreas onde o ducto pancreático se
encontra e funde com o ducto colédoco, que está
envolto pelo esfíncter de de Oddi, e desemboca
na Ampola de Vater (papila duodenal maior).
Esfíncter de oddi é um músculo que envolve a
junção dos ductos colédoco e pancreático, antes
de desembocarem no duodeno.
Causa principal de pancreatite é calculo biliar.
Ácinos porção exócrina: digestão de alimentos.
Produção do suco pancreático que são liberados
no ducto pancreático.
Produz enzimas pancreáticas passa o suco:
• Proteases (digestão das proteínas,
degradam essas proteínas em peptídeos)
o Tripsina, quimiotripsina -> peptídeos
Pâncreas (órgão misto) • Carboxipolipeptidase -> a.a
• 90% exócrino – responsável pela digestão (degrada os peptídeos em
o Glândulas tubuloalveolares; aminoácidos)
o Ácinos e ductos intercalares; • Amilase (carboidratos em dissacarídeos e
o Enzimas digestivas. trissacarideos)
o Células centroacinares: responsáveis pela o Amilase pancreática -> amido,
produção de bicarbonato e água glicogênio e outros carboidratos.
• 10% endócrino – função metabólica • Dissacarídeos e trissacarideos
o Ilhotas de Langerhans; • Lipase (degradam os lipídeos para que se
o Metabolismo intermediário; tenha a absorção em forma de glicose nas
o Insulina e glucagon células)
o Somatostatina e peptídeos pancreáticos o Lipase pancreática
o Colesterol esterase
o Fosfolipase
• Íons bicarbonato, liberados pelas células
centro acinares (neutraliza a acidez no duodeno)
Mariane Petenuci T8 3
5º período
• Inibidor da tripsina (se esta enzima não • 1 a 2 milhões de ilhotas
existisse a tripsina ia degradas o próprio • 2500 células por ilhotas
pâncreas) • Apresentam 4 tipos de células que
o A tripsina percorre todo o tubo produzem:
pancreático inativada por essa enzima, o Beta (60%) : insulina – ingresso de
apenas quando ela chega no duodeno glicose em diversos tipos de célula.
que será ativada para digestão das o Alfa (25%): glucagon – favorece a
proteínas. hidrolise de glicogênio hepático (quando o
OBS: as enzimas são ativadas quando chegam no organismo esta sem glicose (jejum), essa
duodeno. substancia quebra os glicogênios hepáticos
Pancreatite aguda: ocorre o extravasamento de em glicose). Seu efeito é potencializado pela
tripsina na região lesionada do pâncreas e o adrenalina nas situações de estress e
inibidor de tripsina não consegue inibi-la, levando emergência.
ao início da pancreatite. o Delta (10%): somatostatina
o PP (2%): polipeptídeo pancreático
A maioria das enzimas são armazenadas na forma São células muito especializadas, cada uma
inativa, sendo ativadas no lúmen do intestino responsável exclusivamente para a produção de
delgado. um componente.
A presença de ácido no lúmen intestinal estimula
a secreção de secretina. Liberação de insulina.
Células enteroendócrinas (enterocinase) da • Glicemia
mucosa intestinal produzem os hormônios • Aminoácidos
secretina e colecistoquinina. • Corpos cetônicos
Essa secreção, produzida pelas células dos • Peptídeos intestinais
ductos intercalares, serve para neutralizar a Nas células da ilhota contem Glut 1 e 2 (glicemia),
acidez do quimo, para que as enzimas que são canais abertos nas paredes das células
pancreáticas possam atuar em ph neutro. da ilhota. Esses canais estão constantemente
O nervo vago aumenta a secreção pancreática. abertos e com a entrada da glicose neles da o
start para a cascata de reações, para produção
Estímulos básico para secreção pancreática e liberação de insulina.
• Acetilcolina – liberada pelo vago
parassimpático
• Colecistocinina – secretada pela mucosa
duodenal e jejuno com alimento.
• Secretina – mucosa duodenal e jejunal
(ácido)
Fase da secreção pancreática
• Cefálica – nervo vago (20%)
• Gástrica – nervo vago (10%)
• Intestinal – secretina x HCl
o HCl +NaHCO³ <-> NaCl + H2CO3 H2O +
CO2
Pâncreas endócrino (ilhotas de Langherhans) –
Glândula hormonal
Mariane Petenuci T8 4
5º período
Liberação Bifásica de Insulina o Aumenta triglicerídeos.
• Primeira fase
o 2 a 10 min (3 a 5 min – aumento 10x) Insulina e proteínas
o Grânulos pré-formados • Aumenta a captação de proteínas e
• Segunda fase aminoácidos por todos tecidos;
o Síntese de insulina • Aumenta o processo de tradução do RNA
o Liberação sustentada mensageiro;
• Aumenta a taxa de transcrição de
Fisiologia da insulina sequência de DNA;
• Secreção máxima de 30 a 60 min após • Diminui proteólise – hormônio anabólico;
refeição; • Deprime a taxa de gliconeogênese.
• Circulação livre pelo organismo;
• Meia vida plasmática: 5 a 8 min;
• Depuração: 800 mL/min;
• Metabolização rim e fígado.
Ações da insulina
• Transporte de glicose pelo musculo e
tecido adiposo;
• Recrutamento do GLUT 4 das células
musculares e dos adipócitos; a insulina “abre” o
glut 4 para entrada da glicose nos tecidos
musculares e adiposos.
• Inibição da proteólise e da lipólise DEFICIENCIA DE INSULINA
Insulina e carboidratos Diabetes Mellitus
• Fígado: aumenta influxo de glicose • Insuficiência absoluta da insulina (Tipo 1)
proveniente dos carboidratos • Resistência a insulina (Tipo 2)
o Aumenta sintese de glicogênio; aumenta
glicólise (armazenamento); diminui Exacerbação dos processos catabólicos do
gliconeogênese. organismo, envolvendo carboidratos, lipídeos e
proteínas.
• Musculo: aumenta o influxo – 20 a 50% Carboidratos hiperglicemia – glicosuria
oxidação Diurese osmótica Poliuria – Polidipsia
• Diminui a formação de corpos cetônicos. Lipídeos C. cetônicos Diurese osmótica
Poliuria Polidipsia
Proteína ureia poliuria e polidipsia
Insulinas e lipídeos
• Tecido adiposo:
o Diminui lipase hormônio-sensível;
o Diminui a liberação de corpo cetônico;
o Aumenta a atividade lipogênica;
o Promove transporte de glicose para células
adiposas;
• Musculo: anticetogênico
• Fígado: anticetogênico, Lipogênico
o Aumenta colesterol
Mariane Petenuci T8 5
5º período
Regulação da secreção de glucagon
Por meio de:
Fatores metabólicos
• Diminuição da glicose – aumenta de
2 a 4x glucagon
• Aumento da glicose – diminui 50%
glucagon
Fatores neurais
• N Simpático (estimula a produção de
glucagon)
Fatores hormonais (são antagonistas com isso o
glucagon é inibido com o aumento da Insulina e
somatostatina)
• Insulina
• Somatostatina
AÇÕES HEPATICAS (do glucagon)
• Aumento da glicogenólise
(fosforilase do glicogênio)
• Inibe síntese do glicogênio
• Estimula gliconeogênese
• Aumenta a extração de
aminoácidos
• Inibe glicólise
• Aumenta a mobilização de AG-
através da lipase
• Inibe armazenamento de
triglicerídeos
Mariane Petenuci T8 6
5º período
Você também pode gostar
- Apostila de Cuidados Com A PeleDocumento15 páginasApostila de Cuidados Com A PeleAdri Barros100% (3)
- Aula Dietoterapia Na Drc-Tratamento ConservadorDocumento38 páginasAula Dietoterapia Na Drc-Tratamento ConservadorAna Carol100% (1)
- Sistema DigestivoDocumento20 páginasSistema DigestivobarcouçoAinda não há avaliações
- 1 - Fisiologia - Aparelho DigestivoDocumento10 páginas1 - Fisiologia - Aparelho DigestivoLorenna GomesAinda não há avaliações
- Digestão e Absorção de CarboidratosDocumento8 páginasDigestão e Absorção de CarboidratosMaria Fernanda SilvaAinda não há avaliações
- Anatomia OcularDocumento11 páginasAnatomia OcularBrhenda SuzyeAinda não há avaliações
- Circulação Esplâncnica e FígadoDocumento7 páginasCirculação Esplâncnica e FígadoAna Clara GardioliAinda não há avaliações
- Aula12 Farmacologia Do Sistema GastrointestinalDocumento40 páginasAula12 Farmacologia Do Sistema GastrointestinalAlex SilveiraAinda não há avaliações
- Anatomia e Fisiologia Do Corpo HumanoDocumento20 páginasAnatomia e Fisiologia Do Corpo HumanoAnaClaudiaBrancoAinda não há avaliações
- Resumo Sistema Digestório - FisiologiaDocumento8 páginasResumo Sistema Digestório - FisiologiaAliny LucenaAinda não há avaliações
- Sistema Digestório FISIO RESUMODocumento6 páginasSistema Digestório FISIO RESUMOGabriela Ferst De RéAinda não há avaliações
- Fisiologia Do EnvelhecimentoDocumento40 páginasFisiologia Do EnvelhecimentoMarcos Rodrigues100% (10)
- Fisiologia Do Aparelho DigestórioDocumento40 páginasFisiologia Do Aparelho DigestórioMaria Theresa ReisAinda não há avaliações
- AULA6Documento39 páginasAULA6Arthur PulçaAinda não há avaliações
- Aula 3Documento67 páginasAula 3Moises VasquesAinda não há avaliações
- Sistema DigDocumento16 páginasSistema DigNicole SantosAinda não há avaliações
- Sistema Digestorio 2Documento5 páginasSistema Digestorio 2Mariana RosaAinda não há avaliações
- Glândulas Anexas - Aula GravadaDocumento4 páginasGlândulas Anexas - Aula GravadaGabriella Ferreira MendesAinda não há avaliações
- Aula 9 ABDDocumento56 páginasAula 9 ABDGabriel LacerdaAinda não há avaliações
- Trato Gastrointestinal Inferior e Orgãos AcessoriosDocumento3 páginasTrato Gastrointestinal Inferior e Orgãos AcessoriosGabriela OliveiraAinda não há avaliações
- Sistema Digestório (Resumo)Documento4 páginasSistema Digestório (Resumo)Brenda WilkeAinda não há avaliações
- 1586883657-Pancreas ExocrinoDocumento7 páginas1586883657-Pancreas ExocrinoCarol GodoyAinda não há avaliações
- Integração Metabólica: - Charles Édouard Brown-Séquard and J. D'arsonval, 1891Documento79 páginasIntegração Metabólica: - Charles Édouard Brown-Séquard and J. D'arsonval, 1891Mariana Gonçalves MacedoAinda não há avaliações
- REVISÃO FISIOLOGIA A1 DigestorioDocumento5 páginasREVISÃO FISIOLOGIA A1 DigestorioCarolina BortoloniAinda não há avaliações
- UC: Biossistemas Do Corpo HumanoDocumento25 páginasUC: Biossistemas Do Corpo HumanoArthur CastroAinda não há avaliações
- 11 Slides - Sistema DigestórioDocumento10 páginas11 Slides - Sistema DigestórioGeová MoonAinda não há avaliações
- 2 - Sistema DigestórioDocumento67 páginas2 - Sistema DigestóriofabadioAinda não há avaliações
- Sistema Digestivo 2022Documento46 páginasSistema Digestivo 2022Francisca SantosAinda não há avaliações
- G DigestorioDocumento30 páginasG DigestorioLuiz QueirozAinda não há avaliações
- Sist Dig PDF - 230906 - 182310Documento70 páginasSist Dig PDF - 230906 - 182310Bianca GomesAinda não há avaliações
- Resumec BMF SGIDocumento7 páginasResumec BMF SGILucas AffonsoAinda não há avaliações
- Exame Morfo IiDocumento35 páginasExame Morfo Iivitoria BrantesAinda não há avaliações
- Fisiologia 2, Intestino DelgadoDocumento4 páginasFisiologia 2, Intestino DelgadoPAMELA SIMIONATO NEINASAinda não há avaliações
- Resumo Sistema DigestórioDocumento3 páginasResumo Sistema DigestórioLauraAinda não há avaliações
- Sistema DigestórioDocumento2 páginasSistema DigestórioMatheus FranklinAinda não há avaliações
- Sistema DigestórioDocumento4 páginasSistema DigestórioRafaela de Vasconcelos Alves BarchetAinda não há avaliações
- Sistema DigestórioDocumento64 páginasSistema DigestórioRoberval NascimentoAinda não há avaliações
- Fases Da DigestãoDocumento3 páginasFases Da DigestãoMauricio Honetta100% (1)
- Fase Intestinal Da Resposta À Refeição - Fisiologia Humana IIDocumento4 páginasFase Intestinal Da Resposta À Refeição - Fisiologia Humana IIMaria Manuella Malinski SilvaAinda não há avaliações
- AULA 3 INTESTINO, FIGADO E PANCREAS (Falta)Documento6 páginasAULA 3 INTESTINO, FIGADO E PANCREAS (Falta)jeniffergomes2601Ainda não há avaliações
- Aula 5 - Funções Secretoras Do Trato AlimentarDocumento11 páginasAula 5 - Funções Secretoras Do Trato AlimentarMatheus Messina ScorsoliniAinda não há avaliações
- Capítulo 7 - Anatomia e Fisiologia Do EstômagoDocumento3 páginasCapítulo 7 - Anatomia e Fisiologia Do EstômagoBruno MorenoAinda não há avaliações
- Sistema Digestorio S1Documento38 páginasSistema Digestorio S1Larissa FardinAinda não há avaliações
- Sistema Digestivo TG Intestino DelgadoDocumento21 páginasSistema Digestivo TG Intestino DelgadoAna luiza GomesAinda não há avaliações
- Aula 1 Sistema DigestivoDocumento37 páginasAula 1 Sistema DigestivoVIVIANE MARINHO DOS SANTOSAinda não há avaliações
- ArtigoDocumento52 páginasArtigoAluana Santana CarlosAinda não há avaliações
- Digestão de ProteínasDocumento12 páginasDigestão de ProteínasPâmela CristinaAinda não há avaliações
- Secreção Biliar e PancreáticaDocumento4 páginasSecreção Biliar e PancreáticaTamara TrajanoAinda não há avaliações
- Digestório 1Documento18 páginasDigestório 1Arthur MartinsAinda não há avaliações
- PancreasDocumento2 páginasPancreasDenis Frota GuimaraesAinda não há avaliações
- Sistema DigestórioDocumento23 páginasSistema DigestórioDouglas MelloAinda não há avaliações
- Orgãos AnexosDocumento4 páginasOrgãos AnexosLuiza RodriguesAinda não há avaliações
- Estudo Dirigido Sobre Fisiologia AnimalDocumento4 páginasEstudo Dirigido Sobre Fisiologia AnimalFernanda100% (1)
- Sistema Digestório - Salivação, Mastigação e EstômagoDocumento8 páginasSistema Digestório - Salivação, Mastigação e EstômagoAna AliceAinda não há avaliações
- Resumo Aparelho Digestório - Secreção Gástrica EtcDocumento3 páginasResumo Aparelho Digestório - Secreção Gástrica EtcMarianna CortezAinda não há avaliações
- Vias BiliaresDocumento23 páginasVias BiliaresSofia GomesAinda não há avaliações
- Anotações Da Ultima Aula de FisiologiaDocumento6 páginasAnotações Da Ultima Aula de Fisiologialeticia fernandesAinda não há avaliações
- Fisiologia 2, Sistema DigestorioDocumento5 páginasFisiologia 2, Sistema DigestorioPAMELA SIMIONATO NEINASAinda não há avaliações
- 3F.T.D Estômago e Intestino DelgadoDocumento39 páginas3F.T.D Estômago e Intestino DelgadoVpntesteAinda não há avaliações
- FSA2 OHm ANO7 H 1 CE4 HRX 54 Kths Ik VKK 5 Ze WT Mej 0 NDocumento22 páginasFSA2 OHm ANO7 H 1 CE4 HRX 54 Kths Ik VKK 5 Ze WT Mej 0 NEstevão OrlandoAinda não há avaliações
- Si M Isóri: Lay Cvan Oam Lim / Ad BDocumento2 páginasSi M Isóri: Lay Cvan Oam Lim / Ad BLaylla AmaralAinda não há avaliações
- Sistema Digestório: Prof. Rosi PaixãoDocumento61 páginasSistema Digestório: Prof. Rosi PaixãopintolimaAinda não há avaliações
- Sistema DigestórioDocumento66 páginasSistema DigestórioVinicius MarcosAinda não há avaliações
- Injúria Renal AgudaDocumento8 páginasInjúria Renal AgudaBárbara Lopes SimãoAinda não há avaliações
- 7 - Parede Posterior AbdominalDocumento10 páginas7 - Parede Posterior AbdominalBárbara Lopes SimãoAinda não há avaliações
- Hepatite C FarmacosDocumento2 páginasHepatite C FarmacosBárbara Lopes SimãoAinda não há avaliações
- 9 - Cavidade Pulmonar e MediastinoDocumento9 páginas9 - Cavidade Pulmonar e MediastinoBárbara Lopes SimãoAinda não há avaliações
- 12 - Glândula SuprarrenalDocumento6 páginas12 - Glândula SuprarrenalBárbara Lopes SimãoAinda não há avaliações
- 02 Tempo Geológico Datação de RochasDocumento7 páginas02 Tempo Geológico Datação de RochasBárbara Lopes SimãoAinda não há avaliações
- 01 Origem Da Terra Ciclo Das RochasDocumento8 páginas01 Origem Da Terra Ciclo Das RochasBárbara Lopes SimãoAinda não há avaliações
- 03 Minerais TeoricaDocumento12 páginas03 Minerais TeoricaBárbara Lopes SimãoAinda não há avaliações
- 05 Rochas SedimentaresDocumento6 páginas05 Rochas SedimentaresBárbara Lopes SimãoAinda não há avaliações
- 04 Rochas ÍgneasDocumento5 páginas04 Rochas ÍgneasBárbara Lopes SimãoAinda não há avaliações
- Guia VicenzoCovelliDocumento39 páginasGuia VicenzoCovelliO TAL DE PATOAinda não há avaliações
- Patologia 1 - JanineDocumento41 páginasPatologia 1 - JaninejaninealessiAinda não há avaliações
- ValvulopatiasDocumento10 páginasValvulopatiascleomarvaladaresAinda não há avaliações
- QUESTAO Biologia3 SistemaendocrinoDocumento10 páginasQUESTAO Biologia3 SistemaendocrinoEduardo BovaretoAinda não há avaliações
- Ed Tórax MediastinoDocumento10 páginasEd Tórax MediastinomelissadsmAinda não há avaliações
- Cap. 11 - Sistema NeuroendócrinoDocumento44 páginasCap. 11 - Sistema NeuroendócrinoMaria Eduarda100% (1)
- 6 Semiologia Da Marcha e Coordenacao PDFDocumento21 páginas6 Semiologia Da Marcha e Coordenacao PDFMah SimonettiAinda não há avaliações
- Sistema Sensorial - Anatomia HumanaDocumento54 páginasSistema Sensorial - Anatomia HumanaFelipe BelarminoAinda não há avaliações
- Embriologia Do Sistema RespiratórioDocumento7 páginasEmbriologia Do Sistema RespiratórioTamy BeatrizAinda não há avaliações
- Anatomia Da Pelve e Perineo 1Documento35 páginasAnatomia Da Pelve e Perineo 1karenbiomachadoAinda não há avaliações
- 129-Manuscrito de Livro-667-1-10-20230327Documento68 páginas129-Manuscrito de Livro-667-1-10-20230327Melyssa Helena PiauilinoAinda não há avaliações
- Fitoterapia No Sistema Respiratorio Parte IDocumento19 páginasFitoterapia No Sistema Respiratorio Parte IAuzy SilvaAinda não há avaliações
- Ficha Tecidos GabaritoDocumento4 páginasFicha Tecidos GabaritoPaula LuizaAinda não há avaliações
- Neurobiologia Das EmoçõesDocumento11 páginasNeurobiologia Das Emoçõesjancer2415Ainda não há avaliações
- Sistema ReprodutorDocumento5 páginasSistema ReprodutorRita RibeiroAinda não há avaliações
- Ato ReflexoDocumento7 páginasAto ReflexoRodrigo LousadaAinda não há avaliações
- Controle Motor Voluntário e AutomáticoDocumento2 páginasControle Motor Voluntário e AutomáticoDyenifer LopesAinda não há avaliações
- Hidrocefalia e Disrafismo EspinhalDocumento62 páginasHidrocefalia e Disrafismo Espinhalregisfilho068Ainda não há avaliações
- Questionario 003 PDFDocumento6 páginasQuestionario 003 PDFValeriaAinda não há avaliações
- Sistema Cardiovascular ResumoDocumento1 páginaSistema Cardiovascular ResumoNaiaAinda não há avaliações
- Pop 5.14 - Auxílio Nos Principais Problemas Durante A AmamentaçãoDocumento3 páginasPop 5.14 - Auxílio Nos Principais Problemas Durante A AmamentaçãoMarcelo AraujoAinda não há avaliações
- Aula Sistema ExcretorDocumento15 páginasAula Sistema ExcretorFernando Júlio100% (1)
- Aula - TransduçãoDocumento7 páginasAula - TransduçãoArthur MonteAinda não há avaliações
- As Relações Anatômicas Da Língua Com o Sistema CorporalDocumento6 páginasAs Relações Anatômicas Da Língua Com o Sistema CorporalDiego RaymundoAinda não há avaliações
- 1B PDFDocumento6 páginas1B PDFSérgio Marques100% (1)
- Sistema Circulatório2Documento43 páginasSistema Circulatório2Carlota FiguerolaAinda não há avaliações