Escolar Documentos
Profissional Documentos
Cultura Documentos
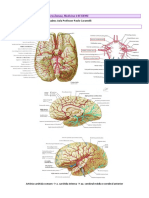
1 - Acidente Vascular Encefálico
Enviado por
Karol MartinsTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
1 - Acidente Vascular Encefálico
Enviado por
Karol MartinsDireitos autorais:
Formatos disponíveis
ACIDENTE VASCULAR ENCEFÁLICO (AVE) trombose da artéria basilar.
Suspeita-se de AVE
trombótico em médias artérias na síndrome do
Acidente vascular encefálico é definido por um déficit “AVE em evolução” (o deficit neurológico se
neurológico agudo, de origem vascular e não desenvolve de forma subaguda).
traumático, geralmente focal, de rápida evolução, com
duração maior que 24 horas (ou menor, quando leva o
paciente à morte). É conhecido também como acidente
vascular cerebral (AVC) ou derrame cerebral, mas sua
nomenclatura mudou para abranger todo o encéfalo,
visto que estruturas do tronco cerebral, diencéfalo e
cerebelo também podem ser acometidos. Atualmente é
a causa mais comum de óbito no Brasil. O AVE pode
ser isquêmico (80% dos casos) ou hemorrágico (20%).
FATORES DE RISCO
Além da questão da mortalidade, ele provoca grande HAS (principal, para AVEi e AVEh);
morbidade, uma vez que costuma deixar sequelas na
HF de doença cerebrovascular ;
maioria dos sobreviventes.
Diabetes mellitus;
;
AVE ISQUÊMICO
Idade > 60 anos;
O AVE isquêmico se manifesta pela súbita instalação IAM;
de um deficit neurológico focal persistente, como Cardiomiopatia dilatada.
consequência a uma isquemia seguida de infarto no
parênquima encefálico (cérebro, diencéfalo, tronco ou Menos comuns: síndrome do anticorpo
cerebelo). É decorrente da oclusão aguda de uma antifosfolipídio, ACO, Tabagismo, fator V de Leiden,
artéria de médio ou pequeno calibre. Esta oclusão, na overdose de cocaína, meningite bacteriana ou
maioria das vezes, é do tipo embólica (trombo tuberculosa, neurossífilis, endocardite infecciosa, lúpus
proveniente de local distante que caminha pela eritematoso sistêmico, vasculites necrosantes, vasculite
circulação até impactar na artéria), mas também pode primária do SNC, fibrodisplasia, síndromes
hematológicas (policitemia vera, anemia falciforme,
ser trombótica (trombo formado na própria artéria
envolvida no AVE). hemoglobinúria paroxística noturna).
Cardioembólico: a fonte emboligênica é o QUADRO CLÍNICO
coração, na maioria das vezes com fibrilação atrial
(trombo no AE), seguida pelo IAM de parede A depender da região infartada no AVE isquêmico,
anterior (trombo no VE) e pelas cardiomiopatias diferentes manifestações clínicas podem ser
dilatadas (trombo em VE e/ou AE); observadas:
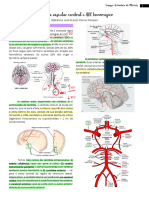
Arterioembólico: é o AVE isquêmico típico dos Sistema Carotídeo
pacientes hipertensos. A fonte emboligênica
geralmente é uma placa aterosclerótica instável Artéria oftálmica: alterações visuais
(com trombo) na carótida comum ou bifurcação monoculares.
carotídea ou na artéria vertebral. Artéria cerebral anterior: sinais de frontalização,
déficit motor e sensitivo na região proximal do
O AVE trombótico mais comum é o AVE lacunar membro superior contralateral.
(20% dos AVEs isquêmicos), definido por infarto de
Artéria cerebral média: déficit motor; perda
tamanho inferior a 2 cm, causado pela oclusão de
sensorial em face ou membro superior; afasia de
pequenas artérias perfurantes cerebrais, que nutrem o
Wernick (área da compreensão da fala) e Broca
tálamo, a cápsula interna e os gânglios da base, ou dos
(área motora da fala) no hemisfério dominante).
ramos arteriais que irrigam o tronco cerebral. Essas
pequenas artérias desenvolvem uma lesão obstrutiva Sistema Vertebrobasilar
chamada lipo-hialinose (espessamento hialino da
camada média), que pode precipitar a trombose in situ. Artéria cerebral posterior: cefaléia ipsilateral,
O AVE trombótico de artérias de médio calibre é raro, alterações de memória, hemibalismo, alterações do
sendo o mais clássico o AVE pontino extenso pela campo visual, rebaixamento do nível de
consciência, déficit sensitivo, alterações de RNM é sua baixa disponibilidade no serviço público e
funções nervosas superiores. complicações do tipo claustrofobia.
Artéria vertebral ou cerebelar póstero-inferior:
síndrome bulbar (vertigem central, disfagia, O Doppler transcraniano pode ajudar a descobrir qual
náuseas, vômitos, nistagmo e ataxia ipsilateral) e é a artéria intracraniana obstruída.
síndrome de Horner ipsilateral (ptose palpebral, Para o diagnóstico etiológico, os exames mais
anisocoria, perda da sensibilidade térmica e importantes são: ECG (diagnóstico da fibrilação
dolorosa em face ipsilateral, disartria e nistagmo atrial), ecocardiograma e Doppler de carótidas.
para o lado infartado).
ATAQUE ISQUÊMICO TRANSITÓRIO
DIAGNÓSTICO
O AIT é um deficit neurológico focal reversível,
Todo paciente com deficit neurológico focal de início transitório, cuja definição formal prevê uma duração
súbito que dura mais de 15-20 minutos deve ser máxima de 24h. É importante reconhecer, todavia, que
encarado como AVE (isquêmico ou hemorrágico). A a despeito dessa definição, a imensa maioria dos AIT
TC de crânio não contrastada é sempre ESSENCIAL reverte dentro dos primeiros 15-20min.
para descartar AVE hemorrágico. A TC de crânio, nas
primeiras 12-24h, geralmente não mostra o AVE Geralmente é causado por pequenas embolias
isquêmico, pois o infarto só tem expressão radiológica arterioarteriais a partir das carótidas ou vertebrais.
na TC após 24-72h, como uma área hipodensa Num pequeno número de casos decorre de trombose
(“cinza”) acompanhada de edema. A TC inicial serve, em evolução, ou quando do surgimento de baixo
portanto, para afastar AVE hemorrágico, pois a débito cardíaco (por vários motivos) em pacientes com
hemorragia aparece de imediato, como uma área placas de ateroma bilaterais nas carótidas obstruindo
hiperdensa (“branca”). Após dez dias, a área infartada mais de 50% do lúmen.
aparece mais hipodensa (“preta”) e com retração (sem
edema e com atrofia), repuxando algum ventrículo. As manifestações são semelhantes às do AVE, só que
transitórias. A amaurose fugaz (perda visual
transitória) é um subtipo de AIT no qual pequenos
êmbolos se alojam transitoriamente na origem da
artéria oftálmica.
O ataque isquêmico transitório pode preceder o AVC
isquêmico em 9-25% dos pacientes. O risco de AVC
após AIT é de 24-29% durante os próximos cinco
anos, sendo 4-8% no primeiro mês e 12-13% durante o
primeiro ano.
Fatores que sinalizam maior risco são: idade
avançada, AIT “em crescendo”, estenose significativa
de carótida, doença cardíaca associada, fibrilação atrial
de início recente, fonte cardioembólica definida e AIT
A RNM é um exame de maior acurácia do que a TC hemisférico. Por isso, o AIT deve ser tratado o quanto
no diagnóstico do AVE isquêmico. É capaz de antes.
diagnosticar o AVE de tronco encefálico, impossível
de ser visualizado na TC. A técnica de RNM com Pelo fato do AIT poder levar a lesões irreversíveis, foi
estudo de difusão (DWI) e perfusão (PWI) é capaz de criada uma classificação, dividindo-o em: Sintomas
detectar a isquemia após alguns minutos do início do Transitórios sem Infarto e Sintomas Transitórios
quadro neurológico. Podemos comparar o resultado de com Infarto (TSI). A diferenciação entre estes últimos
DWI com o da PWI, para caracterizar a penumbra é mais bem realizada com a ressonância com difusão.
isquêmica. Uma PWI com uma área menor que a DWI Mas como diferenciar o TSI do AVE? Inicialmente
(mismatch) significa lesão reversível (penumbra), pelo tempo, pois no TSI, por definição, o deficit
indicando melhor prognóstico com o uso do neurológico persiste por menos de 24h. Além disso, o
trombolítico; se os dois estiverem reduzidos, indica TSI tem uma área de infarto menor que o AVE,
lesão irreversível de neurônio (infarto). O problema da
embora não exista um limite de tamanho que possa cerebrais (hemoventrículo), pela presença de sangue
diferenciá-los. no espaço subaracnoide (edema cerebral difuso) ou
pela hidrocefalia aguda. O hematoma pode aumentar
Os exames indicados são o Doppler de carótidas e de tamanho nas próximas 12-36h, contribuindo para a
vertebrais, ECG e ecocardiograma transtorácico. piora neurológica evolutiva ao longo desse período.
Exames eventualmente necessários: Doppler Uma lesão expansiva cerebral, ao comprimir ou
transcraniano, eco transesofágico, angio-TC deslocar o tálamo e/ou o mesencéfalo, pode produzir
angiografia convencional. rebaixamento da consciência porque estas duas
estruturas são responsáveis pela manutenção do estado
AVE HEMORRÁGICO de vigília.
O AVE hemorrágico representa 20% de todos os AVE, A letalidade do AVE hemorrágico
sendo o tipo mais comum a hemorragia intraparenquimatoso é muito alta, em torno de 50%. O
intraparenquimatosa, seguida pela hemorragia paciente geralmente morre da própria HIC, que leva à
subaracnoide. herniação cerebral. (protrusão do tecido cerebral
através da fenda do tentório do cerebelo, comprimindo
AVE HEMORRÁGICO INTRAPARENQUIMATOSO o tronco encefálico).
O tipo mais comum é o AVE hemorrágico
hipertensivo, causado por lesão crônica de pequenas
QUADRO CLÍNICO
artérias perfurantes (as mesmas do AVE lacunar), Manifestam-se com um quadro súbito de cefaleia
promovendo fragilidade da parede vascular e formação intensa, deficit neurológico focal e rebaixamento do
de pequenos aneurismas (aneurismas de Charcot- nível de consciência, em geral dentro de algumas
Bouchard). O rompimento desses aneurismas (em horas.
geral durante um pico hipertensivo) provoca o AVE
hemorrágico intraparenquimatoso hipertensivo. Os Hemorragia no putâmen: Costuma atingir a cápsula
locais mais acometidos são: interna, cursando com quadro súbito de hemiplegia
fasciobraquiaquicrural contralateral. Desvio do olhar
Putâmen: 30-50% dos casos; conjugado contrário à hemiplegia também pode
Tálamo: 15-20% dos casos; ocorrer. Aqui, a hemorragia pode se estender para os
Cerebelo: 10-30% dos casos; ventrículos laterais e causar hemoventrículo.
Ponte: 10-15% dos casos.
Hemorragia talâmica: Também atinge a cápsula
A hemorragia lobar (ou seja, dos lobos frontal, interna, gerando os mesmos sintomas da hemorragia
parietal, temporal e occipital) é um tipo de hemorragia no putâmen, associada à hemianestesia para todas as
intraparenquimatosa que acomete principalmente os sensibilidades. Pela extensão da hemorragia ao
idosos, em razão de sua causa: a angiopatia amilóide hipotálamo e teto do mesencéfalo, são comuns: desvio
que ocorre nesta idade, a rotura de microvasos dos olhos em direção ao nariz, ou para o lado; pupilas
subcorticais cujas paredes contêm depósitos amilóides. mióticas; afasia talâmica. É comum a hemorragia se
Os pacientes com doença de Alzheimer são, portanto, estender ao terceiro ventrículo.
ainda mais propensos a esta condição. Outros tipos de
hemorragia intraparenquimatosa ocorrem na Hemorragia de cerebelo: gera quadro idêntico ao
intoxicação por cocaína, sangramento tumoral AVE isquêmico cerebelar (náuseas, vertigem central,
(melanoma maligno, carcinoma broncogênico vômitos e ataxia cerebelar aguda). Têm grande efeito
metastático), rotura de malformação vascular etc. expansivo, podendo comprimir o IV ventrículo e levar
à hidrocefalia obstrutiva, piora da HIC e coma.
FISIOPATOLOGIA Hemorragia de ponte: Tem um quadro muito
O acúmulo de sangue no parênquima cerebral eleva característico: quadriplegia súbita, coma e pupilas
agudamente a pressão intracraniana, já que o sangue mióticas e fototorregentes, além de perda dos reflexos
desencadeia edema vasogênico em volta do hematoma. oculocefálicos.
A Hipertensão Intracraniana (HIC) será maior quanto
mais volumoso for o hematoma e pode ser maior ainda
se houver sangramento para o interior dos ventrículos
DIAGNÓSTICO A hiponatremia é comum nas duas primeiras
semanas. É decorrente de duas síndromes: Síndrome
O diagnóstico é feito pela TC de crânio não da secreção inapropriada do hormônio antidiurético
contrastada ou pela RNM, que mostrará em (SIADH) e cerebropatia perdedora de sal. Na primeira,
praticamente 100% dos casos uma área hiperdensa o paciente está euvolêmico; na segunda, o paciente
(hematoma), geralmente com edema em volta (zona está hipovolêmico. É comum também o risco de
hipodensa). O desvio de linha média é comum.. Acima ressangramento (rerruptura) em 20% dos pacientes nos
de 3 mm, a chance de evolução para o coma é grande. primeiros 7 dias (maioria nas primeiras 24h).
QUADRO CLÍNICO
A faixa etária entre 35-55 anos é a mais acometida
pela rotura espontânea de aneurisma sacular congênito;
já entre 15-30 anos, predomina a rotura e uma
malformação vascular arteriovenosa. O quadro é
bastante clássico: o paciente começa com uma cefaleia
holocraniana de início súbito e de forte intensidade (“a
maior dor de cabeça que a pessoa já teve”), evoluindo,
em metade dos casos, com síncope (perda súbita e
transitória da consciência). Ao acordar da síncope, o
paciente se lembra da dor. A rigidez de nuca aparece
AVE HEMORRÁGICO SUBARACNOIDE geralmente após o primeiro dia. O deficit neurológico
focal pode ou não ocorrer nesta fase. Um dos mais
A Hemorragia Subaracnoide (HSA) espontânea ocorre
importantes é relacionado à rotura do aneurisma de
pela rotura de um aneurisma sacular congênito e,
comunicante posterior, quando o jato hemorrágico
menos comumente, pela rotura de uma Malformação
comprime diretamente o III par craniano (oculomotor).
Arteriovenosa (MAV). Os aneurismas saculares
Após o terceiro dia (entre 4-14 dias do início dos
geralmente se localizam nas artérias do polígono de
sintomas), ocorrem as complicações.
Willis. A rotura de um vaso neste território inunda de
sangue a cisterna da base e, portanto, o espaço
DIAGNÓSTICO
subaracnoide. O local mais comum de rotura do
aneurisma sacular é a artéria comunicante anterior. Todo paciente que abre um quadro de cefaleia súbita
de forte intensidade, até que se prove o contrário, tem
Ao atingir o espaço subaracnoide, o sangue em volta
um AVE hemorrágico. Se tiver a tríade cefaleia +
do cérebro causa edema cerebral e meningite química.
síncope + rigidez de nuca, o diagnóstico provável é
A quantidade de sangue mais uma vez irá determinar o
HSA(Hemorragia subaracnóidea). A TC de crânio
prognóstico destes pacientes.
não contrastada confirma o diagnóstico em 95%
A partir do 4º dia, surge uma complicação em 20-30% dos casos. Em caso de suspeita de HSA e TC normal,
dos casos denominada vasoespasmo. O sangue é procede-se ao exame liquórico, que mostrará sangue
irritativo e pode provocar o vasoespasmo ao entrar em (primeiras 12h) ou um líquido xantocrômico
contato com uma artéria. Como o sangramento é no (amarelado), por causa da conversão da hemoglobina
polígono de Willis, a origem da cerebral média, por em bilirrubina.
exemplo, pode ser o vaso afetado, levando à
hemiplegia contralateral e, dependendo do lado, à
afasia. O vasoespasmo é o grande responsável pelo
deficit neurológico focal e pelas sequelas neurológicas
que podem ocorrer.
A hidrocefalia é outra complicação que pode ocorrer
em 15% dos casos, decorrente do “entupimento” da
drenagem liquórica pela fibrina nas granulações
aracnoides. Pode levar à hipertensão intracraniana.
Você também pode gostar
- Tutoria 4 - Acidente Vascular Encefálico HemorrágicoDocumento11 páginasTutoria 4 - Acidente Vascular Encefálico HemorrágicoJoan Leite100% (1)
- Apostila Do Curso Enfermagem em Neurologia-1Documento25 páginasApostila Do Curso Enfermagem em Neurologia-1Rogério Silva100% (3)
- Aneurisma, AVC e hemorragiaDocumento7 páginasAneurisma, AVC e hemorragiaPaulinho MuriloAinda não há avaliações
- Glossário Inglês-Português de Termos em HematologiaNo EverandGlossário Inglês-Português de Termos em HematologiaAinda não há avaliações
- Sangria na MTCDocumento46 páginasSangria na MTCWilson Bonifácio100% (1)
- Lesoes Elementares.1Documento46 páginasLesoes Elementares.1Indianara CechinelAinda não há avaliações
- Glicemia e metabolismo de carboidratosDocumento32 páginasGlicemia e metabolismo de carboidratosSergio Correa Fernandes100% (1)
- GUIA DAS SEQUÊNCIAS DE GRABOVOIDocumento22 páginasGUIA DAS SEQUÊNCIAS DE GRABOVOIAnonymous ro49vD2JA100% (6)
- Definição: UC 24 - Problema 01 - Desorientação - @resumosdakaliDocumento29 páginasDefinição: UC 24 - Problema 01 - Desorientação - @resumosdakaliKálita VieiraAinda não há avaliações
- AVC: Principais Aspectos do Acidente Vascular EncefálicoDocumento18 páginasAVC: Principais Aspectos do Acidente Vascular EncefálicoGabrielly OliveiraAinda não há avaliações
- Imaginologia em TC PatologiasDocumento37 páginasImaginologia em TC PatologiaspatriciaAinda não há avaliações
- AVC Hemorrágico Fatores Risco Causas SintomasDocumento7 páginasAVC Hemorrágico Fatores Risco Causas SintomasHenrique NolascoAinda não há avaliações
- Acidente Vascular Cerebral (AvcDocumento89 páginasAcidente Vascular Cerebral (AvcThamiris SantanaAinda não há avaliações
- AVE Isquêmico: Causas, Sinais e Síndromes emDocumento11 páginasAVE Isquêmico: Causas, Sinais e Síndromes emheitorcfAinda não há avaliações
- Acidente Vascular Cerebral (AVC)Documento31 páginasAcidente Vascular Cerebral (AVC)Intacua MD IntacuaAinda não há avaliações
- Aula Acidente Vascular Encefálico - Ave PDFDocumento36 páginasAula Acidente Vascular Encefálico - Ave PDFm.gabriela.alencar66Ainda não há avaliações
- Acidente Vascular Encefálico PDFDocumento8 páginasAcidente Vascular Encefálico PDFJulia PardiniAinda não há avaliações
- Patologia Do CRANIO Na Tomografia ComputadorizadaDocumento37 páginasPatologia Do CRANIO Na Tomografia ComputadorizadaGilcosme SilvaAinda não há avaliações
- Acidente Vascular Encefálico Isquêmico - Distúrbios Neurológicos - Manuais MSD Edição para ProfissionaisDocumento14 páginasAcidente Vascular Encefálico Isquêmico - Distúrbios Neurológicos - Manuais MSD Edição para ProfissionaisJadiell Jordan100% (1)
- Ave LariDocumento16 páginasAve LarithainalimavgAinda não há avaliações
- SP2 - AVE e Coma (7P)Documento16 páginasSP2 - AVE e Coma (7P)Gabriely TeixeiraAinda não há avaliações
- Resumo AVC PDFDocumento12 páginasResumo AVC PDFDanielle BonatesAinda não há avaliações
- AVC isquêmico: sintomas, causas e tratamentoDocumento23 páginasAVC isquêmico: sintomas, causas e tratamentoElis Lily BeeAinda não há avaliações
- Avci HSLDocumento39 páginasAvci HSLGisela TinoneAinda não há avaliações
- AVCCDocumento43 páginasAVCCMally FoxAinda não há avaliações
- AvcDocumento11 páginasAvcIsabel100% (1)
- Material de Apoio - Acidente Vascular EncefálicoDocumento12 páginasMaterial de Apoio - Acidente Vascular EncefálicoRICARDO AUGUSTO BARROS DOS SANTOS FILHOAinda não há avaliações
- Diagnostico Por Imagem Do Acidente Vascular EncefalicoDocumento9 páginasDiagnostico Por Imagem Do Acidente Vascular EncefalicoJ. RezendeAinda não há avaliações
- Causas, Sintomas e Tratamento do AVC HemorrágicoDocumento14 páginasCausas, Sintomas e Tratamento do AVC HemorrágicoElis Lily BeeAinda não há avaliações
- AVC Ou AVEDocumento7 páginasAVC Ou AVENelsina Ferreira ResendeAinda não há avaliações
- AVE e Revisão EncéfaloDocumento6 páginasAVE e Revisão EncéfaloAmanda BuffonAinda não há avaliações
- Acidente Vascular Encefálico Hemorrágico - Dr. DavidDocumento9 páginasAcidente Vascular Encefálico Hemorrágico - Dr. DavidMikhael AndrausAinda não há avaliações
- 2 Ave PDFDocumento25 páginas2 Ave PDFNivaldo FelixAinda não há avaliações
- AvcDocumento24 páginasAvcJoao Vitor SouzaAinda não há avaliações
- Visão Geral Do Acidente Vascular Encefálico - Distúrbios Neurológicos - Manuais MSD Edição para ProfissionaisDocumento9 páginasVisão Geral Do Acidente Vascular Encefálico - Distúrbios Neurológicos - Manuais MSD Edição para ProfissionaisRaquel PintoAinda não há avaliações
- ACIDENTE VASCULAR ENCEFÁLICO CertoDocumento11 páginasACIDENTE VASCULAR ENCEFÁLICO CertoPollyana Furtado JunqueiraAinda não há avaliações
- AVC para EnfermagemDocumento7 páginasAVC para EnfermagemBwizer100% (1)
- Morfofuncional Etapa 8 Modulo1Documento10 páginasMorfofuncional Etapa 8 Modulo1natashafrigeriAinda não há avaliações
- AVC GeralDocumento17 páginasAVC Geralamizael mendesAinda não há avaliações
- Aneurisma - Wikipédia, A Enciclopédia LivreDocumento5 páginasAneurisma - Wikipédia, A Enciclopédia LivreRui Jorge AbreuAinda não há avaliações
- Aula - Fisio No AVCDocumento54 páginasAula - Fisio No AVCviniciosjardimAinda não há avaliações
- Acidente Vascular Cerebral AulaDocumento59 páginasAcidente Vascular Cerebral AulaÉrica MartinezAinda não há avaliações
- Saúde Do Adulto II - Luiza RamosDocumento59 páginasSaúde Do Adulto II - Luiza RamosLuiza RamosAinda não há avaliações
- Acidente Vascular CerebralDocumento9 páginasAcidente Vascular Cerebralgabriel.jesusAinda não há avaliações
- Aula Sobre Acidente Avascular Cerebral-1Documento5 páginasAula Sobre Acidente Avascular Cerebral-1Samilla Novais100% (1)
- Ateromatose Carotídea - CompletoDocumento3 páginasAteromatose Carotídea - CompletoÉlio Vítor DuarteAinda não há avaliações
- AVCDocumento11 páginasAVCcaueftoliveira06Ainda não há avaliações
- Atlas Radio 2 EdDocumento73 páginasAtlas Radio 2 EdEduardo Bernardino67% (3)
- Acidente Vascular EncefalicoDocumento5 páginasAcidente Vascular EncefalicoAnderson FerreiraAinda não há avaliações
- AVC HemorragicoDocumento3 páginasAVC HemorragicoVictor Hugo Silva MartiniAinda não há avaliações
- AVC HemorrágicoDocumento7 páginasAVC HemorrágicoVictor ReisAinda não há avaliações
- Enfermagem em Reabilitação NeurotraumatológicaDocumento9 páginasEnfermagem em Reabilitação NeurotraumatológicaFabíola ApolinárioAinda não há avaliações
- Patogenese, Classsificação Epidemiologia das Doenças Vasculares CerebraisDocumento25 páginasPatogenese, Classsificação Epidemiologia das Doenças Vasculares CerebraisJúlia BastosAinda não há avaliações
- Trabalho Acidente VascularDocumento21 páginasTrabalho Acidente VascularWanessa MonteiroAinda não há avaliações
- Termos clínicos e sintomas de acidentes cerebrovasculares (AVCDocumento13 páginasTermos clínicos e sintomas de acidentes cerebrovasculares (AVCNatalia VelasquezAinda não há avaliações
- Neuro 3 - Avc IsquêmicoDocumento39 páginasNeuro 3 - Avc IsquêmicoRafael de LiraAinda não há avaliações
- Reabilitação Neurofuncional Do Paciente Com Acidente Vascular Cerebral - AVCDocumento17 páginasReabilitação Neurofuncional Do Paciente Com Acidente Vascular Cerebral - AVCPedro GouveiaAinda não há avaliações
- Acidente Vascular Encefálico IsquêmicoDocumento9 páginasAcidente Vascular Encefálico IsquêmicoDanielle CastroAinda não há avaliações
- Semiologia Do Paciente Com AVCDocumento2 páginasSemiologia Do Paciente Com AVCLETICIA ISABEL DIAS CANDIDOAinda não há avaliações
- A Necrópsia na Morte Súbita Cardíaca: aspectos sociodemográficos e necroscópicos no Estado de Goiás – BrasilNo EverandA Necrópsia na Morte Súbita Cardíaca: aspectos sociodemográficos e necroscópicos no Estado de Goiás – BrasilAinda não há avaliações
- Eletrocardiografia e a doença coronariana na emergênciaNo EverandEletrocardiografia e a doença coronariana na emergênciaAinda não há avaliações
- os DISTÚRBIOS NEUROLÓGICOSNo Everandos DISTÚRBIOS NEUROLÓGICOSAinda não há avaliações
- Exame de SangueDocumento6 páginasExame de Sanguec d b lAinda não há avaliações
- 28 Cuidados Com Aspiracao de Secrecoes de Vias AereasDocumento5 páginas28 Cuidados Com Aspiracao de Secrecoes de Vias AereasJean Carlos SalgadoAinda não há avaliações
- HisterectomiaDocumento62 páginasHisterectomiaGleyciane LimaAinda não há avaliações
- Úlceras por pressão: classificação, fatores de risco e prevençãoDocumento3 páginasÚlceras por pressão: classificação, fatores de risco e prevençãoLaís BispoAinda não há avaliações
- Compendio de Testes e Escalas PDFDocumento9 páginasCompendio de Testes e Escalas PDFCamila AlvesAinda não há avaliações
- Psoriase EscritoDocumento10 páginasPsoriase EscritoWellina BastosAinda não há avaliações
- O Envelhecimento Do Sistema Cardiovascular - RESUMODocumento5 páginasO Envelhecimento Do Sistema Cardiovascular - RESUMODouglas LimaAinda não há avaliações
- Eletroforese de proteínas séricasDocumento7 páginasEletroforese de proteínas séricasRoberta OhmAinda não há avaliações
- A relevância do periodontista na prevenção da doença periodontal em pacientes ortodônticosDocumento6 páginasA relevância do periodontista na prevenção da doença periodontal em pacientes ortodônticosCardoso PedroAinda não há avaliações
- Hematologia - Anemias HemolíticasDocumento4 páginasHematologia - Anemias HemolíticasVictória ValeskaAinda não há avaliações
- 7448 27653 1 PBDocumento8 páginas7448 27653 1 PBOderci FilhoAinda não há avaliações
- Slide HipertensãoDocumento10 páginasSlide HipertensãoGi Anna Voig 1500Ainda não há avaliações
- Seminários CetoacidoseDocumento4 páginasSeminários CetoacidoseGiulianna DestroAinda não há avaliações
- 1.1 Introdução Ao Sistema DigestórioDocumento11 páginas1.1 Introdução Ao Sistema DigestórioLuisa FernandesAinda não há avaliações
- Prova fisioterapia pediatriaDocumento14 páginasProva fisioterapia pediatriaLeonardo RochaAinda não há avaliações
- Exames laboratoriais de Denize Aparecida Soares do NascimentoDocumento12 páginasExames laboratoriais de Denize Aparecida Soares do NascimentoRennan FurstAinda não há avaliações
- Manejo de Vias Aéreas: Mario César Queiroz Alencar MédicoDocumento34 páginasManejo de Vias Aéreas: Mario César Queiroz Alencar MédicoNatália Canella CorrêaAinda não há avaliações
- Trabalho de Semiologia CompletoDocumento17 páginasTrabalho de Semiologia CompletociciniomanueljoaoAinda não há avaliações
- Demanda por Fisioterapeutas na PandemiaDocumento7 páginasDemanda por Fisioterapeutas na PandemiaCAROL SOUSAAinda não há avaliações
- LRP PDFDocumento12 páginasLRP PDFLuigi Rafael TrombiniAinda não há avaliações
- 12 - O Aparelho Digestivo Na Doença de ChagasDocumento25 páginas12 - O Aparelho Digestivo Na Doença de ChagasPedro QueirozAinda não há avaliações
- In #5. Tratamento ContinuadoDocumento8 páginasIn #5. Tratamento ContinuadoJulieny MirandaAinda não há avaliações
- Hemorragia pós-parto: classificação, etiologia, diagnóstico e tratamentoDocumento3 páginasHemorragia pós-parto: classificação, etiologia, diagnóstico e tratamentoirly1935Ainda não há avaliações
- CoproculturaDocumento7 páginasCoproculturaPriscila Araujo dos SantosAinda não há avaliações
- Modelo de Avaliacao Fisico-Funcional Da Coluna VerDocumento10 páginasModelo de Avaliacao Fisico-Funcional Da Coluna VerGearlanza AlvesAinda não há avaliações
- Distúrbios Da DeglutiçãoDocumento2 páginasDistúrbios Da DeglutiçãoDandara DiasAinda não há avaliações