Escolar Documentos
Profissional Documentos
Cultura Documentos
(Neuro) AVEh - Definitivo
Enviado por
Elis Lily BeeTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
(Neuro) AVEh - Definitivo
Enviado por
Elis Lily BeeDireitos autorais:
Formatos disponíveis
1
AVEh
Prof. Elza Magalhães
O AVC hemorrágico (AVCh) é uma disfunção neurológica, por uma hemorragia
intracraniana por ruptura de um vaso. No AVCh o sangramento não precisa ser exatamente
dentro do parênquima cerebral, e sim dentro da calota craniana. Uma hemorragia
subaracnoideana por exemplo,há um sangramento dentro da calota craniana.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
2
-Assim como o AVC isquêmico (AVCi), o AVCh é importante causa de óbito e de incapacidade,
- AVCh é bem menos frequente que o AVCi (hemorrágico corresponde a 20% de todos os AVCs).
- Epidemiologia: 38% sobrevivem depois de um ano. Risco de morte iminente e recorrência
maior no primeiro ano, mas o índice de incapacidade (quando comparado com AVCi) é menor.
Ou seja, há um melhor prognóstico para os que sobrevivem. Se o paciente passa da fase aguda,
não complica do ponto de vista clínico, a reabilitação costuma ser melhor do que os pacientes
de AVCi.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
3
Num caso de AVCi, com oclusão em artéria Cerebral média irá comprometer um
hemisfério cerebral praticamente todo. Vai haver necrose celular, morte celular, e uma
disfunção muito maior. Por outro lado o efeito do AVCh é de massa dentro do parênquima. A
medida que esse sangue é reabsorvido, muita coisa volta pro lugar.
Quando comparado uma imagem de uma tomografia depois de uma lesão, de um AVCh
e um AVCi, inicialmente com a mesma extensão, a tomografia de um ano depois do AVCh vai
estar muito melhor. No caso do AVC hemorrágico, o dano tecidual é menor, e, um ano depois
do evento, a imagem da tomografia da área afetada vai diminuir. Por que? O que era imagem,
no AVCh é sangue, e vai ser reabsorvido. O AVCi não, continua a mesma coisa da lesão inicial
mesmo um ano depois. Por que? O que era imagem no AVCi é morte celular, necrose.
- É uma condição que acomete mais homens do que mulheres
- Tem maior índice de complicação e melhor prognóstico
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
4
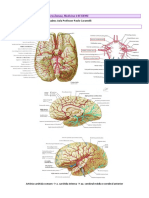
- Do ponto de vista de localização há uma predileção de ocorrência do AVCh, principalmente os
hipertensivos. Ou seja, o mecanismo de rotura do vaso,ou de sítio da lesão nos faz pensar em
diferentes etiologias. Os AVCs mais profundos dos gânglios da base normalmente são
hipertensivos. Os AVCs corticais lobares normalmente são por má formação arteriovenosas
(MAV), ou aneurisma, ou trauma. Ou seja, o próprio sitio da lesão nos faz pensar na etiologia e
que conduta tomar. Por exemplo, uma tomografia com acometimento em região cortical pensar
sempre nas causas dessa região: MAV, metástase, angiopatia amiloide (normalmente não dá
uma hemorragia apenas, são hemorragias menores, distribuídas ao longo do parênquima). Os
gânglios da base, o tálamo, as hemorragias lobares (mais lá em cima), ponte e cerebelo são os
locais onde mais comumente ocorre AVCh. Em especial, nos gânglios da base a ocorrência de
AVCh é maior (45%). Até porque eles estão mais relacionados à hipertensão e a principal causa
de AVCh é hipertensão.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
5
Etiologias do AVCh:
- Hipertensão (principal)
- Angiopatia Amilóide (doença degenerativa com formação de placas de amiloide na parede do
vaso por degeneração celular. Este processo gera o enfraquecimento e consequente propensão
da parede do vaso à sangramentos. Por se tratar de uma doença difusa, de pequenos vasos, a
hemorragia é distribuída em múltiplos sítios no parênquima).
Pergunta: A angiopatia amiloide também está associada a AVCi? R- ela está associada mais à
demência, a deposição de placas na parede vascular, e a microhemorragias. Como na
Tomografia não vê sangramentos antigos, (só a ressonância vê), paciente com angiopatia
amiloide pode apresentar TC normal. TC é pra sangramento recente.
No resultado de uma RM de angiopatia amiloide encontrará no laudo: sinais de sangramentos
antigos, subagudos, dispersos pelo parênquima, sugestivos de angiopatia amiloide.
É diagnóstico diferencial de Alzheimer, causa de demência,
Pergunta Inaudível.
- As Más formações Arteriovenosas (MAV) são comuns em cerebelo, terço posterior e
mais em córtex.
-Os aneurismas ocorrem mais nas bifurcações de artérias.
-Angioma cavernoso é uma má formação venosa, nutrida por uma artéria, é mais circunscrita
que a MAV clássica (mais difusa e com vasos anômalos, grandes, e com risco de sangramento
muito maior.)
-Angioma Venoso, que normalmente não sangra, e na maioria das vezes é assintomático.
-Trombose de seio e também trombose venosa de seio. As tromboses venosas geralmente
costumam sangrar. A trombose gera o aumento da pressão venosa com consequente
comprometimento da drenagem venosa e aumento na possibilidade de sangramento. Quando
isso ocorre, é normalmente para o córtex. Como os outros seios drenam para o seio sagital,
numa trombose de seio sagital, o edema cerebral será enorme e haverá maior
comprometimento cerebral.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
6
- Neoplasias, principalmente metástases. A metástase que mais sangra é de melanoma. Ex, um
paciente com múltiplas metástases cerebrais, procure o melanoma que ele está lá.
-Neoplasias primárias do SN também podem gerar sangramentos. O que diferencia as primárias
de secundárias é a localização, e o número de lesões. Tumor do sistema nervoso não dá
metástase. Nem pra dentro do SN. O glioblastoma multiforme é um tumor de SN, de elevado
índice de malignidade que pode aparecer em múltiplos sítios no SN. Isso não é metástase. Isso
faz parte da gênese do tumor, podendo aparecer em várias formas e em vários lugares. OBS: a
única neoplasia que não contra-indica transplante de órgãos são as do SN, por não dar
metástase.
-Vasculites
-Encefalopatia Herpética (a encefalite que mais sangra)
-Uso de drogas
- Transformação hemorrágica de um AVC isquêmico. As vezes por conta da anticoagulação, ou
até espontâneo, pode haver um sangramento no local da isquêmica. Ou seja uma transformação
hemorrágica, pois primariamente ele não era hemorrágico.
- Hemorragia espontânea. Ocorre principalmente na região perimesencefálica. Ás vezes o
paciente apresenta quadro de cefaleia intensa, faz TC, tem sangue em torno do mesencéfalo,
você investiga tudo, não é hipertenso, não é MAV, aneurisma, angiografia normal, tudo normal,
a hemorragia some espontaneamente e ninguém descobre a causa exata.
Pergunta sobre hemorragia IC em Etilistas: o sangramento mais comum nesses casos, em
especial os crônicos é o hematoma subdural.
R- Na hemorragia subaracnoideana o que dá o diagnóstico é a presença de hemácias no líquor.
Nem sempre haverá proteínas no caso de HSA no líquor.
Diferente dos casos de AVCi (onde o exame indicado para diagnóstico é RM), o exame
indicado para diagnóstico de AVCh é tomografia. A tc vai mostrar a hemorragia. E se ela não
mostrar a RM também não mostra. Ressonância é um péssimo exame pra ver sangue. É bom
para ver lesões que aconteceram há vários meses, e que por exemplo não foram diagnosticadas
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
7
na fase aguda. E que já haja na lesão uma degradação da hemoglobina, aí a RM vai ser boa. Mas
a fase aguda na emergência é TC.
Então na tomografia olhar sempre a localização da lesão (possíveis etiologias a serem
definidas) o volume do hematoma (definir conduta conservadora ou não). O paciente não
rebaixou nível de consciência, está lúcido, orientado, déficit motor pequeno, sem desvio de linha
média, não vou chamar o neurocirurgião. Nesse caso o edema vai ser reabsorvido
espontaneamente e o paciente vai ficar bem. Por outro lado, um paciente onde a TC evidencia
um hematoma enorme, ocupando ventrículo, baixando nível de consciência, TC mostrando
edema, e desvio d e linha média, tenho que chamar o neurocirurgião.
A absolvição desse edema vai ser muito mais difícil. Sangue dentro do ventrículo é uma
complicação importante. Sangue no interior do ventrículo gera processos inflamatórios, de base
de crânio, as vezes no arqueduto, coagula o sangue, gera hidrocefalia, faz hipertensão
intracraniana, entra em coma, faz herniação, precisa de ventilação e pode até ter uma parada.
Sangue no interior do ventrículo precisa ficar muito atento à necessidade de drenar, colocar
cateter, tirar o sangue de lá. Sangue no espaço subaracnoideano mesma coisa, avaliar a
necessidade de drenar.
Paciente com hemorragia nos gânglios da base, é completamente diferente do paciente com
hemorragia subaracnoideana. Este último, do ponto de vista etiológico, deve ter uma doença
muito mais grave. Hemorragia subaracnoideana deve-se buscar algum vaso de fronteira, ou
bifurcação que possa ter rompido algum aneurisma. Esse paciente precisa de angiografia.
Avaliar ocorrência de hidrocefalia, de desvio de linha média (parâmetro de drenagem –
tratamento cirúrgico) e se há herniação, ou seja, se esse paciente vai precisar de um suporte
com ventilação mecânica, intubação... Normalmente nos AVCs hemorrágicos paciente precisa
de UTI.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
8
Nos exames de imagem:
Sangue na tomografia aparece branco
Sangue na ressonância aparece preto
Exs: Hemorragia em gânglios da base; Ex2: Hemorragia
Hemorragia em gânglios da base fazendo desvio de linha média com edema, e efeito de
massa comprimindo o ventrículo. Não dá nem pra ver o ventrículo desse lado, nem o corno
anterior, nem o posterior.
O parâmetro de investigação no AVCh é a tomografia. Os AVCs profundos normalmente
fazem compressão de ventrículo. Os corticais tem como parâmetro de gravidade e de
necessidade de intervenção cirúrgica o desvio de linha média e o nível de consciência do
paciente.
Quando ocorre um hematoma grande o suficiente, pode haver desvio de linha média.
Em muitos casos, esse paciente não precisa de nenhum tipo de abordagem. O parâmetro para
recrutar um profissional para fazer uma drenagem é o nível de consciência do paciente e se há
desvio de linha média na tomografia.
Então se o paciente está rebaixado, ou chegou falando na sua frente, e o nível de
consciência vai caindo gradativamente, e na tomografia, ainda há evidencia de desvio de linha
média, tem que operar. Drenando o hematoma, você também estará preservando o resto do
cérebro do paciente. Vamos imaginar um hematoma enorme do lado direito. Não há
possibilidade dele crescer para fora, então sua expansão gera compressão do hemisfério
cerebral contralateral. Então, muitas vezes na drenagem de um hematoma, a preocupação não
é diretamente com a área afetada, mas sim o hemisfério contralateral. O mesmo principio da
indicação da craniectomia descompressiva no AVC isquêmico.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
9
Nos casos de AVC isquêmico, extenso, com desvio de linha média, e o paciente está com
nível de consciência rebaixado, fazendo anisocoria, nesses casos, o cirurgião tira a calota
craniana no lado do cérebro isquemiado. Esse procedimento permite que o cérebro inche para
fora ao passo que permita o funcionamento do outro hemisfério cerebral. O hemisfério
contralateral nesses casos é a preocupação, é este que ainda está se tentando salvar. O outro
lado provavelmente já foi. A resposta a lesão inicial, é que o cérebro comece a inchar. Esse
processo gera compressão dos vasos e consequente isquemia do lado não afetado. OU SEJA, ao
drenar, você retira o que está ocupando espaço e preserva o hemisfério que ainda não foi
afetado. Corrige o desvio de linha média.
Hemorragia profunda ou AVC profundo -]
AVC lobar em paciente idoso pensa em angiopatia amiloide
Hemorragia subaracnoideana pensa em aneurisma
Hemorragia intraventricular isolada indicativo de: Coagulopatias, Má formação
arteriovenosas (MAV) o plexo coroide é uma região de maior risco de MAV, então nos casos de
hemorragia exclusivamente dentro do ventrículo, pensar em mav nessa região, Traumas
contusos, com sangramento para dentro do ventrículo.
Então, na maioria dos casos de hemorragia em que a tomografia é suficiente para
esclarecer, ótimo. Na maioria das vezes ela vai ser. A ressonância por outro lado, ajuda em
situações especificas. Se a hemorragia é lobar, é por angiopatia amiloide. Mas nos casos em que
já é possível ver a hemorragia na tomografia, qual a necessidade da ressonância? Isso nos casos
de angiopatia amiloide por exemplo. A ressonância traz um dado importante que é a
visualização de hemorragias antigas que já a conteceram e o paciente não percebeu,
hemorragias pequenas. Então a ressonância vai mostrar, nesses casos, a hemorragia recente. E
outras hemorragias antigas que vem acontecendo, isso fortalece muito a possibilidade de
angiopatia amiloide. A hemorragia lobar por si só, sugere fortemente ser uma angiopatia
amiloide, mas não confirma. Por isso a ressonância também é necessária. Permite ver as
hemorragias em tempos diferentes. Além disso a ressonância também é indicada para
diagnosticar MAV. O sangramento da MAV na fase aguda, é difícil de ser visualizado so na
tomografia. A tomografia mostra o sangramento, mas muitas vezes não mostra a MAV. Entao a
ressonância ou a angioressonância vai me dar esse subsídio. Se por traz daquela hemorragia há
MAV. O ideal é fazer a ressonância até um pouco depois (15 dias), de forma que parte do sangue
seja reabsorvido e a MAV fique mais aparente. Muitas vezes na fase aguda não é possível
visualizar. A angiografia vai investigar as vasculites, aneurisma e MAV. MAV pode ser difícil
diagnosticar por angioressonância. Esta não vê muito bem veias a fase venosa não é boa. Vê
bem artéria. E as MAVs são má formações do sistema venoso! Ela é nutrida por uma artéria, mas
a má formação em si é venosa. Nesse exame, não se utiliza contraste, a imagem é obtida pela
própria velocidade do sangue. Por isso, as MAVs são bem visualizadas em angiografia. O
tratamento de uma MAV é entupir a artéria que está nutrindo ela. O tratamento de escolha é
cateterismo, para oclusão da artéria que nutre a MAV.
A artéria que ocluímos está nutrindo apenas a MAV. Ela não está nutrindo outra parte
do cérebro, então não provocaremos um AVCi. Às vezes, até pode ocorrer isquemia em torno
da MAV, mas bem pouca. Até porque, como a MAV é uma doença congênita, que o paciente
desenvolveu ao longo de anos, a região em torno dela já tem artérias colaterais. Então aquela
artéria principal não fará falta quando for ocluída.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
10
Observamos imagens de duas tomografias, com a mesma topografia de hemorragia,
mas em um contexto completamente diferente. O paciente dois está mais grave, com ventrículo
inundado, desvio de linha média, e tanto o corno anterior como o posterior do ventrículo direito
estão inundados. Então, esse paciente deve ir para a cirurgia, não temos como esperar a
absorção dessa hemorragia. Colocamos um cateter intraventricular e deixamos lá o sistema de
drenagem, controlando com TC até drenar completamente. Do ponto de vista de apresentação
clínica, é um AVCi.
Os sintomas vão depender da topografia da lesão. A forma de instalação e outros
achados na história ou no exame físico nos fazem pensar, mesmo antes de fazermos a TC, se
estamos diante de paciente com AVCi ou AVCh. Por exemplo, crise convulsiva e cefaleia ocorrem
mais no hemorrágico. A forma de instalação no AVCh é muito mais súbita em comparação com
o AVCi. Além disso, no AVCh não há piora progressiva do déficit, ao contrário do AVCi. No AVCi,
principalmente o arterotrombótico, o paciente pode se queixar inicialmente de dormência na
mão, depois no braço... Em 1-2 horas é que se instala o déficit. No AVCh, a depender da extensão
do hematoma, o paciente pode apresentar rebaixamento do nível de consciência, cefaleia,
hipertensão intracraniana... A hipertensão intracraniana pode provocar vômitos, aspiração,
evoluindo com infecção respiratória. Devemos observar também alterações no ECG, porque é
comum que pacientes hipertensos também estejam infartando. Além disso, paciente com
hipertensão intracraniana pode fazer bradicardia, e nesse caso também é importante o ECG.
Pergunta: Em paciente com hipertensão craniana devido à hemorragia, a drenagem
pode provocar herniação? Resposta: Não. Porque o sangue não é retirado por punção lombar, e
sim através de um cateter colocado dentro do ventrículo. Então, não há possibilidade de ocorrer
herniação pela drenagem. Muito pelo contrário, a herniação poderia ocorrer caso não
drenássemos, devido à hidrocefalia, porque há sangue empurrando de cima para baixo.
Pergunta: Previamente à drenagem eu também faço medidas farmacológicas para
auxiliar a reduzir a PIC? Resposta: Quando o paciente apresenta aumento de PIC por edema
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
11
cerebral, as outras medidas resolvem. Porém, quando o aumento ocorre devido a sangramento,
só há redução quando drenamos o sangue. Pergunta: Então não há nada que possamos fazer,
além disso? Resposta: Nada. Você pode proteger o paciente e tratar as consequências da
hipertenção intracraniana. Por exemplo, podemos tratar a hipertensão sistêmica ou bradicardia
secundárias à HIC. Se há risco de herniação, podemos intubar. Mas hiperventilação, manitol...
Tudo o que você fizer, não vai resolver a HIC. Se tiver uma TC como aquela que mostrei
anteriormente, com ventrículo todo inundado, só há possibilidade de reduzirmos a PIC tirando
esse sangue através da drenagem.
O paciente pode fazer também hipertermia, principalmente as hemorragias mais baixas
de tálamo e hipotálamo. As hemorragias subaracnoideanas dão muito hipertermia central (que
é diferente de febre). E, às vezes, é difícil sabermos o que é, porque o paciente já vomitou,
aspirou, está com infecção respiratória e também apresenta aumento de temperatura. Então
ficamos sem saber se é febre decorrente da infecção, ou é hipertermia. Tratamos a infecção, e
o paciente pode continuar com febre. Isso ocorre muito frequentemente nos pacientes com
aneurisma. Em pacientes com hemorragia subaracneoideana, damos feniltoína para prevenir
crise convulsiva. Porém, a feniltoína pode provocar hipertermia e, nesse caso, devemos
suspendê-la. Já tive paciente com febre em apenas um lado do corpo, devido a uma disfunção
hipotalâmica provocada pela hemorragia. Era uma hemorragia talâmica com inundação para o
corno do ventrículo, provocando uma disfunção hipotalâmica que gerava hipertermia em um
hemicorpo, e hipotermia no outro hemicorpo.
Rigidez de nuca é comum tanto em pacientes com hemorragia subaracnoideana como
com inundação do ventrículo. Se o sangue cai no ventrículo, ele vai circular: descer pelo
aqueduto, voltar pelo canal. Então o paciente vai fazer uma meningite química, provocando
rigidez de nuca. Hipertensão sistêmica severa ocorre como compensação da hipertensão
intracraniana. Também pode ocorrer crise convulsiva. Esses pacientes mais graves podem
evoluir para uma deterioração neurológica precoce, se você não intervir a tempo.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
12
Tratamento de suporte do AVC:
- Manter controle de glicemia, para evitar que aumente o risco de ressangramento e de
transformação hemorrágica no AVCi.
- Evitar hipertermia, mas não precisamos mais provocar hipotermia, essa medida já é proscrita.
- Evitar aspiração, principalmente nos pacientes que estão rebaixados. Evitar alimentar os
pacientes que estão sonolentos, para que não desenvolva pneumonia aspirativa, que é uma das
complicações que mais prolongam a permanência na UTI.
- Se tem infecção, tratar de forma precoce.
- Tratar as comorbidades: arritmia, infarto, escaras.
- Prevenir escaras com mudanças de decúbito, mobilização precoce.
- Fazer adequação nutricional e reabilitar precocemente. O paciente deve iniciar a fisioterapia e
a fonoterapia desde o hospital, não devemos esperar a alta hospitalar para iniciar. Isso faz uma
diferença muito grande no prognóstico.
- Hipertensão: No AVCh, se o paciente era hipertenso previamente, e chega com uma PA
de cerca de 180x100mmHg, estabelecemos uma meta de 160x100mmHg e PAM de 120mmHg.
Se o paciente era normotenso previamente, estabelecemos uma meta menor, com PA em torno
de 160x90mmHg, e PAM de 110mmHg, para não diminuir o fluxo sanguíneo cerebral e também
não provocar outro AVCh. Na verdade, essas metas levam em conta o bom senso, mas não são
tão matemáticas assim. Lógico que devemos levar em consideração se o paciente já possui
comprometimento de órgãos-alvo, se está com sinais de encefalopatia hipertensiva, se há
comprometimento de função renal...
- Pergunta: Damos também bloqueador de canal de cálcio, para evitar vasoespasmo?
Resposta: Apenas na hemorragia subaracnoideana (HSA), que é a única indicação para darmos
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
13
Amlodipina. No AVCh e parenquimatoso não há qualquer benefício, até porque não ocorre
vasoespasmo nesses casos. O risco de vasoespasmo vai do 4º ao 7º dia após a HSA, período que
é indicado a administração da Amlodipina. Se o paciente apresenta piora do nível de
consciência, fazemos uma angiografia; se detectarmos vasoespasmo, durante o cateterismo
administramos Amlodipina dentro da artéria que está contraída.
- Sempre há uma polêmica: como prevenir trombose venosa em um paciente com
AVCh? O paciente teve uma hemorragia cerebral, e está hemiplégico, acamado, com risco de
TVP. A medida mais utilizada é a heparina de baixo peso molecular, em dose profilática, se não
houver possibilidade de usar a meia pneumática.
A meia pneumática veste a perna inteira do paciente e é elétrica, possui uma bomba
que faz o papel do músculo, infando e esvaziando para bombear o sangue na perna paralisada.
Mas a heparina de baixo peso molecular, em dose profilática, não aumenta tanto o risco de
sangramento. A não ser em paciente que tem uma coagulopatia ou uma disfunção renal (que
contraindica o Clexane, a heparina mais utilizada). Repetimos a TC em 24 horas para vermos se
o hematoma piorou, se ressangrou ou se estabilizou. Se estiver estabilizado, podemos usar o
clexane. O benefício de usar o clexane é maior do que o risco. Evita TVP e TEP, que se ocorressem
seria necessário anticoagular o paciente, com grandes chances de ressangramento. Se o
paciente faz uma TVP e detectamos a tempo, podemos inserir um filtro de veia cava para evitar
TEP, sem necessidade de anticoagulação.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
14
Então, um dos objetivos do tratamento do AVCh é preservar a área de penumbra,
aquela região ao redor, onde ainda não houve morte celular, e que se deixarmos o hematoma
comprimindo pode isquemiar. Ou seja, pode ocorrer uma complicação isquêmica decorrente do
AVCh. Essa complicação isquêmica oode ocorrer em duas situações: no vasoespasmo ou na
compressão de artérias pelo próprio hematoma.
Reabilitação: deve ser precoce. Consiste em fisioterapia, fonoterapia e terapia
ocupacional.
NEUROLOGIA 2015.2 – MATERIAL PRODUZIDO PELA REBECA MEIRELLES, DANIELA PROTASIO
TURMA 2012.1 SARAH BRASILEIRO (ORG)
Você também pode gostar
- A Necrópsia na Morte Súbita Cardíaca: aspectos sociodemográficos e necroscópicos no Estado de Goiás – BrasilNo EverandA Necrópsia na Morte Súbita Cardíaca: aspectos sociodemográficos e necroscópicos no Estado de Goiás – BrasilAinda não há avaliações
- AVCi (15-10)Documento6 páginasAVCi (15-10)Daniela DuarteAinda não há avaliações
- Imagem, M2P7Documento22 páginasImagem, M2P7CarlaAinda não há avaliações
- Glossário Inglês-Português de Termos em HematologiaNo EverandGlossário Inglês-Português de Termos em HematologiaAinda não há avaliações
- Acidente Vascular Encefálico Hemorrágico - Dr. DavidDocumento9 páginasAcidente Vascular Encefálico Hemorrágico - Dr. DavidMikhael AndrausAinda não há avaliações
- Eletrocardiografia e a doença coronariana na emergênciaNo EverandEletrocardiografia e a doença coronariana na emergênciaAinda não há avaliações
- AVEhDocumento7 páginasAVEhGiovanna Sousa AmorimAinda não há avaliações
- República de Angola Ministério Da Saúde Direcção Nacional Dos HospitaisDocumento13 páginasRepública de Angola Ministério Da Saúde Direcção Nacional Dos HospitaisLavie Emmanuel TaerAinda não há avaliações
- Apostila Do Curso Enfermagem em Neurologia-1Documento25 páginasApostila Do Curso Enfermagem em Neurologia-1Rogério Silva100% (3)
- Saúde Do Adulto II - Luiza RamosDocumento59 páginasSaúde Do Adulto II - Luiza RamosLuiza RamosAinda não há avaliações
- Neurocirurgia HsaDocumento4 páginasNeurocirurgia HsaFernanda Somera100% (1)
- Imaginologia em TC PatologiasDocumento37 páginasImaginologia em TC PatologiaspatriciaAinda não há avaliações
- Avc-H SBNDocumento9 páginasAvc-H SBNThiago SouzaAinda não há avaliações
- Resumo Neuro 1Documento23 páginasResumo Neuro 1Elis Lily BeeAinda não há avaliações
- Patologia Do CRANIO Na Tomografia ComputadorizadaDocumento37 páginasPatologia Do CRANIO Na Tomografia ComputadorizadaGilcosme SilvaAinda não há avaliações
- ACIDENTE VASCULAR ENCEFÁLICO CertoDocumento11 páginasACIDENTE VASCULAR ENCEFÁLICO CertoPollyana Furtado JunqueiraAinda não há avaliações
- APS - AP NeurológicoDocumento38 páginasAPS - AP NeurológicoDavi PeronicaAinda não há avaliações
- Acidente Vascular Encefálico PDFDocumento8 páginasAcidente Vascular Encefálico PDFJulia PardiniAinda não há avaliações
- Diagnostico Por Imagem Do Acidente Vascular EncefalicoDocumento9 páginasDiagnostico Por Imagem Do Acidente Vascular EncefalicoJ. RezendeAinda não há avaliações
- AneurismaDocumento22 páginasAneurismacleziamarioAinda não há avaliações
- Aneurisma - Wikipédia, A Enciclopédia LivreDocumento5 páginasAneurisma - Wikipédia, A Enciclopédia LivreRui Jorge AbreuAinda não há avaliações
- 1 - Acidente Vascular EncefálicoDocumento5 páginas1 - Acidente Vascular EncefálicoKarol MartinsAinda não há avaliações
- Acidente Vascular Encefálico Isquêmico - Distúrbios Neurológicos - Manuais MSD Edição para ProfissionaisDocumento14 páginasAcidente Vascular Encefálico Isquêmico - Distúrbios Neurológicos - Manuais MSD Edição para ProfissionaisJadiell Jordan100% (1)
- Aula Sobre Acidente Avascular Cerebral-1Documento5 páginasAula Sobre Acidente Avascular Cerebral-1Samilla Novais100% (1)
- Ramiro Carvalho - Tromboses VenosasDocumento16 páginasRamiro Carvalho - Tromboses VenosasFrancisco AraujoAinda não há avaliações
- Neurocirurgia - Aula 06 - HSADocumento7 páginasNeurocirurgia - Aula 06 - HSALetícia LacerdaAinda não há avaliações
- Reabilitação Neurofuncional Do Paciente Com Acidente Vascular Cerebral - AVCDocumento17 páginasReabilitação Neurofuncional Do Paciente Com Acidente Vascular Cerebral - AVCPedro GouveiaAinda não há avaliações
- Reabilitação Neuropsicológica AVC - IBneuro2021Documento93 páginasReabilitação Neuropsicológica AVC - IBneuro2021Elieser Rodrigues De Araujo PereiraAinda não há avaliações
- Acidentes Vasculares Cerebrais: EpidemiologiaDocumento36 páginasAcidentes Vasculares Cerebrais: Epidemiologiamenezes.lucasAinda não há avaliações
- Acidente Vascular CerebralDocumento9 páginasAcidente Vascular Cerebralgabriel.jesusAinda não há avaliações
- Aula Acidente Vascular Encefálico - Ave PDFDocumento36 páginasAula Acidente Vascular Encefálico - Ave PDFm.gabriela.alencar66Ainda não há avaliações
- Definição: UC 24 - Problema 01 - Desorientação - @resumosdakaliDocumento29 páginasDefinição: UC 24 - Problema 01 - Desorientação - @resumosdakaliKálita VieiraAinda não há avaliações
- Aula 10 Trauma VascularDocumento6 páginasAula 10 Trauma VascularAndré SantosAinda não há avaliações
- Fisiopatologia-Aneurisma e AVCDocumento7 páginasFisiopatologia-Aneurisma e AVCPaulinho MuriloAinda não há avaliações
- Resumo AVC PDFDocumento12 páginasResumo AVC PDFDanielle BonatesAinda não há avaliações
- ResumoAcidente Vascular Cerebral-1530721282373Documento7 páginasResumoAcidente Vascular Cerebral-1530721282373Ánand PurnaAinda não há avaliações
- Aula 01 - Sistema Nervoso e Suas ComplicaçoesDocumento85 páginasAula 01 - Sistema Nervoso e Suas ComplicaçoesDebora LimaAinda não há avaliações
- A AVC HemorrágicoDocumento6 páginasA AVC HemorrágicodembatistaAinda não há avaliações
- Acidente Vascular Cerebral (AVC)Documento31 páginasAcidente Vascular Cerebral (AVC)Intacua MD IntacuaAinda não há avaliações
- Tutoria 4 - Acidente Vascular Encefálico HemorrágicoDocumento11 páginasTutoria 4 - Acidente Vascular Encefálico HemorrágicoJoan Leite100% (1)
- Hemorragia Subaracnoidea - Distúrbios Cerebrais, Da Medula Espinal e Dos Nervos - Manual MSD Versão Saúde para A FamíliaDocumento5 páginasHemorragia Subaracnoidea - Distúrbios Cerebrais, Da Medula Espinal e Dos Nervos - Manual MSD Versão Saúde para A Famíliadalester16Ainda não há avaliações
- AvcDocumento24 páginasAvcJoao Vitor SouzaAinda não há avaliações
- AVCDocumento11 páginasAVCcaueftoliveira06Ainda não há avaliações
- Atlas Radio 2 EdDocumento73 páginasAtlas Radio 2 EdEduardo Bernardino67% (3)
- 5f6b9f3898db2 - Hemorragias Nos Espaços MeningeosDocumento8 páginas5f6b9f3898db2 - Hemorragias Nos Espaços MeningeosGabriel FAinda não há avaliações
- Acidente Vascular Cerebral (AVC) : Os AVC Podem Ocorrer Por Isquemia (Falta de Suprimento Sanguíneo para oDocumento2 páginasAcidente Vascular Cerebral (AVC) : Os AVC Podem Ocorrer Por Isquemia (Falta de Suprimento Sanguíneo para oMurilo BarretoAinda não há avaliações
- Acidente Vascular Encefálico: ConceitoDocumento8 páginasAcidente Vascular Encefálico: ConceitoEnzoAinda não há avaliações
- Trauma Vascular Das ExtremidadesDocumento27 páginasTrauma Vascular Das ExtremidadesEDNARDO SOUZAAinda não há avaliações
- Anatomia Do Sistema NervosoDocumento14 páginasAnatomia Do Sistema NervosodouglasdireitoAinda não há avaliações
- Aula - Fisio No AVCDocumento54 páginasAula - Fisio No AVCviniciosjardimAinda não há avaliações
- Patologia Vascular ResumoDocumento10 páginasPatologia Vascular ResumoSaúde Da MulherAinda não há avaliações
- Enfermagem em Reabilitação NeurotraumatológicaDocumento9 páginasEnfermagem em Reabilitação NeurotraumatológicaFabíola ApolinárioAinda não há avaliações
- Material de Apoio - Acidente Vascular EncefálicoDocumento12 páginasMaterial de Apoio - Acidente Vascular EncefálicoRICARDO AUGUSTO BARROS DOS SANTOS FILHOAinda não há avaliações
- Achados de Imagem No Trauma Craniencefálico de TRM V6Documento85 páginasAchados de Imagem No Trauma Craniencefálico de TRM V6annagabriellycruzAinda não há avaliações
- Radiologia Médica AplicadaDocumento75 páginasRadiologia Médica AplicadaMayara Gomes PereiraAinda não há avaliações
- AVC Ou AVEDocumento7 páginasAVC Ou AVENelsina Ferreira ResendeAinda não há avaliações
- TL0095Documento18 páginasTL0095sasoiane1072Ainda não há avaliações
- Resumo NeuroanatomiaDocumento82 páginasResumo NeuroanatomiaElis Lily BeeAinda não há avaliações
- Resumo para Exame NeurológicoDocumento24 páginasResumo para Exame NeurológicoElis Lily BeeAinda não há avaliações
- Resumo AVChDocumento3 páginasResumo AVChElis Lily BeeAinda não há avaliações
- (Neuro) AVEi - DefinitivoDocumento18 páginas(Neuro) AVEi - DefinitivoElis Lily BeeAinda não há avaliações
- Roteiro - ExameDocumento51 páginasRoteiro - ExameElis Lily BeeAinda não há avaliações
- Resumo Neuro 1Documento23 páginasResumo Neuro 1Elis Lily BeeAinda não há avaliações
- Resumo Neuro 1Documento23 páginasResumo Neuro 1Elis Lily BeeAinda não há avaliações
- Resumo NeuroanatomiaDocumento82 páginasResumo NeuroanatomiaElis Lily BeeAinda não há avaliações
- Resumo Neuro 2Documento15 páginasResumo Neuro 2Elis Lily BeeAinda não há avaliações
- Roteiro - ExameDocumento51 páginasRoteiro - ExameElis Lily BeeAinda não há avaliações
- "Não Me Corta!" Mulheres Imploram, Mas Mesmo Assim São Mutiladas Durante Parto NormalDocumento3 páginas"Não Me Corta!" Mulheres Imploram, Mas Mesmo Assim São Mutiladas Durante Parto NormalElis Lily BeeAinda não há avaliações
- Capitulo 2 Lesões Elementares Da PeleDocumento0 páginaCapitulo 2 Lesões Elementares Da PeleVinicius MacielAinda não há avaliações
- Instrumentação em NeurocirurgiaDocumento35 páginasInstrumentação em NeurocirurgiaElis Lily Bee100% (9)
- Manual de Diagnóstico e Tratamento de Acidentes Por Animais PeçonhentosDocumento112 páginasManual de Diagnóstico e Tratamento de Acidentes Por Animais PeçonhentosGlaydson LimaAinda não há avaliações
- Purple BookDocumento88 páginasPurple BookMárcia Matos100% (1)
- O Médico e Seus DireitosDocumento96 páginasO Médico e Seus Direitoshalsp100% (2)
- O Médico e Seus DireitosDocumento96 páginasO Médico e Seus Direitoshalsp100% (2)
- Criterios de InfecçãoDocumento32 páginasCriterios de InfecçãogeorgeenfAinda não há avaliações
- Criterios de InfecçãoDocumento32 páginasCriterios de InfecçãogeorgeenfAinda não há avaliações
- 013PDocumento0 página013PCarlos ClaudinoAinda não há avaliações
- Aula para o CetamDocumento147 páginasAula para o CetamNoelia Araujo MedeirosAinda não há avaliações
- Abreviações - Termos Técnicos SaúdeDocumento2 páginasAbreviações - Termos Técnicos SaúdeJuliana LeiteAinda não há avaliações
- Pront 400.757Documento212 páginasPront 400.757Lasana LukataAinda não há avaliações
- Patologia Nos Metodos de ImagensDocumento59 páginasPatologia Nos Metodos de ImagensMaria Luísa Loreto0% (1)
- Acidente Vascular EncefálicoDocumento8 páginasAcidente Vascular EncefálicoWendreane VitóriaAinda não há avaliações
- AD - Demências e ParkinsonismoDocumento26 páginasAD - Demências e ParkinsonismoElizeu Eschenmoser DominguezAinda não há avaliações
- Residencia Multip - IADES 2021 Enfermagem em Centro CirúrgicoDocumento10 páginasResidencia Multip - IADES 2021 Enfermagem em Centro CirúrgicoAna CarolAinda não há avaliações
- Caso Violencia Contra o IdosoDocumento2 páginasCaso Violencia Contra o IdosoDomitila Figueiredo LopesAinda não há avaliações
- Relatorio Final Ago 2018Documento25 páginasRelatorio Final Ago 2018AnaPaulaMathiasAinda não há avaliações
- Tratado de Neurocirurgia SBNDocumento9 páginasTratado de Neurocirurgia SBNThiago SouzaAinda não há avaliações
- Ablação Por Radiofrequência Da Taquicardia Por Reentrada Nodal Experiência Com 112 Pacientes Do Instituto Nacional de Cardiologia 2012 2015Documento13 páginasAblação Por Radiofrequência Da Taquicardia Por Reentrada Nodal Experiência Com 112 Pacientes Do Instituto Nacional de Cardiologia 2012 2015ricardoAinda não há avaliações
- A Incrível Ciência Das Vendas Os Erros Que As Empresas Cometem Na Gestão de Equipes Comerciais e As - NodrmDocumento243 páginasA Incrível Ciência Das Vendas Os Erros Que As Empresas Cometem Na Gestão de Equipes Comerciais e As - NodrmMiguel CavagnaAinda não há avaliações
- Aula Ortopedia Fisioterapia - Lesões Traumáticas ArticularesDocumento10 páginasAula Ortopedia Fisioterapia - Lesões Traumáticas ArticularesAnna VergueiroAinda não há avaliações
- Ait - Pesquisa GoogleDocumento1 páginaAit - Pesquisa GoogleMarcos F̶u̶l̶g̶ê̶n̶c̶i̶o̶Ainda não há avaliações
- Abreviações e Siglas Padronizadas para Registros Do Prontuário - HGISDocumento9 páginasAbreviações e Siglas Padronizadas para Registros Do Prontuário - HGISSilvia RosaAinda não há avaliações
- Demências e Outros Transtornos Cognitivos - Demência Não Alzheimer - Vascular, Lewy, FrontotemporalDocumento36 páginasDemências e Outros Transtornos Cognitivos - Demência Não Alzheimer - Vascular, Lewy, FrontotemporallarasbmAinda não há avaliações
- Suco de BeterrabaDocumento2 páginasSuco de Beterrabalpdb3171100% (1)
- Prevenção Da Doença de Legg-Calvé-PerthesDocumento27 páginasPrevenção Da Doença de Legg-Calvé-PerthesNuno Craveiro LopesAinda não há avaliações
- Paper AVC FinalizadoDocumento11 páginasPaper AVC FinalizadoJoel DiasAinda não há avaliações
- Ci #001 - 2019 Dem Via Verde AvcDocumento1 páginaCi #001 - 2019 Dem Via Verde Avcarmando pinhoAinda não há avaliações
- Traba ImagemDocumento4 páginasTraba ImagemGabriel LucchesiAinda não há avaliações
- A Afasia ManifestaDocumento14 páginasA Afasia ManifestaRenivaldoAinda não há avaliações
- Protocolo de Reparação Do Sono Jolivi - Saúde NaturalDocumento30 páginasProtocolo de Reparação Do Sono Jolivi - Saúde NaturalBruno AlmeidaAinda não há avaliações
- Noções Gerais Sobre Sistema Circulatório e Respiratório 2 - Ufcd 6566Documento75 páginasNoções Gerais Sobre Sistema Circulatório e Respiratório 2 - Ufcd 6566Carla BarbosaAinda não há avaliações
- Acidente Vascular Cerebral Aula EtecDocumento22 páginasAcidente Vascular Cerebral Aula EtecAlessandra Floriano AmaroAinda não há avaliações
- Randy Clark The Healing Breakthrough BoDocumento178 páginasRandy Clark The Healing Breakthrough BoMelque Ramos100% (3)
- Ratos de Plantão 0.2Documento66 páginasRatos de Plantão 0.2Vivi CavalcantiAinda não há avaliações
- Doenças Do Sistema NervosoDocumento32 páginasDoenças Do Sistema NervosoJu PassosAinda não há avaliações
- Aula 1 Historia Natural Da Doença Texto de Apoio e ExercícioDocumento2 páginasAula 1 Historia Natural Da Doença Texto de Apoio e ExercícioAlan Costa Sarcinelli Santos100% (1)
- A Imobilidade No IdosoDocumento16 páginasA Imobilidade No Idosohermosa710Ainda não há avaliações
- Reflexoterapia: Corpo integrado- saúde totalNo EverandReflexoterapia: Corpo integrado- saúde totalNota: 3.5 de 5 estrelas3.5/5 (5)
- S.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNo EverandS.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNota: 4.5 de 5 estrelas4.5/5 (11)
- E-TRAP: entrevista diagnóstica para transtornos de personalidadeNo EverandE-TRAP: entrevista diagnóstica para transtornos de personalidadeNota: 5 de 5 estrelas5/5 (3)
- Psicodiagnóstico interventivo: Evolução de uma práticaNo EverandPsicodiagnóstico interventivo: Evolução de uma práticaAinda não há avaliações
- Dieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNo EverandDieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNota: 5 de 5 estrelas5/5 (4)
- TDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNo EverandTDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNota: 4.5 de 5 estrelas4.5/5 (8)
- Fenômenos psicossomáticos: o manejo da transferênciaNo EverandFenômenos psicossomáticos: o manejo da transferênciaNota: 5 de 5 estrelas5/5 (3)
- Coletânea de Temas da Clínica de Pequenos AnimaisNo EverandColetânea de Temas da Clínica de Pequenos AnimaisNota: 3.5 de 5 estrelas3.5/5 (2)
- Do trauma encarnado à biopatia: a clínica bioenergética do sofrimento orgânicoNo EverandDo trauma encarnado à biopatia: a clínica bioenergética do sofrimento orgânicoNota: 5 de 5 estrelas5/5 (1)
- Atividades Lúdicas em Hospitais PediátricosNo EverandAtividades Lúdicas em Hospitais PediátricosAinda não há avaliações
- Farmacogenética na psiquiatria: Entendendo os princípios e a aplicabilidade clínicaNo EverandFarmacogenética na psiquiatria: Entendendo os princípios e a aplicabilidade clínicaAinda não há avaliações
- Guia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNo EverandGuia Completo das Terapias Alternativas: Métodos terapêuticos naturais que proporcionam saúde integralNota: 4 de 5 estrelas4/5 (15)
- Formas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNo EverandFormas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNota: 5 de 5 estrelas5/5 (2)
- Acabando Com A Fome Emocional - Dicas e Estratégias Para Inibir a Fome EmocionalNo EverandAcabando Com A Fome Emocional - Dicas e Estratégias Para Inibir a Fome EmocionalNota: 5 de 5 estrelas5/5 (2)
- Guia de Ervas Medicinais: Saúde, Longevidade, Inflamação, Ansiedade e Bem-EstarNo EverandGuia de Ervas Medicinais: Saúde, Longevidade, Inflamação, Ansiedade e Bem-EstarAinda não há avaliações
- Dieta Cetogênica: Seu Guia Completo E Definitivo Para Perder Peso Para IniciantesNo EverandDieta Cetogênica: Seu Guia Completo E Definitivo Para Perder Peso Para IniciantesNota: 5 de 5 estrelas5/5 (1)
- Práticas na Formação em Psicologia: Supervisão, Casos Clínicos e Atuações DiversasNo EverandPráticas na Formação em Psicologia: Supervisão, Casos Clínicos e Atuações DiversasNota: 5 de 5 estrelas5/5 (1)
- Treinamento Físico para a Promoção da Saúde e Condições EspeciaisNo EverandTreinamento Físico para a Promoção da Saúde e Condições EspeciaisNota: 5 de 5 estrelas5/5 (1)
- Depressão no Cristão?: Quebrando paradigmas e propondo soluções à luz de textos bíblicos e da medicinaNo EverandDepressão no Cristão?: Quebrando paradigmas e propondo soluções à luz de textos bíblicos e da medicinaAinda não há avaliações
- Heranças invisíveis do abandono afetivo: um estudo psicanalítico sobre as dimensões da experiência traumáticaNo EverandHeranças invisíveis do abandono afetivo: um estudo psicanalítico sobre as dimensões da experiência traumáticaNota: 3.5 de 5 estrelas3.5/5 (4)
- Transtornos Emocionais: bases neuroquímicas e farmacoterápicasNo EverandTranstornos Emocionais: bases neuroquímicas e farmacoterápicasNota: 4.5 de 5 estrelas4.5/5 (2)
- Guia Prático para Exame FísicoNo EverandGuia Prático para Exame FísicoNota: 5 de 5 estrelas5/5 (1)