Escolar Documentos
Profissional Documentos
Cultura Documentos
Taquicardias - Emergencia
Enviado por
Guilherme Pigolli0 notas0% acharam este documento útil (0 voto)
1 visualizações28 páginasO documento resume as diretrizes para o diagnóstico e tratamento de diferentes tipos de taquicardias, incluindo sintomas de emergência, avaliação clínica, exames complementares e opções terapêuticas.
Descrição original:
Título original
Taquicardias- emergencia
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PPTX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoO documento resume as diretrizes para o diagnóstico e tratamento de diferentes tipos de taquicardias, incluindo sintomas de emergência, avaliação clínica, exames complementares e opções terapêuticas.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PPTX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
1 visualizações28 páginasTaquicardias - Emergencia
Enviado por
Guilherme PigolliO documento resume as diretrizes para o diagnóstico e tratamento de diferentes tipos de taquicardias, incluindo sintomas de emergência, avaliação clínica, exames complementares e opções terapêuticas.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PPTX, PDF, TXT ou leia online no Scribd
Você está na página 1de 28
Taquicardias- emergencia
• Dor torácica
• Sincope
• Má perfusão
• Alteração pressórica
• Dispneia
Sintomas de alarme que exigem fazer intervenção imediata
MONITORIZAR
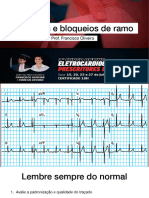
Sempre que possível, fazer ECG, principalmente no paciente estável
Sem avaliar se etiologia primária ou secundária (intoxicação, distúrbios
eletrolíticos)
Quadro clínico
• Anamnese:
Histório de início súbito de palpitações, desconforto torácico
Procurar se ocorrem com frequência esporádica: sugestivo de
reentrada
Palpitação em peito com dor: sugestivo de Wolff
Palpitação em pescoço: sugestivo de reentrada
Saída abrupta também é comum na Taqui de reentrada nodal
Acima de 40 anos: Taquicardia de reentrada nodal
Abaixo de 40 anos: Wolf
Taquicardia de reentrada
• Procurar pseudo r ou pseudo s (mais arredondada)
• Pode parecer um infra descendente: simula infarto lateral
APÓS REVERSÃO
NÃO USAR BETABLOQUE OU
BLOQUEADOR DO CANAL DE
CÁLCIO EM WOLF
EF + ECG
CHEGAR ARRITMIAS NO MONITOR
OU ECG
Chegar se regular ou irregular
• P APÓS O T
Aumento do automatismo: infecção, hipertireoidismo
SPOT: Sindrome postural ortostática taquicardizante: FC
aumente em pé e volta ao normal após deitar
Diagnóstico de Taquicardia atrial reentrante:
Ondas P após bloqueio do nó AV pela adenosina
Flutter
• Serrilhado verdadeiro:
constante, sem variação ao
longo do D2 longo e com
frequência de 300.
• Caso haja variação no
serrilhado: É FA!
• Após bloqueio por
adenosina: poderá ser
demostrada a linha em
serrilhado
Fibrilação atrial
• Aguda < 48 horas
• Crônica >48 horas RISCO TROMBOEMBÓLICO
• Avaliar instabilidade: tem certeza que a FA é a causa!!
• Estável: controlar frequência e ANTICOAGULAR
< 48 horas CVE (se paciente quiser)
< 48 horas: IC aguda, doença arterial coronária e doença estrutural (HVE >15mm, doença
coronária, ICC importante) AMIODARONA
< 48 horas sem doença cardíacas acima: pode tentar propaferona
Dose 450mg <70kg 600mg >70kg
Caso propaferona com boa resposta e SEM efeito adverso, pode-se prescrever para casa
FA controle de
frequencia
• Separar entre FE<40
Amiodarona
Não usar betabloque ou
bloqueador canal de cálcio pois
pode deteriorar a função
cardíaca
• FE>40 (dialetizem ou
verapamil) nunca controlar
se franca IC alvo de FC <110
Taquicardia de
QRS LARGO
• Início do QRS
até nadir de R
>100ms
Arritmias mais importantes
• FA
• Flutter
• Taquicardia nodal reentrande AV
• Taquicardia atrial focal ou
multifocal
• Taquicardia ventricular
• Síndrome de Wolf-parkison
OQ avaliar no QRS
• Em pacientes
jovens, a
taquicardia de
reentrada nodal é
a mais comum
• Apresente onda P
retrógrada no
ECG
NUNCA USAR ADENOSINA
EM QRS ESTREITO
Taquicardia atrial focal
• Onda P presente,
pode ser invertida
• Arritmia gerada em
algum local do átrio
• Pode ser sustentada
ou não
• Pode levar FA ou
Flutter
• Pode ser tratada
com dialtiazem ou
verapamil ou beta-
bloqueador
• NÃO USAR
DIALTIAZEM OU
VERAPAMIL SE PA
BAIXA OU
DISFUNÇÃO DO VE
• USAR
AMIODARONA
Taquicardias irregulares
• Flutter: PROCURAR EM
V1
• Taquicardia atrial
multifocal: procurar
morfologias diferentes
de onda P
FA MAIS COMUM DE TODAS
• Procurar ritmo irregular e onda P
• Comum em pacientes mais idosos, cardiopatas
Taquicardias ventriculares
• QRS largo
• Regular: CVE
• Irregular: CVE torsa de points
Você também pode gostar
- TaquiarritmiasDocumento52 páginasTaquiarritmiasDenise S. FerreiraAinda não há avaliações
- Taquicardiav 3Documento33 páginasTaquicardiav 3Lorena MarçalAinda não há avaliações
- TBL 3 - Slides TaquicardiasDocumento28 páginasTBL 3 - Slides Taquicardiasmatheus brandaoAinda não há avaliações
- Aula 06 - TaquiarritmiasDocumento49 páginasAula 06 - TaquiarritmiasDenise S. FerreiraAinda não há avaliações
- Arritmias Cardíacas - Sexto - PeríodoDocumento84 páginasArritmias Cardíacas - Sexto - PeríodoWésley CâmaraAinda não há avaliações
- ECG - TaquicardiasDocumento73 páginasECG - TaquicardiasDiego SávioAinda não há avaliações
- TaquiarritmiasDocumento7 páginasTaquiarritmias6 periodo unirvAinda não há avaliações
- 3.principais Arritmias CardíacasDocumento85 páginas3.principais Arritmias CardíacasRafael E. KatiaAinda não há avaliações
- Cardiologia IDocumento16 páginasCardiologia Inatalia vitorioAinda não há avaliações
- Aula 02 Reconhecimento Das ArritmiasDocumento36 páginasAula 02 Reconhecimento Das ArritmiasMarcos PaivaAinda não há avaliações
- Apresentação Tipos de Arritmias 2013 - LESSADocumento30 páginasApresentação Tipos de Arritmias 2013 - LESSAFlávia LessaAinda não há avaliações
- Arritmias CardíacasDocumento39 páginasArritmias Cardíacasapi-3726545100% (1)
- Arritmias CardiacasDocumento119 páginasArritmias CardiacasJorge Alberto IscovitzAinda não há avaliações
- Manejo de TaquiarritmiasDocumento2 páginasManejo de TaquiarritmiasMatheus FerreiraAinda não há avaliações
- PCR e RCP em UTIDocumento49 páginasPCR e RCP em UTICintia Carolina GonçalvesAinda não há avaliações
- RCP e OVACEDocumento124 páginasRCP e OVACEMohara LanaAinda não há avaliações
- Arritmias IIDocumento71 páginasArritmias IIjose ant. ferreira100% (3)
- TAQUIARRITMIASDocumento56 páginasTAQUIARRITMIASmiryan cassandraAinda não há avaliações
- Arritmias CardíacasDocumento69 páginasArritmias CardíacasLourenço AzevedoAinda não há avaliações
- Aula 7Documento45 páginasAula 7Reivle DeucherAinda não há avaliações
- Resumo CardioDocumento5 páginasResumo CardioIsabelle Joppert FigueiredoAinda não há avaliações
- CARDIO 1 - ArritmiasDocumento6 páginasCARDIO 1 - ArritmiasEstudante MedicinaAinda não há avaliações
- Aula TaquiarritmiasDocumento56 páginasAula TaquiarritmiasMedFacid22Ainda não há avaliações
- Aula 1 - TAQUIARRITMIASDocumento7 páginasAula 1 - TAQUIARRITMIASNathalia Carneiro MedeirosAinda não há avaliações
- Arritimias CardíacasDocumento42 páginasArritimias CardíacasRose Linon100% (1)
- Arritmias Cardíacas (Mapa Mental)Documento3 páginasArritmias Cardíacas (Mapa Mental)Elcio Fernando MachowskiAinda não há avaliações
- Aula 6 - SINDROMES CORONARIANASDocumento9 páginasAula 6 - SINDROMES CORONARIANASRuthely PachecoAinda não há avaliações
- RESUMO - ECG - ArritmiasDocumento3 páginasRESUMO - ECG - ArritmiasJúlio Araújo Zampirolo100% (3)
- TaquiarritmiasDocumento5 páginasTaquiarritmiasFlavio AlexandreAinda não há avaliações
- AulaFC 13Documento59 páginasAulaFC 13marcelo.rochaAinda não há avaliações
- Arritmias Cardíacas (Mapa Mental)Documento4 páginasArritmias Cardíacas (Mapa Mental)Leandro OtávioAinda não há avaliações
- Taquiarritmias LudDocumento62 páginasTaquiarritmias LudLudmila VarjãoAinda não há avaliações
- Aula 11 - Taquiarritmias - Jose Paulo LadeiraDocumento48 páginasAula 11 - Taquiarritmias - Jose Paulo LadeiraJosivaneMarquesAinda não há avaliações
- PCR + Arrit + SCADocumento14 páginasPCR + Arrit + SCASamira DomingosAinda não há avaliações
- Cardio 1 - Eletrocardiograma TaquiarritmiasDocumento5 páginasCardio 1 - Eletrocardiograma TaquiarritmiasTHAIS QUERINO DE LIMAAinda não há avaliações
- TaquiarritimiaDocumento6 páginasTaquiarritimiaHigor MagalhãesAinda não há avaliações
- Cardiologia - Distúrbios Do Ritmo CardíacoDocumento13 páginasCardiologia - Distúrbios Do Ritmo CardíacoMEDICINA T7 ESTÁCIO RPAinda não há avaliações
- 09 ECG AlteradoDocumento20 páginas09 ECG AlteradoJarede HaviAinda não há avaliações
- Capacita Coren: Curso EletrocardiogramaDocumento42 páginasCapacita Coren: Curso EletrocardiogramaIgor SaldanhaAinda não há avaliações
- Arritmias Cardíacas O Que o Cardologista Não Deve Fazer Ou RecomendarDocumento70 páginasArritmias Cardíacas O Que o Cardologista Não Deve Fazer Ou RecomendarAndre CalabriaAinda não há avaliações
- Aula Disritmias PDFDocumento142 páginasAula Disritmias PDFRafael ReisAinda não há avaliações
- Arritmias Cardiacas para Enfermagem PDFDocumento87 páginasArritmias Cardiacas para Enfermagem PDFFelipe Giovanelli100% (1)
- Condutas AclsDocumento45 páginasCondutas AclsAlan MessiasAinda não há avaliações
- Emer - CardioDocumento38 páginasEmer - CardioSamila AlvesAinda não há avaliações
- Interpretação de ECGDocumento58 páginasInterpretação de ECGdeboracrpAinda não há avaliações
- Curso ECG Bloqueios e ArritmiasDocumento46 páginasCurso ECG Bloqueios e ArritmiasAcilino PortelaAinda não há avaliações
- Reviso Cardio TSDocumento5 páginasReviso Cardio TSBrunaAinda não há avaliações
- Taquiarritmias - Aula 2Documento7 páginasTaquiarritmias - Aula 2lailaAinda não há avaliações
- Eletrocardiogramas - MedicinanetDocumento10 páginasEletrocardiogramas - MedicinanetMarcelo GalloAinda não há avaliações
- Aula 11 UrgeDocumento66 páginasAula 11 Urgegenivalda OliveiraAinda não há avaliações
- Aula Arritmias Dez 2022Documento52 páginasAula Arritmias Dez 2022Yslanilson OrleanAinda não há avaliações
- Arritmias Ventriculares PDFDocumento172 páginasArritmias Ventriculares PDFCláudio BandeiraAinda não há avaliações
- Arritmias CardíacasDocumento8 páginasArritmias CardíacasGeane AmorimAinda não há avaliações
- Transcrições HAM-1Documento5 páginasTranscrições HAM-1mariaaepc.11Ainda não há avaliações
- TaquiarritmiasDocumento1 páginaTaquiarritmiasDébora RibeiroAinda não há avaliações
- Arritmias ComunsDocumento72 páginasArritmias ComunsIsis MarianaAinda não há avaliações
- Aquiarritmias Entriculares: Rafael Silva TeixeiraDocumento67 páginasAquiarritmias Entriculares: Rafael Silva Teixeiravideonorte.bragaAinda não há avaliações
- Protocolo ArritmiasDocumento44 páginasProtocolo ArritmiasnonemiscAinda não há avaliações
- Emergências HiperglicêmicasDocumento50 páginasEmergências HiperglicêmicasGuilherme PigolliAinda não há avaliações
- Emergencia Hipertensiva - UspDocumento14 páginasEmergencia Hipertensiva - UspGuilherme PigolliAinda não há avaliações
- Insuficiência Cardíaca Aguda - EmergenciasDocumento18 páginasInsuficiência Cardíaca Aguda - EmergenciasGuilherme PigolliAinda não há avaliações
- Taquicardias - Resumo ACLSDocumento6 páginasTaquicardias - Resumo ACLSGuilherme PigolliAinda não há avaliações
- Ventilação Mecânica - Como IniciarDocumento14 páginasVentilação Mecânica - Como IniciarGuilherme PigolliAinda não há avaliações
- Emergência em OftalmologiaDocumento7 páginasEmergência em OftalmologiaGuilherme PigolliAinda não há avaliações
- Thompson - Exploraà à oDocumento5 páginasThompson - Exploraà à oGuilherme PigolliAinda não há avaliações
- Balanço Goverrno Lula 2003-2010 Sintese PesquisavelDocumento310 páginasBalanço Goverrno Lula 2003-2010 Sintese PesquisaveladppaulaAinda não há avaliações
- CardiologiaDocumento143 páginasCardiologiaYanAinda não há avaliações
- Fármacos Utilizados No Tratamento de Arritmias CardíacasDocumento4 páginasFármacos Utilizados No Tratamento de Arritmias CardíacasGabriella CrexinskiAinda não há avaliações
- Banco de Questões de FisiopatologíaDocumento57 páginasBanco de Questões de FisiopatologíaGabriel Bolonhesi MotaAinda não há avaliações
- Resolução Caso Clínico 03 - ICDocumento11 páginasResolução Caso Clínico 03 - ICDiego de SousaAinda não há avaliações
- Consulta ClínicaDocumento24 páginasConsulta ClínicaPedro DuarteAinda não há avaliações
- Terapia Eletrica Desfibrilacao e Cardioversao de TaquiarritmiasDocumento7 páginasTerapia Eletrica Desfibrilacao e Cardioversao de TaquiarritmiasLuana GusmaiAinda não há avaliações
- Avaliação Da Vitalidade FetalDocumento16 páginasAvaliação Da Vitalidade FetalDuduDantasAinda não há avaliações
- Atlas Do EcgDocumento89 páginasAtlas Do EcgNataly Mota Antunes de OliveiraAinda não há avaliações
- Manual de PadronizacaoDocumento269 páginasManual de PadronizacaoTuma 105Ainda não há avaliações
- Galix Gerador MarcapassoDocumento37 páginasGalix Gerador MarcapassoEquipe DEL UDIAAinda não há avaliações
- BradiarritmiasDocumento31 páginasBradiarritmiasPedro QueirozAinda não há avaliações
- Síndrome Coronaria AgudaDocumento3 páginasSíndrome Coronaria AgudaAline CavalcanteAinda não há avaliações
- Arritmias Cardíacas (Capítulo de Livro)Documento58 páginasArritmias Cardíacas (Capítulo de Livro)luis dantasAinda não há avaliações
- Eletrocardiografia: Cão e Gato-: Semiologia Médica IDocumento134 páginasEletrocardiografia: Cão e Gato-: Semiologia Médica ITiago Lagos CamposAinda não há avaliações
- Monitoramento AnestésicoDocumento5 páginasMonitoramento AnestésicoCarolina EloiAinda não há avaliações
- ARRITMIADocumento30 páginasARRITMIABruna100% (1)
- Med CLM 28 - Med Síncope E ArritmiasDocumento170 páginasMed CLM 28 - Med Síncope E ArritmiasMatheus PedrosaAinda não há avaliações
- Protocolo ArritmiasDocumento44 páginasProtocolo ArritmiasnonemiscAinda não há avaliações
- QUADRIX Cad Prova 013 Programa Administracao em Saude ISCMSP RM-2021Documento12 páginasQUADRIX Cad Prova 013 Programa Administracao em Saude ISCMSP RM-2021Eduardo Sousa de MenezesAinda não há avaliações
- 2020 CAR 1 - Arritmias Cardíacas - Morte SúbitaDocumento85 páginas2020 CAR 1 - Arritmias Cardíacas - Morte SúbitaBianca Oliveira FrançaAinda não há avaliações
- Bionet - MMP - BM5 - User ManualDocumento109 páginasBionet - MMP - BM5 - User ManualMarcos ZanelliAinda não há avaliações
- Apolus Manual Do Usuario Port r1 16Documento48 páginasApolus Manual Do Usuario Port r1 16Breno Milhomens ArraesAinda não há avaliações
- TCC - Atendimento de Arritmias Cardíacas Nos Procedimentos de HemodinâmicaDocumento18 páginasTCC - Atendimento de Arritmias Cardíacas Nos Procedimentos de HemodinâmicaMarlene ToniatoAinda não há avaliações
- Arritmias CardíacasDocumento1 páginaArritmias CardíacasKanandra ScarteziniAinda não há avaliações
- CardiovascularDocumento51 páginasCardiovascularJoana Darc De SiqueiraAinda não há avaliações
- EBOOK AlgoritmosDocumento28 páginasEBOOK Algoritmosalle27Ainda não há avaliações
- Apostila FibrilaçãoDocumento78 páginasApostila FibrilaçãoJulia BatistaAinda não há avaliações
- ArritmiasDocumento26 páginasArritmiasVictoriaAinda não há avaliações
- Recover - 3 Slides Por FolhaDocumento35 páginasRecover - 3 Slides Por FolhaMaelle CarvalhoAinda não há avaliações
- Aula 02 Reconhecimento Das ArritmiasDocumento36 páginasAula 02 Reconhecimento Das ArritmiasMarcos PaivaAinda não há avaliações