Escolar Documentos
Profissional Documentos
Cultura Documentos
Problema 3
Enviado por
Gabriel Varjal Correa de Oliveira0 notas0% acharam este documento útil (0 voto)
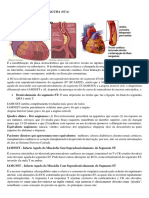
29 visualizações23 páginasA insuficiência cardíaca é uma síndrome que ocorre quando o coração não consegue bombear o sangue adequadamente. Pode ser causada por problemas nos ventrículos esquerdo ou direito ou nos mecanismos de compensação cardíaca. Apresenta quatro estágios de gravidade crescente e pode ser sistólica ou diastólica. Os principais sintomas incluem fadiga, dispneia e edema.
Descrição original:
kkk
Título original
PROBLEMA 3
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoA insuficiência cardíaca é uma síndrome que ocorre quando o coração não consegue bombear o sangue adequadamente. Pode ser causada por problemas nos ventrículos esquerdo ou direito ou nos mecanismos de compensação cardíaca. Apresenta quatro estágios de gravidade crescente e pode ser sistólica ou diastólica. Os principais sintomas incluem fadiga, dispneia e edema.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
29 visualizações23 páginasProblema 3
Enviado por
Gabriel Varjal Correa de OliveiraA insuficiência cardíaca é uma síndrome que ocorre quando o coração não consegue bombear o sangue adequadamente. Pode ser causada por problemas nos ventrículos esquerdo ou direito ou nos mecanismos de compensação cardíaca. Apresenta quatro estágios de gravidade crescente e pode ser sistólica ou diastólica. Os principais sintomas incluem fadiga, dispneia e edema.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 23
PROBLEMA 3
1) ENTENDER A INSUFICIÊNCIA CARDÍACA SUAS CAUSAS E
CONSEQUÊNCIAS:
Introdução:
A Insuficiência cardíaca é uma síndrome que resulta de
qualquer alteração funcional ou estrutural do ♥;
Essas alterações vão ocasionar um débito cardíaco baixo
e(ou) congestão (VD) ou sistêmica (VE);
Ou seja, qualquer condição cardíaca que reduza a capacidade
de bombeamento do coração;
É uma condição que pode ocorrer em qualquer faixa etária
(+idosos);
Aproximadamente 400 a 700 mil são diagnosticadas nos EUA
por ano;
As causas + comuns são doença arterial coronária,
hipertensão, cardiomiopatia dilatada e valvopatias;
A maioria das causas são de longa duração e progridem
gradualmente;
Por isso é possível previnir com detecção precoce das
condições;
Estágios:
Segundo as diretrizes das American College of Cardiology
(ACC) e a American Heart Association (AHA) a IC é
classificada em 4 estágios:
A. Risco alto de desenvolver a IC, sem anormalidades
estruturais nem sinais de IC;
B. Presença de cardiopatia estrutural, sem histórico de sinais
e sintomas de IC;
C. Sintomas de IC com cardiopatia estrutural;
D. Cardiopatia estrutural avançada com sintomas de IC em
repouso;
Obs: as pessoas progridem de um estágio para o outro, ou
não ser que seja adiada ou interrompida pelo tratamento.
Causas:
I. Disfunções ventriculares:
Introdução:
A classificação separa a fisiopatologia da IC sistólica da IC
diastólica, com base na fração de ejeção ventricular;
Na IC ventricular sitólica a contratilidade do MC está
comprometida, diminuindo a fração de ejeção e o débito
cardíaco;
Ja na diastólica, é uma fração de ejção normal, com
relaxamento ventricular distólica comprometido;
Que diminui enchimento ventricular causando diminuição
na pré-carga, vol sistólico edépito cardiaco;
A divisão entre IC sistólica e diastólica é meio artificial;
Pois muitas pessoas apresentam a combinação dessaa
condições;
Disfunção sistólica:
É definida como uma diminuição na contratilidade do
miocárdio (fração de ejeção – 40%);
O coração normal ejeta cerca de 65% do sangue nos
ventrículos;
Na IC sistólica a fração de ejeção diminui
progressivamente com o aumento das disfunções;
- fração de ejção + vol diastólico final(pré-carga), dilatação
ventricular, na tensão na parede V, na P distólica final;
Acredita-se que o aumento da pré-carga seja devido a um
mecanismo compensatório, para ajudar manter o vol
sitólico (saido cora a cada batida);
Toda via, esse mecanismo não funciana muito bem
(devido a IC);
Podendo levar a um acúmulo da sangue nos átrios e no sis
venosa (endema pulmonar ou periférico);
A IC sitólica geralmente poderesultar de 3 condições:
1. Condições que comprometam o desempenho contrátil
do cora (cardiopatia isquêmica e miocardiopatia);
2. Condições que produzam sobrecarga de volume
(enemia e insuficiência valvar);
3. Gerem sobrecarga de pressão (HPA e estenose valvar);
Obs: a extensão IC ventricular sitólica pode ser medida
através do débito C e da fração de E, como também
manifestações de IC do lado direito (cogestão
pulmonar);
Disfunção diastólica:
Em cerca de 55% dos casos a função sistólica é preservada
e a IC ocorre, exclusivamente, por causa da disfunção
diastólica ventricular esquerda;
Nessa caso o relaxamento é anormal;
O enchimento anormal do ventrículo compromete o DC
(principalmente exercício);
A prevalência da disfunção diastólica aumenta com a
idade,+ frquente em mulheres e pessoas com HPA e
fibrilação atrial;
As principais condições causadoras da IC diastólica são:
1. As que impedem a expansão do ventrículo (efusão
pericárdica, pericardite constritiva);
2. Que aumentam a espessura da parede reduzindo a
dimensão da câmara (hipertrofia do MC);
3. Adiam o relaxamento diastólico (envelhecimento,
cardiopatias isquêmicas):
O adiamento advindo do envelhecimento é normal;
E faz com que o enchimento diastólico se inicie
enquento o ventrículo ainda está na sistole;
Semelhantemente ocorre no da isquemia do
miocárdio;
Que é resultado da falta de ATP para romper o rigor
entre os filamentos de actina e miosina;
Como também para transportar Ca2+ para fora do
sarcoplasma e de volta pra o reticulo S;
4. Tb é influenciada pela FC:
A FC vai determinar o tempo disponível para que
ocorra o enchimento ventricular;
O aumento da FC diminui o tempo de enchimento;
Por tanto, a IC diástolica pode ser agravada por uma
taquicardia ou arritimia;
Devido a disfunção diastólica o sangue não consegue se
movimentar livremente no VE;
Fazendo com que a P intraventricular aumente com
qualquer volume;
A P elevada do VE é passada para o AE e para o sis venoso
pulmonar;
E isso causa um diminuição na complacência pulmonar o
que aumenta o trabalho respiratório (dispneia);
A IC vai ser classificada de acordo com o lado do cora
primariamente afetado;
Embora, a IC crônica acaba por acometer os 2 lados;
Disfunção ventricular direita:
+ comum:
Compromete a capacidade de transporte do sangue
desoxigenado da circulação sis pa a pulmonar;
Consequentemente o VD manda menos sangue para o
lado esquerdo causando – DC;
Ademais, devido ao mal funcionamento do VD, há uma
cumulo de sangue no sis venoso sistêmico;
Isso vai levar s um aumento da pressão nesse lado e a uma
extravasamento de liq (edema);
+ acentuado nos membros inferiores (gravidade);
Congestão das vísceras:
Com o aumento da distensão venosa, o sangue vai
acumular nas veias hepáticas que drenam na cava;
Causando uma hepatomegalia;
A insuficiência cardíaca grave e prolongada pode causar
a necrose dos hepatócitos;
Tb pode causar espleno megalia e ascite;
A congestão do trato gastrointestinal pode interfirir na
reabsorção de nutrientes causando anorexia;
Obs: na IC ventricular direita as veias jugulares
(normamalmente invisíveis) podem ser visualizada com
a pessoas sentada ou em pé;
Causas:
A insuficiência ventricular esquerda é causa + comu da
IVD;
Hipertensão pulmonar prolongada que ocorre em
pessoas com doenças pulmonares crônicas, pneumonia
grave;
Infarto ventricular direito;
Disfunção ventricular esquerda:
Acarreta em uma diminuição do débito cardíaco para
circulação sistêmica;
O sangue vai se acumular no VE, AE e na circulação
pulmonar aumentando a P venoa pulmonar;
Quando a Pnos capilares pulmonares (10mmHG) excede a
P osmótica, há um extravassamento de liq para o
intersticio do pulmão (edema pulmonar);
Causas:
Hipertensão;
Infarto agudo do miocárdio;
Estenose da valva aortica ou mitral;
Obs:conforme a P pulmonar aumenta pode haver
progressão para IC do lado direito.
Obs 2: IC com DC alto, acontece devido a necessidades
m etabólicas excessivas (anemia grave);
II. Mecanismos compensatórios:
Introdução:
Na IC a reserva cardíaca é mantida por respostas
compensatórias (frank-starling, influências neuro-
humorais, hipertrofia do MC..)
Contudo, apesar de contribuirem para a adaptação do
cora insuficiente também favorecem a fisiopatologia da IC;
Mecanismo de Frank-Starling:
Na IC há uma diminuição no DC e do fluxo sanguíneo renal
aumentando a retenção de Na+ e H2O;
Isso vai fzr com que haja uma hipervolemia e um
crescimento no retorno venoso para o coração;
O que vai ocasionar o aumento do volume diastólico final;
Em situações normais o mecanismo de FS aumenta a força
e a FC (DC), mas existe um limite;
Em situações crônicas devido aumento da força e da FC
que causa uma elevação no consumo de O2 pelo MC;
Pode ocorrer uma isquemia devido a tensão aumentada
da parede contribuindo para a diminuição da contração e
da frequência;
Nessa situação o aumento do volume diastólico final
começa a contribuir para a IC;
Atividade do sistema nervoso simpático:
Embora o objetivo do SNS seja aumentar a PA e o DC para
um compensação instantânea, pode se tornar inadaquado
O aumento da atividade simpática por meio dos recep
beta-adrenergicos vai estimular vasoconstrição coronária,
taquicard, arritmia;
Devido ao aumento da demanda de 02 contribui para a
isquemia e a miocardiopatia;
Quando promovem arritimia aumentam a chance de
morte súbita;
Uma estimulação prolongada pode causar uma
dessensibilização dos recep beta sem alterar os alfa;
Em casos de IC as cetacolaminas continuam altas mas so
interagem com os recep alfa, vasocontraindo e
aumentando a resistência vascular sistêmica;
O aumento da resistencia vascular sistemica resulta numa
diminuição do débito cardíaco;
Mecanismo renina-angiotensina-aldosterona:
Retenção de líquido:
Com a diminuição do fluxo sanguíneo renal há uma
aumento da secreção de renina pelos rins (angiotensina 2)
O aumento da angio 2 vai contribuir para vasocons
generalizada e excessiva, vai facilitar a liberação de
noraadrenalina e dificultar sua recaptação pelo SNS,e vai
estimular a lib de aldosterona;
Como a aldosterona é metabolizada no fígado seus índices
vão aumentar com a congestão do sis porta;
A angio 2 tb aumenta o ADH;
O aumento progressivo de liq, causa uma dilatação
ventricular aumentando a tensão na parede;
O que vai aumentar o consumo de O2 e a tensão supera o
mecanismo de FS reduzindo o ionotropismo (IC);
Regulação de processos inflamatórios:
A angio 2 e aldosterona estão envolvidas na regulação dos
processos inflamatório e reparatórios;
Ela vão estimular o crescimento dos fibroblastos e a
síntese de fibra colagenas;
A deposição deles resulta na hipertrofia ventricular e
fibrose da parede do miocárdio o que diminui a
complacência;
Que por fim vai remodelar inadequadamente o coração e
aumentar as disfunções sis e dias;
A fibrose das paredes tb impede a transmição do impulso
elétrico, podendo causar uma arritmia;
Peptídeos natriuréticos:
Introdução:
O MC produx e secreta uma família de peptideos
natriuréticos (NP);
Eses NP produzem importantes efeitos diuréticos,
natriuréticos e sobre o músculo liso vascular;
Existem 4 tipos de de NP mas os mais associados a IC são o
paptideos natriu atrial (ANP) e o cerebral (BNP);
O ANP é secretado pelas CM atriais e o BNP pelas
ventriculares;
Ambos em resposta ao aumento da pressão ou a
sobrecarga de liq em suas respectivas câmaras;
Mesmo não sendo secretados pelas mesmas câmaras
possuem funções muito semelhantes;
Vão promover a natridiurese e a diurese rápidas e
transitórias;
Por meio meio do aumento do filtrado glomerular e da
inibição da taxa de reabsorção de Na+ e H2O;
Além disso vão inibir o SNS, sis renina-angio-aldos, as
citocinas inflamatórias endoteliais e o ADH;
Supressão do SNS:
Vai causar dilatação venosa e arterial, eduzindo retorno
venoso ao cora (pré-carga);
Tb vai diminuir as pressões de enchimento cardíaco e na
pós-carga (vasodilata arterial);
Ademais, vai afetar o SNC inibindo a secreçao de ADH e o
apetite de sal e sede;
Ajuda no diagnóstico:
Por estarem constantemente elevados nas pessoas com IC
eles ajudam a diagnósticar;
Essoas com IC avançada podem ter níveis sericos de ate
30x mais;
Consequências:
Introdução:
Vão depender da extençao, do tipo de disfunção cardíaca
e da rapidez com que se desenvolvem;
As manifestações da IC vão refletir os efeitos fisiológicos
advindos da disfunção no batimento, diminuição do fluxo
sanguineo renal, e da ativação de mecanismos
compensatórios;
São elas:
Manifestação respiratória:
A falta de ar advinda da congestão circulatoria pulmonar é
uma das principais manifestações da IC do lado esquerdo;
Pode ocorrer quando a pessoa faz esforço denominada
dispneia de esforço;
Pede ser uma ortopneia (pessoa deitada) devido a
gravidade movendo para a circulação pulmonar;
Essa ortopneira pode causar uma dispneia noturna
paroxística;
Que ocorre quando a pessoa está dormindofaznedo a
pessoa acordar com sensação de sufocada e so mlhora
quando ela senta;
Endema pulmonar agudo:
É uma condição de risco a cida em que o liq dos capilares
passa para os alvélos;
Esse acumulo de liq causa uma rigidez pulmonar
dificultando a expansão pulmonar e a hematose;
Com redução na capacidade e oxigenar o sangue a Hg sai
da circulação pulmonar sem estar toltalmente oxigenada;
Resultando em hipóxia e cianose;
Fadiga, fraqueza e confusão mental:
Na IC do lado esquerdo o DC diminui, o que faz cair a
oxigenação e a nutrição cerebral (confusão mental) e
corpórea (fadiga e fraqueza);
As confusões mentais mais comuns são perda da memória
ansiedade, inquietação e insônia (comum em idosos IC);
Obs: pode confundir o diagnóstico de IC em idosos devido
a grande variedade de pssibilidades que o envelhecimento
traz.
Retenção de líquido e endema:
Caquexia e desnutrição (congestão do sis gastrointestinal):
Cianose:
Arritimias e morte súbita cadíaca:
2) COMPREENDER OS ACHADOS DO ECOCARDIOGRAMA
TRANSTORÁCICO:
Funções sitólicas ventriculares:
Medir a dimensão do ventrículo;
Diametro do ventrículo;
Volume;
Esperssura miocardica;
Através de calculos o volume sistólie e DC;
Função e enchimento diastólico:
Registrar o fluxo atrial;
Tempo de relaxamento isovolumétrico;
Cardiopatias isquemicas:
Avaliando a hemodianamica do coração;
Doenças do pericardio:
Avaliar a presença de liquido pericárdico;
Avaliar colapsos do AD ou VD;
Estenose valvar:
Podemos ver a morfologia das valvas;
Indentificar regurgitamentos;
Endocardite:
Doenças das grandes artérias:
3) COMPREENDER O ELETROCARDIOGRAMA (FUNCIONAMENTO E
ACHADOS):
Introdução:
É o registro da atividade elétrica do coração;
A pequena corrente eletrica gerada pela ativação das
câmaras é capitada na superfície corporea pelos eletrodos;
Esse eletro estão conectados a um eletrocardioógrafo que
vaitransforma em um registro gráfico;
O ECG é um gráfico da variação da corrente em função do
tempo;
As oscilações para cima são consideradas positivas e as para
baixo negativas;
E ele é formado pelas ondas que repetem-se a cada ciclo P,
Q, R, S, T;
Registro do ECG:
Ele é registrado no papel milimetrado;
A posição horizontal 1 mm = o,1 mV;
Na posição vertical 1 mm = 0,04 s;
Para calcular a FC utiliza a formula FC = 1.500 dividido RR;
RR= o intervalo entre duas ondas R (ciclo);
1 min = 1500 mm de traçado;
Derivações:
São as localidades onde são colocados os eletrodos;
O holandês (pai do ECG) Walter Einthoven colocou os
eletrodos nos braços e na perna esquerda;
Medindo a DDP entre dois pontos;
Com essas 3 derivações formando o triangulo de Einthoven
era impossível deterterminar a orientação espacial dos
vetores;
E ai inventaram, a derivações unipolares que permitam, junto
as bipolares, a orientação do plano frontal;
E hoje em dia no precórdio colocam-se mais 6 eletrodos,
possiilitando avalição dos vetores no plano horizontal;
Tipos de derivação:
Plano frontal (anterio e posterior):
D1: variações da corrente elétrica entre o braço direito e
esquerdo;
D2: entre o braço direito e a perna;
D3: entre o braço esquerdo e a perna;
aVR: braço direito;
aVL: braço esquerdo;
aVF: na perna;
Obs1: Nas derivações bipolares quando impulso sai do
lado (-) pro (+) vemos e uma onda positiva no ECG, vise
versa. (ponto de referência = ápice do cora)
Obs2: Nas derivações unipolares quando o impulso sai do
centro até o eletrodo é (+) se ele se afasta (-).
Plano horizontal (suerior e inferior):
V1: 4 EICD paraesternal;
V2: 4 EICE paraesternal;
V3: ponto médio entre V2 e V4;
V4: 5 EICE e linha hemiclavicular;
V5: 5 EICE e lina axilar anterior;
V6: 5 EICE e linha axilar média;
Obs3: tambem usa o mesmo sistema para indentificar se o
impulso é (-) ou (+), quanto + para esquerda (V3) eletro= +
Sistema de eixos:
nos podemos sobrepor os eixos bipolares aos unipolares do
plano vertical;
formando um figura circular com as derivações em intervalos
de 30 graus;
onde as orientações abaixo da linha horizontal são (+) e as de
cima (-);
esse sistema de eixos serve para determinar a orientação dos
vetores;
Determinação da orientação espacial do ECG:
Para definir os eixos P, QRS e T deve-se analisar
seáradamente cada onda;
Primeiro nas derivações frontais e depois nas precordiais;
Observação de D1 e aVF:
É a priemeira a se fazer e utilizada para determinar o
quadrante;
Se o eixo está entre +90 e 0 a onda é positiva;
Se o eixo está entre -90 e 0 a onda é negativa;
Se está entre +90 e 180 é positiva;
No plano horizontal:
V1 é praticamente perpendicular ao plano frontal.
Por isso, se uma onda é positiva em V1 seu vetor está para
ferente, e virse versa;
Ondas e intervalos:
Obs: a derivação escolhida é a D2 que da aquele traçado
caracterisco;
Onda P (despolarização atrial):
Como nó SA está no AD, o estimulo começa nele e depois
passa para o AE;
É uma onda simétrica;
A onda P é o resultado das forças dos dois átrios;
Sua parte inicial corrensponde ao AD e a final ao AE;
Ela é uma onda pequena e arredondada, sua duração
normal é de 0,06 a 0,11 s (quase 3 mm);
Sua variação espacial no plano frontal varia de 0 a 90
gruas (ouseja positiva);
No plano horizontal é paralela podendo ser um pouco pra
ou para traz (depende do eletrodo);
Intervalo PR:
Começo da despolarização dos atrios e o começo das dos
ventrículos;
Mostra o impulso passando pelo nó AV e os feixes AV;
Dura entre 0,12 e 0,20 s;
O atraso (feito o do problema) significa que algo está
lentificando a passagem do impulso dos A para os V;
Complexo QRS (despolarização vantricular):
Quando o impulso passa pelo nó AV e vai para os feixa AV,
estimula simultaneamente os V a partir do endocardio;
Dura normalmente de 0,06 a 0,10 s;
Onda Q:
Inicialmente o septo interventricular é ativado;
Como a massa do VE é maior despolarização ocorre da
esquerda para a direita;
No ECG cria-se a onda Q(-) que correspomde a ativação do
septo;
Onda R:
Em seguida vai ter a ativação das paredes ventriculares
livre, possuem maior massa;
A forças elétricas dos dois ventrículos agora determinam a
orientação da direita para a esquerda (+);
dando origem a onda R;
onda S:
por último, as partes basias dos ventrículos se
despolarizam formando a onda S;
intervalo ST:
Mostra o final da despolarização do ventrículo até sua
repolarização;
Geralmente é isoéletrico, mas pode ter alerações podendo
ir de -0,5 a +1mV;
Alterações + acentuadas podem revelar problemas:
Pode existir um infradesnivelamento (< ou = 2mv), que
indica uma isquemia que impossibilida o
funcionamento correto de MC (- O2);
Pode existir um supradesnivelamento (< 1mv),
representa uma necrose do tec (infarto);
Onda T (repolarização ventricular);
Onda lenta e positiva;
É assimétrica;
Tem voltagem muito pequena;
E é paralela a onda QRS;
Intervalo QT:
Representa a sístole elétrica ventricular;
QT vária muito devido a FC, utilizando-se + o QTc;
O intervalo QT corrigido para FC tem uma formula QTc =
QT sobre a raiz de RR (normal 0,45s);
No normal de 0,36 a 0,44 s;
Variações da normalidade:
Introdução:
O ECG normal apresneta variações devido a idade, biotipo,
e a influência do SNA;
Infância:
No recém-nascido, o VD é maior fazendo com que o eixo
QRS se oriente para direita e para frente;
No primeiro ano de vida, o VE fica maior deslocando o
QRS para esquerda e continua para frente;
Passado alguns anos o ECG vai assumir o padrão da idade
adulta;
Outros:
Atletas tem bradicardia sinusal com ondas t de grande
amplitude
Durante exercícios físicos existe taquicardia sinusal e e
alterações no segmento PR e ST;
Pessoas com dextrocardia os vetores são para a direita;
Achados:
Sobrecarga:
As sobrecargas atrias vão determinar as dimensões da
onda P;
SAD aumenta a amplitude a SAE aumenta a duração;
SVD desvia o eixo do QRS para direita e para frente;
SVE mantem a orientação normal do QRS mas a amplitude
aumente e a onda T inverte;
Bloqueios:
Ramos:
Os BR são alterações na condução intraventricular que
aumentam a duração do QRS;
O BRD alarga o QRS e desvia o eixo para frente;
O BRE tb alarga o QRS, o eixo permanece normal
(esquerda e para trás);
Divisionais:
São alterações na condução do ramo esquerdo;
Não causam alargamento do QRS;
Mas desviam o eixo em um dos planos;
Infarto do miocárdio:
No infarto agudo do MC a primeira alteração geralmente é
supradesnivelamento do segmento ST;
Após certas hrs surgem onda Q patológicas (necrose);
+ ou – 24 hrs dps a onda T se inverte;
Essas 3 variação detectadas em pelo menos 2 derivações
ja caracterizam o IAM;
Após alguns dias o supradesnivelamento regride, mas as
alterações nas ondas Q continuam;
Que vão indicar que o paciente ja sofreu um IAM;
Em algumas derivações onde a onda Q é encontrado(loca);
Arritimias cardíacas:
Taquiarritimias:
As taquiarritimias compreendem as extassístoles e as
taquicardias;
Extrassístoles são batimentos precoces (arritimias +
comuns);
As taquicardias são os ritimos cardíacos em que a FC está
acima de 100bpm;
As taquicardias são divididas em dois grupos:
Supraventriculares:
O QRS é estreito ou igual ao sinusal;
Podem ser de vários tipos: sinusal, atriaç, juncional...;
Ventriculares:
Apresentam o QRS alargado;
O prognóstico é mais grave que TSV;
Nem toda taquicardia com QRS largo é vntricular
pode ser TSV com condução aberrante;
TsV Aberrante = quando o impulso SV atinge o sistem
his-purkinje, enquanto um dos ramos ainda ta no
período refratário absoluto ou relativo;
Bradiarritimias:
Vão abrangir os ecapes e as bradicardias;
Escapes são batimentos tardios;
As radiarritimias ocorrem po disfunção do nó sinusal
(grave =substituido) ou por bloqueios AV;
Os bloqueios AV são divididos em 3 graus:
BAV 1:
Ha um aumento no intervalo PR > 0,2 s;
Mas não falhas;
BAV 2:
É caracterizado por falhas na condução AV
As ondas P não são seguidas de QRS;
Há dois tipos:
o Mobitz 1: o intervalo PR aumenta agressivamente
até ocorrer falha;
o Mobitz 2: 2 ou 3 ondas P para cada QRS, PR
constante;
BAV 3:
Nenhum estimulo atrial passa para o ventrículo;
4) EXPLICAR OS EXAMES LABORATORIAIS RELACIONADOS A
INSUFICIÊNCIA CARDÍACA (CITADOS NO TEXTO):
Hemoglobina:
Preciso saber se a quantidade de hemoglobina está ok;
Imagina se estiver baixa e juntar com a dispneia provocada
pelo edema pulmonar;
Leucócitos:
É explicado pelo fato dos processos inflamatório causados
pela angio 2 e a aldosterona nas cameras cardíacas;
Plaquetas:
Saber se o fator de coagulação está correto;
Sódio:
Quadro de hiponatremia hipervolemica;
Comum na IC;
Tem expansão liquido extracel e do liquido intracel mas com
diminuição do col arterial efetivo;
Potássio:
A hipotassemia poderia causar arritimia cardíaca;
Ureia e creatinina:
A ureia e creatinina são marcadores da função renal;
As duas são restos de metabolismo proteicos e tem que ser
excretadas;
Índices altos de ureia e creatinina indicam uma desfunção
renal;
Tempo de protrombiana:
É tempo de coagulação do sangue;
O normal é 10 segundos, antes de 10 a pessoas está com a
coagulação muito rápida;
Depois de 10 (10-15) vai aumentando o tempo de
coagulação;
O RNI ou INR (relação de normalidade individual) vai de 1 a
1,5;
A prtrombina é produzida no figado a partir da vitamina k;
Se o tempo de protrombina estivesse alterado aumentaria o
risco de coágulo (isquemia), trombose;
5) ESCLARECER AS VALVOPATIAS:
Introdução:
Podem ser resultado de anomalias congenitas, traumatismo,
lesão isquêmica, inflamação...;
Todas as valvas estão suspeitas a um distúrbio, mas as
favoritas são a mitral e aortica;
Os distúrbios das pulmonar e tricpuspide não são comuns
devido as baixas pressões;
Geral:
As valvas estão suspeitas a lesões e serem sítios de
inflamações frquentemente;
O reparo frequente desse tecido vai gerar no aumento de
colágeno e á formação de cicatrizes;
Tonando o te mais curto e rigido dificultando a abertura e o
fechamento das valvas;
O compremetimento mecânico da valva pode ser de duas
formas;
Disturbios da valva mitral:
Estenose valvar mitral:
É uma abertura imcompleta da vlva mitral duarante a
distóle;
Vai gerar uma distensão do AE (acumulo de sangue) e o
comprometimento do enchimento do VE;
O defeito congenito é menos comum e se apresenta logo
nos estágios iniciais da vida;
No adulto está relacionado a calcificação do anel fibroso;
É uma condição continua, progressiva e vitalícia;
Apresenta evolução lenta nos primeiros anos com
aceleração nos últimos;
Regurgitação da valva mitral:
É o fechamento incompleto da valva mitral;
Caracterizado por volta do sangue ao AE na sitóle
ventricular;
Pode resultar de uma rigidez, rompimento das cordeas
tendineas ou dos musculos papilares,
A causa mais comum é o prolapso da valva mitral (as
valvulas abrem para dentro do AE);
Distúrbios da valva aórtica:
Estenose da valva aórtica:
É caracterizado pelo aumento da resistência na sainda do
sangue do VE para aorta;
As causas + comuns sçao as malformações congênitas e a
calcificação;
As malformações podem originar em uma valva unicúspie,
bicúspide ou formato inadaqueda;
Ja a calcificação está associada ao “uso e desgaste”;
Regurgitação da valva aórtica:
É resultado de um fechamento insuficiente permitindo o
fluxo retrogado para o VE;
Fazendo com que o ventriculo tenha que aumentar o
valume sistólico;
Pode resultat de uma cicatrização ou por alargamento do
diâmetro da aorta (espaços);
Podem ser causados por fatores congênitos e pela
sindrome de marfan;
Você também pode gostar
- ICC - Insuficiência Cardíaca CongestivaDocumento11 páginasICC - Insuficiência Cardíaca CongestivaClarivaL50% (2)
- Exercicios Antihipertensivo RESPOSTASDocumento2 páginasExercicios Antihipertensivo RESPOSTASTaís Mello100% (1)
- Insuficiência CardíacaDocumento33 páginasInsuficiência CardíacaCamilla CristinaAinda não há avaliações
- Modulo 1 Urgencias Cardiologicas e Nefrologicas 240hDocumento112 páginasModulo 1 Urgencias Cardiologicas e Nefrologicas 240hTety CarvalhoAinda não há avaliações
- Aula PEIMDocumento40 páginasAula PEIMReijane SilvaAinda não há avaliações
- Insuficiência cardíaca: conceito, classificação e determinantes da função ventricularDocumento9 páginasInsuficiência cardíaca: conceito, classificação e determinantes da função ventricularyannunes69Ainda não há avaliações
- Cardiopatias: causas, sintomas e tratamentosDocumento14 páginasCardiopatias: causas, sintomas e tratamentosJoão PauloAinda não há avaliações
- Aula Sistema CardíacoDocumento75 páginasAula Sistema CardíacoCentro de bem- estar animal CBEAAinda não há avaliações
- Cuidado de Enfermagem Ao Portador de Disturbio CardiovascularDocumento71 páginasCuidado de Enfermagem Ao Portador de Disturbio CardiovascularElias da SilvaAinda não há avaliações
- Assistência em emergências cardiovascularesDocumento67 páginasAssistência em emergências cardiovascularesLaura PinheiroAinda não há avaliações
- Manejo de Pacientes Com Complicações de CardiopatiaDocumento7 páginasManejo de Pacientes Com Complicações de CardiopatiarodriguesuelemAinda não há avaliações
- Insuficiência Cardíaca: Causas, Sinais e TratamentoDocumento4 páginasInsuficiência Cardíaca: Causas, Sinais e TratamentoAlexandra MarquesAinda não há avaliações
- Insuficiência CardíacaDocumento32 páginasInsuficiência CardíacaMatheus AlvesAinda não há avaliações
- Cardiomiopatias: Doenças primárias do musculo cardíacoDocumento3 páginasCardiomiopatias: Doenças primárias do musculo cardíacoAlexandra MarquesAinda não há avaliações
- Resumo INSUFICIÊNCIA CARDÍACADocumento3 páginasResumo INSUFICIÊNCIA CARDÍACACarolina de Freitas100% (1)
- Insuf Cardíaca - Def, Causas, Fisiopatol, Sintomas e TratamentoDocumento56 páginasInsuf Cardíaca - Def, Causas, Fisiopatol, Sintomas e TratamentoEd GerAinda não há avaliações
- InsuficiênciaDocumento21 páginasInsuficiênciaLuciana Pereira da SilvaAinda não há avaliações
- Importà Ncia Da Experià Ncia Cardà - AcaDocumento8 páginasImportà Ncia Da Experià Ncia Cardà - AcaCarolina MarquesAinda não há avaliações
- Apg 6Documento23 páginasApg 6feliphe2131Ainda não há avaliações
- SP 4Documento28 páginasSP 4Larissa BragaAinda não há avaliações
- Resenha-Insuficiência CardíacaDocumento2 páginasResenha-Insuficiência CardíacaHenry Felipe SouzaAinda não há avaliações
- 1 - Insuficiência Cardíaca (2010)Documento27 páginas1 - Insuficiência Cardíaca (2010)InêsAinda não há avaliações
- Insuficiência CardíacaDocumento11 páginasInsuficiência CardíacaAna BeatrizAinda não há avaliações
- SOI 3 - APG2S3 - IC e DNDocumento28 páginasSOI 3 - APG2S3 - IC e DNvinicius.facul201Ainda não há avaliações
- SIC e edema pulmonar agudoDocumento10 páginasSIC e edema pulmonar agudoHélvioAinda não há avaliações
- Caso 6 - Insuficiência CardíacaDocumento31 páginasCaso 6 - Insuficiência CardíacaMeio SangueAinda não há avaliações
- Insuficiência CardíacaDocumento5 páginasInsuficiência CardíacaPAULO VINICIUS DOS SANTOS CHAGASAinda não há avaliações
- Introdução A Cardiologia VeterináriaDocumento11 páginasIntrodução A Cardiologia VeterináriaLorrayne MirandaAinda não há avaliações
- Resumo Histo UC21Documento21 páginasResumo Histo UC21Marco Aurelio OliveiraAinda não há avaliações
- Insuficiência CardíacaDocumento10 páginasInsuficiência Cardíacacarlos.arthurhfpAinda não há avaliações
- Doenças Cardiovasculares1Documento12 páginasDoenças Cardiovasculares1Miuara Thalany Rodrigues NobreAinda não há avaliações
- Resumo Do Capítulo 12 - o CoraçãoDocumento20 páginasResumo Do Capítulo 12 - o CoraçãogutolelisAinda não há avaliações
- Fluxo sanguíneo coronariano e cardiopatia isquêmicaDocumento4 páginasFluxo sanguíneo coronariano e cardiopatia isquêmicaLeonardo LimaAinda não há avaliações
- Apontamentos Patologia Sistémica 2022 2023 Set 2022-1Documento70 páginasApontamentos Patologia Sistémica 2022 2023 Set 2022-1Lorena MontibellerAinda não há avaliações
- APG 6 - Insuficiência Cardíaca (IC)Documento42 páginasAPG 6 - Insuficiência Cardíaca (IC)amandacn2001Ainda não há avaliações
- 1-Edema Congestao Hiperemia Hemorragia e Hemostasia-1Documento25 páginas1-Edema Congestao Hiperemia Hemorragia e Hemostasia-1Caio Henrique Di Giaimo100% (1)
- Cuidados de enfermagem em pacientes com doenças cardiovascularesDocumento19 páginasCuidados de enfermagem em pacientes com doenças cardiovascularesBreno DiasAinda não há avaliações
- Insuficiência Cardíaca: Causas, Mecanismos e ConsequênciasDocumento1 páginaInsuficiência Cardíaca: Causas, Mecanismos e ConsequênciasMaria TerezaAinda não há avaliações
- ValvulopatiaDocumento10 páginasValvulopatiafelipe meregeAinda não há avaliações
- SHOCKDocumento34 páginasSHOCKMiguel Dos A. BaetaAinda não há avaliações
- Epidemiologia e sinais clínicos da insuficiência cardíacaDocumento135 páginasEpidemiologia e sinais clínicos da insuficiência cardíacaDaniel AlmeidaAinda não há avaliações
- Insuficiência CardíacaDocumento11 páginasInsuficiência Cardíacahianca90Ainda não há avaliações
- Insuficiência Cardíaca na InfânciaDocumento51 páginasInsuficiência Cardíaca na InfânciaGiselle Cabral Correia100% (1)
- Choque em Ped White Book 2022Documento8 páginasChoque em Ped White Book 2022gracy kelly kAinda não há avaliações
- Aula 3 - Patologia Cardiovascular - IC Versão 1Documento29 páginasAula 3 - Patologia Cardiovascular - IC Versão 1Marcelo SoaresAinda não há avaliações
- Sem TítuloDocumento16 páginasSem Título449xrr6bmkAinda não há avaliações
- Cardiologia 2Documento24 páginasCardiologia 2formulario.unicorp.01Ainda não há avaliações
- Doença Isquémica CardíacaDocumento13 páginasDoença Isquémica CardíacaJosynando XavierAinda não há avaliações
- Aula 04Documento22 páginasAula 04Gabriela VieiraAinda não há avaliações
- Urgencia e Emergencia - Aula 02Documento18 páginasUrgencia e Emergencia - Aula 02manoel orlandoAinda não há avaliações
- Insuficiência Cardíaca: Causas, Sinais e TratamentoDocumento80 páginasInsuficiência Cardíaca: Causas, Sinais e TratamentoGuilherme BustamanteAinda não há avaliações
- Tamponamento e P. ConstrutivaDocumento57 páginasTamponamento e P. ConstrutivaMiguel Dos A. BaetaAinda não há avaliações
- Fisiopatologia Das DCV - Insuficiência Cardíaca CongestivaDocumento21 páginasFisiopatologia Das DCV - Insuficiência Cardíaca CongestivaCarolinaAinda não há avaliações
- Patologia Do Sistema CardiovascularDocumento22 páginasPatologia Do Sistema CardiovascularVictoria GarciaAinda não há avaliações
- Fármacos Que Atuam No Sistema CardiovascularDocumento61 páginasFármacos Que Atuam No Sistema CardiovascularSabrina FerreiraAinda não há avaliações
- Doença Cardiaca ValvularDocumento6 páginasDoença Cardiaca ValvularAlexandra MarquesAinda não há avaliações
- Resumo sobre Insuficiência Cardíaca e seus mecanismos compensatóriosDocumento55 páginasResumo sobre Insuficiência Cardíaca e seus mecanismos compensatóriosOsmar RégisAinda não há avaliações
- Choque Accp4Documento11 páginasChoque Accp4pedrogomesvoAinda não há avaliações
- Morte SúbitaDocumento2 páginasMorte SúbitaAlexandra MarquesAinda não há avaliações
- Aula10 - Edema e ChoqueDocumento26 páginasAula10 - Edema e ChoqueLorena Braz de OliveiraAinda não há avaliações
- Doença Isquémica Cardíaca MDocumento17 páginasDoença Isquémica Cardíaca MJosynando XavierAinda não há avaliações
- Ritmo Crítico: A Cardiologia E Suas EmergênciasNo EverandRitmo Crítico: A Cardiologia E Suas EmergênciasAinda não há avaliações
- Monitorização Hemodinâmica Nos Pacientes GravesDocumento16 páginasMonitorização Hemodinâmica Nos Pacientes GravesCamylla RochaAinda não há avaliações
- Cronograma Geral Da RaciomedDocumento4 páginasCronograma Geral Da RaciomedPaulo AbelAinda não há avaliações
- Balão Intra-Aórtico PDFDocumento5 páginasBalão Intra-Aórtico PDFEng. Edelson MartinsAinda não há avaliações
- Mapa Mental PatologiaDocumento1 páginaMapa Mental PatologiaMaria ClaraAinda não há avaliações
- Hipertensão Arterial - Alunos - Diagnóstico 2 2021Documento75 páginasHipertensão Arterial - Alunos - Diagnóstico 2 2021Pedro VargasAinda não há avaliações
- Controle do fluxo sanguíneo pelo óxido nítrico e endotelinaDocumento100 páginasControle do fluxo sanguíneo pelo óxido nítrico e endotelinaThaís CalaçaAinda não há avaliações
- Guia ScaDocumento12 páginasGuia Scabielamaral2000Ainda não há avaliações
- Sistema Cardiovascular: Transporte e Funções VitaisDocumento4 páginasSistema Cardiovascular: Transporte e Funções VitaisEdna CardosoAinda não há avaliações
- Prova EJA 3ºDocumento1 páginaProva EJA 3ºGeneson BarbosaAinda não há avaliações
- Considerações sobre o ECG no Infarto Agudo do MiocárdioDocumento7 páginasConsiderações sobre o ECG no Infarto Agudo do Miocárdiofabio silvaAinda não há avaliações
- Porque Bate o CoraçãoDocumento9 páginasPorque Bate o Coraçãojamila0009Ainda não há avaliações
- MapPontMotDocumento9 páginasMapPontMotcarmomarcoAinda não há avaliações
- Resumo DiretrizDocumento11 páginasResumo Diretrizhalticabral2022Ainda não há avaliações
- Aula 07 Aneurisma de Aorta Torácica e Dissecção Aórtica (11!05!2016)Documento7 páginasAula 07 Aneurisma de Aorta Torácica e Dissecção Aórtica (11!05!2016)André SantosAinda não há avaliações
- Póster CientíficoDocumento1 páginaPóster CientíficoEricaAinda não há avaliações
- Sistema Cardiovascular: Coração e CirculaçãoDocumento36 páginasSistema Cardiovascular: Coração e CirculaçãolucianoraimundoAinda não há avaliações
- Vascularização do membro superior: artérias, veias e linfáticosDocumento53 páginasVascularização do membro superior: artérias, veias e linfáticosAna CoelhoAinda não há avaliações
- Sistema Circulatório - Aula sobre Semiologia e SemiotécnicaDocumento39 páginasSistema Circulatório - Aula sobre Semiologia e SemiotécnicaAila OliveiraAinda não há avaliações
- Sistem Cardio 1Documento28 páginasSistem Cardio 1Adriana Ferreira dos SantosAinda não há avaliações
- CAR - Vol 01 - Cap 14 (Edema Agudo de Pulmao) # CAR - Vol 02 - Ap 02 (Edema Agudo de Pulmao)Documento3 páginasCAR - Vol 01 - Cap 14 (Edema Agudo de Pulmao) # CAR - Vol 02 - Ap 02 (Edema Agudo de Pulmao)mariana g.Ainda não há avaliações
- ECG Fácil - Manual Básico de EletrocardiogramaDocumento14 páginasECG Fácil - Manual Básico de EletrocardiogramaGabriel PrazeresAinda não há avaliações
- Evolução da Radiologia IntervencionistaDocumento16 páginasEvolução da Radiologia IntervencionistaOtavio GomesAinda não há avaliações
- Anatomia e Fisiologia CardiovascularDocumento11 páginasAnatomia e Fisiologia CardiovascularLAURA PATRICIA ALBARELLO GELLENAinda não há avaliações
- Black BloodDocumento10 páginasBlack BloodGeovane NascimentoAinda não há avaliações
- Dor precordial: cuidados de enfermagemDocumento11 páginasDor precordial: cuidados de enfermagemJoana PimentelAinda não há avaliações
- Atensina - Pesquisa GoogleDocumento1 páginaAtensina - Pesquisa GoogleMary Cleide Macedo Marques de Araújo PiresAinda não há avaliações
- Ufs - OsteotecnicaDocumento15 páginasUfs - OsteotecnicaSamantha RhadeAinda não há avaliações
- A CardioDocumento12 páginasA CardioleolmnAinda não há avaliações