Escolar Documentos
Profissional Documentos
Cultura Documentos
Sistema Respiratório - Parte 3
Enviado por
Ana Alice0 notas0% acharam este documento útil (0 voto)
13 visualizações8 páginasTítulo original
Sistema respiratório - parte 3
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
13 visualizações8 páginasSistema Respiratório - Parte 3
Enviado por
Ana AliceDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 8
Sistema respiratório
Transporte de O² e CO²
• O ar atmosférico é composto por uma
mistura de gases.
• A composição de uma mistura gasosa
pode ser descrita pela porcentagem de
cada constituinte, ou pela sua fração
decimal (F). Exemplos para ar seco:
– O2 = 20,93%; CO2 = 0,04%; e N2 e
gases raros = 79,03%.
– FO2 = 0,2093; etc...
• O conceito de pressão parcial também se
• Pressão de um gás: aplica a gases dissolvidos no líquido.
– Resulta do choque de suas moléculas • A pressão parcial de um gás em um
contra as paredes do recipiente ou líquido é igual à parcial na fase gasosa
estrutura corporal que o contém. acima do líquido, em condições de equilíbrio.
- Lei de Dalton: a pressão total de uma
mistura gasosa corresponde à soma de
todas as pressões parciais dos gases
componentes.
- A pressão parcial de um determinado gás
em uma mistura gasosa corresponde à sua
fração decimal na pressão total da mistura.
• A concentração do gás em meio líquido
• Lei de Henry: A quantidade dissolvida de dependerá da sua solubilidade, a qual, por
um gás (concentração) é igual ao produto sua vez, é inversamente proporcional à
da fração decimal desse gás no líquido por temperatura do sistema.
um coeficiente de solubilidade, que varia • A concentração de um gás dissolvido é
com a temperatura a cada sistema gás- diretamente proporcional à sua pressão
líquido. parcial.
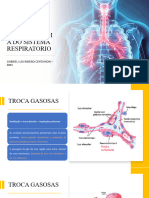
O oxigênio possui uma tendência em migrar
por difusão nos alvéolos.
O sangue, nos pulmões, capta o 0² por
difusão, pois ele chega com baixa pressão
parcial, o que gera gradiente.
Obs:
• A pressão parcial de um gás em uma
mistura de gases é proporcional à sua • O fluxo de gás (VGás) difundido é
fração decimal nesta mistura. diretamente proporcional:
• A pressão parcial de um gás em um – À área da superfície das trocas gasosas
sistema gás líquido é igual a pressão parcial (A)
deste gás na fase gasosa deste líquido.
– Ao coeficiente de difusão do gás no
tecido (D)
– Ao gradiente de pressão parcial entre as
duas faces do tecido (ΔPGás) A hemoglobina é uma molécula proteica
– Solubilidade do gás no meio (S) constituída por quatro subunidades.
• O fluxo de gás (VGás) difundido é A hemoglobina A é constituída por 2
inversamente proporcional: unidades alfa e 2 unidades beta, além de
– À espessura do tecido (E) possuir o grupamento heme ligado à cada
cadeia, que possui o íon Fe²+, que se liga ao
– Ao peso molecular do gás (PM) O², formando a oxi-hemoglobina. Nesse
caso, ocorre uma mudança conformacional
na cadeia, que passa para o estado
relaxado e se torna mais avermelhada.
Cada molécula de hemoglobina pode
transportar até quatro moléculas de O²
Principais fatores que afetam a difusão de
gases ao nível pulmonar:
• Superfície de trocas gasosas:
diretamente proporcional
– Aprox. 50 a 100 m2
• Espessura: inversamente proporcional
– Aprox. 0,5 µM
• Gradiente de pressão parcial:
– ΔPOXIGÊNIO = 61 mmHg
– ΔPG. CARBÔNICO = 6 mmHg Tipos de hemoglobina:
• Fluxo de gases nos tecidos (comparado ao
O2 ):
– CO2 = 2000%; CO = 80%; N2 = 53%
• HbS tem baixa solubilidade sob hipóxia,
• Espécie de Hb que não se liga ao O2 . Ex.: causando sua precipitação no interior da
hemácia.
– Carboxiemoglobina (CoHb): ligação da
hemoglobina ao CO com até 300x maior
afinidade. É extremamente grave, pois o CO
ocupa o heme, impedindo a ligação do O2 .
– Metemoglobina (MetHb): é a forma
oxidada da Hb, no estado férrico (Fe3+) e,
por isso, não consegue se ligar ao oxigênio.
• Metemoglobinemia Adquirida:
– agentes químicos oxidantes, como nitrito,
fármacos (benzocaína, lidocaína e prilocaína,
a dapsona, os derivados da fenacetina, os
antimaláricos dentre outros).
• Metemoglobinemia Congênita:
– a) deficiência de citocromo b5 redutase
A hemoglobina é formada no processo de
(CB5R), reduz o Fe3+ a Fe2+ .
formação e maturação da hemácia. A
– b) doença da hemoglobina M (HbM): hemácia adulta não é capaz de produzir
mutação que impede a redução da hemoglobina.
hemoglobina
A eritropoietina age na célula tronco para
formar a hemácia
• Hemácias em forma de foice.
• Ocorre em até 1% dos negros da África
ocidental e dos afro-americanos.
• Hemoglobina S (HbS): substituição de 1 aa
(Glu > Val) nas cadeias β.
Regulação da PO² arterial: controle da
eritropoiese:
Mecanismos de regulação pela
eritropoietina agem para tentar trazer a 1. Temperatura
PO² no sangue para níveis normais.
2. pH
Quanto menor a quantidade de O², maior
produção de eritropoietina. Esse é um 3. PCO2
mecanismo de longo prazo. 4. 2,3-difosfoglicerato (2,3-DPG)
0% de saturação significa nenhum O²
ligado à hemoglobina, não há grupamento
Efeito da temperatura na saturação O2 –
heme disponível para se ligar ao O².
Hb:
A PO² no sangue ao sair dos pulmões
Com o aumento da temperatura, há
possui saturação de 97%.
redução da afinidade Hb-O². Esse
mecanismo é um ajuste fisiológico em casos
de exercícios físicos e febre, que liberam
mais O² da Hb para os tecidos
Com a diminuição da temperatura, há
aumento da afinidade Hb-O².
Efeito do pH na saturação O²-Hb:
Com a redução do pH, a afinidade diminui.
Com o aumento do pH, a afinidade aumenta Efeito da 2,3-DPG na saturação de O²-Hb:
O 2,3-DPG possui a mesma propriedade do
CO² que diminui a afinidade O²-Hb.
O aumento de 2,3-DPG na hemoglobina
diminui a afinidade O²-Hb.
Esse mecanismo é um ajuste fisiológico que
em casos de hipóxia, libera mais O² para os
tecidos ao mesmo tempo em que são
produzidas mais hemácias pela eritropoiese
para aumentar os sítios de ligação do O².
Efeito da PCO² na saturação de O²-Hb:
Com o aumento da PCO², a afinidade diminui.
Com a redução da PCO², a afinidade
aumenta
O CO² liga-se aos aminoácidos da cadeia
peptídica da hemoglobina, o que a torna
menos receptiva ao O².
Efeito Bohr: CO² agindo na Hb.
Condição na qual os tecidos não recebem ou
não podem utilizar O2 em quantidade
suficiente para suas necessidades
metabólicas normais.
Tipos:
– Hipóxica: ↓PO2 (hipoxemia) e ↓SO2 .
Baixa pressão atmosférica, gás pobre em
O2 , hipoventilação, doenças pulmonares,
fístulas arteriovenosas.
– Anêmica: ↑PO2 e ↑ SO2 . Diminuição da
Hb, metemoglobina, carboxiemoglobina.
– De estase: ↑PO2 e ↑ SO2 , com retorno
A oxi-hemoglobina na hemácia, perde o O²,
venoso reduzido. Cardiopatias com redução pelo gradiente de pressão parcial do O²,
do DC e distúrbios vasculares. que vai para os tecidos. O CO² produzidos
– Histotóxica: ↑PO2 e ↑ SO2 , nas células dos tecidos vai para a hemácia.
envenenamento por cianeto (CN- ) Uma vez na hemácia, forma o ácido
carbônico pela anidrase carbônica, que se
dissocia em HCO3 (íon bicarbonato) e H+, o
HCO3 é trocado no transporte pelo Cl-. A
São produzidos aproximadamente 200 ml transferência de HCO3 para o plasma
de CO2 /minuto. torna este tampão disponível para modelar
as mudanças de pH. A hemoglobina atua
Vias de transporte:
como tampão e liga-se ao íon H+, o que
– 70% via bicarbonato altera a afinidade O²-Hb.
– 23% proteínas (carbamino-Hb)
– 3% no plasma, dissolvido ou formando
compostos carbamínicos:
R-NH2 + CO2 ↔ R-NHCOO– + H+
Nos pulmões, as hemácias possuem
hemoglobinas livres e CO², além de íons
HCO3 no plasma. O² nos alvéolos vai para
as hemácias, que desloca os íons H+
produzidos. A hemácia absorve HCO3, que
se liga ao H+, formando ácido carbônico, que
favorece a formação de CO². O CO² é
liberado da hemácia para os alvéolos devido
ao gradiente de pressão parcial.
Você também pode gostar
- Exercicios Resolvidos Fisica Vol1 2 3 HaDocumento112 páginasExercicios Resolvidos Fisica Vol1 2 3 HaLucas Lira100% (1)
- Processos de Refino 1 - DestilaçãoDocumento125 páginasProcessos de Refino 1 - DestilaçãoLuan Gabriel100% (4)
- Drapper Guia Rápido IIIDocumento4 páginasDrapper Guia Rápido IIIVinicius Santos Agronomia100% (1)
- Interpretação Da Gasometria ArterialDocumento2 páginasInterpretação Da Gasometria ArterialMariana Magnoni PeriardAinda não há avaliações
- Verificação Linha de Vida 01 PDFDocumento2 páginasVerificação Linha de Vida 01 PDFAdelmárcio AndréAinda não há avaliações
- Manual de Instrução e Operação Do DifusorDocumento87 páginasManual de Instrução e Operação Do DifusorErick100% (2)
- Aula 10 - Dimensionamento de Condutores - ProteçãoDocumento28 páginasAula 10 - Dimensionamento de Condutores - Proteçãoaugusto felix gomes100% (1)
- Abnt NBR 16.655 - 1Documento21 páginasAbnt NBR 16.655 - 1Ricardo MeyerAinda não há avaliações
- Manual de Instruções: Nome Da MáquinaDocumento20 páginasManual de Instruções: Nome Da MáquinaFidal Salomao Sibia100% (1)
- Aula 6 - Efeito BohrDocumento26 páginasAula 6 - Efeito BohrFabricio LiraAinda não há avaliações
- Manual de Bombas Centrífugas1Documento43 páginasManual de Bombas Centrífugas1AlcibilioAinda não há avaliações
- Laudo de Conformidade Tecnica EletromecanicoDocumento14 páginasLaudo de Conformidade Tecnica EletromecanicojeorgepolettoAinda não há avaliações
- TRANSPORTE de GASES NO SANGUE. Departamento de Bioquímica e Biologia Molecular Setor de Ciências BiológicasDocumento40 páginasTRANSPORTE de GASES NO SANGUE. Departamento de Bioquímica e Biologia Molecular Setor de Ciências BiológicaswfkamAinda não há avaliações
- Biofísica - 2° Semestre.Documento12 páginasBiofísica - 2° Semestre.Giovanna ArsAinda não há avaliações
- Narcose Por Co2 em Pacientes Com DpocDocumento2 páginasNarcose Por Co2 em Pacientes Com DpocVictória RaquelAinda não há avaliações
- Trocas GasosasDocumento45 páginasTrocas GasosasJônatas Fernando Cavalini de Moraes100% (1)
- Monitoria-Questoes Transporte de Gases No Sangue - GabaritoDocumento5 páginasMonitoria-Questoes Transporte de Gases No Sangue - GabaritoAugusto AndradeAinda não há avaliações
- Trocas Gasosas Apg 20Documento6 páginasTrocas Gasosas Apg 20Karina Pereira da SilvaAinda não há avaliações
- Sist Resp Trocas Gasos 2023.2Documento14 páginasSist Resp Trocas Gasos 2023.2thiagoferreiralcAinda não há avaliações
- TP3 Resumo RRDocumento5 páginasTP3 Resumo RRRita ResendeAinda não há avaliações
- Caso 3Documento2 páginasCaso 3Guilherme Ribeiro FerreiraAinda não há avaliações
- Bioquimica HemoglobinaDocumento36 páginasBioquimica Hemoglobinar1c4r0o415Ainda não há avaliações
- Aula HemoglobinasDocumento32 páginasAula HemoglobinasSergio S SouzaAinda não há avaliações
- Gasometria ArterialDocumento6 páginasGasometria ArterialLeandro Dos SantosAinda não há avaliações
- Proteina - Transporte de O2Documento21 páginasProteina - Transporte de O2quimicaiaradaherAinda não há avaliações
- Sistemastampodoorganismo 140530101642 Phpapp01Documento32 páginasSistemastampodoorganismo 140530101642 Phpapp01gleydsonAinda não há avaliações
- BIOQUÍMICA MÉDIC1 Prova IDocumento11 páginasBIOQUÍMICA MÉDIC1 Prova IGean RamosAinda não há avaliações
- Transporte de Gases (O2 e CO2)Documento2 páginasTransporte de Gases (O2 e CO2)Ricardo LimaAinda não há avaliações
- Seminário 3Documento3 páginasSeminário 3Estudante MedicinaAinda não há avaliações
- Tutorial 7 - Trocas Gasosas Helen TeixeiraDocumento4 páginasTutorial 7 - Trocas Gasosas Helen TeixeiraHelen TeixeiraAinda não há avaliações
- Respiratorio 3Documento24 páginasRespiratorio 3farmaceuticomarcielbritoAinda não há avaliações
- 3 - Hemoglobina - Transporte de O2 e Tamponamento No Plasma - Bioquímica BásicaDocumento4 páginas3 - Hemoglobina - Transporte de O2 e Tamponamento No Plasma - Bioquímica BásicaIvo BernardesAinda não há avaliações
- HemoglobinaDocumento6 páginasHemoglobinaamandinha_fc100% (4)
- Aula 10 - Hemoglobina PDFDocumento32 páginasAula 10 - Hemoglobina PDFVinícius DearmasAinda não há avaliações
- Trocas GasosasDocumento5 páginasTrocas Gasosas15liviavitoriaAinda não há avaliações
- Aula T4 - Respostas Respiratórias (Outra Versão)Documento29 páginasAula T4 - Respostas Respiratórias (Outra Versão)HugoAinda não há avaliações
- Fisiologia Respiratoria - Aula 10-2Documento31 páginasFisiologia Respiratoria - Aula 10-2Raissa FerriAinda não há avaliações
- Trocas GasosasDocumento10 páginasTrocas GasosasAssucena CastroAinda não há avaliações
- Estudo Dirigido - Hemoglobina e Mioglobina PDFDocumento2 páginasEstudo Dirigido - Hemoglobina e Mioglobina PDFBravitaaVitalAinda não há avaliações
- Aula 4 Transporte de Gases No SangueDocumento30 páginasAula 4 Transporte de Gases No SangueNati UeharaAinda não há avaliações
- Tutorial 08Documento6 páginasTutorial 08João Felipe PinheiroAinda não há avaliações
- Resumo Equilibrio AcidobasicoDocumento4 páginasResumo Equilibrio Acidobasicomarianne siqueiraAinda não há avaliações
- EfeitobohrDocumento2 páginasEfeitobohrAlessandro Marcondes DellaCasaAinda não há avaliações
- Atividade de BioquimicaDocumento3 páginasAtividade de BioquimicaLauraAinda não há avaliações
- Aula Trocas GasosasDocumento30 páginasAula Trocas GasosasCHIELI FFAinda não há avaliações
- InTERPRETAÇÃO RÁPIDA DA GASOMETRIADocumento10 páginasInTERPRETAÇÃO RÁPIDA DA GASOMETRIACinthya Carlene QuaresmaAinda não há avaliações
- Transporte de Oxigênio Na Corrente SanguíneaDocumento9 páginasTransporte de Oxigênio Na Corrente SanguíneaMarília QueirozAinda não há avaliações
- 02 - Proteinas GlobularesDocumento42 páginas02 - Proteinas GlobularesIgor FortunatiAinda não há avaliações
- APG 31 - Equilibrio Ácido - BaseDocumento10 páginasAPG 31 - Equilibrio Ácido - BaseVinicius DiasAinda não há avaliações
- Aula 02 Equilíbrio Ácido BaseDocumento40 páginasAula 02 Equilíbrio Ácido BaseMarcelo Cruz de OliveiraAinda não há avaliações
- 3o TBL - Intoxicacao Por Monoxido de CarbonoDocumento5 páginas3o TBL - Intoxicacao Por Monoxido de CarbonorogerhuhngasAinda não há avaliações
- ED - SistemaRespiratório - RespostasDocumento3 páginasED - SistemaRespiratório - RespostasGisele SalgadoAinda não há avaliações
- Estudo Dirigido 05 - Função de Proteínas (Hemoglobina, Mioglobina e Imunoglobulinas) (Nota 95 de 100)Documento10 páginasEstudo Dirigido 05 - Função de Proteínas (Hemoglobina, Mioglobina e Imunoglobulinas) (Nota 95 de 100)Emmanuelle FernandesAinda não há avaliações
- Bioquímica Do SangueDocumento6 páginasBioquímica Do SangueCarine Almeida Reis TelesAinda não há avaliações
- Curva de Dissociação Da O2Documento4 páginasCurva de Dissociação Da O2paulo100% (1)
- Gasometria e Equilíbrio ÁcidoDocumento3 páginasGasometria e Equilíbrio ÁcidoGeovana AlbquerqueAinda não há avaliações
- 2,3 DPGDocumento11 páginas2,3 DPGEduardo SilvaAinda não há avaliações
- Questo-Es - Sistema Respirato-Rio - IIDocumento19 páginasQuesto-Es - Sistema Respirato-Rio - IIAnderson Flavio 08Ainda não há avaliações
- Cap. 41 - Transporte de "O" e "CO2" No Sangue e Nos Líquidos Teciduais.Documento3 páginasCap. 41 - Transporte de "O" e "CO2" No Sangue e Nos Líquidos Teciduais.2nknhpkn8xAinda não há avaliações
- Aula 31-05Documento3 páginasAula 31-05jessalves060Ainda não há avaliações
- Mecânica Respiratória - Ciências Morfofuncionais II - Simone Cucco - UNIMEDocumento56 páginasMecânica Respiratória - Ciências Morfofuncionais II - Simone Cucco - UNIMEEtcy TalAinda não há avaliações
- Insuficiência RespiratóriaDocumento7 páginasInsuficiência RespiratóriaRenata D'OnofrioAinda não há avaliações
- Transporte de Gases RespiratóriosDocumento2 páginasTransporte de Gases RespiratóriosVani RochaAinda não há avaliações
- Aula 2Documento8 páginasAula 2Bruno BezerraAinda não há avaliações
- Estudo Dirigido Sistema RespiratórioDocumento4 páginasEstudo Dirigido Sistema RespiratórioJeferson RodriguesAinda não há avaliações
- Oximetria de PulsoDocumento12 páginasOximetria de PulsoClaudio ReynaldoAinda não há avaliações
- Turco Biologia Semana 1 Parte 2 692540Documento4 páginasTurco Biologia Semana 1 Parte 2 692540Mauro CoutoAinda não há avaliações
- Oxigenoterapia - Capitulo DigitalizadoDocumento12 páginasOxigenoterapia - Capitulo DigitalizadoSamara Sousa AlbertoAinda não há avaliações
- Biofísica para ciências biomédicas – 4ª ediçãoNo EverandBiofísica para ciências biomédicas – 4ª ediçãoAinda não há avaliações
- Fisio Cardio - IntroduçãoDocumento11 páginasFisio Cardio - IntroduçãoAna AliceAinda não há avaliações
- Sistema Respiratório - Parte 1 e 2Documento11 páginasSistema Respiratório - Parte 1 e 2Ana AliceAinda não há avaliações
- Sistema Digestório - Salivação, Mastigação e EstômagoDocumento8 páginasSistema Digestório - Salivação, Mastigação e EstômagoAna AliceAinda não há avaliações
- Sistema Respiratório - Parte 4Documento4 páginasSistema Respiratório - Parte 4Ana AliceAinda não há avaliações
- Pós Operatório PDFDocumento6 páginasPós Operatório PDFAna AliceAinda não há avaliações
- Centro CirúrgicoDocumento5 páginasCentro CirúrgicoAna AliceAinda não há avaliações
- Centro de Material e Esterilização: Recepção e Expurgo, Preparo e Esterilização, Guarda e DistribuiçãoDocumento5 páginasCentro de Material e Esterilização: Recepção e Expurgo, Preparo e Esterilização, Guarda e DistribuiçãoAna AliceAinda não há avaliações
- Trans OperatórioDocumento9 páginasTrans OperatórioAna AliceAinda não há avaliações
- EstomiasDocumento6 páginasEstomiasAna AliceAinda não há avaliações
- Stereo VU MeterDocumento10 páginasStereo VU MeterEduardo MoreiraAinda não há avaliações
- Manual 30 50Documento28 páginasManual 30 50Bruno LeãoAinda não há avaliações
- Tecnologia AlienígenaDocumento4 páginasTecnologia AlienígenaWanderley Da Ressurreição BentoAinda não há avaliações
- 300c Limousine PDFDocumento3 páginas300c Limousine PDFHumberto Cadori FilhoAinda não há avaliações
- PONTESDocumento60 páginasPONTESNathalia SousaAinda não há avaliações
- Vibracões 3Documento33 páginasVibracões 3Wall LimaAinda não há avaliações
- Códigos de Defeito: Montadora Sistema Nome Chrysler / Dodge / Jeep Injeção SbecDocumento8 páginasCódigos de Defeito: Montadora Sistema Nome Chrysler / Dodge / Jeep Injeção Sbecgustavo silvaAinda não há avaliações
- Pop Lab Int - 003 201999999999999999999Documento29 páginasPop Lab Int - 003 201999999999999999999Patricia FarmAinda não há avaliações
- Diretrizes para Projeto e Instalação de Redes PROFIBUS DP - Associação PROFIBUS BrasilDocumento14 páginasDiretrizes para Projeto e Instalação de Redes PROFIBUS DP - Associação PROFIBUS BrasilHebert AguiarAinda não há avaliações
- EM Regular - QuímicaDocumento18 páginasEM Regular - QuímicaAline Jacuboski BianquiAinda não há avaliações
- Currículo Carlos Henrique M. Bonifácio.Documento6 páginasCurrículo Carlos Henrique M. Bonifácio.CARLOSAinda não há avaliações
- Avaliação 9 AnoDocumento3 páginasAvaliação 9 AnoPROF. CARLA SAMPAIOAinda não há avaliações
- Analise Combinatoria RespostasDocumento12 páginasAnalise Combinatoria RespostasMARIA DA PAZ C.P.Ainda não há avaliações
- A05-Estudo Das RetasDocumento6 páginasA05-Estudo Das RetasGustavo SalvadorAinda não há avaliações
- Catalogo Digital - Produtos Dyv (Atual)Documento11 páginasCatalogo Digital - Produtos Dyv (Atual)Manoel BatistaAinda não há avaliações
- Lista4 Impulso Quantidade de Movimento ContinuaçãoDocumento14 páginasLista4 Impulso Quantidade de Movimento ContinuaçãoDaiane CardosoAinda não há avaliações
- 3 Lista AvançadaDocumento71 páginas3 Lista AvançadaLucas MeloAinda não há avaliações
- Frequencímetro de Alta Resolução DVM13MFC2Documento6 páginasFrequencímetro de Alta Resolução DVM13MFC2Antonio C D FerreiraAinda não há avaliações
- Cat Duracell WebDocumento55 páginasCat Duracell WebRafael FreitasAinda não há avaliações
- Prevencao de IncendiosDocumento76 páginasPrevencao de IncendiosSimone SegattoAinda não há avaliações