Escolar Documentos
Profissional Documentos
Cultura Documentos
1 - Icterícia Neonatal
Enviado por
Bianca HaubertTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
1 - Icterícia Neonatal
Enviado por
Bianca HaubertDireitos autorais:
Formatos disponíveis
- Indireta:
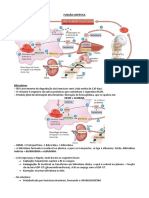
ICTERÍCIA NEONATAL
● Níveis normais de bilirrubinas para RN > 1mg/dL
PRODUÇÃO BILIRRUBINAS
● 85% bebês à termo e maioria dos prematuros 🡪
- 99% das icterícias são por aumento de bilirrubinas pico RN a termo 3-5° dia, pico em prematuros
indiretas 5-7° dia
- Aumento da produção de bílis por aumento de células CAUSAS DE HIPERBILIRRUBINEMIA
vermelhas e diminuição da longevidade, aumento da
eritropoiese inefetiva - Cefalohematoma: hematoma do periósteo, onde o
sangue fica acumulado e é quebrado, gerando a quebra
- Atividade enzimática diminuída/diminuição da das hemácias e icterícia
depuração
- Aumento da produção: isoimunização, hemólise,
- Diminuição da excreção hepática: aumento da policitemia, sepse, G6PD, esferocitose, cefalohematoma
circulação enterohepática
- Diminuição da conjugação
- Bilirrubina se divide em estercobilina ou urobilina (sai
nas fezes ou urina) - Diminuição da depuração: mutação genética,
hipotireoidismo, galactosemia, doenças metabólicas...
- Porção heme: resultado da quebra das hemácias 🡪 volta
para a medula para formar mais hemácias, e outra parte - Diminuição da excreção hepática: com aumento da
fica na circulação circulação enterohepática, diminuição do aporte de leite
materno, icterícia do leite materno
INTRODUÇÃO
PRINCIPAIS CAUSAS DE ICTERÍCIA
- Não confie no seu olho!!!
- Por baixo aporte: bebês que mamam pouco, não
- Emergência médica: icterícia antes de 24h e após 2 eliminando muito
semanas de vida
- Icterícia do leite materno: atualmente, não se retira
- Identificar os fatores de risco e mediar a BT antes da mais o leite materno 🡪 mecanismo desconhecido
alta prediz a necessidade de fototerapia e seguimento
● Pico em torno de 14 dias
- Incompatibilidade ABO pode gerar também ● Não suspender amamentação!!!
HIPERBILIRRUBINEMIA NEONATAL - Incompatibilidade ABO
- Por bilirrubina direta ● Mãe O: possui anti-A e anti-B 🡪 em RN sangue A
ou B, gerando hemólise e icterícia
- OBS.: Icterícia por bilirrubina indireta não é neonatal,
tem outras causas - Incompatibilidade Rh
- Direta: ● Mãe Rh – produz anti-Rh, hemolisando o sangue
do bebê Rh +
● Hepatites
● Pode-se fazer tratamento com imunoglobulina
● STORCH
EV no bebê, que neutraliza esses anticorpos 🡪
● Obstrução de vias biliares
pode diminuir os anticorpos circulantes no bebê
● Sepse
● Galactosemia - Deficiência de G6PD: uma das enzimas que faz
● Deficiência de alfa-1-antitripsina conjugação
● Fibrose cística
● Colestase ● Pode-se fazer exame para ver se é deficiente,
mas é pouco disponível
● Associada ao X
- Doença hemolítica: - Idade gestacional de 35 a 36 semanas
● Pode gerar Hidropsia fetal por hemólise - Irmãos com icterícia prévia
excessiva
- Cefalohematoma
- Asiáticos
AVALIAÇÃO DA ICTERÍCIA
HISTÓRIA MÉDICA
- HF de icterícia, anemia, esplenectomia, doenças
hepáticas, anemia hemolítica...
- Doença hepática sugere galactosemia, doença de
Gilbert...
- Origem étnica: asiáticos, gregos e índios americanos
- Irmão com icterícia: sugere incompatibilidade
sanguínea ou icterícia do leite materno
DIAGNÓSTICO
- Filhos de mães diabéticas
- O aumento é sempre craniocaudal
- Infecção congênita
- Observar à luz natural: luz branca pode fazer a criança
parecer mais amarela - Uso de medicações: nitrofurantoína, sulfonamidas,
antimaláricos pela mãe
- Bilirrubinômetro: aparelho que detecta bilirrubinas na
pele 🡪 ruim para bebês negros - Trauma no parto: sangramento extravascular ou
hemólise
- Coletar exames
- Retardo no clampeamento do cordão: aumento da
- Bilirrubina sérica
policitemia
ZONAS DE CRAEMER - Atraso na evacuação ou alimentação deficiente nos
primeiros dias de vida: aumenta circulação
enterohepática
EXAME FÍSICO
- Icterícia resulta no depósito de bilirrubina na pele e
tecidos subcutâneos
- Digitopressão para ver a cor da pele: fundo amarelado
- Sempre vai ser craniocaudal
- Baixa idade gestacional
- Microcefalia
FATORES DE RISCO - Sinais de perda extravascular ou palidez cutânea
- Icterícia antes de 24 horas - Petéquias
- Doença hemolítica ou imune - Hepatoesplenomegalia
- Hipotireoidismo - Vai determinar a conduta para o seguimento, conforme
o nível da icterícia da criança 🡪 quando se está em
EXAMES FUNDAMENTAIS dúvida se vai dar alta ou não
- Tipagem sanguínea materna com fator Rh (coombs - Hiperbilirrubinemia severa:
indireto de fator Rh negativo)
● Antes de 24h
- Tipagem sanguínea, coombs direto, fator Rh do bebê ● Níveis de fototerapia
- Contagem de reticulócitos
(precursores dos eritrócitos): se
muito aumentados, indica que a
medula está produzindo muitos
eritrócitos por algum motivo
- Hematócrito e hemoglobina:
pesquisa de anemia
OUTROS EXAMES NECESSÁRIOS
- Sempre conforme as hipóteses
diagnósticas
- Tipagem sanguínea materna,
coombs indireto, fator Rh ● Aumento maior de 0,2mg/dL/h
● Sinais de doença: vômitos, letargia, sepse, baixa
- Tipagem sanguínea, coombs direto, fator Rh do RN
ingesta, pouco ganho ou grande perda de peso
- Morfologia dos eritrócitos e contagem de reticulócitos
- Se prolongada: função hepática, infecções congênitas,
sepse, doença metabólica e hipotireoidismo CURVA DA AAP
- Curvas para indicar fototerapia ou exsanguíneo
- Se BT>18 - solicitar G6PD
transfusão
CONDUTA
- Criada a partir da curva de Buthani
- Fototerapia:
- Curva de fototerapia:
● Com luzes azuis ou verdes: devido ao
comprimento de onda
● Isomerização estrutural da
bilirrubina por Fotoisomerização:
separa as moléculas da bilirrubina e
faz ela ser eliminada
● Foto-oxidação
- OBS.: Monitorizar a bilirrubina até 24h
depois de terminada a fototerapia, a cor da
pele não é confiável para estimar bilirrubina
CURVA DE BUTHANI
- Baseado na bilirrubina sérica
- Curva de exsanguíneo transfusão: até trocar toda a
volemia do bebê 🡪 casos mais graves
- Quando suspender a fototerapia?
● Deve estar 2g abaixo do que
seria a indicação no momento para
poder suspender
FATORES DE RISCO
- Doença hemolítica isoimune
- Deficiência de G6PD
- Asfixia
- Letargia
- Instabilidade de temperatura
- Sepse
- Acidose ou albumina < 3g/dL
CUIDADOS EM FOTOTERAPIA
- Manter o bebê sem roupas, maior superfície corporal
exposta
- Proteção ocular
- Distância 30-40 cm do foco, centralizado no tórax
- Luz azul ou verde
- Radiância > 30 mcW/cm²/nm
- E se não melhorar com a fototerapia?
● Exsanguíneo transfusão
● Imunoglobulina EV: na tentativa de evitar a
transfusão e impede a ligação dos anticorpos da
mãe nas hemácias do bebê
Você também pode gostar
- Icterícia NeonatalDocumento6 páginasIcterícia Neonatalbarbara.dourado12484Ainda não há avaliações
- Apresentação - Icterícia Neonatal - Manoel Vieira (2)Documento31 páginasApresentação - Icterícia Neonatal - Manoel Vieira (2)hildsonnetoAinda não há avaliações
- Icterícia Neonatal Aula RicardoDocumento13 páginasIcterícia Neonatal Aula RicardoRicardo Bezerra100% (1)
- IctericiaNeonatal UCFDocumento41 páginasIctericiaNeonatal UCFpatrícia_lobo_19Ainda não há avaliações
- Hiperbilirrubinemia NeonatalDocumento59 páginasHiperbilirrubinemia NeonatalSara HallAinda não há avaliações
- Hiperbilirrubinemia Neonatal PDFDocumento59 páginasHiperbilirrubinemia Neonatal PDFSara HallAinda não há avaliações
- Ictericia Neonatal FinalDocumento60 páginasIctericia Neonatal FinalAzadAinda não há avaliações
- Ictericia NeonatalDocumento4 páginasIctericia NeonatalLethicia Rodrigues ChavesAinda não há avaliações
- Icterícia Neonatal: Causas, Sinais e TratamentoDocumento4 páginasIcterícia Neonatal: Causas, Sinais e TratamentoDiogo Bento LimaAinda não há avaliações
- Icterícia PatológicaDocumento8 páginasIcterícia PatológicaAndré MaronAinda não há avaliações
- Ictericia NeonatalDocumento2 páginasIctericia NeonatalanaAinda não há avaliações
- Hiperbilirrubinemia IndiretaDocumento5 páginasHiperbilirrubinemia IndiretaMaria Laura OliveiraAinda não há avaliações
- Pré-eclâmpsia: sinais, fatores de risco e condutaDocumento7 páginasPré-eclâmpsia: sinais, fatores de risco e condutaLuana kamila CastilhoAinda não há avaliações
- Cuidados Com A FototerapiaDocumento49 páginasCuidados Com A FototerapiaSandra ReginaAinda não há avaliações
- Colestase em LactentesDocumento19 páginasColestase em LactentesSusana MayerAinda não há avaliações
- FototerapiaDocumento27 páginasFototerapiavanessatavares3288Ainda não há avaliações
- Caso Clinico HiperbilirrubinemiaDocumento85 páginasCaso Clinico HiperbilirrubinemiaGABRIELA FEITOSAAinda não há avaliações
- Aula 3 - Icterícia NeonatalDocumento7 páginasAula 3 - Icterícia NeonatalPhatryck PinheiroAinda não há avaliações
- Aula 9 - Icterícia e ColestaseDocumento1 páginaAula 9 - Icterícia e ColestaseLígia GaddoniAinda não há avaliações
- Doenças Hipertensivas Na GestaçãoDocumento3 páginasDoenças Hipertensivas Na GestaçãothaynalunasatleticaAinda não há avaliações
- Hiperbilirrubinemia NeonatalDocumento12 páginasHiperbilirrubinemia NeonatalVagner LucianoAinda não há avaliações
- Ictericia NeonatalDocumento31 páginasIctericia NeonatalLeila VieiraAinda não há avaliações
- Causas e Abordagem da Icterícia e Colestase NeonatalDocumento10 páginasCausas e Abordagem da Icterícia e Colestase NeonatalBeatriz Fazendeiro De AndradeAinda não há avaliações
- Doenças MetabólicasDocumento4 páginasDoenças MetabólicasKatieli NascimentoAinda não há avaliações
- Alunos - Icterícia NeonatalDocumento25 páginasAlunos - Icterícia NeonatalRoberta AlessiAinda não há avaliações
- Icterícia Neonatal - ProntoDocumento188 páginasIcterícia Neonatal - ProntoAndréa GarciaAinda não há avaliações
- Causas e Diagnóstico da Icterícia na Criança e AdolescenteDocumento24 páginasCausas e Diagnóstico da Icterícia na Criança e AdolescenteJosé Cunha CoutinhoAinda não há avaliações
- Icterícias - Ham IvDocumento70 páginasIcterícias - Ham IvGabriel Silva100% (1)
- Hiperbilirrubinemia e fototerapia neonatalDocumento44 páginasHiperbilirrubinemia e fototerapia neonatalbrunamontenegrooAinda não há avaliações
- Icterícia (1)Documento33 páginasIcterícia (1)Catharina JenischAinda não há avaliações
- Investigação da icterícia: um guia para o diagnóstico diferencialDocumento6 páginasInvestigação da icterícia: um guia para o diagnóstico diferencialAna CorrêaAinda não há avaliações
- CASO CLÍNICO - MacrossomiaDocumento57 páginasCASO CLÍNICO - MacrossomiaGrupo DAinda não há avaliações
- 09 ICTERICIA NEONATAL AlunosDocumento62 páginas09 ICTERICIA NEONATAL Alunosjribasnetto84Ainda não há avaliações
- Insuficiência HepáticaDocumento4 páginasInsuficiência HepáticaEly Paula de OliveiraAinda não há avaliações
- Período Neonatal - Triagem e IcteríciaDocumento5 páginasPeríodo Neonatal - Triagem e IcteríciaThálita Dos AnjosAinda não há avaliações
- Ictericia NeonatalDocumento2 páginasIctericia NeonatalMarcelo Pereira de SouzaAinda não há avaliações
- Anemias CarenciaisDocumento11 páginasAnemias CarenciaisGuilherme Okoti de MeloAinda não há avaliações
- Icterícia NeonatalDocumento27 páginasIcterícia NeonatalVictória Prudêncio100% (1)
- Sistema HepatobiliarDocumento23 páginasSistema HepatobiliarAmanda LeãoAinda não há avaliações
- Icterícia neonatal: causas, diagnóstico e tratamentoDocumento6 páginasIcterícia neonatal: causas, diagnóstico e tratamentoVinicius SatanislauAinda não há avaliações
- Revisão MT1 - P3Documento22 páginasRevisão MT1 - P36rwcjztttcAinda não há avaliações
- GT 5 - IcteríciaDocumento7 páginasGT 5 - IcteríciaronaldinhomissenorodriguesAinda não há avaliações
- Icterícia Neonatal (Capítulo de Livro)Documento37 páginasIcterícia Neonatal (Capítulo de Livro)Daiane AlcantaraAinda não há avaliações
- Icterícia Neonatal Aula 5Documento26 páginasIcterícia Neonatal Aula 5liliansoaresxavier60Ainda não há avaliações
- Aula 11 Disturbios Hipertensivos Da GestaçãoDocumento31 páginasAula 11 Disturbios Hipertensivos Da GestaçãoIsabel CristinaAinda não há avaliações
- Pediatria Problema 1 TutoriaDocumento13 páginasPediatria Problema 1 TutoriaElizabeth DiasAinda não há avaliações
- Aula 3 - Metabolismo Da BilirrubinaDocumento38 páginasAula 3 - Metabolismo Da BilirrubinasanthiagoschneiderAinda não há avaliações
- Aula 5 - HEPATO PDFDocumento7 páginasAula 5 - HEPATO PDFRafaela CaixetaAinda não há avaliações
- Doenças PerinataisDocumento1 páginaDoenças PerinataisBruna CamposAinda não há avaliações
- ictericiaDocumento18 páginasictericiaCatharina JenischAinda não há avaliações
- IcteríciaDocumento12 páginasIcteríciajulia biffi gilAinda não há avaliações
- Apostila CENC Interpretacao de Exames LaboratoriaisDocumento14 páginasApostila CENC Interpretacao de Exames Laboratoriaisadriele nascimentoAinda não há avaliações
- Doença HemolíticaDocumento47 páginasDoença HemolíticaRoosevelt PazAinda não há avaliações
- Doença Hemolitica SlidesDocumento34 páginasDoença Hemolitica SlidesBerenice Leite100% (1)
- Anemias HemolíticasDocumento7 páginasAnemias HemolíticasjuuubragaaaAinda não há avaliações
- Diabetes Melito: Fatores de Risco e ComplicaçõesDocumento56 páginasDiabetes Melito: Fatores de Risco e ComplicaçõesAna luiza Esteves de castroAinda não há avaliações
- Ictericia NeonatalDocumento63 páginasIctericia NeonatalClaudia Almeida100% (1)
- Doenças MetabólitasDocumento9 páginasDoenças MetabólitasMayara MedeirosAinda não há avaliações
- Aula Icterícia NeonatalDocumento34 páginasAula Icterícia NeonatalLuísa SuyaneAinda não há avaliações
- Histologia II - Sistema CirculatórioDocumento131 páginasHistologia II - Sistema CirculatórioMaria MatiasAinda não há avaliações
- Relatório de Estágio - Dna 2022Documento8 páginasRelatório de Estágio - Dna 2022Jaqueline BatistaAinda não há avaliações
- Pomada Dermatológica 3 em 1 para PeleDocumento6 páginasPomada Dermatológica 3 em 1 para PeleSamantha AraujoAinda não há avaliações
- DiabetesDocumento5 páginasDiabetesCarol LuzAinda não há avaliações
- CADERNO DE EXERCÍCIOS BIOLOGIADocumento4 páginasCADERNO DE EXERCÍCIOS BIOLOGIAmarieAinda não há avaliações
- Anticoagulantes: Rosilene de Avis Gomes-202202826073Documento4 páginasAnticoagulantes: Rosilene de Avis Gomes-202202826073larissareisreisAinda não há avaliações
- 1 - Conceitos Básicos em Patologia ClínicaDocumento24 páginas1 - Conceitos Básicos em Patologia ClínicaJosé RibamarAinda não há avaliações
- Anormalidades dentárias: distúrbios de erupção e alterações de desenvolvimentoDocumento35 páginasAnormalidades dentárias: distúrbios de erupção e alterações de desenvolvimentoPotiguarParaense OliveiraAinda não há avaliações
- Aplicações Da Tecnologia de Plasma - Diabetes - Keshe Foundation WikiDocumento6 páginasAplicações Da Tecnologia de Plasma - Diabetes - Keshe Foundation WikiJohnReverteAinda não há avaliações
- Fisiopatologia - Fundamentos e Aplicações (Anabela Mota Pinto)Documento280 páginasFisiopatologia - Fundamentos e Aplicações (Anabela Mota Pinto)Diana SilvaAinda não há avaliações
- Questões de Genética - Analogia Com GabaritoDocumento5 páginasQuestões de Genética - Analogia Com GabaritoPaulo HenriqueAinda não há avaliações
- Hemorróidas: causas, sintomas e tratamentosDocumento3 páginasHemorróidas: causas, sintomas e tratamentosVanessa RaielAinda não há avaliações
- Composição mínima ESFDocumento7 páginasComposição mínima ESFThatiana GalvãoAinda não há avaliações
- Como Identificar e Tratar A Leishmaniose TegumentarDocumento8 páginasComo Identificar e Tratar A Leishmaniose TegumentarcrisAinda não há avaliações
- Revelada A Substância Que Pode Resolver Os Seus Problemas de Próstata - de Uma Vez Por TodasDocumento21 páginasRevelada A Substância Que Pode Resolver Os Seus Problemas de Próstata - de Uma Vez Por TodasLucas MoreiraAinda não há avaliações
- 07 POP Admissão Do Paciente Que Será Submetido A Procedimento CirúrgicoDocumento4 páginas07 POP Admissão Do Paciente Que Será Submetido A Procedimento CirúrgicoNatália MirandaAinda não há avaliações
- Paciente MDocumento19 páginasPaciente MEmily BacettiAinda não há avaliações
- Anormalidades Do Primeiro Trimestre Da GravidezDocumento9 páginasAnormalidades Do Primeiro Trimestre Da GravidezRaulAinda não há avaliações
- Imunologia - LivroDocumento179 páginasImunologia - LivroCarlaValongo100% (2)
- Aula 3 Exame Físico Do RNDocumento135 páginasAula 3 Exame Físico Do RNg7wkbh2rg4Ainda não há avaliações
- Nutrição nas HepatopatiasDocumento11 páginasNutrição nas HepatopatiasGUNAinda não há avaliações
- Principais métodos epidemiológicosDocumento18 páginasPrincipais métodos epidemiológicosGabriella Orsi PriessAinda não há avaliações
- Principais parâmetros hematológicos e suas aplicações na citometria de fluxoDocumento90 páginasPrincipais parâmetros hematológicos e suas aplicações na citometria de fluxoViviane Marques dos SantosAinda não há avaliações
- Ficha Formativa - Sistema Urinário e A PeleDocumento5 páginasFicha Formativa - Sistema Urinário e A PeleFilipe EstevesAinda não há avaliações
- Anemia microcítica e hipocrômica: causas e classificaçãoDocumento53 páginasAnemia microcítica e hipocrômica: causas e classificaçãoM Jose Correa100% (1)
- Evolução de EnfermagemDocumento3 páginasEvolução de EnfermagemEnf Leonidas Moura100% (1)
- Norma de Tratamento Anti-Retroviral MInsaDocumento162 páginasNorma de Tratamento Anti-Retroviral MInsaDedilson_gracianoAinda não há avaliações
- R3121 150520182029083611595Documento15 páginasR3121 150520182029083611595Cássio Jônatas - - Liberta DorAinda não há avaliações
- Atlas de UroanáliseDocumento10 páginasAtlas de UroanáliseFernanda Gomes OliveiraAinda não há avaliações
- Fibromialgia - Wikipédia, A Enciclopédia LivreDocumento6 páginasFibromialgia - Wikipédia, A Enciclopédia LivrePeterson TelesAinda não há avaliações
- S.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNo EverandS.O.S. Autismo: Guia completo para entender o transtorno do espectro autistaNota: 4.5 de 5 estrelas4.5/5 (11)
- A Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemNo EverandA Perda Auditva e a vida : Um guia para os pais sobre cansaço ,demencia ,tinido e vertigemAinda não há avaliações
- TDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNo EverandTDAH em Adultos - Como Reconhecer e Lidar Com Adultos Que Sofrem de TDAH Em 30 Passos SimplesNota: 4.5 de 5 estrelas4.5/5 (8)
- Manual Prático de Técnica Operatória e Cirurgia ExperimentalNo EverandManual Prático de Técnica Operatória e Cirurgia ExperimentalNota: 5 de 5 estrelas5/5 (2)
- Dietoterapia Ambulatorial: Nutrição no sobrepeso, na hipertensão e nas dislipidemiasNo EverandDietoterapia Ambulatorial: Nutrição no sobrepeso, na hipertensão e nas dislipidemiasAinda não há avaliações
- Atlas de urodinâmica: Práticas clínicas de consultório para urologistas e ginecologistasNo EverandAtlas de urodinâmica: Práticas clínicas de consultório para urologistas e ginecologistasNota: 2 de 5 estrelas2/5 (1)
- Atlas de anatomia: Imagens humanas e veterináriasNo EverandAtlas de anatomia: Imagens humanas e veterináriasNota: 4.5 de 5 estrelas4.5/5 (2)
- Dieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNo EverandDieta pelo tipo sanguíneo: Da ancestralidade à epigenéticaNota: 5 de 5 estrelas5/5 (4)
- Transtorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNo EverandTranstorno de Personalidade Borderline Mais de 30 segredos para retomar sua vida Ao lidar com TPBNota: 2.5 de 5 estrelas2.5/5 (3)
- Psicopatologia e psicodinâmica na análise psicodramática: Volume IIINo EverandPsicopatologia e psicodinâmica na análise psicodramática: Volume IIIAinda não há avaliações
- Microbiologia Médica I: Patógenos e Microbioma HumanoNo EverandMicrobiologia Médica I: Patógenos e Microbioma HumanoAinda não há avaliações
- Heranças invisíveis do abandono afetivo: um estudo psicanalítico sobre as dimensões da experiência traumáticaNo EverandHeranças invisíveis do abandono afetivo: um estudo psicanalítico sobre as dimensões da experiência traumáticaNota: 3.5 de 5 estrelas3.5/5 (4)
- O Guia Completo Para Iniciantes da Dieta Cetogênica Zero-LactoseNo EverandO Guia Completo Para Iniciantes da Dieta Cetogênica Zero-LactoseNota: 5 de 5 estrelas5/5 (1)
- Ótima digestão: Acabe de vez com a prisão de ventreNo EverandÓtima digestão: Acabe de vez com a prisão de ventreAinda não há avaliações
- Formas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNo EverandFormas lúdicas de investigação em psicologia:: Procedimento de Desenhos-Estórias e Procedimento de Desenhos de Família com EstóriasNota: 5 de 5 estrelas5/5 (2)
- Fragmento de uma análise de histeria [O caso Dora]No EverandFragmento de uma análise de histeria [O caso Dora]Nota: 5 de 5 estrelas5/5 (4)
- Equilíbrio hormonal _ Recupere equilíbrio hormonal, libido, sono e emagreça já!No EverandEquilíbrio hormonal _ Recupere equilíbrio hormonal, libido, sono e emagreça já!Nota: 5 de 5 estrelas5/5 (2)
- Sem açúcar: Doces, bolos e tortas liberadosNo EverandSem açúcar: Doces, bolos e tortas liberadosNota: 5 de 5 estrelas5/5 (2)



















































































































![Fragmento de uma análise de histeria [O caso Dora]](https://imgv2-2-f.scribdassets.com/img/word_document/457949460/149x198/f0012e6e80/1708442340?v=1)


