Escolar Documentos
Profissional Documentos
Cultura Documentos
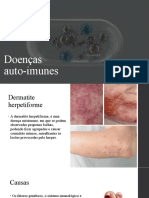
Eczema Atópico
Enviado por
Gabriela VillarDireitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Eczema Atópico
Enviado por
Gabriela VillarDireitos autorais:
Formatos disponíveis
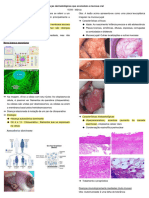
ECZEMA OU DERMATITE ECZEMATOSA ATÓPICA 1
Gizelle Felinto
ECZEMAS (DERMATITES ECZEMATOSAS) PATOGENIA
➢ A DA é resultado de complexas alterações de ordem imunológica
INTRODUÇÃO
e não imunológica, que determinam que o indivíduo geneticamente
➢ Eczemas são dermatites caracterizadas pela presença de: predisposto reaja anormalmente a múltiplos estímulos endógenos
• Eritema e/ou ambientais
• Edema ➢ Pacientes com eczema atópico reagem anormalmente a inúmeros
• Vesiculação estímulos (contactantes, ingestantes, inalantes e injetantes). Os
• Secreção mecanismos responsáveis por essa reatividade alterada ainda
não são completamente conhecidos, mas sabe-se que participam
• Formação de crostas
na patogênese da DA:
• Escamas
• Fatores genéticos
• Liquenificação
• Mecanismos imunológicos
➢ Essas lesões se sucedem ou se associam, formando os aspectos
• Mecanismos não imunológicos
multiformes dos eczemas, sendo acompanhadas de prurido, que
é um sintoma constante que pode ser mínimo, moderado ou ➢ FATORES GENÉTICOS:
intenso • Ambos os pais atópicos → 79% de chance de as crianças
➢ Classificação da Síndrome Eczematosa (de acordo com o desenvolverem manifestações atópicas
aspecto que apresenta): • Um dos pais atópico → 58% de chance
• Aguda → eritema, edema, vesiculação e secreção • Autores admitem que é de herança poligênica
• Subaguda → eritema e edema menos intensos e • 2 a 6% dos doentes com DA tem ictiose vulgar (“Doença da
predomínio de manifestações de secreção com formação de escama de peixe” – caracterizada por pele seca, escamosa
crostas ou espessa), que é uma doença autossômica dominante
• Crônica → eczema de evolução prolongada com • Mutações dos genes Filagrina e Loricrina:
liquenificação ▪ A diminuição da Filagrina leva a uma atopia grave
➢ Síndrome Eczematosa → é uma das mais frequentes afecções ▪ Levam à:
cutâneas, sendo causadas por agentes exógenos (contactantes) ✓ Alteração da barreira epidérmica, com diminuição
ou endógenos (endotantes), que atuam com mecanismo do nível de ceramidas
patogenéticos diversos ✓ Aumento de enzimas proteolíticas
➢ Os eczemas são agrupados, segundo critério clínico e ✓ Maior perda de água transepidérmica
etiopatogênico, da seguinte forma: ▪ Essas alterações diminuem a função da barreira da
epiderme, permitindo maior penetração de proteínas
• Eczema ou dermatite eczematosa de contato
ambientais e favorecendo os estafilococos
• Eczema ou dermatite eczematosa atópica
➢ FATORES NÃO IMUNOLÓGICOS:
• Eczema ou dermatite numular
• Compreendem a participação de alterações metabólicas,
• Eczema ou dermatite de estase
fisiológicas e farmacofisiológicas
• Eczema disdrótico ou disidrose
• ALTERAÇÕES METABÓLICAS → alterações nos hidratos de
• Eczema microbiano ou dermatite eczematoide infecciosa carbono
• ALTERAÇÕES FISIOLÓGICAS:
▪ São, basicamente:
ECZEMA/DERMATITE ATÓPICA ✓ Labilidade emocional
INTRODUÇÃO ✓ Inteligência superior à média
✓ Alteração na sudorese
➢ Sinônimos: Dermatite Atópica (DA) ou Eczema Constitucional ou ✓ Alteração do manto lipídico
Neurodermite Disseminada ✓ Vasoconstrição de pequenos vasos
➢ Frequentemente associada à asma e/ou rinite alérgica e, ▪ Fenômenos Psicofisiológicos → existem relatos de
eventualmente, à urticária associação da DA com conflitos emocionais, porém não
➢ Curso crônico → com períodos de crises e acalmia, de surtos existem estudos suficientes para essa comprovação.
de eczema, manifestando-se isolada ou simultaneamente ou Por impressão clínica, o perfil de personalidade atópica
intercalando-se com as crises de asma ou rinite envolve:
➢ 30% dos indivíduos → tem asma ou rinite alérgica ✓ Labilidade emocional
➢ 15% dos indivíduos → tem surtos de urticária ✓ Inteligência superior à média
➢ 70% dos casos tem antecedentes familiares (eczema, asma, ✓ Hiperatividade
rinite alérgica...) ✓ Agressividade reprimida
Fonte: Manual De Dermatologia Clínica De Sampaio E Rivitti - 1ª Ed. (2014)
ECZEMA OU DERMATITE ECZEMATOSA ATÓPICA 2
Gizelle Felinto
▪Prurido → o limiar do prurido é mais baixo e ▪ Os infiltrados cutâneos na DA são compostos,
estímulos prurigênicos causam um prurido mais predominantemente, de células T do tipo helper
intenso e duradouro e em áreas mais extensas (CD4), com poucos linfócitos supressores (CD8)
▪ Sudorese → é acompanhada de prurido ▪ Ativação das Células T → predominância do padrão
▪ Xerose Cutânea → é constatação clínica habitual a Th2
sequidão da pele dos atópicos. Há alterações sudorais ✓ Th2 → secretam linfocinas relacionadas à
e do manto lipídico cutâneo imunidade humoral (IL-4 e IL-5)
▪ Reatividade Vascular Cutânea Anômala: ✓ Lesões agudas da DA → há desvio intendo para
✓ A temperatura basal, especialmente nas a função Th2, com predominância da IL-4 sobre o
extremidades, é mais baixa nos atópicos. Assim, interferon-gama
com os aumentos de temperatura, a ✓ Lesões crônicas da DA → não há o desvio para
vasodilatação é bastante lenta a função TH2, justamente quando a expressão de
✓ Nos atópicos pode ocorrer o Dermogafismo interferon-gama é importante
branco → o atrito sobre a pele produz ✓ As células T ativadas produzem grandes
branqueamento, ao invés da vasodilatação (esse é quantidades de interferon, que:
um fenômeno não específico que decorre da o Ativam macrófagos
vasoconstrição) o Provocam a expressão de moléculas de
✓ Histamina → tem participação importante nos adesão nas células endoteliais e epiteliais
fenômenos inflamatórios da DA. A administração o Por meio dos fatores estimuladores da
intramuscular produz eritema, principalmente na formação de colônias:
face, no pescoço e nas dobras antecubitais e ❖ Ativam eosinófilos
poplíteas ❖ Induzem a produção de leucotrieno-4,
▪ Bloqueio Beta-Adrenérgico Parcial: que é eritemogênico
✓ Com isso, há a exacerbação dos receptores ✓ As células T ativadas produzem, por meio do
alfa-adrenérgicos, o que explica um(a): padrão Th2:
• Tendência maior à vasoconstrição o Citoquinas → é a mais importante nos
• Maior favorecimento à liberação de mecanismos patogênicos da DA
mediadores pelas células efetoras, por ❖ São liberadas pelos mastócitos,
diminuição dos níveis intracelulares de AMP queratinócitos ativados, monócitos e
cíclico e aumento dos níveis intracelulares células T
de GMP cíclico ❖ Colaboram para o recrutamento de
• Diminuição da resposta sudoral leucócitos nas lesões da dermatite
• Branqueamento tardio por agentes atópica, contribuindo para os
colinérgicos fenômenos inflamatórios
✓ Elevação da fosfodiesterase em leucócitos de o IL-4 → atua sobre os linfócitos B,
atópicos → causa a elevação do PGE2, que inibe aumentando a produção de IgE pela
a produção de interferon-gama pelas células T e conversão de linfócitos B em células
estimula a produção de IL4, que atua sobre as produtoras de IgE
células B, estimulando a produção de IgE ▪ Há desgranulação contínua ou intermitente dos
o Níveis baixos de interferon-gama → mastócitos e basófilos:
ocorrem na fase aguda da DA ✓ Mastócitos:
o Expressão normal de interferon-gama → na o Liberam vários mediadores (histamina,
fase crônica PGD2, leucotrienos C4, d4 e E4), que
➢ FATORES IMUNOLÓGICOS*: provocam:
• Imunidade Humoral: ❖ Eritema
▪ Pacientes com DA, geralmente, tem níveis séricos de ❖ Edema
IgE elevados ❖ Vasopermeabilidade
▪ De acordo com o número de manifestações de atopia: ❖ Quimiotaxia de leucócitos, havendo
✓ Somente Dermatite → geralmente o IgE é liberação de enzimas proteolíticas e
normal lisossômicas promotores de
✓ Dermatite + Manifestações alérgicas destruições tissulares
respiratórias → níveis de IgE tendem a se elevar o Liberam IL-4 e INF-α
e correlacionam-se com a gravidade da dermatite ▪ IgE aumentada:
• Imunidade Celular:
Fonte: Manual De Dermatologia Clínica De Sampaio E Rivitti - 1ª Ed. (2014)
ECZEMA OU DERMATITE ECZEMATOSA ATÓPICA 3
Gizelle Felinto
✓ Leva à formação de imunocomplexos que podem ➢ Em qualquer um desses períodos, ocorrem manifestações
interagir com receptores de macrófagos, células consideradas como critérios absolutos para o diagnóstico da
de Langerhans e células T, levando à liberação de DA. Além disso, tem-se os chamados critérios menores, que
leucotrienos, prostaglandina E e linfocinas compreendem várias manifestações cutâneas que costumam
▪ Indivíduos com DA apresentam depressão da ocorrer com frequência nos atópicos
imunidade celular: ➢ Esses critérios maiores/absolutos e menores são utilizados para
✓ Grande suscetibilidade a: o diagnóstico, que é puramente clínico, levando-se em
o Infecções virais, bacterianas e fúngicas consideração a história do paciente, o local acometido pela lesão
o Erupções variceliformes de Kaposi por e o prurido. Não é necessário haver uma quantidade específica de
herpes simples cada um desses critérios para fechar o diagnóstico
o Molusco contagiosos → comumente sob ➢ CRITÉRIOS ABSOLUTOS/MAIORES:
forma de lesões extensas • Prurido → é uma manifestação constante e presente em
o Verrugas todas as fases
o Coxsackiose A-16 • Morfotopografia → localizações típicas da dermatite
o S. aureus → coloniza 75 -100% dos atópica:
pacientes com DA, atuando como ▪ Na criança → acometimento facial com lesões
superantígeno ativando diretamente células eczematosas agudas e subagudas na fronte e regiões
T, sem participar de qualquer mecanismo malares (“maçã do rosto”), poupando o maciço centro-
imune subjacente facial
✓ Diminuição da imunidade celular T → maior ▪ No adulto → liquenificação nas áreas flexurais,
suscetibilidade dos atópicos às infecções, dobras antecubitais, poplíteas e região do pescoço
inclusive eczema herpético • Tendência à Cronicidade e/ou Recidivas Frequentes:
• Resumindo: ▪ Além dessas manifestações, praticamente constantes,
▪ Fase aguda da DA → ativação do padrão Th2. Ação da podem estar presentes alterações que constituem os
IL-4 critérios menores do diagnóstico da DA
✓ Há aumento do IgE ➢ CRITÉRIOS MENORES:
✓ Espongiose → edema da camada espinhosa de • História pessoal ou familiar de manifestações atópicas
Malpighi da pele, que pode levar à formação de • Positividade aos testes cutâneos imediatos
vesículas • Dermografismo branco ou vasoconstrição prolongada
▪ Fase crônica da DA → ativação do padrão Th1. Ação induzida por agentes colinérgicos
da IL-2
• Xerose
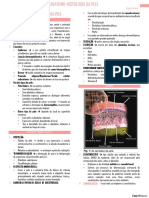
SÍNDROME ECZEMATOSA
➢ FASE AGUDA:
• Eritema
• Edema
• Vesiculação
• Secreção
• Prurido
➢ FASE SUBAGUDA:
• Secreção
• Crostas • Ictiose associada → ressecamento intenso da pele
• Prurido (excesso de descamação na pele)
➢ FASE CRÔNICA:
• Liquenificação
• Prurido
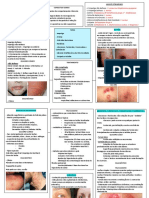
MANIFESTAÇÕES CLÍNICAS CLÁSSICAS DA DERMATITE ATÓPICA
➢ Há três períodos evolutivos da DA:
• Na infância
• No período pré-puberal • Exagero das linhas palmares
• Na idade adulta • Pitiríase alba
Fonte: Manual De Dermatologia Clínica De Sampaio E Rivitti - 1ª Ed. (2014)
ECZEMA OU DERMATITE ECZEMATOSA ATÓPICA 4
Gizelle Felinto
• Queratose pilar → pele mais áspera ➢ O eczema pode permanecer
apenas em região malar ou
estender-se, atingindo:
• Toda a face
• Couro cabeludo
• Nuca
• Dobras antecubitais e
poplíteas
• Ou se generalizar (nos
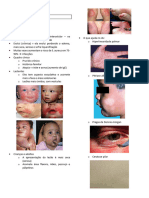
• Palidez centro-facial com escurecimento orbitário casos mais graves)
➢ Prurido → é variável
• Prega de Dannie-Morgan → dupla prega infrapalpebral
ou, pelo menos, exacerbação da prega orbitária inferior por • Pode ser intenso e
espessamento da pele determinar estado de
agitação na criança,
pela coçadura quase
contínua
• Complicação mais
frequente → infecção
secundária
• Mesmo com essa intensa coçadura, nunca surge
liquenificação
➢ Complicação grave → ERUPÇÃO VARICELIFORME DE KAPOSI
• Sinal de Hertogue → madarose da cauda das (eczema herpético – eczema vacinal):
sobrancelhas por trauma determinado pelo prurido • Infecção pelo contato com o vírus do herpes simples ou da
vacina
• A criança desenvolve um quadro:
▪ Febril
▪ Com sinais de toxemia
▪ Lesões vasiculopustulosas disseminadas,
particularmente nas áreas eczematosas
➢ Evolução do eczema infantil:
• Tendência a dermatoses crônicas recidivantes das • Se dá por surtos, com predomínio nos primeiros anos de
mãos vida
• Tendência a infecções cutâneas repetidas • Tende a melhorar com os anos
• Alterações oculares → catarata subcapsular anterior e • Pode desaparecer completamente ou persistir em forma
queratocone discreta com algumas lesões na face ou nas áreas de dobras
➢ Pitiríase alba → pode representar,
ECZEMA ATÓPICO INFANTIL
muitas vezes, uma forma mínima de
➢ A partir do terceiro mês de vida eczema atópico, tendo como fator
➢ Manifesta-se como lesões vésico-secretantes-crostosas, em agravante ou desencadeante a luz
regiões malares solar
➢ Lesões são mais exsudativas ➢ Locais mais comuns da dermatite
➢ 45% dos casos atópica na infância:
ocorrem nos
primeiros 6
meses de vida
➢ É mais comum
na classe
média/alta, em
filhos únicos e
pessoas que
moram em
áreas urbanas
Fonte: Manual De Dermatologia Clínica De Sampaio E Rivitti - 1ª Ed. (2014)
ECZEMA OU DERMATITE ECZEMATOSA ATÓPICA 5
Gizelle Felinto
ECZEMA ATÓPICO PRÉ-PUBERAL (fase escolar) ➢ Quadro clínico:
• Liquenificação e escoriações
➢ Pode se manifestar como uma continuação do eczema infantil ou
• Prurido variável
surgir alguns anos após o desaparecimento
➢ Locais mais comuns de serem comprometidos: • Pele seca e ligeiramente descamativa → dermografismo
branco
• Regiões de dobras → poplítea, pré-cubital
• Face ➢ Evolução do quadro:
• Punhos • Se dá por surtos, com períodos de melhora e de agudização
• Dorso das mãos e dos pés • O quadro pode, eventualmente, se generalizar chegando à
➢ Quadro clínico: Síndrome Eritrodérmica
• É basicamente uma dermatite crônica → com áreas de
liquenificação com escoriações
➢ Localizações mais comuns no adulto:
• Podem ocorrer fases de agudização → com eritema,
vesiculação e secreção, podendo ocorrer generalização do
quadro
➢ Prurido:
• É variável, às vezes intenso e contínuo
• Em relação à coçadura → raramente há infecção
secundária
➢ Evolução do quadro → é por surtos e pode se agravar ou
desaparecer
OUTRAS MANIFESTAÇÕES CLÍNICAS DA DERMATITE ATÓPICA
ECZEMA ATÓPICO DO ADULTO (NEURODERMITE DISSEMINADA)
➢ São manifestações menos comuns
➢ As lesões são mais crônicas e ocorrem por crises ➢ DERMATITE CRÔNICA DAS MÃOS → atinge o dorso dessas
➢ Tem pacientes que persistem com a dermatite atópica até mesmo extremidades
na fase adulta, mas se houver tratamento as crises podem • São lesões:
diminuir ▪ Eritematosas
➢ Atinge preferencialmente: ▪ Descamativas
• Pescoço ▪ Levemente infiltradas
• Região antecubital ▪ Com fissuração
• Região poplítea • Pode acompanhar as lesões clássicas da DA ou representar
• Face → particularmente a região periorbital a única manifestação do processo
Fonte: Manual De Dermatologia Clínica De Sampaio E Rivitti - 1ª Ed. (2014)
ECZEMA OU DERMATITE ECZEMATOSA ATÓPICA 6
Gizelle Felinto
➢ POLPITE DESCAMATIVA CRÔNICA → é uma manifestação ➢ Psoríase, Eritrodermia ictiosiforme, Dermatofitoses, Candidoses,
característica que, às vezes, ocorre isoladamente Pitiríase rósea, Líquen plano, Histiocitose X, Síndrome de
• É representada por: Netherton, Acrodermatite enteropática
▪ Eritema ➢ Síndrome do hiper-IgE → ocorrem manifestações cutâneas
▪ Descamação fina pruriginosas idênticas à dermatite atópica e há grande produção
▪ Eventual fissuração das polpas digitais das mãos, pés de IgE e deficiência da imunidade celular, determinando infecções
ou de ambos cutâneas repetidas por estafilococos, infecções pulmonares
• Quando as lesões são muito intensas e atingem as dobras recorrentes e candidose
periungueais → repercussões inflamatórias na matriz
TRATAMENTO
ungueal e surgem distrofias ungueais
➢ PRURIGO ECZEMA → ocorre ocasionalmente, em especial em ➢ Não existe cura
adultos ➢ Objetivo do tratamento → controle da afecção, enquanto se
• Manifestações → Lesões papulopruriginosas aguarda uma possível involução espontânea da dermatose, que
• Isolada ou concomitantemente a lesões eczematosas pode ocorrer
➢ O tratamento é voltado para a diminuição da sintomatologia e
DIAGNÓSTICO da reação inflamatória
➢ É CLÍNICO! ➢ CUIDADOS GERAIS:
➢ Se dá por meio de: • Deve-se sempre informar as particularidades da doença
• Anamnese bem feita → história do paciente (causas, fatores desencadeantes, possível “cura” com o
▪ Ambiente tempo, possível retorno da doença, importância do
▪ História familiar tratamento...)
▪ Doença atópica → episódios, gravidade, localização e • BANHOS → em água morna, por cerca de 3 a 5min, com
frequência sabonetes suaves ou neutros
▪ Fatores ocupacionais ▪ Nunca friccionar a pele com esponjas ou similares
• Morfotopografia das lesões → local acometido ▪ Passar emolientes (óleos de banho) após o banho →
• Presença de prurido para prevenir a perda de água do estrato córneo
• Cronicidade ▪ Corticoides são mais absorvidos após o banho
▪ Banho de mar é preferível ao banho de piscina para o
• Aumento do IgE → nos casos de Dermatite atópica +
atópico
Manifestações atópicas respiratórias
• HIDRATAÇÃO E LUBRIFICAÇÃO → como a pele do atópico
➢ Critérios:
é seca, deve-se sempre utilizar substancias emolientes ou
• Não é preciso uma quantidade específica de cada um para
lubrificantes que evitem a desidratação
fechar o diagnóstico
▪ Tópicos → aplicados após o banho e, quando
• Critérios maiores:
necessário, várias vezes ao dia
▪ Prurido
▪ Ureia → é um hidratante clássico, mas precisa ser
▪ Morfotopografia
utilizada com cautela, pois pode produzir irritação e
▪ Tendência à cronicidade e/ou recidivas frequentes
ardor nos atópicos
• Critérios menores:
• VESTUÁRIO → de algodão e folgadas
▪ História pessoal ou familiar
▪ O suor é um fator desencadeante do prurido
▪ Testes cutãneos
▪ Evitar lã e fibras sintéticas
▪ Xerose
▪ Lavar as roupas com sabão, e não com detergentes
▪ Ictiose
▪ Não usar amaciantes nem branqueadores (cloro)
▪ Pitiríase alba
• CORTE DE UNHAS → sempre manter curtas, para evitar
▪ Queratose pilar
maiores danos da coçadura
▪ Palidez centro-facial
▪ Sinal de hertogue • AMBIENTE →limpo e isento de poeira, ácaros, pelos de
▪ Dupla prega animais e fungos
• ALIMENTOS → a restrição alimentar (ovos, leite de vaca e
DIAGNÓSTICO DIFERENCIAL derivados) ainda é um pouco controversa
➢ Outras dermatites eczematosas: MEDICAMENTOS TÓPICOS
• Infância → dermatite seborreica
➢ CORTICOSTEROIDES:
• Adulto → dermatite seborreica, dermatites de contato e
líquen simples crônico • São os medicamentos mais úteis no tratamento da DA
• Úteis em todas as formas clínicas da DA e em todas as idades
Fonte: Manual De Dermatologia Clínica De Sampaio E Rivitti - 1ª Ed. (2014)
ECZEMA OU DERMATITE ECZEMATOSA ATÓPICA 7
Gizelle Felinto
• Não fazer uso indiscriminado! ➢ ANTIBIÓTICOS TÓPICOS:
• Qual utilizar: • Quando houver infecção secundária
▪ Crianças de 0 a 2 anos → Corticosteroides de baixa MUPIROCINA (2%) → não deve ser empregada em
potência por períodos curtos (10 a 20 dias) áreas maiores que 20% da superfície corpórea, pelo
HIDROCORTISONA (0,5 a 1%) risco de nefrotoxicidade
▪ Crianças > 2 anos: Pode ser substituído por:
HIDROCORTISONA (1 a 2%) ÁCIDO FUSÍDICO (2%)
▪ Crianças > 2 anos, em casos GENTAMICINA (0,1%)
especiais/necessários → Corticosteroides de
MEDICAMENTOS SISTÊMICOS
média potência
MOMETASONA (0,1%) ➢ CORTICOIDES:
DESONIDA (0,1%) PREDNISONA 1 a 2 mg/Kg/dia → é a droga de escolha!
▪ Corticosteroides de potência alta e de potência muito Inicia-se com essa dose, procurando reduzir
alta → só devem ser usados em adolescentes, adultos gradualmente, de acordo com a melhora do paciente
e em lesões crônicas, liquenificadas • Seu uso deve ser evitado ao máximo, pois há necessidade de
Potência Alta: administração contínua e possibilidade de rebote quando
BETAMETASONA retirado
DIFLUOCORTOLONA • Indicação → pacientes que não respondem a outros
TRIAMCINOLONA tratamentos, com prurido intenso ou eritrodermia sem
Potência Muito Alta: infecção
CLOROBETASOL • Deve-se procurar a menor dosagem possível, inclusive com
• Cuidados especiais: a administração em dias alternados
▪ Empregar o corticoide de menor potência consoante o ➢ ANTIBIÓTICOS:
quadro clínico • Fazer uso de qualquer uma das seguintes medicações por
▪ Nunca usar corticoides de alta potência em crianças cerca de 10 dias:
▪ O corticoide pode ser diluído em creme ERITROMICINA
▪ Nunca retirar subitamente o corticoide → deve-se CEFALOSPORINA
diminuir gradualmente a potência ou a frequência de DICLOXACILINA
aplicação • A pele do atópico é colonizada pelo S. aureus, que tem o seu
➢ IMUNOMODULADORES TÓPICOS: desenvolvimento favorecido pela xerose, pelo prurido e pela
PIMECROLIMO (1% em creme) liquenificação
TACROLIMO (0,03 e 1% em pomadas) • A infecção é um fator importante na exacerbação da afecção
• Vantagem → não produzem os efeitos colaterais dos • Sempre cogitar infecção quando ocorre:
corticoides tópicos (atrofia, telangiectasia e estrias) ▪ Aumento do eritema e da secreção
• Desvantagem → alto custo ▪ Aparecimento de pústulas
• Efeitos colaterais (apenas ocasionalmente) → ardor e ▪ Quando o quadro estiver resistente ao tratamento
queimação • Iniciar o tratamento, de preferência, após o resultado do
• Indicação → Dermatite atópica menor intensas e antibiograma
localizadas em áreas com maior probabilidade de ocorrer ➢ ANTI-HISTAMÍNICOS
efeitos diversos com corticoides tópicos, como: • São indicados de maneira eletiva para o controle do
▪ Face (especialmente região orbitária) prurido
▪ Dobras
• Anti-histamínicos Sedativos:
▪ Genitais
HIDROXIZINA
▪ E qualquer local do corpo que já mostre os efeitos
CETIRIZINA
colaterais do uso de corticoide tópico prolongado
CLORFENIRAMINA
• São ótimos como terapia de manutenção após o uso de ▪ Ajudam a conciliar o sono e devem ser,
corticosteroides para melhora de áreas de dermatite muito preferencialmente, administrados ao deitar, podendo
inflamadas ou não ser empregado um não sedativo pela manhã
• Em ensaios clínicos realizados, não houve efeitos sistêmicos • Anti-histamínicos Não Sedativos:
por absorção sistêmica dos imunomoduladores LORATADINA
• Contraindicação → Síndrome de Netherton, pois, devido a FEXOFENADINA
deficiência da barreira cutânea, detectaram-se níveis EPINASTINA
sanguíneos comparáveis ao uso sistêmico dessas drogas • Dermatite Atópica + Asma → CETOTIFENO
Fonte: Manual De Dermatologia Clínica De Sampaio E Rivitti - 1ª Ed. (2014)
ECZEMA OU DERMATITE ECZEMATOSA ATÓPICA 8
Gizelle Felinto
➢ IMUNOMODULADORES SISTÊMICOS:
TALIDOMIDA → é o imunomodulador mais eficiente para o
controle da DA (não usar quando há possibilidade de
gravidez)
INTERFERON-GAMA (IFN-gama) → diminui a intensidade do
prurido e a eosinofilia (há efeitos favoráveis em formas
graves da doença)
INIBIDORES DE FOSFODIESTERASE – TEOFILINA → podem
aliviar os surtos, fazendo uso de 300mg, via oral, 2x/dia por
5 dias (o uso por mais tempo leva à taquifilaxia)
➢ FOTOTERAPIA → todas as formas de fototerapia mostram-se
úteis na dermatite atópica
TRATAMENTOS DE ESCOLHA PARA DERMATITE ATÓPICA SEVERA
➢ IMUNOSSUPRESSORES:
CICLOSPORINA (3 a 5 mg/Kg/dia) → em formas graves e
resistentes de DA
▪ Com a melhora, deve-se ir reduzindo a dose, sempre
procurando a menor dose necessária
▪ Não administrar com ERITROMICINA e quando houver
suspeita de infecção pelo herpes-vírus e S.aureus
▪ Evitar o uso em:
✓ Crianças
✓ Hipertensão
✓ Nefropatia
✓ Hepatopatia
➢ PSICOTERAPIA → pois há forte associação dos aspectos
psicológicos dos atópicos com a doença
➢ HOSPITALIZAÇÃO → é indicada em casos graves e resistentes,
pois possibilita afastar o doente do seu ambiente, excluindo
fatores agravantes e permitindo tratamento adequado
➢ NEWS:
• AGENTES BIOLÓGICOS → OMALIZUMABE (Xolair)
• Uso de Probióticos, Simbióticos e Prebióticos
Fonte: Manual De Dermatologia Clínica De Sampaio E Rivitti - 1ª Ed. (2014)
Você também pode gostar
- Atopias Wilma VivianeDocumento3 páginasAtopias Wilma VivianeDaniel LimaAinda não há avaliações
- Aula 3 - Eczematosas 2024Documento94 páginasAula 3 - Eczematosas 2024gabpachecoAinda não há avaliações
- EczemasDocumento64 páginasEczemasJessica Alsone 1 MunguambeAinda não há avaliações
- Aula 8 - PiodermitesDocumento3 páginasAula 8 - PiodermitesAlan MeloAinda não há avaliações
- Dermatopatias Alergicas CmcpaqDocumento65 páginasDermatopatias Alergicas Cmcpaqmarimedvet0Ainda não há avaliações
- Aula 08 - Doença Eritemato-Escamosas (Revisada)Documento9 páginasAula 08 - Doença Eritemato-Escamosas (Revisada)leticyacasteloAinda não há avaliações
- Dermatologia em MGF Dra. Maria RelvasDocumento101 páginasDermatologia em MGF Dra. Maria RelvasBeatriz RAinda não há avaliações
- Dermatitis AtópicaDocumento10 páginasDermatitis AtópicaItzel Zaldivar ParedesAinda não há avaliações
- Ilovepdf MergedDocumento4 páginasIlovepdf Mergednww5pzjbwzAinda não há avaliações
- EczemasDocumento9 páginasEczemasCaroline SerranoAinda não há avaliações
- Monitoria de Dermatologia 2 - CópiaDocumento54 páginasMonitoria de Dermatologia 2 - CópiaMauricio GouveiaAinda não há avaliações
- PsoríaseDocumento1 páginaPsoríaseFernando PacíficoAinda não há avaliações
- FarmacodermiasDocumento7 páginasFarmacodermiasCristina TerumiAinda não há avaliações
- Dermatite AtopicaDocumento4 páginasDermatite AtopicaFrancy AlmeidaAinda não há avaliações
- Prurido PDFDocumento8 páginasPrurido PDFMillena BastosAinda não há avaliações
- EczemasDocumento19 páginasEczemasTurma 5 Med EstacioAinda não há avaliações
- Dermatoses Mais Frequentes Na InfânciaDocumento3 páginasDermatoses Mais Frequentes Na InfânciaNatália CândidoAinda não há avaliações
- Módulo 20 - Tutorial 3Documento4 páginasMódulo 20 - Tutorial 3Murilo CarvalhoAinda não há avaliações
- Seminário Psicossomatica Das Doenças de PeleDocumento38 páginasSeminário Psicossomatica Das Doenças de PeleJoão CarlosAinda não há avaliações
- DERMATOLOGIADocumento6 páginasDERMATOLOGIARaniela PereiraAinda não há avaliações
- Infecções Bacterianas Da Pele PDFDocumento7 páginasInfecções Bacterianas Da Pele PDFJoão MaldonadoAinda não há avaliações
- Dermatite AtópicaDocumento6 páginasDermatite AtópicaAna Flavia SelaAinda não há avaliações
- Doenças de Pele Na Infância RevisadaDocumento81 páginasDoenças de Pele Na Infância Revisadamarcio thadeu assef gasparoniAinda não há avaliações
- Prurido - PrurigoDocumento11 páginasPrurido - PrurigojalalfaizAinda não há avaliações
- Interpretação de Resultados Laboratoriais em Cães e GatosDocumento11 páginasInterpretação de Resultados Laboratoriais em Cães e GatosCamila Andressa Bieging Buogo100% (1)
- PSORÍASEDocumento3 páginasPSORÍASESofia CerqueiraAinda não há avaliações
- Dermato - Bruno - Piodermites - 2022Documento61 páginasDermato - Bruno - Piodermites - 2022Cláudia FélixAinda não há avaliações
- Dermatite AtopicaDocumento5 páginasDermatite Atopicajose matosAinda não há avaliações
- Alergias Ok para Postar - 20200211-2200Documento73 páginasAlergias Ok para Postar - 20200211-2200Iris MendesAinda não há avaliações
- Doenças Dermatológicas Com Manifestações OraisDocumento4 páginasDoenças Dermatológicas Com Manifestações OraisThalya NobreAinda não há avaliações
- Aula 6 Dermatite Endocritopatias .PPTX Corrigida 1Documento79 páginasAula 6 Dermatite Endocritopatias .PPTX Corrigida 1Laurah FelixAinda não há avaliações
- Dermatoses NeutrofilicasDocumento51 páginasDermatoses NeutrofilicasStella Mosquera BelalcazarAinda não há avaliações
- Extensivo - Doencas Exantematicas - Resumo PDFDocumento9 páginasExtensivo - Doencas Exantematicas - Resumo PDFRICARDO AUGUSTO BARROS DOS SANTOS FILHOAinda não há avaliações
- DERMATOSESDocumento5 páginasDERMATOSESBIANCA JAQUELINE ESCOBAR DELGADOAinda não há avaliações
- Dermatoses Da InfânciaDocumento8 páginasDermatoses Da InfânciaVictória Nunes100% (1)
- Slides Dermato CompletoDocumento76 páginasSlides Dermato CompletoDanilo Pedro100% (1)
- RM - Aula 2 - Afecções Clinicas Tegumento 07.03Documento3 páginasRM - Aula 2 - Afecções Clinicas Tegumento 07.03professorasindiAinda não há avaliações
- Esclerodermia Uem21Documento36 páginasEsclerodermia Uem21AlbertoAinda não há avaliações
- PênfigoDocumento3 páginasPênfigoEnrique BitencourtAinda não há avaliações
- Doenças de PeleDocumento4 páginasDoenças de PelempodolanAinda não há avaliações
- Rinite Alérgica - Dermatite AtópicaDocumento87 páginasRinite Alérgica - Dermatite AtópicaHelena Peixoto RochaAinda não há avaliações
- 3 - Doenças Causadas Pelo Sistema ImunitárioDocumento70 páginas3 - Doenças Causadas Pelo Sistema ImunitáriolilianaAinda não há avaliações
- Semiologia e Fisiopatologia Do EdemaDocumento38 páginasSemiologia e Fisiopatologia Do EdemakelibramosAinda não há avaliações
- Erupções Eczematosas - PROFDocumento43 páginasErupções Eczematosas - PROFCarolina MachadoAinda não há avaliações
- Alteraçoes Dermo-EpidermicasDocumento9 páginasAlteraçoes Dermo-EpidermicasanaAinda não há avaliações
- Trabalho BiologiaDocumento5 páginasTrabalho BiologiaCassia FalAinda não há avaliações
- PsoríaseDocumento6 páginasPsoríaseNatália Stephan PadilhaAinda não há avaliações
- COLAGENOSESDocumento24 páginasCOLAGENOSESGabriela Romano de OliveiraAinda não há avaliações
- Semiologia DermatolgicaDocumento11 páginasSemiologia DermatolgicaEster AmorimAinda não há avaliações
- 4.eczemas 20220822070915Documento37 páginas4.eczemas 20220822070915Paloma CostaAinda não há avaliações
- Dermatologia Na ABDocumento44 páginasDermatologia Na ABAllyson SilvaAinda não há avaliações
- Slides Dermatologia - MÃ Dulo IDocumento62 páginasSlides Dermatologia - MÃ Dulo IMarcos PauloAinda não há avaliações
- Dermatite AlergicaDocumento71 páginasDermatite AlergicaDominique_DinisAinda não há avaliações
- Tétano Ministério Da Saúde PDFDocumento10 páginasTétano Ministério Da Saúde PDFRomarioTorresAinda não há avaliações
- Manual Patologia Maxilofacial II Formatado Versão 2019Documento109 páginasManual Patologia Maxilofacial II Formatado Versão 2019larissacamposc0207Ainda não há avaliações
- 15 - 09 Doenças Dermatológicas Que Acometem A Mucosa Oral C MarcDocumento10 páginas15 - 09 Doenças Dermatológicas Que Acometem A Mucosa Oral C Marcfernanda.diogenesAinda não há avaliações
- Piodermites MapamentalDocumento3 páginasPiodermites MapamentalFernando PacíficoAinda não há avaliações
- Leishmania SPDocumento3 páginasLeishmania SPryan barbosaAinda não há avaliações
- Doenças Imunomediadas em Cães e GatosDocumento16 páginasDoenças Imunomediadas em Cães e GatosanaAinda não há avaliações
- DermatozoonosesDocumento8 páginasDermatozoonosesGabriela Villar100% (1)
- Eczema de ContatoDocumento4 páginasEczema de ContatoGabriela VillarAinda não há avaliações
- DermatovirosesDocumento9 páginasDermatovirosesGabriela VillarAinda não há avaliações
- Anatomo-Histologia Da PeleDocumento6 páginasAnatomo-Histologia Da PeleGabriela VillarAinda não há avaliações
- Cartilha Prevencao QuedasDocumento11 páginasCartilha Prevencao Quedasjrjuliao100% (1)
- Manual Diu 08 2018 PDFDocumento72 páginasManual Diu 08 2018 PDFIvana FreitasAinda não há avaliações
- Manual Suporte Avançado de Vida 2019Documento244 páginasManual Suporte Avançado de Vida 2019Anonymous grk6KdAinda não há avaliações
- Guia para Cliente GlisterDocumento7 páginasGuia para Cliente GlisterPedro Henrique CardosoAinda não há avaliações
- Moodle PerioDocumento24 páginasMoodle PerioFabricio AmorimAinda não há avaliações
- POP Teste Do PezinhoDocumento9 páginasPOP Teste Do PezinhoNatalie AD TurbosAinda não há avaliações
- Primeiros Socorros em Idosos PDFDocumento22 páginasPrimeiros Socorros em Idosos PDFMónica AlmeidaAinda não há avaliações
- Prótese Parcial FixaDocumento19 páginasPrótese Parcial FixaLanerBotrelAinda não há avaliações
- Questionário ProustDocumento3 páginasQuestionário ProustOlavo MoreiraAinda não há avaliações
- Mecanismos de Agressão e Defesa - Microbiologia - Aula 1Documento4 páginasMecanismos de Agressão e Defesa - Microbiologia - Aula 1Suelen LaíseAinda não há avaliações
- Controle Fitossanitrio Com Produtos AlternativosDocumento93 páginasControle Fitossanitrio Com Produtos Alternativoscarlosafonso1970Ainda não há avaliações
- Apostila Pec f4Documento54 páginasApostila Pec f4Marcelo FonsecaAinda não há avaliações
- AULA 3 - Nomenclatura Das NeoplasiasDocumento21 páginasAULA 3 - Nomenclatura Das NeoplasiasEltinAinda não há avaliações
- Mpag10 Testes Avaliacao Grelha 1Documento2 páginasMpag10 Testes Avaliacao Grelha 1Raúl SilvaAinda não há avaliações
- Saúde e Segurança No Trabalho - Unidades de Alimentação e NutriçãoDocumento23 páginasSaúde e Segurança No Trabalho - Unidades de Alimentação e NutriçãoGelci Ribeiro75% (4)
- Relatório de Aulas Práticas Bioquimica ClinicaDocumento65 páginasRelatório de Aulas Práticas Bioquimica Clinicacsbonfim.biomedicaAinda não há avaliações
- Johrei Pontos VitaisDocumento41 páginasJohrei Pontos VitaisHenri Daniel Lalli100% (10)
- Aula Cólica RoselmaDocumento42 páginasAula Cólica Roselmakr6ggnrn8cAinda não há avaliações
- Dieta de South BeachDocumento2 páginasDieta de South BeachAlexsandro AndradeAinda não há avaliações
- Aumente A Sua Massa Muscular e o Seu TamanhoDocumento12 páginasAumente A Sua Massa Muscular e o Seu TamanhoMarcus NeivaAinda não há avaliações
- Dicionário Etimológico BiologiaDocumento2 páginasDicionário Etimológico BiologiaLucas VerasAinda não há avaliações
- Gabarito-Medidas de Saúde ColetivaDocumento48 páginasGabarito-Medidas de Saúde ColetivatiheloAinda não há avaliações
- Bula Score Jul 23Documento34 páginasBula Score Jul 23Lucas AraújoAinda não há avaliações
- Morte Encefálica-2Documento39 páginasMorte Encefálica-2Celso Joao Mauer100% (1)
- Tecnologia Do Leite 2Documento58 páginasTecnologia Do Leite 2Cid BiavattiAinda não há avaliações
- 132-Texto Do Artigo-253-1-10-20210310Documento8 páginas132-Texto Do Artigo-253-1-10-20210310Vanessa PortoAinda não há avaliações
- 73 Neurodyn Aparelho Com 9 Tipos de Correntes e 4 Canais IbramedDocumento117 páginas73 Neurodyn Aparelho Com 9 Tipos de Correntes e 4 Canais Ibrameddanielle vazAinda não há avaliações
- Lentes OftálmicasDocumento4 páginasLentes OftálmicasE.e. Raposo TavaresAinda não há avaliações
- Protocolo de PesquisaDocumento6 páginasProtocolo de Pesquisaanibalferreira_53Ainda não há avaliações
- Guia de Primeiros Socorros para Pet HVT 24h Compressed 1Documento30 páginasGuia de Primeiros Socorros para Pet HVT 24h Compressed 1Gabriela AlmeidaAinda não há avaliações