Escolar Documentos
Profissional Documentos
Cultura Documentos
Processos proliferativos não neoplásicos da cavidade oral
Enviado por
Carolina PaulDescrição original:
Título original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Processos proliferativos não neoplásicos da cavidade oral
Enviado por
Carolina PaulDireitos autorais:
Formatos disponíveis
Processos proliferativos não neoplásicos (Carolina Paul)
São um grupo representado por lesões proliferativas basicamente de natureza inflamatória e
sem características histológicas neoplásicas.
1. Processo proliferativo: lesão resultante de uma resposta orgânica e inflamatória a
inúmeras agressões, tais como cálculo subgengival, má adaptação protética, etc.
2. Tumor benigno: é um crescimento celular anormal, com células semelhantes ao tecido
de origem. Cresce de forma lenta e bem delimitada. Não apresenta metástase, mas
pode comprimir os tecidos vizinhos.
3. Tumor maligno: é um crescimento celular anormal, atípico, com células bem
diferenciadas do tecido de origem. Cresce de forma rápida, agressiva e desordenada,
podendo invadir outros tecidos e órgãos (metástases).
Processos proliferativos não neoplásicos:
➢ Apresentam crescimento lento e assintomático;
➢ Os pacientes não costumam procurar atendimento nas fases iniciais da lesão;
➢ As lesões podem ulcerar ficando sujeitas a infecção e necrose, causando dor e
desconforto
Classificação dos principais processos proliferativos não neoplásicos:
o Hiperplasia fibrosa inflamatória
o Hiperplasia papilar inflamatória
o Granuloma piogênico
o Lesão periférica de células gigantes
o Fibroma traumático
o Fibroma ossificante periférico
o Hiperplasia gengival medicamentosa
o Fibromatose gengival
o Neuroma traumático
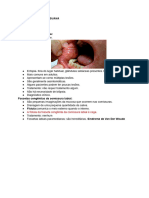
Hiperplasia Fibrosa Inflamatória:
Alterações dos tecidos bucais de suporte – hiperplasia do tecido conjuntivo fibroso. Embora, as
vezes denominada epúlide fissurada, o tempo epúlide significa, na verdade qualquer aumento
da gengiva ou do reborto alveolar.
Etiologia: decorrente de traumas constantes no rebordo alveolar – comumente associada com
as bordas de próteses e aparelhos removíveis mal adaptados.
Características clínicas:
• Tamanho das lesões é variável, podendo variar de hiperplasias localizadas menores
que 1cm até grandes lesões que envolvem a maior parte da extensão do vestíbulo.
• Mais frequente na meia idade ou adultos velhos;
• Ocorre na maxila ou mandíbula, sendo mais comum na face vestibular do rebordo
alveolar;
• Pode apresentar uma ou múltiplas pregas de tecido hiperplásico e as bordas da
prótese se encaixam perfeitamente dentro da fissura entre as pregas;
• Usualmente o tecido é firme e fibroso; embora algumas lesões se apresentem
eritematosas e ulceradas, semelhantes ao granuloma piogênico;
• As bordas da prótese associada se encaixam perfeitamente dentro das fissuras –
pregas!
Ocorre mais em adultos de meia-idade e em idosos – de se esperar para uma lesão relacionada
ao uso de prótese. Leve predileção pelo gênero feminino.
Tratamento:
• Suspensão do uso da prótese;
• Excisão do tecido hiperplásico e exame microscópico do tecido removido;
• Troca, reajuste ou reembasamento da prótese para evitar recidiva;
Hiperplasia Papilar Inflamatória (ou Papilomatose por Dentatura):
Crescimento tecidual reacional que desenvolve-se abaixo da dentadura/prótese.
Etiologia: frequentemente relacionada à má higienização da prótese – uso durante 24h,
cândida, etc. Aproximadamente 20% dos pacientes que usam próteses removíveis 24 horas
por dia têm hiperplasia papilomatosa inflamatória.
Características clínicas:
• Superfície papilar ou pedregosa (crescimentos teciduais);
• Mucosa eritematosa e normalmente assintomática;
• Mais frequente na região de palato duro, abaixo de uma dentadura;
Tratamento para lesões iniciais:
Para muitas lesões precoces de hiperplasia papilomatosa inflamatória, a remoção da
dentadura pode permitir a remissão do eritema e do edema, e os tecidos podem retornar à
sua aparência próxima ao normal.
• Remoção da prótese durante a noite e observar se há redução do eritema e lesões;
• Uso de antifúngico tópico ou sistêmico, se associado à cândida:
✓ Nistatina: Bochechar 1 colher de sopa (10ml) durante 1 minuto, 4 vezes ao dia
por 14 dias – efeito tópico (precisa encostar nas lesões), pode engolir ou
cuspir;
✓ Aplicar o gel na região afetada de 3-4 vezes ao dia;
✓ Fluconazol: Tomar 1 comprimido por dia junto com alguma refeição;
Tratamento para lesões avançadas:
Para casos mais avançados e para lesões colagenizadas, muitos clínicos preferem excisar o
tecido hiperplásico antes de confeccionar uma nova dentadura.
• Remoção cirúrgica do tecido hiperplásico;
• Confecção de nova prótese total.
Após a cirurgia, a dentadura preexistente do paciente pode ser reembasada com um
condicionador tecidual temporário, que age como um tampão palatino e promove mais
conforto ao paciente. Após a cicatrização, o paciente deve ser encorajado a remover a
prótese durante a noite e a mantê-la limpa.
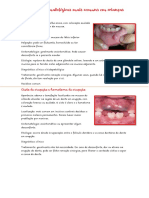
Granuloma Piogênico:
O granuloma piogênico é um crescimento nodular da cavidade oral que, tradicionalmente, tem
sido considerado como tendo natureza não neoplásica.
O granuloma piogênico deve representar uma resposta tecidual a uma irritação local ou
trauma. Apesar de seu nome, não é um granuloma verdadeiro.
É uma reação inflamatória que se forma com o objetivo de conter algum agente agressor.
Etiologia: resposta tecidual exuberante a uma irritação local ou trauma. Por exemplo: piercing
na língua, restaurações mal adaptadas, etc. A lesão é inicialmente associada à microrganismos
piogênicos. Não é um granuloma verdadeiro.
Características clínicas:
• É um aumento de volume, com superfície lisa ou lobulada, normalmente pediculada;
• A superfície pode ser ulcerada, e varia de cor rosa, para vermelho ou roxo;
• É indolor, mas sangra facilmente;
• Granulomas piogênicos jovens têm aparência altamente vascular, enquanto lesões
mais antigas tendem a se tornar mais colagenizadas e apresentar coloração rosa;
• Seu tamanho pode variar de pequenos crescimentos, com poucos milímetros, a
grandes lesões que podem medir vários centímetros de diâmetro;
• O crescimento é indolor, embora em geral sangre facilmente devido à sua grande
vascularização;
• Mais comum em crianças e jovens;
• Marcante predileção pela gengiva (75% a 85% dos casos), seguido de lábios e mucosa
jugal e língua;
• As lesões são ligeiramente mais comuns na gengiva superior do que na gengiva
inferior, sendo as áreas anteriores mais frequentemente afetadas do que as
posteriores
Granuloma gravídico:
• Os granulomas piogênicos da gengiva frequentemente acometem mulheres grávidas,
por isso os termos tumor gravídico ou granuloma gravídico geralmente são usados;
• Granuloma piogênico que se desenvolve em mulheres grávidas normalmente no
primeiro trimestre de gestação e sua incidência aumenta a partir do sétimo mês de
gravidez;
• Pode estar relacionado ao aumento dos níveis de estrogênio e progesterona que
ocorrem durante a gravidez.
• Após a gravidez, com o retorno dos níveis hormonais normais, alguns desses
granulomas piogênicos regridem sem tratamento ou sofrem maturação fibrosa e
lembram um fibroma.
Tratamento:
• Excisão cirúrgica conservadora (abaixo do periósteo); submeter a exame microscópico
para afastar o diagnóstico de lesões mais graves;
• Raspagem dos dentes adjacentes (prevenir recidiva);
• Exame microscópico para excluir o diagnóstico de lesões mais graves;
• O granuloma gravídico normalmente regride espontaneamente após o parto;
tratamento deve ser postergado para lesões que se desenvolveram durante a gravidez,
a menos que se apresentem problemas funcionais ou estéticos significativos
Lesão Periférica de Células Gigantes:
É um crescimento semelhante nodular relativamente comum na cavidade oral. Não é uma
neoplasia verdadeira, mas sim uma lesão reacional causada por irritação local ou trauma
Etiologia: é uma lesão reacional, provocada por agentes irritantes locais ou trauma. Alguns
pesquisadores acreditam que as células gigantes apresentam características imuno-
histoquímicas de osteoclastos, enquanto outros autores têm sugerido que a lesão é formada
pelo sistema fagocítico mononuclear. A lesão periférica de células gigantes apresenta, e alguns
patologistas acreditam que ela possa representar a contraparte de tecido mole desta lesão
óssea central.
Características clinicas:
• Massa nodular vermelha ou vermelho-azulada, séssil ou pediculada, ulcerada ou não;
• O tamanho normalmente é de 2 cm ou menos;
• Ocorre exclusivamente na gengiva ou no rebordo alveolar edêntulo, apresentando-se
como um aumento de volume nodular de coloração que varia do vermelho ao
vermelho-azulado; não irá ocorrer em língua, palato ou mucosa, o que difere do
granuloma piogênico;
• pode ser séssil ou pediculada e pode ou não ser ulcerada;
• A mandíbula é ligeiramente mais afetada que a maxila;
• Ocorre em qualquer idade – pico é na 5ª e 6ª décadas de vida;
• Embora a lesão periférica de células gigantes se desenvolva dentro dos tecidos moles,
algumas vezes pode ser observada uma reabsorção em forma de “taça” do osso
alveolar subjacente. Nestes casos, pode ser difícil determinar se o aumento de volume
se origina de uma lesão periférica ou de uma lesão central de células gigantes que
rompeu a cortical óssea, invadindo os tecidos moles gengivais.
• A aparência clínica é semelhante ao granuloma piogênico da gengiva, embora a lesão
periférica de células gigantes seja geralmente mais azul-arroxeada, comparada ao
vermelho brilhante de um granuloma piogênico.
Tratamento:
• Excisão cirúrgica local (abaixo do periósteo)
• Raspagem dos dentes adjacentes para remover qualquer fonte de irritação e
minimizar o risco de recidiva;
• Exame microscópico para excluir o diagnóstico de lesões mais graves;
• Cerca de 10% das lesões costumam recidivar, principalmente quando o fator causal
não é removido.
Fibroma Traumático (fibroma de irritação):
O fibroma é a “neoplasia” mais comum da cavidade oral. Entretanto, é questionado se, na
maioria das situações, ele representa uma neoplasia verdadeira. Talvez, ele possa representar
uma hiperplasia reacional do tecido conjuntivo fibroso em resposta a irritação ou trauma local.
Etiologia: é uma hiperplasia reacional do tecido conjuntivo fibroso em resposta a alguma
irritação ou trauma. É muito mais fibrosado do que uma hiperplasia gengival.
Características clínicas:
• Nódulo de superfície lisa e coloração similar à da mucosa circunjascente;
• A maioria das lesões são sésseis e assintomáticas;
• O tamanho varia, tendo em média 1,5 cm;
• Embora o fibroma possa ocorrer em qualquer lugar da boca, a localização mais comum
é a mucosa jugal, ao longo da linha de oclusão;
• A localização mais comum é em mucosa jugal (mordedura, prótese, restauração mal
adaptada, espaço interdental);
• A mucosa labial, a língua e a gengiva também são localizações comuns;
• A lesão usualmente não produz sintomas, a menos que ocorram ulcerações
traumáticas secundárias em sua superfície;
• A superfície pode se apresentar branca em decorrência da hiperqueratose, resultante
da irritação contínua;
• Em pacientes negros, o aumento de volume pode demonstrar uma pigmentação cinza-
acastanhada.
A hiperplasia do freio é um tipo comum de hiperplasia fibrosa que ocorre mais
frequentemente no freio labial superior. Tais lesões se apresentam como pequenos
crescimentos exofíticos assintomáticos aderidos à fina superfície do freio.
Tratamento:
• Excisão cirúrgica conservadora;
• É importante que o tecido excisado seja encaminhado para exame microscópico, já
que outras neoplasias benignas e malignas podem simular a aparência clínica de um
fibroma;
• Recidivas são raras.
Fibroma Ossificante Periférico:
O fibroma ossificante periférico é um crescimento gengival relativamente comum que é
considerado mais como uma lesão de natureza reacional do que de natureza neoplásica.
Etiologia: a patogênese é desconhecida. Acredita-se que alguns eram previamente granulomas
piogênicos que sofreram maturação fibrosa. O produto mineralizado provavelmente se origina
de células do periósteo ou do ligamento periodontal.
Características clínicas:
• Apresenta-se como um nódulo, séssil ou pediculado, que usualmente se origina da
papila interdental;
• A coloração varia do vermelho ao rosa, e a superfície é frequentemente, mas nem
sempre, ulcerada;
• Ocorre exclusivamente na gengiva, tendo uma ligeira predileção pela maxila;
• Lesões vermelhas ulceradas são confundidas com os granulomas piogênicos, enquanto
as rosas, não ulceradas, são clinicamente semelhantes aos fibromas
• Ocorre especialmente na região de caninos e incisivos, na papila interdental;
• As lesões geralmente estão presentes por muitas semanas ou meses, antes de o
diagnóstico ser feito;
Granuloma pode acometer diferentes localizações, apesar de ocorres mais na gengiva. A
lesão periférica de células gigantes e o fibroma ocorrem exclusivamente na gengiva,
enquanto que lesões periféricas ocorrem mais em mandíbula, o fibroma ocorre mais em
maxila – PROVA.
• A superfície é frequentemente ulcerada;
• A maioria é menor de 2 cm;
• É mais prevalente em adolescentes e adultos jovens (10-19 anos);
• Proliferação de fibroblastos associada à formação de material mineralizado;
Tratamento:
• Excisão cirúrgica (abaixo do periósteo);
• Raspagem dos dentes adjacentes para evitar recidiva;
• Exame microscópico para excluir diagnóstico de lesões mais graves;
• 16% das lesões recidivam.
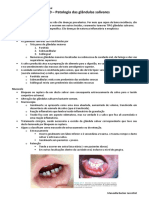
Hiperplasia Gengival Medicamentosa:
A hiperplasia gengival medicamentosa se refere a um crescimento anormal dos tecidos
gengivais, secundário ao uso de uma medicação sistêmica.
Etiologia: o aumento de volume gengival se deve à produção aumentada de matriz
extragengival (colágeno). Drogas associadas – Ciclosporina (50%), Nifedipina e Fenitoína (25%).
Quando a ciclosporina e a nifedipina são utilizadas de modo concomitante, a gravidade da
hiperplasia associada frequentemente é maior.
Características clínicas:
• Gengiva hiperplásica pode cobrir uma porção ou toda coroa;
• Segmento anterior e vestibular são mais afetados;
• Extensão oclusal e lingual, podendo interferir na fala e mastigação;
• 1 a 3 meses de uso da droga – aumento da papila interdental;
➢ Fenitoína: Como os pacientes jovens usam fenitoína com mais frequência, a
hiperplasia gengival que ela induz é um problema, principalmente nas pessoas com
menos de 25 anos de idade. É um anticonvulsivante.
➢ Nifedipina: adultos de meia idade e idosos; regular pressão arterial;
➢ Ciclosporina: A ciclosporina é utilizada em uma variada gama de idade e isso está
correlacionado com a idade da hiperplasia relatada; transplante de órgãos;
➢ Há um risco maior de hiperplasia gengival quando o medicamento é utilizado nas
crianças, especialmente nos adolescentes.
• Ausência de inflamação: gengiva aumentada sem cor, normal e firme, com uma
superfície que pode ser lisa, pontilhada ou grandular;
• Presença de inflamação: gengiva afetada se torna vermelha-escura e edemaciada, com
sangramento e ulcerada; placa exacerba o processo;
• Após um a três meses de uso do medicamento, os aumentos se originam nas papilas
interdentais e espalham-se pelas superfícies dentárias
• Os segmentos anterior e facial são as áreas mais envolvidas.
• Nos casos extensos, a gengiva hiperplásica pode cobrir uma parte (ou toda) das coroas
de muitos dos dentes envolvidos.
O grau de aumento gengival parece estar relacionado com a suscetibilidade do paciente e
com o nível de higiene oral. Nas observações dos pacientes com higiene oral excelente, o
supercrescimento gengival (conforme averiguado pela formação de pseudobolsas) é reduzido
radicalmente ou não existe.
Entretanto, mesmo com a boa higiene oral algum grau de aumento gengival pode ser
descoberto nos indivíduos suscetíveis, embora em muitos casos as alterações sejam difíceis de
detectar
Tratamento:
• Quando possível: descontinuação ou substituição da medicação;
• Quando o uso da droga é necessário: limpeza profissional, reavaliações frequentes,
controle de placa, uso de azitromicina (por período curto de tempo), gengivectomia.
• Recidiva comum em pacientes com má higiene – biofilme exacerba.
• Não é induzida pelo biofilme, porem ele exacerba o processo.
Fibromatose Gengival (gengiva fibromatosa; elefantíase gengival):
Crescimento gengival lento, progressivo e exagerado do tecido conjuntivo fibroso gengival.
Etiologia: pode ser familiar (genética) ou idiopática (desconhecida). A fibromatose gengival é
uma condição rara, com uma prevalência estimada em 1:750.000.
Características clínicas:
• Familiar: apresenta-se isolada ou associada a síndromes hereditárias. Alguns casos são
encontrados juntamente com epilepsia, surdez, retardo mental, hipotireoidismo e
deficiência do hormônio do crescimento.
• Síndromes associadas à Fibromatose Gengival:
✓ Sindrome de Byarz-Jurkiewicz
✓ Síndrome de Costelão
✓ Síndrome de Cross
✓ Síndrome de Jones-Hartsfield
✓ Síndrome de Murray-Puretic-Drescher
✓ Síndrome de Ramon
✓ Síndrome de Rutherford
✓ Síndrome de Zimmerman-Laband
• O aumento se inicia antes dos 20 anos de idade;
• Frequentemente está correlacionado com a erupção dos dentes decíduos ou
permanentes;
• A maioria dos pesquisadores acredita que a presença dos dentes provavelmente é
necessária para a ocorrência da condição;
• A falha ou atraso na erupção, ou a posição alterada dos dentes erupcionados, pode ser
evidente;
• O tecido conjuntivo fibroso tende a tapar e impedir sua visualização;
• Maxila e superfície palatina são as mais afetadas
• A gengiva é firme, de coloração normal e superfície lisa;
• Padrão distinto e bilateral que envolve a crista alveolar maxilar e palatina posterior – é
menos comum;
• A alterações gengivais podem ser generalizadas ou localizadas a um ou mais
quadrantes. Qualquer uma das arcadas pode estar envolvida, mas a maxila é afetada
com mais frequência e demonstra um maior grau de aumento. As superfícies palatinas
normalmente são mais espessas do que o lado vestibular.
• Tecido hiperplásico forma aumentos simétricos bilaterais que se estendem posterior e
palatinamente das cristas alveolares posteriores:
• A gengiva é firme, tem cor normal, sendo coberta por uma superfície lisa ou finamente
pontilhada;
• Os problemas clínicos associados incluem estética, retenção prolongada dos dentes
decíduos, oclusão anormal, fechamento labial inadequado e dificuldade para comer e
falar.
Tratamento:
• Casos brandos: respondem à raspagem, alisamento radicular e acompanhamento
profissional;
• Casos avançados: gengivectomia;
• Taxa de recidiva é diminuída se a remoção for postergada até a erupção completa da
dentição permanente.
Neuroma Traumático:
O neuroma traumático não é uma neoplasia verdadeira, mas a proliferação reacional do
tecido neural após uma transecção ou outro dano ao feixe nervoso.
Etiologia: é uma tentativa de regeneração e reestabelecimento da inervação após dano ou
lesão ao nervo. A porção proximal tende a se regenerar e restabelecer a inervação pelo
crescimento de axônios – através dos túbulos de células de Schwann proliferantes. Se esses
elementos regeneradores encontram um tecido cicatricial ou não podem restabelecer a
inervação por outro motivo, um aumento de volume pode se desenvolver no local da lesão.
Características Clínicas:
• Tipicamente, os neuromas traumáticos da mucosa oral se apresentam como nódulos
não ulcerados de superfície lisa;
• História prévia de trauma – algumas lesões se desenvolvem após exodontias ou outros
procedimentos cirúrgicos;
• Comuns na área do forame mentual, lingual e lábio inferior;
• Pode ocorrer em qualquer idade;
• Frequentemente ligado a história de trauma local – extrações dentárias;
• 1/3 é doloroso – dor intermitente ou constante sensibilidade leve ou queimação;
• Lesão que lesou o nervo;
• Os neuromas do nervo mentoniano são frequentemente dolorosos, especialmente
quando comprimidos por próteses ou pela palpação;
• Muitos neuromas traumáticos são associados a alterações das sensações nervosas que
podem variar de anestesia a disestesia até uma dor evidente;
• Proliferação aleatória de feixes nervosos maduros, mielinizados e não mielinizados,
dentro de um estroma de tecido conjuntivo, que tem sua natureza variando de
densamente colagenizado a mixomatoso.
Tratamento:
• Excisão cirúrgica com uma pequena porção do feixe nervoso envolvido;
• A dor pode persistir ou retornar posteriormente;
• Recidivas são raras.
Considerações finais:
Prevalência de processos proliferativos não neoplásicos na cavidade bucal: estudo
retrospectivo de 40 anos.
• Hiperplasia inflamatória: 76%
• Granuloma piogênico: 9,68%
• Fibroma ossificante periférico: 8,58%
• Lesões periféricas de células gigantes: 4,99%
Definição de fibroma varia entre um processo proliferativo não neoplásico e uma lesão
neoplásica benigna.
• 4ª e 5º década de vida mais acometidos
• Ocorre mais em pacientes leucodermas (brancos)
• Predileção pelo sexo feminino
• Maior prevalência em gengiva
Os PPNN são resultantes do crescimento de um número de células iguais às células de origem
acrescidas do componente inflamatório (não surgem do nada);
O trauma crônico é o seu principal agente etiológico, que, ao ser identificado e removido,
permite que ocorra a diminuição do teu tamanho.
Os PPNN têm a exérese cirúrgica como terapêutica mais eficaz e difundida na literatura;
O dentista deve estar apto ao diagnóstico destas lesões, já que as mesmas têm a possibilidade
de diagnóstico diferencial com neoplasias benignas ou malignas.
Bibliografia: Neville
Você também pode gostar
- Processos Proliferativos Não NeoplásicosDocumento11 páginasProcessos Proliferativos Não NeoplásicosNubiaRafaellaRodriguesAinda não há avaliações
- Processos proliferativos não neoplásicos da cavidade oralDocumento37 páginasProcessos proliferativos não neoplásicos da cavidade oralcabraltaniseAinda não há avaliações
- 09 - Processos Proliferativos Não NeoplásicosDocumento41 páginas09 - Processos Proliferativos Não NeoplásicosFelipe D CarvalhoAinda não há avaliações
- Patologia Bucal II: Processos Proliferativos, Neoplasias e TumoresDocumento26 páginasPatologia Bucal II: Processos Proliferativos, Neoplasias e TumoresEliny SilvaAinda não há avaliações
- Diagnóstico Bucal: Lesões Proliferativas Não NeoplásicasDocumento3 páginasDiagnóstico Bucal: Lesões Proliferativas Não NeoplásicasDra. Liliane Teles OliveiraAinda não há avaliações
- Tumores de Tecidos MolesDocumento66 páginasTumores de Tecidos MolesMarcos MoreiraAinda não há avaliações
- Semiologia 4 PeriodoDocumento20 páginasSemiologia 4 PeriodoEduarda CastroAinda não há avaliações
- Processos Proliferativos Não NeoplásicosDocumento7 páginasProcessos Proliferativos Não NeoplásicosDamião RomãoAinda não há avaliações
- Processos Proliferativos Não NeoplásicosDocumento3 páginasProcessos Proliferativos Não NeoplásicoslarissaAinda não há avaliações
- Cisto OdontogênicoDocumento5 páginasCisto OdontogênicoLayrlla MouraAinda não há avaliações
- Processos Proliferativos Não NeoplásicosDocumento4 páginasProcessos Proliferativos Não NeoplásicosKézia CleislaAinda não há avaliações
- SEMIOLOGIA E TRATAMENTO DAS AFECÇÕES DO TECIDO MOLEDocumento32 páginasSEMIOLOGIA E TRATAMENTO DAS AFECÇÕES DO TECIDO MOLEKarine SilvaAinda não há avaliações
- Lesões Vermelho-Azuladas 2023Documento20 páginasLesões Vermelho-Azuladas 2023drz8bv9xdfAinda não há avaliações
- Neoplasias Generalidades PDFDocumento5 páginasNeoplasias Generalidades PDFerika leiteAinda não há avaliações
- Prop IiDocumento5 páginasProp IiMarina CabralAinda não há avaliações
- 1 - Processos Proliferativos Ñ NeoplasticosDocumento2 páginas1 - Processos Proliferativos Ñ NeoplasticosFilipe QueirozAinda não há avaliações
- Processos Proliferativos Não NeoplásicosDocumento54 páginasProcessos Proliferativos Não NeoplásicosMarcos Vinicius MirandaAinda não há avaliações
- ROTEIRO Aula 3Documento6 páginasROTEIRO Aula 3MarcelaAinda não há avaliações
- Aula 13 - Cistos e Tumores Odontogênicos PDFDocumento69 páginasAula 13 - Cistos e Tumores Odontogênicos PDFKelma BrandaoAinda não há avaliações
- Carcinoma Espinocelular: Sinais, Fatores de Risco e TratamentoDocumento17 páginasCarcinoma Espinocelular: Sinais, Fatores de Risco e TratamentoMikael LopesAinda não há avaliações
- Aula Alterações BucaisDocumento56 páginasAula Alterações BucaisgermanacamposferreiraAinda não há avaliações
- Tumores de Tecido MoleDocumento22 páginasTumores de Tecido MoleAmanda SoaresAinda não há avaliações
- Patologia Epitelial e Lesões CancerizáveisDocumento55 páginasPatologia Epitelial e Lesões CancerizáveisSergio S SouzaAinda não há avaliações
- Assistência nutricional nas patologias do sistema digestórioDocumento58 páginasAssistência nutricional nas patologias do sistema digestórioThayenne ViolettaAinda não há avaliações
- Patologia OralDocumento18 páginasPatologia OralJunia SilveiraAinda não há avaliações
- Processos Proliferativos Não NeoplásicosDocumento2 páginasProcessos Proliferativos Não NeoplásicosFilipe AzevedoAinda não há avaliações
- Patologia Bucal-CistosDocumento6 páginasPatologia Bucal-CistosLeticia SilvaAinda não há avaliações
- Patologia Óssea-P6- Iúska MarizDocumento14 páginasPatologia Óssea-P6- Iúska MarizOdontologia UEPB 2016.2Ainda não há avaliações
- Papiloma escamoso da mucosa oralDocumento56 páginasPapiloma escamoso da mucosa oralAmanda SoaresAinda não há avaliações
- Manual Hematologia e Oncologia Julho13Documento23 páginasManual Hematologia e Oncologia Julho13Ambrósio António Jr.Ainda não há avaliações
- 3Documento12 páginas3api-3716152Ainda não há avaliações
- Granuloma 67 70 PDFDocumento4 páginasGranuloma 67 70 PDFWesley RodriguesAinda não há avaliações
- Proce Prolifer NneoDocumento103 páginasProce Prolifer NneoDiogo CapellaAinda não há avaliações
- Fundamentos para Propedeutica Cirurgica II 2ch v3 Di 128341Documento4 páginasFundamentos para Propedeutica Cirurgica II 2ch v3 Di 128341Kamilla MedinaAinda não há avaliações
- Aula 3 - Tumores IntestinaisDocumento12 páginasAula 3 - Tumores IntestinaisManoella JaccottetAinda não há avaliações
- 4-Cistos OdontogênicosDocumento8 páginas4-Cistos OdontogênicosPEDRO BRAYNERAinda não há avaliações
- Neoplasias Malignas Da PeleDocumento6 páginasNeoplasias Malignas Da Peleana paula de castro costaAinda não há avaliações
- Cistos e Tumores Odontogênicos: Prof Jerlucia MeloDocumento58 páginasCistos e Tumores Odontogênicos: Prof Jerlucia MeloHertules Riab100% (1)
- Patologia Oral Parte 2Documento17 páginasPatologia Oral Parte 2Bianca Gomes TeixeiraAinda não há avaliações
- Processos Proliferativos Não NeoplásicosDocumento32 páginasProcessos Proliferativos Não NeoplásicosMaria Luiza MoraesAinda não há avaliações
- 13-Patologias Do Colo Do ÚteroDocumento9 páginas13-Patologias Do Colo Do ÚteroAndréa ColvaraAinda não há avaliações
- Patologia OralDocumento16 páginasPatologia Oralxixa1518Ainda não há avaliações
- Patologia Bucal - Injurias Físicas e QuímicasDocumento5 páginasPatologia Bucal - Injurias Físicas e QuímicasLeticia SilvaAinda não há avaliações
- Processos proliferativos não-neoplásicos e patologias dos tecidos molesDocumento30 páginasProcessos proliferativos não-neoplásicos e patologias dos tecidos molesHertules RiabAinda não há avaliações
- Câncer oral emDocumento10 páginasCâncer oral emTales Freitas DantasAinda não há avaliações
- Semiologia Dos Tumores Benignos e Malignos Não OodntogénicosDocumento36 páginasSemiologia Dos Tumores Benignos e Malignos Não OodntogénicosYuri SambeniAinda não há avaliações
- Clínica Médica Doenças Das Glândulas SalivaresDocumento24 páginasClínica Médica Doenças Das Glândulas SalivaresEdnercio Uchiha EdwardAinda não há avaliações
- Tomores OrbitáriosDocumento19 páginasTomores OrbitáriosMateus CustodioAinda não há avaliações
- Afecções Estomatológicas Mais Comuns em CriançasDocumento5 páginasAfecções Estomatológicas Mais Comuns em CriançasAnaAinda não há avaliações
- Neoplasias Na Cavidade BucalDocumento38 páginasNeoplasias Na Cavidade Bucalmiriamvet100% (1)
- Patologia Oral IIDocumento8 páginasPatologia Oral IIOdontologia UEPB 2016.2Ainda não há avaliações
- O que é pterígio? Sintomas, causas e tratamentoDocumento6 páginasO que é pterígio? Sintomas, causas e tratamentoRita DelicAinda não há avaliações
- E S T o M A T o L o G I ADocumento18 páginasE S T o M A T o L o G I AJoseAinda não há avaliações
- Patologia-Tumores OdontogênicosDocumento12 páginasPatologia-Tumores OdontogênicosLeticia SilvaAinda não há avaliações
- Revisão - Prova de Estágio SupervisionadoDocumento18 páginasRevisão - Prova de Estágio SupervisionadonicfragacAinda não há avaliações
- Desenvolvimento crânio-face emDocumento10 páginasDesenvolvimento crânio-face emMARIA BARBOSAAinda não há avaliações
- Aula 10 - Patologia Das Glândulas SalivaresDocumento10 páginasAula 10 - Patologia Das Glândulas SalivaresManoella JaccottetAinda não há avaliações
- Epidemiologia: Alfapapilomavírus Betapapilomavírus Vírus Gamapapiloma Mupapilomavírus NupapilomavírusDocumento11 páginasEpidemiologia: Alfapapilomavírus Betapapilomavírus Vírus Gamapapiloma Mupapilomavírus NupapilomavírusThamyres AlmeidaAinda não há avaliações
- CarcinogêneseDocumento3 páginasCarcinogêneseyuriferrazrAinda não há avaliações
- 2 - Cirurgia de AcessoDocumento9 páginas2 - Cirurgia de AcessoCarolina PaulAinda não há avaliações
- Urgências em EndodontiaDocumento20 páginasUrgências em EndodontiaCarolina Paul100% (2)
- Obturação Dos Canais RadicularesDocumento12 páginasObturação Dos Canais RadicularesCarolina PaulAinda não há avaliações
- Anatomia Dental MultiradicularesDocumento8 páginasAnatomia Dental MultiradicularesCarolina PaulAinda não há avaliações
- Infecções OdontogênicasDocumento8 páginasInfecções OdontogênicasCarolina PaulAinda não há avaliações
- Técnica de exodontia aberta: retalhos e procedimentos cirúrgicosDocumento8 páginasTécnica de exodontia aberta: retalhos e procedimentos cirúrgicosCarolina PaulAinda não há avaliações
- Exodontias Complexas: Guia CompletoDocumento13 páginasExodontias Complexas: Guia CompletoCarolina PaulAinda não há avaliações
- Farmacologia Cirurgia II (Carolina Paul)Documento12 páginasFarmacologia Cirurgia II (Carolina Paul)Carolina PaulAinda não há avaliações
- Reparo Alveolar GuiaDocumento8 páginasReparo Alveolar GuiaCarolina PaulAinda não há avaliações
- Provérbios de Sócrates - Willian Castro PDFDocumento42 páginasProvérbios de Sócrates - Willian Castro PDFJosimara Dias De Oliveira OliveiraAinda não há avaliações
- Alimentos para a Estagnação de Xué do Fígado segundo a Medicina ChinesaDocumento230 páginasAlimentos para a Estagnação de Xué do Fígado segundo a Medicina Chinesacatia martinsAinda não há avaliações
- Centro de Estudo e Manejo de Animais Silvestres em Unai e Regiao - Juliana MoriDocumento37 páginasCentro de Estudo e Manejo de Animais Silvestres em Unai e Regiao - Juliana MoriMurilo Real HeidrichAinda não há avaliações
- Arquitetura têxtil: solução sustentável e funcionalDocumento20 páginasArquitetura têxtil: solução sustentável e funcionalCássio EndoAinda não há avaliações
- Slides Desportiva Aula 7 OvertrainingDocumento26 páginasSlides Desportiva Aula 7 Overtrainingg.paffettiAinda não há avaliações
- BIOGEOGRAFIADocumento16 páginasBIOGEOGRAFIAAnildaAinda não há avaliações
- Caracterização das cianobactérias fotossintéticasDocumento35 páginasCaracterização das cianobactérias fotossintéticasLeonardo LealAinda não há avaliações
- HIPERTIREOIDISMODocumento2 páginasHIPERTIREOIDISMOThaís OliveiraAinda não há avaliações
- NEVES Et Al. - A Importância Dos Geossistemas Na Pesquisa Geográfica - Uma Análise A Partir Da Correlação Com o EcossistemaDocumento15 páginasNEVES Et Al. - A Importância Dos Geossistemas Na Pesquisa Geográfica - Uma Análise A Partir Da Correlação Com o EcossistemagarbagehtAinda não há avaliações
- Estado de FlowDocumento3 páginasEstado de FlowNuno VenâncioAinda não há avaliações
- Levantamento e Conservação de SoloDocumento15 páginasLevantamento e Conservação de Solomarcusdelbel0% (1)
- Aula Processo Saude DoencaDocumento8 páginasAula Processo Saude DoencaAline Antunes LeitãoAinda não há avaliações
- Resumo DermatofitoseDocumento6 páginasResumo DermatofitoseMilena BeuclairAinda não há avaliações
- Riscos físicos no trabalho: ruídoDocumento73 páginasRiscos físicos no trabalho: ruídoSwenny SilvaAinda não há avaliações
- Impactos da Água de LastroDocumento24 páginasImpactos da Água de LastroVictor FarinellaAinda não há avaliações
- Dicas para combater queda de cabelo em cada idadeDocumento2 páginasDicas para combater queda de cabelo em cada idadeJean GoncalvezAinda não há avaliações
- Tradução, Notas e Comentários Ao Isagoge de Porfírio by Mário Ferreira Dos SantosDocumento71 páginasTradução, Notas e Comentários Ao Isagoge de Porfírio by Mário Ferreira Dos SantosRicardo GusmaoAinda não há avaliações
- Sistemas de jogo e tipos de marcação no futsalDocumento9 páginasSistemas de jogo e tipos de marcação no futsalRicardo Brasil0% (1)
- Idades biológicas e capacidades motorasDocumento4 páginasIdades biológicas e capacidades motorasCarlosWilhelmsAinda não há avaliações
- Lingua Nacional 2Documento2 páginasLingua Nacional 2Marcelino Eduardo NarcisoAinda não há avaliações
- Avaliação 3º Bimestre 9º AnoDocumento3 páginasAvaliação 3º Bimestre 9º AnoMarcia Maia0% (1)
- Exercícios 3º Ano - Origem Da Vida e Teorias EvolucionistasDocumento4 páginasExercícios 3º Ano - Origem Da Vida e Teorias EvolucionistasNivaldo Pacchiella Dos Santos AndradeAinda não há avaliações
- Movimentos articulares e músculos do corpo humanoDocumento45 páginasMovimentos articulares e músculos do corpo humanomaudotche100% (1)
- Cirurgia Do BaçoDocumento5 páginasCirurgia Do BaçoSolanoAinda não há avaliações
- Celulose: estrutura, propriedades e aplicações industriaisDocumento6 páginasCelulose: estrutura, propriedades e aplicações industriaisJupirany CarreiraAinda não há avaliações
- Funções do Sistema Nervoso e do Córtex CerebralDocumento66 páginasFunções do Sistema Nervoso e do Córtex CerebralAna Camila100% (1)
- Questões VegetaçãoDocumento175 páginasQuestões VegetaçãoErica Souza100% (1)
- Sigmund Freud: o pai da psicanáliseDocumento47 páginasSigmund Freud: o pai da psicanáliseLuciana FélixAinda não há avaliações
- BioAção03 EricaUmbelino RelatorioAulaPratica BioquimicaDocumento12 páginasBioAção03 EricaUmbelino RelatorioAulaPratica BioquimicaErica Paulo UmbelinoAinda não há avaliações
- Digestão e absorção de lipídios emDocumento3 páginasDigestão e absorção de lipídios emDaxter Ribeiro SantosAinda não há avaliações