Escolar Documentos
Profissional Documentos
Cultura Documentos
Conceitue Icterícia
Enviado por
Camille Dalmaschio0 notas0% acharam este documento útil (0 voto)
19 visualizações4 páginasA icterícia neonatal ocorre quando há elevação da bilirrubina no sangue de recém-nascidos. Pode ser classificada como fisiológica ou patológica. Os principais sinais são pele e olhos amarelados. As causas mais comuns incluem hiperbilirrubinemia fisiológica, icterícia por amamentação e doenças hemolíticas.
Descrição original:
Título original
CONCEITUE ICTERÍCIA.docx
Direitos autorais
© © All Rights Reserved
Formatos disponíveis
DOCX, PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoA icterícia neonatal ocorre quando há elevação da bilirrubina no sangue de recém-nascidos. Pode ser classificada como fisiológica ou patológica. Os principais sinais são pele e olhos amarelados. As causas mais comuns incluem hiperbilirrubinemia fisiológica, icterícia por amamentação e doenças hemolíticas.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
19 visualizações4 páginasConceitue Icterícia
Enviado por
Camille DalmaschioA icterícia neonatal ocorre quando há elevação da bilirrubina no sangue de recém-nascidos. Pode ser classificada como fisiológica ou patológica. Os principais sinais são pele e olhos amarelados. As causas mais comuns incluem hiperbilirrubinemia fisiológica, icterícia por amamentação e doenças hemolíticas.
Direitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato DOCX, PDF, TXT ou leia online no Scribd
Você está na página 1de 4
CONCEITUE ICTERÍCIA
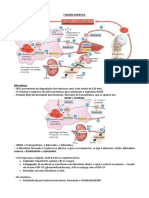
1 - A icterícia é a coloração amarelada decorrente da
deposição de bilirrubina em tecidos ricos em elastina, na pele,
mucosas, esclerótica e fluídos corporais devido à elevada
concentração plasmática, ou seja, hiperbilirrubinemia. A
icterícia ocorre por alterações no metabolismo ou na excreção
de bilirrubina, sendo classificadas em pré-hepática, hepática
ou pós hepáticos
2 . A icterícia é a pigmentação amarelada de tecidos
corporais pela bilirrubina. Ela ocorre quando a taxa de
produção ultrapassa a taxa de metabolização (Cullen e Brown,
2013), seja por hemólise excessiva, lesões hepáticas diretas ou
obstrução completa ou parcial do ducto colédoco (Martinelli,
2004).
CARACTERIZE ICTERÍCIA NEONATAL (CONCEITO, ALTERAÇÕES
LABORATORIAIS, FISIOPATOGENIA, SINAIS CLÍNICOS.)
Fisiopatogenia da forma pré-hepática ou hemolítica
ocorre por destruição excessiva de eritrócitos, resultando em
aumento do complexo bilirrubina-albumina no sangue e
excedendo a capacidade excretora do fígado
A icterícia pré-hepática ocorre quando há hemólise intra-
ou extravascular de causa infecciosa ou imunomediada.
Pode ser causada por: Aumento na destruição eritrocítica,
como na Eritroblastose fetal; Anemia hemolítica; Transfusões.
Com a taxa de Bilirrubina Indireta maior que a B. Direta.
A icterícia hepática ocorre por lesões diretas agudas ou
crônicas aos hepatócitos.
A lesão dos hepatócitos culmina em diminuição da
metabolização da bilirrubina e consequentemente em elevação
da bilirrubina não conjugada na corrente sanguínea.
A lesão hepática pode ser causada por diversos fatores,
como agentes bacterianos ou virais, toxinas, medicamentos,
neoplasias hepáticas e metástases e anemias acentuadas
(Barros, 2011).
CONCEITO: A icterícia neonatal se trata da manifestação clínica da
hiperbilirrubinemia, que é definida como a concentração sérica de bilirrubina
indireta (BI) > 1,5 mg/dL, ou como a concentração de bilirrubina direta (BD) > 1,5
mg/dL, devendo essa última representar mais de 10% da bilirrubina total (BT).
ALTERAÇÕES LABORATORIAIS: A concentração de
bilirrubina > 10 mg/dL (> 171 micromol/L) no recém-nascido pré-
termo ou >18 mg/dL (> 308 micromol/L) no recém-nascido a termo
justifica exames diagnósticos adicionais, incluindo hematócrito,
esfregaço de sangue, contagem de reticulócitos, teste de Coombs
direto, concentrações de bilirrubinas séricas total e direta, tipagem
do grupo sanguíneo e Rh materno e do recém-nascido.
Taxa de elevação da bilirrubina total > 0,2 mg/dL/h (> 3,4
micromol/L/h) ou > 5 mg/dL/dia (> 86 micromol/L/dia)
Concentração da bilirrubina conjugada > 1 mg/dL (> 17
micromol/L) se hiperbilirrubinemia < 5 mg/dL (< 86 mcmol/L)
ou > 20% da hiperbilirrubinemia (sugestivo de colestase neonatal)
SINAIS CLÍNICOS: Dificuldade de alimentação, sonolência e
convulsão, urina escura e fezes esbranquiçadas. Olhos e pele amareladas
Febre, taquicardia, desconforto respiratório; Letargia, hipoto nia;
Macrossomia, Petéquias; Pletora; Exame de cabeça e pescoço para achados
como: Inclinação bilateral das fissuras palpebrais, raiz nasal achatada,
macroglossia, occipital achatado; Cefaloematoma; Macroglossia; Exame
abdominal: distensão abdominal, dimuição dos ruídos intestinais.
Em recém-nascidos, porém, a quantidade de bactérias no trato
digestório é menor, de modo que menos bilirrubina é reduzida em urobilina e
excretada. Eles também têm a enzima beta-glucuronidase, que desconjuga a
bilirrubina.
Etiologia na bilirrubinemia neonatal: Há vários meios de classificar
e abordar as causas da hiperbilirrubinemia. A hiperbilirrubinemia
pode ser classificada em fisiológica ou patológica. Ela também
pode ser classificada como hiperbilirrubinemia conjugada, não
conjugada ou ambas. Também pode ser classificada pelo tipo de
mecanismo
Causas
A maioria dos casos envolve uma hiperbilirrubinemia não
conjugada. Algumas das causas mais comuns de icterícia neonatal
incluem
Hiperbilirrubinemia fisiológica
Icterícia por amamentação
Icterícia por leite materno
Hiperbilirrubinemia patológica por doença hemolítica
A disfunção hepática (p. ex., causada por alimentação parenteral,
provocando colestase, sepse neonatal, hepatite neonatal) pode
provocar hiperbilirrubinemia conjugada ou mista.
Hiperbilirrubinemia fisiológica ocorre em quase todos os
recém-nascidos. A vida média mais curta da hemácia neonatal
aumenta a produção de bilirrubina; a conjugação deficiente
devido à deficiência da UGT (Uridina difosfato-
glucoronosiltransferase) diminui a depuração; e o baixo nível de
bactérias intestinais, combinado com o aumento da hidrólise da
bilirrubina conjugada, aumenta a circulação êntero-hepática. Os
níveis de bilirrubina se elevam para 18 mg/dL (308 micromol/L),
até o 3º ou 4o dia de vida e diminuem a seguir.
Icterícia da amamentação aparece em um sexto dos lactentes
durante a primeira semana de vida. A amamentação aumenta a
circulação êntero-hepática da bilirrubina em alguns lactentes que
diminuíram a ingestão de leite e que tiveram desidratação ou
baixa ingestão calórica. O aumento da circulação êntero-hepática
também pode resultar da redução bacteriana intestinal que
converte a bilirrubina a metabólitos não reabsorvíveis.
Icterícia pelo leite do peito é diferente de icterícia pela
amamentação. Aparece após os primeiros 5 a 7 dias de vida, com
pico por volta de 2 semanas. Admite-se que seja causada pelo
aumento da concentração da beta-glucuronidase no leite do peito,
causando aumento da desconjugação e reabsorção da bilirrubina.
Hiperbilirrubinemia patológica nos recém-nascidos a termo
( nascido entre 37 e 42 semanas) é diagnosticada se
Icterícia aparece nas primeiras 24 h, após a primeira
semana de vida, ou demora > 2 semanas
Bilirrubina total no soro aumenta > 5 mg/dL/dia (> 86
micromol/L/dia)
Bilirrubina sérica total é > 18 mg/dL (> 308
micromol/L/dia)
O lactente mostra sinais ou sintomas de doença grave
Algumas das causas patológicas mais comuns são
Anemia hemolítica imunitária ou não imunitária
Reabsorção de hematoma
Sepse
Hipotireoidismo
Tratado de pediatria: Sociedade Brasileira de Pediatria. 5ª ed. Barueri:
Manole, 2022.
BHUTANI, Vinod K. WONG, Ronald J. Unconjugated hyperbilirubinemia in term
and late preterm infants: Epidemiology and clinical manifestations. UpToDate. 2021. Acesso
em: 27/12/2021
-GUYTON, A.C. e Hall J.E.– Tratado de Fisiologia
Médica. Editora Elsevier. 13ª ed., 2017.
Você também pode gostar
- Ictericia NeonatalDocumento63 páginasIctericia NeonatalClaudia Almeida100% (1)
- 02 Guia Visita Domiciliar ManualDocumento116 páginas02 Guia Visita Domiciliar ManualLuísa Fonseca Assumpção100% (1)
- Avaliação nutricional e semiologiaDocumento108 páginasAvaliação nutricional e semiologiadaraAinda não há avaliações
- A história secreta da Rede GloboDocumento333 páginasA história secreta da Rede GloboRicardo BuenoAinda não há avaliações
- IctericiaDocumento6 páginasIctericiacamila.camyla100% (4)
- Icterícia Neonatal - Resumo Pediatria MedicinaDocumento9 páginasIcterícia Neonatal - Resumo Pediatria MedicinaMilton Junior Neckel0% (1)
- Hiperbilirrubinemia e fototerapia neonatalDocumento44 páginasHiperbilirrubinemia e fototerapia neonatalbrunamontenegrooAinda não há avaliações
- Rescisão de contrato de trabalho: verbas, cálculos e direitosDocumento20 páginasRescisão de contrato de trabalho: verbas, cálculos e direitosLorena CaldasAinda não há avaliações
- Aula 5 - HEPATO PDFDocumento7 páginasAula 5 - HEPATO PDFRafaela CaixetaAinda não há avaliações
- Receituario Doces Momentos PDFDocumento15 páginasReceituario Doces Momentos PDFDaniela RodriguesAinda não há avaliações
- Ictericia NeonataLDocumento68 páginasIctericia NeonataLapi-385616367% (3)
- Distúrbios metabólicos do RN: Hipoglicemia, Hipocalcemia e HipomagnesemiaDocumento27 páginasDistúrbios metabólicos do RN: Hipoglicemia, Hipocalcemia e HipomagnesemiaFelipe Borges Camargo100% (1)
- IcteríciaDocumento12 páginasIcteríciajulia biffi gilAinda não há avaliações
- Icterícia NeonatalDocumento3 páginasIcterícia NeonatalKarinna VasconcelosAinda não há avaliações
- Choque HipovolêmicoDocumento13 páginasChoque HipovolêmicoDébora Priscila Freire100% (1)
- Aula Icterícia NeonatalDocumento34 páginasAula Icterícia NeonatalLuísa SuyaneAinda não há avaliações
- Ebook Gratuito Ouse PassarDocumento10 páginasEbook Gratuito Ouse PassarGabriel BritoAinda não há avaliações
- Cuidados Com A FototerapiaDocumento49 páginasCuidados Com A FototerapiaSandra ReginaAinda não há avaliações
- Icterícias - Ham IvDocumento70 páginasIcterícias - Ham IvGabriel Silva100% (1)
- ANO XXVII - No. 295 - DEZEMBRO DE 1986Documento66 páginasANO XXVII - No. 295 - DEZEMBRO DE 1986Apostolado Veritatis SplendorAinda não há avaliações
- GT 5 - IcteríciaDocumento7 páginasGT 5 - IcteríciaronaldinhomissenorodriguesAinda não há avaliações
- Artigo Ictericia NeonatalDocumento7 páginasArtigo Ictericia NeonatalGracy Kelly O. MeloAinda não há avaliações
- Colestase neonatal: um guia para diagnóstico diferencialDocumento17 páginasColestase neonatal: um guia para diagnóstico diferencialandrehslAinda não há avaliações
- Icterícia neonatal: causas, diagnóstico e tratamentoDocumento6 páginasIcterícia neonatal: causas, diagnóstico e tratamentoVinicius SatanislauAinda não há avaliações
- Faculdade de Medicina - IcteríciaDocumento9 páginasFaculdade de Medicina - IcteríciaRENATA MACEDO DE OLIVEIRA LOPESAinda não há avaliações
- Ictericia NeonatalDocumento31 páginasIctericia NeonatalLeila VieiraAinda não há avaliações
- Ictericia Neonatal 8eb325e7fb63fa7a2acbd526df2c643dDocumento19 páginasIctericia Neonatal 8eb325e7fb63fa7a2acbd526df2c643dcristiana paisAinda não há avaliações
- Ictericia NNDocumento29 páginasIctericia NNIsrael Da LuzAinda não há avaliações
- Anotações de Ginecologia de Enfermagem Hiperbilirrubinemia NeonatalDocumento10 páginasAnotações de Ginecologia de Enfermagem Hiperbilirrubinemia NeonatalJessica BarbozaAinda não há avaliações
- Icterícia PDFDocumento21 páginasIcterícia PDFMari PetrelliAinda não há avaliações
- Síntese e metabolismo da bilirrubina e hiperbilirrubinemia na Síndrome de GilbertDocumento5 páginasSíntese e metabolismo da bilirrubina e hiperbilirrubinemia na Síndrome de GilbertcarlosmilfontAinda não há avaliações
- Ictericia Neonatal RevisaoDocumento10 páginasIctericia Neonatal RevisaoAline FonsecaAinda não há avaliações
- ITEP - Cuidados Com RN IcteríciaDocumento9 páginasITEP - Cuidados Com RN IcteríciaJéssica FerreiraAinda não há avaliações
- Ictericia NeonatalDocumento20 páginasIctericia NeonatalVinicius MacielAinda não há avaliações
- Apresentação Hiperbilirrubinemia NeonatalDocumento14 páginasApresentação Hiperbilirrubinemia NeonatalJessica BarbozaAinda não há avaliações
- Como reduzir os níveis de bilirrubina em bebês e adultosDocumento2 páginasComo reduzir os níveis de bilirrubina em bebês e adultosJordânia SerraAinda não há avaliações
- Cuidados de Enfermería Al RN Con HiperbilirrubinemiaDocumento16 páginasCuidados de Enfermería Al RN Con Hiperbilirrubinemiakatheryn22168Ainda não há avaliações
- Causas e Abordagem da Icterícia e Colestase NeonatalDocumento10 páginasCausas e Abordagem da Icterícia e Colestase NeonatalBeatriz Fazendeiro De AndradeAinda não há avaliações
- Icterícia NeonatalDocumento6 páginasIcterícia Neonatalbarbara.dourado12484Ainda não há avaliações
- Art2 Ictericia NeonatalDocumento11 páginasArt2 Ictericia NeonatalJob Yury Queiroz MagalhaesAinda não há avaliações
- Caso Clinico HiperbilirrubinemiaDocumento85 páginasCaso Clinico HiperbilirrubinemiaGABRIELA FEITOSAAinda não há avaliações
- Wilson Gastro InstestinalDocumento13 páginasWilson Gastro InstestinalKanú Mário NamandagaAinda não há avaliações
- Período Neonatal - Triagem e IcteríciaDocumento5 páginasPeríodo Neonatal - Triagem e IcteríciaThálita Dos AnjosAinda não há avaliações
- IctericiaNeonatal UCFDocumento41 páginasIctericiaNeonatal UCFpatrícia_lobo_19Ainda não há avaliações
- Icterícia (1)Documento33 páginasIcterícia (1)Catharina JenischAinda não há avaliações
- Colestase em LactentesDocumento19 páginasColestase em LactentesSusana MayerAinda não há avaliações
- Icterícia: sinais, causas e examesDocumento57 páginasIcterícia: sinais, causas e examesIgor MoreiraAinda não há avaliações
- 5 - Patologias Clínicas NEONATAISDocumento6 páginas5 - Patologias Clínicas NEONATAISJuliana PinheiroAinda não há avaliações
- Teste do pezinho: doenças diagnosticadas e tratamento da hiperbilirrubinemiaDocumento3 páginasTeste do pezinho: doenças diagnosticadas e tratamento da hiperbilirrubinemiaPaulaLaviniaFeitosaAinda não há avaliações
- Ictericia NeonatalDocumento14 páginasIctericia NeonatalJessica FelexAinda não há avaliações
- Sobre IctericiaDocumento34 páginasSobre IctericiaJulião TchisevaAinda não há avaliações
- Ictericia Neonatal FinalDocumento60 páginasIctericia Neonatal FinalAzadAinda não há avaliações
- Icterícia: metabolismo da bilirrubina e causas não colestáticasDocumento6 páginasIcterícia: metabolismo da bilirrubina e causas não colestáticasClaudio Santos100% (1)
- Icterícia Neonatal Aula 5Documento26 páginasIcterícia Neonatal Aula 5liliansoaresxavier60Ainda não há avaliações
- Ictericia Sem DeptoNeoSBP 11nov12Documento9 páginasIctericia Sem DeptoNeoSBP 11nov12Paulo CalvoAinda não há avaliações
- sindrome nefroticaDocumento25 páginassindrome nefroticalayreAinda não há avaliações
- ICTERÍCIADocumento13 páginasICTERÍCIALíziaAinda não há avaliações
- Hiperêmese gravídica: etiologia, diagnóstico e tratamentoDocumento14 páginasHiperêmese gravídica: etiologia, diagnóstico e tratamentoGonçalo MateusAinda não há avaliações
- IcteríciaDocumento21 páginasIcteríciaDaniloAinda não há avaliações
- IcteríciaDocumento13 páginasIcteríciaMaria Vitória Mendes MeiraAinda não há avaliações
- Revisão MT1 - P3Documento22 páginasRevisão MT1 - P36rwcjztttcAinda não há avaliações
- Diabetes Gestacional 2017Documento27 páginasDiabetes Gestacional 2017gisaikawaAinda não há avaliações
- Metabolismo Da Bilirrubina e Icterícia - Colunistas - Sanar MedicinaDocumento7 páginasMetabolismo Da Bilirrubina e Icterícia - Colunistas - Sanar MedicinaDuda CamposAinda não há avaliações
- Rotura uterina e hiperêmese gravídicaDocumento27 páginasRotura uterina e hiperêmese gravídicaNilson LinsAinda não há avaliações
- Diagnostico Diferencial Da Ictericia Obstrutiva PDFDocumento6 páginasDiagnostico Diferencial Da Ictericia Obstrutiva PDFFernando V. EnnesAinda não há avaliações
- A Importância Da Enfermagem No Tratamento De Doenças CelíacasNo EverandA Importância Da Enfermagem No Tratamento De Doenças CelíacasAinda não há avaliações
- Aula 4 - Fotossíntese - GnosiaDocumento12 páginasAula 4 - Fotossíntese - GnosiaCamille DalmaschioAinda não há avaliações
- Revisão CognosiaDocumento23 páginasRevisão CognosiaCamille DalmaschioAinda não há avaliações
- Relatório de FarmagnosiaDocumento7 páginasRelatório de FarmagnosiaCamille DalmaschioAinda não há avaliações
- Doença Renal Transplante PDFDocumento12 páginasDoença Renal Transplante PDFCamille DalmaschioAinda não há avaliações
- Doença Renal Idosos PDFDocumento11 páginasDoença Renal Idosos PDFCamille DalmaschioAinda não há avaliações
- O cego Estrelinho e seu guia Gigito EfraimDocumento2 páginasO cego Estrelinho e seu guia Gigito EfraimMaria Aparecida Rui BrazAinda não há avaliações
- Lista de peças e ferramentas com códigos, descrições, alíquotas de IPI e PPSDocumento407 páginasLista de peças e ferramentas com códigos, descrições, alíquotas de IPI e PPSClasseIX PMTAinda não há avaliações
- Processos e documentação TOTVSDocumento12 páginasProcessos e documentação TOTVSCape TownAinda não há avaliações
- Determinação de propriedades físico-químicas de substâncias puras e misturas bináriasDocumento19 páginasDeterminação de propriedades físico-químicas de substâncias puras e misturas bináriasRafael Araújo BorgesAinda não há avaliações
- Lição InfantisDocumento5 páginasLição InfantiselismunizAinda não há avaliações
- Lei Complementar 287 2018 Cric SC Consolidada (15!09!2021)Documento325 páginasLei Complementar 287 2018 Cric SC Consolidada (15!09!2021)martim afonso cysneirosAinda não há avaliações
- Nota Tecnica 86 2023 14 Set 2023 - AneelDocumento18 páginasNota Tecnica 86 2023 14 Set 2023 - AneelJoão Luiz LeitãoAinda não há avaliações
- De-Fraude e Estelionato 0003190996 2023Documento3 páginasDe-Fraude e Estelionato 0003190996 2023Claudemir Santos CamposAinda não há avaliações
- SN 1 Conjuntos NebulososDocumento59 páginasSN 1 Conjuntos NebulososHoldolf BetrixAinda não há avaliações
- Apontamentos de Farmacologia II / FFUPDocumento151 páginasApontamentos de Farmacologia II / FFUPJoana CoutoAinda não há avaliações
- Classificação Doenças PeriodontaisDocumento16 páginasClassificação Doenças PeriodontaisAngelica RochaAinda não há avaliações
- Bioética ClonagemDocumento12 páginasBioética ClonagemDaiane PinheiroAinda não há avaliações
- E Bookdeatividadesprticas SweepDocumento32 páginasE Bookdeatividadesprticas SweepEduardoeD1Ainda não há avaliações
- Do Princípio Da Presunção de Inocência TurraDocumento2 páginasDo Princípio Da Presunção de Inocência TurraRaphael T. SprengerAinda não há avaliações
- Sebenta Enfermagem em EmergênciasDocumento463 páginasSebenta Enfermagem em EmergênciasJoana RosaAinda não há avaliações
- Acetato de SodioDocumento6 páginasAcetato de SodioMárcio SimãoAinda não há avaliações
- Linguagem ArtigoDocumento1 páginaLinguagem ArtigoFúlvia NicollyAinda não há avaliações
- Apresentação Sure StepDocumento15 páginasApresentação Sure StepLuiz SilvaAinda não há avaliações
- Apostila Desenvolvimento IIIDocumento12 páginasApostila Desenvolvimento IIIalinejhackAinda não há avaliações
- TabeladevaloresDocumento1 páginaTabeladevaloresEspaço Amora ChicleteAinda não há avaliações
- Exercícios PowerPointDocumento8 páginasExercícios PowerPointAlan KlysmanAinda não há avaliações
- SophiaDocumento19 páginasSophiaanamachanaAinda não há avaliações
- Instalação e uso da ferramenta ToolboxDocumento10 páginasInstalação e uso da ferramenta ToolboxKassia AmorimAinda não há avaliações