Escolar Documentos
Profissional Documentos
Cultura Documentos
Avaliação Do Risco Cirúrgico Pré Operatório
Enviado por
Ana BeatrizTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
Avaliação Do Risco Cirúrgico Pré Operatório
Enviado por
Ana BeatrizDireitos autorais:
Formatos disponíveis
☑️
Avaliação do risco cirurgico pré
operatório
Ana Beatriz Galgaro 2023/2
Objetivo:
Conhecer o paciente e identificar novas doenças clínicas e doenças conhecidas -
anamnese e exame físico bem feitos
higido, sem comorbidades teoricamente não tem necessidade de nenhum exame, mas
dificil que nao seja pedido nenhum exame laboratorial
determinar se ele pode ser operado - pulmonar, cardíaco, doenças como hipertensão
arterial, diabetes, MUC. ICC grave, DPOC grave tem que avaliar o risco benefício.
Traçar condutas que minimizem os riscos
AVALIAÇÃO CLÍNICA
Anamnese objetiva
história pregressa - uso de drogas anestésicas, cirurgias anteriores, reações,
complicações.
História de comorbidades - MUC, doenças crônicas
Pesquisar hipotensão postural - instabilidade pressórica
Observar lesões cutâneas no local da punção
EXAMES PRÉ OPERATÓRIOS
Indicar de acordo com as características clínicas e com a classificação do ASA (I a IV) – todo
paciente hígido e jovem (<50 anos) não precisa pedir exames pré-operatório. 0,2% dos
pacientes se beneficiará dos exames de rotina, pois esta minoria é que está alterado. Quando
normal = correlacionar com clínica. Validade do exame = 6 meses
Hematócrito e hemoglobina
HMG - serie vermelha, branca (quanto maior o desvio a esquerda, mais deve se atentar) e
plaquetas
Avaliação do risco cirurgico pré operatório 1
Alteram com idade, sexo e doenças associadas - neoplasias, por exemplo
Hb < 8g/dL aumentam o risco letalidade operatória
Policitemia vera também aumenta a letalidade (Alteração nos glóbulos vermelhos —>
aumento das hemácias, do volume das hemáceas.
Indicações:
Todos os pacientes pelo menos saem com um hemograma
Exame físico e anamnese sugestivos de anemia
I renal
Doença maligna
Cirurgias de grande porte
Uso de anticoagulantes
Leucograma
Leucopenia ou leucocitose intensa: 0,7% - pode indicar processo infeccioso grave,
processo inflamatório agudo, como a pancreatite aguda.
Pacientes com leucemia em tratamento em RT ou QT
Pacientes com doença cirurgica infecciosa
Conforme o avançar das infecção a serie jovem do sangue aumenta - desvio a esquerda
que indica que foram liberados na circulação.
Coagulograma
TAP (tempo de atividade de protrombina - principalmente fator VII)
KPTT (tempo de tromboplastina parcialmente ativada, uso de heparina), contagem de
plaquetas.
Tempo de sangramento e de coagulação e RNI (importantes para avaliar o indíce de
coagulação do paciente).
Indicações:
Sangramento ativo ou anormal (hematoma, sangramento na gengiva
Doença hepática e câncer (os fatores de coagulação são sintetizados no fígado, se tiver
alteração no fígado pode ser ruim)
Síndrome de má absorção (não absorve vit. K (doença de Crohn) – precursor dos fatores
de coagulação) - não absorve vitamina K, com dificuldade de sintetizar os fatores de
Avaliação do risco cirurgico pré operatório 2
coagulação
Cirurgias vasculares, neurológicas e oftalmológicas
Circulação extra-corpórea – transplante ou cirurgias cardíacas
Pacientes com hiperesplenismo
Uso de AAS (altera no tempo de sangramento) e anticoagulantes (alteram a via extrínseca e
intrínseca de coagulação, tem o RNI aumentado, precisa estar < 1,5)
KPTT - Tempo de tromboplastina
mede via intrínseca - heparina; extrínsecas - anticoagulantes naturais
controle da terapia anticoagulante pela heparina
RNI
Relação do tempo normal de protrombina do paciente e a média dos valores normais da
protrombina. Quanto maior for o RNI mais anticoagulado está o paciente.
Avalia a via extrínseca da coagulação
TEMPO DE PROTROMBINA TP
Determina a tendência de coagulação no sangue – via extrínseca
Mede mais especificamente o fator VII
Fatores vitamina K dependentes -> II, VII, IX e X
TIPAGEM SANGUÍNEA
Possibilidade >30% de perda da volemia - prever a necessidade de transfusão.
Transfusão de concentrado de hemáceas
HB entre 6 e 8g/dL e jovens - abaixo de 7 transfunde
HB em idosos, <10g/dL em idosos
abordar lesões próximos a grandes vasos
Glicemia
Hiperglicemia: aumenta a morbiletalidade → qualquer lesão tecidual aumenta a glicemia
– todo paciente tem hiperglicemia após cirurgia por agressão tecidual – a glicemia
aumenta com o tamanho da agressão
Cuidar com pacientes diabéticos
Indicações
Avaliação do risco cirurgico pré operatório 3
>40 anos
história familiar ou pregressa de DM
uso de corticoide ou diurético
Doença pancreática já conhecida
NPT - acesso venoso central, quando tem alguma obstrução ou por aporte nutricional
em que é admnistrado glicose junto a outros aminoácidos.
Cirurgia vascular ou revasc. do miocárdio
Eletrólitos
Uso de diuréticos ou corticóides - Não é pedido de rotina
nefropatias
hiperaldosteronismo secundário - retem liquido e altera equilibrio de eletrolitos e PA,
secundário a altreações de adrenal.
IC ou hepática
Enzimas hepáticas
Indicações
somente quando há história prévia de hepatopatia crônica ou aguda
TGO/AST e TGP/ALT
alocoolistas e tabagistas
TAP (aumentado em hepatopatas) /Albumina (ligada no fígado – bilirrubinas – é
produzida no fígado).
Fosfatase alcalina e GGT -> alterações enzimas canaliculares das vias biliares
ECG
Identificar IAM ou arritimias - a partir de 50/60 anos
Em pacientes que tenham histórico, diagnóstico ou sintomas.
doenças sistemicas como diabetes, HAS, dislipidemia
uso de anti hipertensivos (por aumento do intervalo QT) ou corticoides
angina estável, instável
pacente com historico de infarto - pacientes com doença coronária isquêmica.
Avaliação do risco cirurgico pré operatório 4
Baixa acurácia em pacientes sem fatores de risco
EXAME EM DOENÇA CARDIOVASCULAR
Se teve doença pregressa
troponina cardíaca - antes no local da cirurgia, 48h após cirurgia em paciente de alto
risco e cirurgia de grande porte
Manter Betabloqueadores de quem faz uso e se tem alguma doença, iniciar no pré-
operatório de pacientes com doença cardíaca isquêmica.
RX tórax
Submetidos à cirurgia torácica ou abdominal superior
Pacientes tabagistas pesados ou comorbidades
Pacientes com neoplasia maligna (para pesquisar metástases, principalmente no TG no
cólon)
Sinais de DPOC descompensada
Pacientes >65 anos que não fizeram um recente (no último ano)
se a cirurgia será pulmonar
OUTROS EXAMES - não rotina, só em caso de suspeita.
Teste de gravidez - em caso de suspeita, especialmente se tiver sintomas ou se a paciente
não tem certeza da possibilidade de gravidez ou não.
Exame de urina - parcial de urina e urocultura - não se faz de rotina, quando em cirurgia
vesical ou com necessidade de uso de sonda.
exame parasitológico de fezes - causa anemia
SITUAÇÕES ESPECÍFICAS NO PRÉ-OPERATÓRIO
Medicamentos em uso:
Suspender hipoglicemiante oral cerca de 24h antes da operação - por conta do
jejum pré-operatório
AAS - não suspender
AINE - 24 a 48h antes
Anticoagulantes - cumarínicos, clopidogrel 5-7 dias
Dabigatran (pradaxa) – inibidor direto da trombina 2-3 dias
Avaliação do risco cirurgico pré operatório 5
Inibidores diretos do fator Xa: rivaroxabana (xarelto): 24 horas e apizaban
(eliquis): 24-48h –
avaliar o clearance de creatinina
Cumarínicos, clopidogrel - suspender 5 – 7 dias (tempo de meia-vida maior)
heparina 6h antes
Manter anticonvulsivante
manter benzodiazepínico
Antipsicóticos e antidepressivos tricíclicos: manter
Se o paciente depende do anticoagulante = terapia de ponte, interna o paciente antes da
cirurgia, para coagulação e introduz a heparina retirando o remedio anterior, 24h antes
mais ou menos subsitui a terapia da heparina e faz a cirurgia.
Anticoagulante oral: suspender 5-7 dias antes
Se for heparina: 6h antes, heparina de baixo peso molecular: 12-24h antes
Reintroduz 24-48h após a cirurgia; TP >50% e RNI <1,5% - Podemos usar também
agonistas de protrombina - com isso se suprime a anticoagulação da via extrínseca
(vit K) e intrínseca (plasma)
Emergência, que nao podem esperar o tempo de anticoaagulação, faz se terapia de
reposição de vita K e plasma.
Suspender de acordo do clearende de creatinina
Hipertensos
Ideal que se opere com PA <140/90 / aceitável <180/110
Evitar ajuste de dose de antihipertensivo antes - pode levar ao infarto do paciente em
anestesia geral ou raqui que diminuem naturalmente a PA - (eles têm efeito longo de
absorção e durante a cirurgia a PA diminui mais ainda)
Manter anti-hipertensivo até o dia da cirurgia
Paciente com DM
definir o tipo da DM
ideal <180, acima de 200 há morbidade aumentada
Controle da glicemia de 4/4 horas
Avaliação do risco cirurgico pré operatório 6
Hipoglicemiantes orais: suspense na noite anterior (glibenclamida) ou 48h antes
(clorpropramida)
Metade da dose na manhã da cirurgia do NPH - (absorção lenta), metade da dose deve ser
tomada na manhã da cirurgia soro glicosado 5% 100ml/h (se eu der sem glicose, paciente
pode ficar hipoglicêmico)
Dosar glicada em todos os pacientes
PACIENTES COM IRC OU DIÁLISE
Cuidar com as doses dos medicamentos
Se 3 sessões de hemodiálise/semana = opera no dia seguinte da sessão
• Monitorar diurese e eletrólitos – avaliar função renal
• Diálise peritoneal = trocar para hemodiálise de acesso central
• Reajustar as doses de insuficiência renal crônica (paciente pode ter tempo de absorção
diminuído)
EM USO DE CORTICOIDES
Se uso de mais de 7,5mg de prednisona por semana = trocar por hidrocortisona (EV)
100mg durante a anestesia
Doença sistêmica , não pode parar de vez subitamente por lesão em adrenal,
gradualmente deve ser feito. Mas, nesse caso troca a VO por IV, por exemplo
hidrocortisona na anestesia 50mg.
Alteração na cicatrização - cuidar com a eventração
Tabagistas DPOC
Cessar tabagismo 4-6 semanas ou mais semanas antes da cirurgia - pois pode ser pior
devido produção de muco e estado inflamatório.
Fisioterapia respiratória pré-operatória → ver espirometria pra ter a noção da capacidade
pulmonar do paciente.
rx de torax, espirometria e RX de tórax.
Pacientes com hipertireoidismo
propil. ou metimazol associado a beta bloqueador
Iodo - 7 10 dias antes (lugol 5 a 10 gotas em 7-10 dias antes). somente nas cirurgias de
tireoide.
PACIENTES COM FEOCROMOCITOMA - TUMOR NAS CÉLULAS DAS
GLÂNDULAS SUPRARRENAIS – ENTEROCROMAFINS)
Avaliação do risco cirurgico pré operatório 7
Excesso de catecolaminas - hipertensos graves
Bloqueadores alfa-adrenérgicos = 3 4 semanas antespara controlar a PA
Durante cirurgias deve contar com nitrato (vasodilatador) em caso de aumento da PA
durante a cirurgia
B-bloqueadores
Pacientes desnutridos
Nutrição parenteral ou total ou enteral em cirurgia eletiva é preciso aporte nutricional.
Se o paciente está desnutrido e tem neoplasia, sem condições cirúrgicas por desnutrição,
fazemos nutrição parenteral 3 semanas antes (no máximo).
pneumopatia
Prepato psicológico - explicar sobre os riscos, o que pode acontecer, uso de cateteres,
sondas, UTI, sangue, familaires (fazer assinalar tempo de consentimento).
Avaliação pré-anestésica - de todos na sala cirurgica
PACIENTES OBESOS
Exame físico, ECG, oximetria e/ou polissonografia
Circunferência cervical > 43cm e Mallampati alto -> intubação complicada.
Uso perioperatório de CPAP -> pressão positiva contínua nas vias aéreas
DIAGNÓSTICO COVID 19
RT-PCR - menos comum agora que a pandemia passou
Padrão ouro
Testes sorológicos - reação cruzada ao H1N1
ESCALAS DE ESTRATIFICAÇÃO DE RISCO OPERATÓRIO
ESCALA ASA
Avaliação do risco cirurgico pré operatório 8
PCT de infarto recente aguardar até 3 meses para uma eletiva.
Avaliação do risco cirurgico pré operatório 9
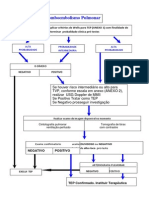
RISCO CARDIOVASCULAR EM RELAÇÃO AO ESTUDO CARDIOVASCULAR PÓS -
OPERATÓRIO
Classificação funcional - NYHA
CLASSIFICAÇÃO ACP
Classificações do risco (%) para doença arterial coronariana
Baixo risco (<3,0%) 0 ou 1 variável
Avaliação do risco cirurgico pré operatório 10
Risco intermediário (3,0 a 15%) > ou igual a 2 variáveis
Alto risco (>15%) > ou igual a 20 pontos
ÍNDICE DE RISCO CARDÍACO DE LEE
FATORES DE RISCO PARA COMPLICAÇÕES PULMONARES PÓS-OPERATÓRIAS
Idade acima de 60
DPOC
Tabagismo
ICC
ASA elevado
Cirurgia prolongada
COVID 19 - não mais comum após a pandemia
4 semanas -> paciente assintomático ou leves e não respiratórios
6 semanas -> sintomas respiratórios sem hospitalização
8 a 10 semanas -> sintomáticos, diabéticos, imunocomprometidos ou que tiveram
hospitalizados
12 semanas -> pacientes que foram admitidos em UTI devido ao Covid-19
CRITÉRIOS PARA ALTA HOSPITALAR
Avaliação do risco cirurgico pré operatório 11
Avaliação do risco cirurgico pré operatório 12
Você também pode gostar
- Cuidados Pré e Pós Operatórios - 19.08Documento5 páginasCuidados Pré e Pós Operatórios - 19.08Vanessa GilAinda não há avaliações
- Preparo Pré OperatórioDocumento5 páginasPreparo Pré OperatórioGrayce ChavesAinda não há avaliações
- Aula 01 - Cuidados Pré e Pós Operatórios + Anestesio - MaiaraDocumento28 páginasAula 01 - Cuidados Pré e Pós Operatórios + Anestesio - Maiarab6cz75f7nnAinda não há avaliações
- BAC 4 - Dra Talita - PRÉ OPERATÓRIODocumento4 páginasBAC 4 - Dra Talita - PRÉ OPERATÓRIOMikhael AndrausAinda não há avaliações
- Cuidados Perioperatórios CirurgiaDocumento57 páginasCuidados Perioperatórios CirurgiaGiovanna Escobar GhirardelliAinda não há avaliações
- Visita Pré-Anestésica: Avaliação Pré-OperatóriaDocumento19 páginasVisita Pré-Anestésica: Avaliação Pré-OperatóriaGustavo Abud PriedolsAinda não há avaliações
- Cap.10 Principios Pre OperatoriosDocumento3 páginasCap.10 Principios Pre OperatoriosMarcella CarvalhoAinda não há avaliações
- Resumo Hda VaricosaDocumento5 páginasResumo Hda VaricosaJoão Paulo SampaioAinda não há avaliações
- 1 - Avaliação Pré-AnestésicaDocumento7 páginas1 - Avaliação Pré-AnestésicaCrystal LabancaAinda não há avaliações
- Avaliação Pré Anestésica 2023.2Documento34 páginasAvaliação Pré Anestésica 2023.2Alexandre FreitasAinda não há avaliações
- Tipos de Cirurgia, Risco Cirurgico, ASA, Câncer de Ovário, Cisto PilonidalDocumento13 páginasTipos de Cirurgia, Risco Cirurgico, ASA, Câncer de Ovário, Cisto Pilonidalamandabarros0307Ainda não há avaliações
- HEMOTERAPIADocumento29 páginasHEMOTERAPIAEliane CoelhoAinda não há avaliações
- Hipertensão Acelerada MalignaDocumento4 páginasHipertensão Acelerada MalignaGistefanneAinda não há avaliações
- R3 - Avaliação Pré-Operatória e Cirurgia SeguraDocumento9 páginasR3 - Avaliação Pré-Operatória e Cirurgia SeguraPatrick MeloAinda não há avaliações
- Hemorragia DigestivaDocumento7 páginasHemorragia DigestivaGabriel RossiAinda não há avaliações
- DRC 2023 - 1Documento64 páginasDRC 2023 - 1ness zanielliAinda não há avaliações
- Síndromes Hipertensivas Na GestaçãoDocumento48 páginasSíndromes Hipertensivas Na GestaçãoFelipe RohamAinda não há avaliações
- Artigo Cintilografia Do MiocardioDocumento5 páginasArtigo Cintilografia Do MiocardioPhablo RafaelAinda não há avaliações
- Protocolo Admissão UTI 2016Documento4 páginasProtocolo Admissão UTI 2016SyrlenneCunhaAinda não há avaliações
- 6) Síndrome HepatorrenalDocumento4 páginas6) Síndrome HepatorrenalCarlos Alberto De Oliveira FilhoAinda não há avaliações
- Morbidade Pré-OperDocumento20 páginasMorbidade Pré-OperElianeAinda não há avaliações
- Resumo Clínica Cirúrgica md9 7.0 PDFDocumento167 páginasResumo Clínica Cirúrgica md9 7.0 PDFRoberta100% (1)
- TEP Agudo ESC 2019Documento23 páginasTEP Agudo ESC 2019Camila GuerraAinda não há avaliações
- Revisão CiDocumento100 páginasRevisão CimsxmusikAinda não há avaliações
- Protocolo HC PDFDocumento234 páginasProtocolo HC PDFmariana100% (1)
- Hemorragia Digestiva Alta Não Varicosa e BaixaDocumento2 páginasHemorragia Digestiva Alta Não Varicosa e Baixamikaeli.minattiAinda não há avaliações
- Cintilografia de Perfusão MiocárdicaDocumento8 páginasCintilografia de Perfusão MiocárdicaJhonata SantanaAinda não há avaliações
- 1 - Avaliação Pré-Operatória (Luciana)Documento4 páginas1 - Avaliação Pré-Operatória (Luciana)Carlos EduardoAinda não há avaliações
- Pré E Pós-Operatório de Cirurgia EletivaDocumento10 páginasPré E Pós-Operatório de Cirurgia EletivaAlan CasoteAinda não há avaliações
- Ano1 I.pre e Pos OperatorioDocumento34 páginasAno1 I.pre e Pos OperatorioGabriela Dantas Santa CruzAinda não há avaliações
- Avaliação Pre AnestesicaDocumento13 páginasAvaliação Pre Anestesicaliliduarte00Ainda não há avaliações
- Transfusão em Emergência PediátricaDocumento54 páginasTransfusão em Emergência PediátricaShirllane Rodrigues de Barros100% (1)
- Avaliação Pré OperatóriaDocumento23 páginasAvaliação Pré Operatóriapaulo654321Ainda não há avaliações
- 5.cirrose DescompensadaDocumento56 páginas5.cirrose DescompensadaNaiara Alves MarcondesAinda não há avaliações
- Anexo VII PROTOCOLOS E FLUXOGRAMAS DE CLÍNICA MÉDICA NA URGÊNCIA E EMERGÊNCIA PDFDocumento19 páginasAnexo VII PROTOCOLOS E FLUXOGRAMAS DE CLÍNICA MÉDICA NA URGÊNCIA E EMERGÊNCIA PDFOliveira JúniorAinda não há avaliações
- 03 Ascite No DE e PBE PDFDocumento49 páginas03 Ascite No DE e PBE PDFAlejandro Josue Zurita ChucaAinda não há avaliações
- Anestesiologia 2Documento49 páginasAnestesiologia 2ravike2038Ainda não há avaliações
- Tumores Gastrointestinais, Do Fígado, Vias Biliares, Pâncreas E PulmãoDocumento94 páginasTumores Gastrointestinais, Do Fígado, Vias Biliares, Pâncreas E PulmãoLuís PiresAinda não há avaliações
- Risco Cirurgico e Avaliação Pre-Operatoria - Luciano - PPSXDocumento28 páginasRisco Cirurgico e Avaliação Pre-Operatoria - Luciano - PPSXFelipe BönmannAinda não há avaliações
- Pediatria 2 EtDocumento8 páginasPediatria 2 EtVittor GuidoniAinda não há avaliações
- Insuficiencia HepáticaDocumento53 páginasInsuficiencia HepáticaJaqueline DiasAinda não há avaliações
- Protocolo Profilaxia de Lesao Renal Aguda Induzida Por ContrasteDocumento3 páginasProtocolo Profilaxia de Lesao Renal Aguda Induzida Por ContrasteLeonardo CorreiaAinda não há avaliações
- Sepse SRDocumento37 páginasSepse SRGiselda PachecoAinda não há avaliações
- Manual HemoterapiaDocumento8 páginasManual HemoterapiaAnaile Moreira da SilvaAinda não há avaliações
- Sangramento Gastrointestinal Inferior Agudo (LGIB)Documento22 páginasSangramento Gastrointestinal Inferior Agudo (LGIB)Ronaldo DuarteAinda não há avaliações
- Classificaã Ã o Do PacienteDocumento44 páginasClassificaã Ã o Do PacienteGiovanna FernandesAinda não há avaliações
- Estudo de Caso CirroseDocumento13 páginasEstudo de Caso CirroseGabriela RibeiroAinda não há avaliações
- Anotações Das Aulas de Ti 2018Documento54 páginasAnotações Das Aulas de Ti 2018Aline MostaroAinda não há avaliações
- Coartacao AortaDocumento81 páginasCoartacao AortaPedro PachecoAinda não há avaliações
- Cardiopatia CarcinoideDocumento5 páginasCardiopatia CarcinoidePauloCostaAinda não há avaliações
- Cirrose H..Documento49 páginasCirrose H..qhrn48psvwAinda não há avaliações
- TromboEmbolismo PulmonarDocumento6 páginasTromboEmbolismo PulmonarmarkeysAinda não há avaliações
- HemoterapiaDocumento64 páginasHemoterapiaRhaylanna Silva BritoAinda não há avaliações
- CirurgiaDocumento3 páginasCirurgiaKaren OliveiraAinda não há avaliações
- Gab2019 2019MEDCIR06 1Documento18 páginasGab2019 2019MEDCIR06 1arielle.mfcAinda não há avaliações
- Revisão de HematologiaDocumento7 páginasRevisão de HematologiaGuilherme TelesAinda não há avaliações
- Aula 7 Trombose Venosa ProfundaDocumento22 páginasAula 7 Trombose Venosa ProfundaElena DuarteAinda não há avaliações
- Uso Racional Dos HemocomponentesDocumento28 páginasUso Racional Dos HemocomponentesNayana Cambraia Viana OliveiraAinda não há avaliações
- 432 Digestiva Parede-Abdominal Protocolo Clinico e de Regulacao Do Acesso para Hernia InguinalDocumento6 páginas432 Digestiva Parede-Abdominal Protocolo Clinico e de Regulacao Do Acesso para Hernia InguinalElisa FranaAinda não há avaliações
- os DISTÚRBIOS NEUROLÓGICOSNo Everandos DISTÚRBIOS NEUROLÓGICOSAinda não há avaliações
- Fissura AnalDocumento5 páginasFissura AnalAna BeatrizAinda não há avaliações
- Doença DiverticularDocumento4 páginasDoença DiverticularAna BeatrizAinda não há avaliações
- Incontinência FecalDocumento3 páginasIncontinência FecalAna BeatrizAinda não há avaliações
- Doença Inflamatória IntestinalDocumento6 páginasDoença Inflamatória IntestinalAna BeatrizAinda não há avaliações
- Constipação IntestinalDocumento4 páginasConstipação IntestinalAna BeatrizAinda não há avaliações
- Doença HemorroidáriaDocumento3 páginasDoença HemorroidáriaAna BeatrizAinda não há avaliações
- Injúria RenalDocumento28 páginasInjúria RenalAna BeatrizAinda não há avaliações
- Distúrbios Do PotássioDocumento30 páginasDistúrbios Do PotássioAna BeatrizAinda não há avaliações
- Doença Orificial e Outras PatologiasDocumento3 páginasDoença Orificial e Outras PatologiasAna BeatrizAinda não há avaliações
- Equilíbrio Sódio e ÁguaDocumento36 páginasEquilíbrio Sódio e ÁguaAna BeatrizAinda não há avaliações
- Atendimento Inicial Do PolitraumaDocumento9 páginasAtendimento Inicial Do PolitraumaAna BeatrizAinda não há avaliações
- Fármacos Sedativos-HipnóticosDocumento12 páginasFármacos Sedativos-HipnóticosAna BeatrizAinda não há avaliações
- Pneumonia PACDocumento9 páginasPneumonia PACAna BeatrizAinda não há avaliações
- Doença Renal CrônicaDocumento31 páginasDoença Renal CrônicaAna BeatrizAinda não há avaliações
- AortopatiasDocumento17 páginasAortopatiasAna BeatrizAinda não há avaliações
- DPOCDocumento14 páginasDPOCAna BeatrizAinda não há avaliações
- ASMADocumento9 páginasASMAAna BeatrizAinda não há avaliações
- TABAGISMODocumento5 páginasTABAGISMOAna BeatrizAinda não há avaliações
- Nódulo Pulmonar SolitárioDocumento3 páginasNódulo Pulmonar SolitárioAna BeatrizAinda não há avaliações
- Derrame PleuralDocumento5 páginasDerrame PleuralAna BeatrizAinda não há avaliações
- Estenose Valvar MitralDocumento3 páginasEstenose Valvar MitralAna BeatrizAinda não há avaliações
- DislipidemiasDocumento8 páginasDislipidemiasAna BeatrizAinda não há avaliações
- Doença Coronariana AgudaDocumento5 páginasDoença Coronariana AgudaAna BeatrizAinda não há avaliações
- Insuficincia Valvar MitralDocumento5 páginasInsuficincia Valvar MitralAna BeatrizAinda não há avaliações
- Artigo GinecomastiaDocumento6 páginasArtigo GinecomastiaAna BeatrizAinda não há avaliações
- Resumo Farmacologia ClinicaDocumento31 páginasResumo Farmacologia ClinicaAna BeatrizAinda não há avaliações
- Ficha de Treino ABC para HipertrofiaDocumento2 páginasFicha de Treino ABC para HipertrofiaLeandroAinda não há avaliações
- Termo de Responsabilidade Anvisa Papel Timbrado AssinadoDocumento1 páginaTermo de Responsabilidade Anvisa Papel Timbrado Assinadoadriam38Ainda não há avaliações
- Intoxicação Por Uvas em CãesDocumento10 páginasIntoxicação Por Uvas em CãesGiulliana CantisaniAinda não há avaliações
- Wa0009Documento2 páginasWa0009financeiro dafazendaAinda não há avaliações
- EDITAL MONITORIA REGULAR CM UFRJ MACAE 2023 (FINAL) DocxDocumento17 páginasEDITAL MONITORIA REGULAR CM UFRJ MACAE 2023 (FINAL) DocxIzabella OliveiraAinda não há avaliações
- Curso Óleos Essenciais PPT - TópicosDocumento35 páginasCurso Óleos Essenciais PPT - TópicosElizabeth Medeiros OliveiraAinda não há avaliações
- Urinoterapia Métodos de TratamentoDocumento5 páginasUrinoterapia Métodos de TratamentoPedro Igor De SouzaAinda não há avaliações
- Neopet BulaDocumento4 páginasNeopet BulaLiliane Lopes100% (1)
- 12-Talas Pos CirurgicasDocumento34 páginas12-Talas Pos CirurgicasMaísa BianchiniAinda não há avaliações
- Gabarito PET Vol.4 Ciências 6º AnoDocumento29 páginasGabarito PET Vol.4 Ciências 6º Anomarlei ferreira100% (2)
- Anvisa RDC - 471 - 2021Documento7 páginasAnvisa RDC - 471 - 2021thayscgAinda não há avaliações
- Historico Unip Jonas DireitoDocumento1 páginaHistorico Unip Jonas DireitoLeonardo BonneterreAinda não há avaliações
- CBS Solução FisiológicaDocumento2 páginasCBS Solução Fisiológicacelim_vaz100% (1)
- Principais Passos para Elaborar Corretamente o PGRSSDocumento3 páginasPrincipais Passos para Elaborar Corretamente o PGRSSlaraongaro@yahoo.com.brAinda não há avaliações
- República Federativa Do Brasil Ministério Da Saúde Agência Nacional de Vigilância SanitáriaDocumento1 páginaRepública Federativa Do Brasil Ministério Da Saúde Agência Nacional de Vigilância SanitáriaDaniMarthinsAinda não há avaliações
- CNI - Ebook - Questionário Pré-Consulta PDFDocumento27 páginasCNI - Ebook - Questionário Pré-Consulta PDFJessica Marcolin50% (2)
- Golpes y Movilidad en Los Dientes - Consolaro2021Documento8 páginasGolpes y Movilidad en Los Dientes - Consolaro2021Alberto Rafael Ríos QuimperAinda não há avaliações
- Tosse Na Gravidez Qual Xarope Expectorante PodeDocumento1 páginaTosse Na Gravidez Qual Xarope Expectorante PodeDeyvson SantosAinda não há avaliações
- SEI UFPel Fisiologia IDocumento4 páginasSEI UFPel Fisiologia ILuíza AltenberndAinda não há avaliações
- Transtorno NeurocognitivoDocumento8 páginasTranstorno NeurocognitivoAmanda Barbosa da Costa100% (1)
- Apostila Sobre TEADocumento20 páginasApostila Sobre TEAIsolde KozowskiAinda não há avaliações
- Ebook Neuromarketing PDFDocumento53 páginasEbook Neuromarketing PDFDiogo SilvaAinda não há avaliações
- Hipo e HiperglicemiaDocumento12 páginasHipo e HiperglicemiaItamony PadilhaAinda não há avaliações
- Qualidade Da Carne Suina e Fatores Que InfluenciamDocumento12 páginasQualidade Da Carne Suina e Fatores Que InfluenciamThauanne RomeraAinda não há avaliações
- Baralho Do TDAHDocumento24 páginasBaralho Do TDAHSara Monteiro100% (24)
- A Casa Da Beleza - Melba EscobarDocumento191 páginasA Casa Da Beleza - Melba EscobarmarianamcastaginAinda não há avaliações
- Edital Concurso Prefeitura de Itapema SC 2020Documento26 páginasEdital Concurso Prefeitura de Itapema SC 2020Bruno BarbosaAinda não há avaliações
- FICHA ANAMENSE Qualidade de Vida ETEC.Documento2 páginasFICHA ANAMENSE Qualidade de Vida ETEC.Ana ManoelAinda não há avaliações
- Conhecendo UnbDocumento7 páginasConhecendo UnbNathalia FijiAinda não há avaliações
- Plano Aula TCDocumento4 páginasPlano Aula TCOdilon MelloAinda não há avaliações