Escolar Documentos
Profissional Documentos
Cultura Documentos
C2M3T8 - Anafilaxia (TRG)
Enviado por
Thaís0 notas0% acharam este documento útil (0 voto)
3 visualizações3 páginasDireitos autorais
© © All Rights Reserved
Formatos disponíveis
PDF, TXT ou leia online no Scribd
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
0 notas0% acharam este documento útil (0 voto)
3 visualizações3 páginasC2M3T8 - Anafilaxia (TRG)
Enviado por
ThaísDireitos autorais:
© All Rights Reserved
Formatos disponíveis
Baixe no formato PDF, TXT ou leia online no Scribd
Você está na página 1de 3
C2M3T8: Anafilaxia (TRG)
📚 REFERÊNCIAS: aula Dra. Morgana.
O QUE É? Dx sindrômico que consiste em manifestações clínicas sistêmicas,
potencialmente graves, causadas por reações imunomediadas pela IgE, após
exposição a um antígeno em um indivíduo previamente sensibilizado.
EPIDEMIOLOGIA: Existem poucos dados epidemiológicos disponíveis sobre a
anafilaxia no Brasil
• Nos países industrializados, a prevalência de 0,05- 2% • Mortalidade nos EUA:
Ações dos mediadores inflamatórios:
1.000-15.000 mortes/ano • Tx recorrência: 40-60% p/ picada de inseto; 20-40% p/
contraste; 10-20% p/ penicilina • Quem já teve uma reação anafilática: ↑ risco de
• TGI: ↑ secreção líquido; ↑ peristalse; Tentativa expulsar conteúdo GI ⇒ Vômito e
diarreia
futuras reações
• Vias aéreas: ↓ diâmetro (constrição); ↑ secreção muco; Tentativa expulsar
ETIOLOGIA: conteúdo das
• Insetos: Abelha; Vespa; Formiga; Drogas*: AINEs; ATBs (beta-lactâmicos, vias aéreas ⇒ Expectoração e tosse
vancomicina, bactrim); AAS; Alimentos*: Ovo; Amendoim; Nozes; Frutos do mar • Vasos sanguíneos: ↑ fluxo sanguíneo; ↑ permeabilidade vascular; Edema;
• Outros: Látex; Exercícios (é o mais raro); Exposição à imunoterápicos; Idiopático; Inflamação
Causa não identificada (37% dos casos)
Ações da histamina: É um dos mediadores inflamatórios mais importante
FISIOPATO: • Ação em receptores H1: Vasoconstrição e broncoconstrição ⇒
Prurido; Rinorreia;
• Interação entre um Ag estranho e Acs IgE específicos encontrados em Taquicardia; Broncoespasmo
mastócitos tissulares e basófilos do sangue periférico. Na 1ª exposição não temos • Ação em receptores H2: Vasodilatação e ↑ permeabilidade: Rubor e Hipotensão
manifestações clínicas!!
Outras possíveis reações: Citotoxicidade (Reações de transfusões sanguíneas);
Complexo imunes (Complexo de gamaglobulina administrado por via IM ou EV)
• Sensibilização: Indivíduo é picado por uma abelha e tem o 1º contato com Ag ⇒
💡 - Os níveis de histamina estão relacionados com a gravidade e
persistência das manifestações cardiopulmonares
Produz Acs específicos contra esse Ag (reação hipersensibilidade tipo 1). Esses - A permeabilidade vascular durante a anafilaxia pode resultar em uma
Acs ficam na membrana basal dos mastócitos. Nesse 1º contato, só tem produção transferência de 50% do fluido intravascular para o extravascular em
de Acs, nada além!! cerca de 10 minutos.
• Segunda exposição: Indivíduo foi picado novamente ⇒ Entra Ag no organismo ⇒
Encontra com o IgE do mastócito ⇒ Mastócito degranula e libre mediadores QUADRO CLÍNICO: Os sintomas começam em 5-60 minutos após a exposição
inflamatórios ⇒Gera sinais e sintomas da anafilaxia (mediadores agem no ao agente etiológico. Há 2 possibilidades de evolução:
organismo de forma sistêmica) • Curso unifásico: Resolução completa dos sintomas em horas de tto
• Curso bifásico (20% casos): Os sintomas voltam depois de 8-12h do ataque
inicial
Prática: Tratar TODOS como se fosse ter curso bifásico!!
• Manifestações cutâneas: Placas eritematosas, pruriginosas, edemaciadas
C2M3T8: Anafilaxia (TRG) 1 C2M3T8: Anafilaxia (TRG) 2
• Manifestações respiratórias: Pode acometer via aérea superior e inferior; Sintomas • CAUSAS COMUNS: urticária generalizada, angioedema, exacerbação asma,
de rinite: Prurido, espirros, coriza e congestão nasal. Sintomas de vias inferiores: síncope vasovagal, ataque pânico, aspiração corpo estranho, IAM, TEP, convulsões,
Dispneia, opressão AVC
torácica, tosse, sibilo. Edema de glote: Quadro muito grave, considerado • CHOQUE: distributivo (sepse, neurogênico), hipovolêmico, cardiogênico, obstrutivo
emergência, podendo causar óbito • PRODUÇÃO HISTAMINA ENDÓGENA EXCESSIVA: sd ativação mastocitária,
• Manifestações GIs: Náusea, Vômito, Dor abdominal, Diarreia, Disfagia mastocitose, leucemia basofílica, cisto hidático
• Manifestações CVs: Vertigem; Síncope; Dor torácica; Palpitação; Arritmias; • SDS ERITEMATOSAS (flushing): perimenopausa, sd carcinoide, epilepsia
Hipotensão; PCR autonômica, carcinoma medular de tireoide
• Manifestações oculares: Coceira periorbital; Eritema; Edema; Lacrimejamento; • DÇAS NÃO ORGÂNICAS: disfunção cordas vocais, hiperventilação e episódio
Eritema conjuntival psicossomáticos
• Manifestações neurológicas: Ansiedade; Apreensão; Sensação de morte iminente; TRATAMENTO:
Convulsões; Dor de cabeça; Confusão mental a) Reconhecer que é anafilaxia
DIAGNÓSTICO: exclusivamente clínico (situação de emergência)!!! b) Remover agente causal, se ainda tiver exposto (maioria não tem reversão!!)
• Critério dx 1: Dça início agudo (minutos/horas), envolvendo pele, mucosa ou c) Iniciar imediatamente adrenalina IM, no vasto lateral da coxa ⇒ Não atrasar
ambos e pelo menos um dos seguintes (comprometimento sistêmico): início adrenalina, pois é ela que vai salvar o pcte!!
a) Comprometimento respiratório d) Fornece oxigênio suplementar a 100%, se hipoxêmico
b) ↓ PA ou sintomas associados a disfunção orgânica (hipotonia, síncope) e) Pegar 2 acessos venosos calibrosos e fazer ressuscitação hemodinâmica com
• Critério dx 2: Pelo menos 2 sintomas que ocorram rapidamente (minutos/horas) cristaloides, se necessário (hipotensão)
após a exposição a um provável alérgeno para esse paciente (não obrigatoriamente f) Manter pacientes sob monitorização
precisa comprometer pele): Adrenalina via IM: Nos pctes que usam beta-bloq (atenolol, metoprolol), a resposta
a) Envolvimento de pele e mucosas à adrenalina pode não ser tão efetiva. Nesses casos, usa-se glucagon (via IM ou
b) Comprometimento respiratório SC)
c) Sintomas GIs persistentes • Glucagon tem efeito inotrópico e cronotrópico (+) e efeitos vasculares que não
d) ↓ PA e sintomas associadas a disfunção orgânica dependem
• Critério dx 3: ↓ PA (min/hrs) depois da exposição a um alérgeno conhecido p/ de receptor beta • Tb induz ↑ catecolamina • RAM: N&V; Hiperglicemia transitória
esse pcte:
a) PAS <90mmHg OU b) ↓ >30% da PAS de base do paciente
💡 - Adrenalina atua nos receptores: Alfa-1: vasoconstrição; Alfa-2: ↓
💡 Se preencher qualquer 1 dos 3 critérios, fecha dx anafilaxia.
insulina e nora; Beta-1: ↑ ino e cronotropismo; Beta-2: broncodilatação e
glicogenólise⇒ TUDO na tentativa de reverter o quadro anafilático
- Sempre devemos considerar GLUCAGON nos casos irresponsivos.
Apesar de dx ser clínico ⇒ Exames complementares ⇒ quadros muito duvidosos:
• Emergência: Dosagem de triptase; Dosagem de histamina Tto das demais manifestações:
• Ambulatorial: Teste cutâneo direto; Ensaios in vitro p/ IgE específico; Teste • Anti-histamínicos ⇒ Para sintomas cutâneos. Manter por até 5 dias
provocação direto • Inalação de beta 2-agonitas ⇒ Para broncoespasmo
DX DIFERENCIAL: • Corticoide ⇒ Para evitar resposta bifásica (início ação mais tardio, de 4-6h).
Manter por até 5 dias.
C2M3T8: Anafilaxia (TRG) 3 C2M3T8: Anafilaxia (TRG) 4
PREVENÇÃO:
Os pctes devem ser educados para reconhecer os sintomas de recorrência e para o
uso correto de adrenalina por caneta autoinjetora (Epipen). É recomendado que
esses pacientes portem cartões avisando sobre a condição e fatores alérgenos
conhecidos.
CASO CLÍNICO: AJP, 63 anos, hipertenso em uso losartana, clortalidona e
atenolol. Refere há 40min, após ter sido picado por abelha, quadro de prurido
generalizado, falta ar e sibilância. EF: PA=70x40, FC=120, FR=27. SpO2=90.
Sudoreico. AR: MV+ com sibilos expiratórios. ↓ TEC. Sem outras alterações.
R= Pcte com história clínica positiva para anafilaxia (exposição para antígeno e
início rápido do quadro). Tem manifestações circulatórias, sintomas cutâneos e
respiratórios ⇒ Atende aos critérios e fecha dx de anafilaxia. Dx sindrômico:
Anafilaxia. Dx topográfico: Sistema imunológico. Dx etiológico: Anafilaxia
secundária a picada de abelha.
Condutas: Reconhecer a anafilaxia; Adrenalina IM (Se não responder devido ao
uso de atenolo, p ex ⇒ Glucagon); O2 suplementar (pois SatO2 baixa); Acesso
calibroso para ressuscitação volêmica (pois hipotensão); Monitorizar (sempre
necessário); Outros medicamentos: anti-histamínicos (coceira), beta 2-agonitas
(inalação, pois tinha sibilância), corticoide (controverso, segundo alguns autores);
Orientar prevenção (ideal seria andar com cartãozinho e caneta autoinjetável de
adrenalina).
C2M3T8: Anafilaxia (TRG) 5
Você também pode gostar
- Questionário PsicossomáticaDocumento23 páginasQuestionário PsicossomáticaAmanda Castro100% (1)
- Pneumonia Resumo XDocumento12 páginasPneumonia Resumo XDamyris MattosAinda não há avaliações
- Bursite SubacromialDocumento11 páginasBursite SubacromialKleber MaffeiAinda não há avaliações
- Mesoterapia - Material ExtraDocumento50 páginasMesoterapia - Material ExtraLívia Borgneth100% (1)
- Apostila Noções de Patologia - Tecnicos em EnfermagemDocumento37 páginasApostila Noções de Patologia - Tecnicos em EnfermagemClaudio Luis Venturini67% (3)
- 3.-Protocolo Assistencia Nutricional Do Adulto em Terapia Intensiva Versao Final PDFDocumento31 páginas3.-Protocolo Assistencia Nutricional Do Adulto em Terapia Intensiva Versao Final PDFArmenia CarvalhoAinda não há avaliações
- DX POR IMAGEM ABDOME ThaísDocumento40 páginasDX POR IMAGEM ABDOME ThaísThaís100% (1)
- Laser Tera PiaDocumento110 páginasLaser Tera Piadentistasleao100% (1)
- Osteoartrite, Artropatias e Espondiloartropatias TRG 5ºpDocumento42 páginasOsteoartrite, Artropatias e Espondiloartropatias TRG 5ºpThaísAinda não há avaliações
- Aula 06 - CeluliteDocumento10 páginasAula 06 - CelulitePaulo Edson FernandesAinda não há avaliações
- Resumo - AnafilaxiaDocumento1 páginaResumo - AnafilaxiaAna Clara MoreiraAinda não há avaliações
- Urticária e Anafilaxia Clínica - AULA APMpptDocumento56 páginasUrticária e Anafilaxia Clínica - AULA APMpptGéssica MagalhãesAinda não há avaliações
- Apiterapia No Tratamento de PatologiasDocumento9 páginasApiterapia No Tratamento de PatologiasMarcelo Oliveira100% (1)
- Convulsões em PediatriaDocumento46 páginasConvulsões em PediatriaFernando AquinoAinda não há avaliações
- Abordagem Ao Doente em AnafilaxiaDocumento46 páginasAbordagem Ao Doente em AnafilaxiaRui Fonte100% (1)
- Apostila Cancer Atualizada 2020Documento39 páginasApostila Cancer Atualizada 2020Tícia RanessaAinda não há avaliações
- Aula 2 - AnafilaxiaDocumento2 páginasAula 2 - AnafilaxiaLANNA DO CARMO CARVALHO100% (1)
- Apostila - Parte Olívia FernandesDocumento91 páginasApostila - Parte Olívia Fernandespereirasi100% (2)
- Processo de CicatrizaçãoDocumento36 páginasProcesso de CicatrizaçãoKris Fisio Educadora FísicaAinda não há avaliações
- AnafilaxiaDocumento3 páginasAnafilaxiabarbara.c.rodriguesAinda não há avaliações
- Folder Aromaterapia Digital 2021Documento8 páginasFolder Aromaterapia Digital 2021Cinthia RodriguesAinda não há avaliações
- Dor TorácicaDocumento14 páginasDor TorácicaJosé Matulaitis100% (1)
- Clínica de Pequenos TudoDocumento55 páginasClínica de Pequenos Tudorafinha12317Ainda não há avaliações
- Aula Acidente Com Animais PeçonhentosDocumento61 páginasAula Acidente Com Animais PeçonhentosNatasha XavierAinda não há avaliações
- Asma e Rinite e Anafilaxia M5 2022Documento53 páginasAsma e Rinite e Anafilaxia M5 2022Michelle Dal PizzolAinda não há avaliações
- COLAGENASESDocumento10 páginasCOLAGENASESEmili DanielAinda não há avaliações
- Mapas - Plantonistas - GRATIS VeterinárioDocumento5 páginasMapas - Plantonistas - GRATIS VeterinárioandressasouzamatiasAinda não há avaliações
- Aula 3 - Abordagem Da AnemiaDocumento9 páginasAula 3 - Abordagem Da AnemiaLuana Maria CeolinAinda não há avaliações
- LeptospiroseDocumento2 páginasLeptospiroseMatheus MatheusAinda não há avaliações
- Manejo Do Paciente Politraumatizado: Aprimorando: MV. Maxuel Ferreira - A2 Orientadora: Dra. Débora SchafferDocumento44 páginasManejo Do Paciente Politraumatizado: Aprimorando: MV. Maxuel Ferreira - A2 Orientadora: Dra. Débora SchafferMaxuel FerreiraAinda não há avaliações
- PriapismoDocumento28 páginasPriapismoAntonio Fernandes NetoAinda não há avaliações
- Atopias Wilma VivianeDocumento3 páginasAtopias Wilma VivianeDaniel LimaAinda não há avaliações
- Conteúdo de ChoquesDocumento42 páginasConteúdo de Choquesmiily gonzagaAinda não há avaliações
- Acidentes Com Animais Peçonhentos e Emergencias PsiquiátricasDocumento13 páginasAcidentes Com Animais Peçonhentos e Emergencias Psiquiátricaslucasmacedo392Ainda não há avaliações
- AnafilaxiaDocumento8 páginasAnafilaxiagisele riosAinda não há avaliações
- APENDICITEDocumento4 páginasAPENDICITEIsabella ChavesAinda não há avaliações
- Convulsões e EpilepsiaDocumento42 páginasConvulsões e Epilepsialemossoares963100% (1)
- Infecções Do Trato RespiratórioDocumento6 páginasInfecções Do Trato RespiratórioPAULO VINICIUS DOS SANTOS CHAGASAinda não há avaliações
- Sindromes Dos Compartimentos RenaisDocumento4 páginasSindromes Dos Compartimentos RenaisAriel VelascoAinda não há avaliações
- Aula Abordagem Inicial Do Paciente em ChoqueDocumento49 páginasAula Abordagem Inicial Do Paciente em ChoqueDouglas KlugAinda não há avaliações
- Doenças Imunomediadas em Cães e GatosDocumento16 páginasDoenças Imunomediadas em Cães e GatosanaAinda não há avaliações
- ANAFILAXIADocumento7 páginasANAFILAXIAMarcosmarf27Ainda não há avaliações
- Febre ReumaticaDocumento14 páginasFebre ReumaticaAmabile Nicole Moro ConcheAinda não há avaliações
- Abordagem Inicial Ao Paciente Intoxicado CIATox-ES 2021Documento47 páginasAbordagem Inicial Ao Paciente Intoxicado CIATox-ES 2021Ed SantomaAinda não há avaliações
- Chohn e RetocoliteDocumento3 páginasChohn e RetocoliteMatheus AraujoAinda não há avaliações
- Animais PeçonhentosDocumento84 páginasAnimais PeçonhentosdanielydacruzrbarrosAinda não há avaliações
- 2-Pneumonia Da ComunidadeDocumento3 páginas2-Pneumonia Da ComunidadeLucas QueirozAinda não há avaliações
- CAPACITAÇÃO CETAM Convulsão e HemorragiaDocumento33 páginasCAPACITAÇÃO CETAM Convulsão e HemorragiaJessica LestrangeAinda não há avaliações
- Intoxicações Exógenas PDFDocumento40 páginasIntoxicações Exógenas PDFIuny BetyarAinda não há avaliações
- MENINGITEDocumento6 páginasMENINGITEVanessa BernardesAinda não há avaliações
- Ebook Anafilaxia VPformacaoDocumento16 páginasEbook Anafilaxia VPformacaocarlaaymedown martinsAinda não há avaliações
- Doenças Da FaringeDocumento4 páginasDoenças Da FaringeDandara DiasAinda não há avaliações
- Aula 3 A Magia Do HemogramaDocumento46 páginasAula 3 A Magia Do HemogramaMayara BrandãoAinda não há avaliações
- Esclerodermia - BPM VDocumento34 páginasEsclerodermia - BPM VLorenzo BritoAinda não há avaliações
- Aula 2 - ComaDocumento10 páginasAula 2 - ComaFran MarkoskiAinda não há avaliações
- Aula Crise AsmaticaDocumento29 páginasAula Crise Asmaticahugo benedito hugoAinda não há avaliações
- Medicina - Pneumologia - Alergias, Anafilaxia e Mastociose Sistã©mica - CorrigidoDocumento8 páginasMedicina - Pneumologia - Alergias, Anafilaxia e Mastociose Sistã©mica - CorrigidoCarolina Reis PenedoAinda não há avaliações
- Resumo - Escorpionismo e Araneísmo - Luiza AmaralDocumento10 páginasResumo - Escorpionismo e Araneísmo - Luiza AmaralAna Clara MoreiraAinda não há avaliações
- Colite IsquémicaDocumento22 páginasColite IsquémicaRita Gameiro100% (1)
- Interpretação de Resultados Laboratoriais em Cães e GatosDocumento11 páginasInterpretação de Resultados Laboratoriais em Cães e GatosCamila Andressa Bieging Buogo100% (1)
- Apostila+de+emerge Ncias+me Dicas+Documento27 páginasApostila+de+emerge Ncias+me Dicas+Valentino CoelhoAinda não há avaliações
- Renata Brito 6° Período Insuficiência Adrenal Primária e SecundáriaDocumento4 páginasRenata Brito 6° Período Insuficiência Adrenal Primária e SecundáriaRenata BritoAinda não há avaliações
- Cirrose e Suas Principais ComplicaçõesDocumento27 páginasCirrose e Suas Principais Complicaçõesrodrigomf101Ainda não há avaliações
- Micoses SistêmicasDocumento39 páginasMicoses SistêmicasMaria Vitoria Moreira DantasAinda não há avaliações
- 4 - Cinomose - 06 SlidesDocumento5 páginas4 - Cinomose - 06 Slidesdayane munizAinda não há avaliações
- Fármacos Usados em ImunopatologiaDocumento46 páginasFármacos Usados em ImunopatologiaFernando Andrade Amorim100% (1)
- Aula Teórica - Emergências Respiratórias.Documento4 páginasAula Teórica - Emergências Respiratórias.Ana CabralAinda não há avaliações
- Meningites - AdultoDocumento16 páginasMeningites - AdultoTHAMIRES DE OLIVEIRA DUARTE SIMOESAinda não há avaliações
- Tabela TuberculoseDocumento3 páginasTabela TuberculoseCaroline AraujoAinda não há avaliações
- Módulo 08 - Slides - ABORDAGEM+SINDRO - MICADocumento116 páginasMódulo 08 - Slides - ABORDAGEM+SINDRO - MICAGuilherme Campos Leite0% (1)
- Anemia Hemolítica AutoimuneDocumento15 páginasAnemia Hemolítica AutoimuneGiselle SampaioAinda não há avaliações
- Materia Emergencia PDFDocumento1 páginaMateria Emergencia PDFMarco Aurélio Joslin AugustoAinda não há avaliações
- ASMA JéssicaDocumento5 páginasASMA JéssicaAna Kárita Santos GratãoAinda não há avaliações
- Slide Resumo - ANTI-INFLAMATORIOS 2022Documento27 páginasSlide Resumo - ANTI-INFLAMATORIOS 2022Breno PereiraAinda não há avaliações
- EsplenectomiaDocumento66 páginasEsplenectomiaAneliseOliveira100% (1)
- Estudo Individual IMAGEM 5ºPDocumento139 páginasEstudo Individual IMAGEM 5ºPThaísAinda não há avaliações
- C1M3T8 - Vertigem (TRG)Documento9 páginasC1M3T8 - Vertigem (TRG)ThaísAinda não há avaliações
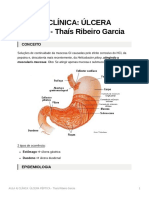
- AULA 4) CLNICA LCERA PPTICA - Thas Ribeiro GarciaDocumento6 páginasAULA 4) CLNICA LCERA PPTICA - Thas Ribeiro GarciaThaísAinda não há avaliações
- Aula 10) Clnica Cirrose Heptica - Thas Ribeiro GarciaDocumento15 páginasAula 10) Clnica Cirrose Heptica - Thas Ribeiro GarciaThaísAinda não há avaliações
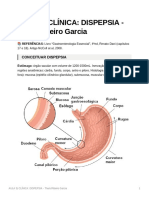
- AULA 5) CLNICA DISPEPSIA - Thas Ribeiro GarciaDocumento6 páginasAULA 5) CLNICA DISPEPSIA - Thas Ribeiro GarciaThaísAinda não há avaliações
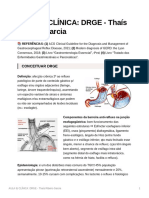
- Aula 6) Clnica Drge - Thas Ribeiro GarciaDocumento14 páginasAula 6) Clnica Drge - Thas Ribeiro GarciaThaísAinda não há avaliações
- AULA 7) CLNICA DII - Thas Ribeiro GarciaDocumento5 páginasAULA 7) CLNICA DII - Thas Ribeiro GarciaThaísAinda não há avaliações
- AULA 11) CLNICA PANCREATITES - Thas Ribeiro GarciaDocumento6 páginasAULA 11) CLNICA PANCREATITES - Thas Ribeiro GarciaThaísAinda não há avaliações
- AULA 3) FARMACO LAXANTES - Thas Ribeiro GarciaDocumento9 páginasAULA 3) FARMACO LAXANTES - Thas Ribeiro GarciaThaísAinda não há avaliações
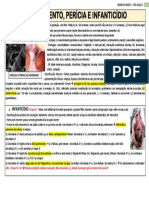
- Tabela 4 M3 1VA - Abortamento, Perícia e InfanticídioDocumento1 páginaTabela 4 M3 1VA - Abortamento, Perícia e InfanticídioThaísAinda não há avaliações
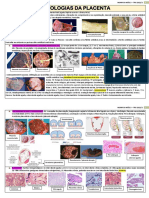
- Tabela 7 M3 1VA - Patologias PlacentaDocumento3 páginasTabela 7 M3 1VA - Patologias PlacentaThaísAinda não há avaliações
- Tabela 6 M3 1VA - Anticoncepção FarmacológicaDocumento1 páginaTabela 6 M3 1VA - Anticoncepção FarmacológicaThaísAinda não há avaliações
- Tabela 5 M3 1VA - Investigação Forense Pater e MaterDocumento1 páginaTabela 5 M3 1VA - Investigação Forense Pater e MaterThaísAinda não há avaliações
- Tabela 3 M3 1VA - Sexologia ForenseDocumento1 páginaTabela 3 M3 1VA - Sexologia ForenseThaísAinda não há avaliações
- Tabela 1 M3 1VA - Patologias Vulva, Vagina e Corpo UterinoDocumento5 páginasTabela 1 M3 1VA - Patologias Vulva, Vagina e Corpo UterinoThaísAinda não há avaliações
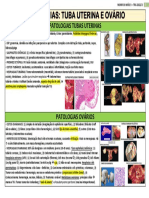
- Tabela 2 M3 1VA - Patologias Tuba Uterina e OvarioDocumento1 páginaTabela 2 M3 1VA - Patologias Tuba Uterina e OvarioThaísAinda não há avaliações
- CitocinasDocumento11 páginasCitocinasSuzana PoloncaAinda não há avaliações
- Revista-Podologia 030ptDocumento29 páginasRevista-Podologia 030ptvanessa lidiane Fernandes100% (1)
- Exercício CitopatologiaDocumento11 páginasExercício CitopatologiamaysaAinda não há avaliações
- Aol 3controle MicrobiológicoDocumento8 páginasAol 3controle MicrobiológicoAlana Maria Cerqueira de OliveiraAinda não há avaliações
- Aula 08 - PeritoniteDocumento8 páginasAula 08 - PeritoniteKrewbrAinda não há avaliações
- Processos Proliferativos Não NeoplásicosDocumento54 páginasProcessos Proliferativos Não NeoplásicosMarcos Vinicius MirandaAinda não há avaliações
- Acneol SRDocumento1 páginaAcneol SRFarmacia dra deboraAinda não há avaliações
- Perguntas Imunologia Estudo Dirigido Av2 (Prof. CristianoDocumento16 páginasPerguntas Imunologia Estudo Dirigido Av2 (Prof. CristianoYara Bruna100% (1)
- Catálogo Benati - Versão 13Documento44 páginasCatálogo Benati - Versão 13SamuelAinda não há avaliações
- Farmacologia 2Documento17 páginasFarmacologia 2Rogério Oliva CarvalhoAinda não há avaliações
- Rosacalm™: Material Técnico IdentificaçãoDocumento19 páginasRosacalm™: Material Técnico IdentificaçãorodrigojbcAinda não há avaliações
- Cirrose Hepatica Alcoolica - FinaleDocumento28 páginasCirrose Hepatica Alcoolica - Finalepaulo gasparAinda não há avaliações
- Farmacologia - CorticóidesDocumento8 páginasFarmacologia - CorticóidesFlavio Ricardo FilhoAinda não há avaliações
- Aula 01 - Artrite Reumatóide (Não São Da Aula)Documento44 páginasAula 01 - Artrite Reumatóide (Não São Da Aula)danielmyeggs100% (1)
- 6 Natureza+da+dorDocumento7 páginas6 Natureza+da+dorRafael RochaAinda não há avaliações
- FármacosDocumento7 páginasFármacosJorgeFernandoSilvaAinda não há avaliações