Escolar Documentos
Profissional Documentos
Cultura Documentos
EM3 - Hemato - TP03 - Urgências Hematológicas
Enviado por
Elena AmaralTítulo original
Direitos autorais
Formatos disponíveis
Compartilhar este documento
Compartilhar ou incorporar documento
Você considera este documento útil?
Este conteúdo é inapropriado?
Denunciar este documentoDireitos autorais:
Formatos disponíveis
EM3 - Hemato - TP03 - Urgências Hematológicas
Enviado por
Elena AmaralDireitos autorais:
Formatos disponíveis
EM3 | Hematologia Urgências Hematológicas
Urgências Hematológicas
As emergências hematológicas podem ser agrupadas de diferentes formas. Podem, então, ser
organizadas consoante as diferentes linhagens sanguíneas, ou seja, emergências hematológicas
relacionadas com:
• Glóbulos vermelhos
• Leucócitos
• Plaquetas e coagulação
Glóbulos vermelhos
No que concerne às emergências relacionadas com os eritrócitos, podemos ter:
• Reações Transfusionais
Cada vez em menor número, uma vez que existem mais testes de compatibilidade. As reações
mais frequentes, que possam existir, devem-se à libertação de citocinas, quando são feitas
transfusões muito rápidas, ocorrendo febre e tremores. Pode prevenir-se com a toma de
corticoides e anti-histamínicos antes da transfusão.
• Anemia hemolítica autoimune
Em doentes com drepanocitose é muito frequente ocorrerem:
• Crises vaso-oclusivas
Crises dolorosas, por precipitação das hemácias falciformes, cujas causas
mais comuns são:
§ Não compliance na toma da medicação
§ Infeções intercorrentes
§ Desidratação
§ Exercício físico
§ Frio/calor
Nestes doentes, é muito importante estarmos atentos para este quadro não evoluir para uma
síndrome torácica aguda.
• Síndrome Torácica Aguda, explorada adiante.
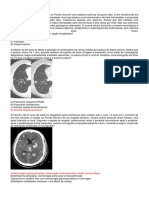
Síndrome Torácica Aguda
Define-se pela existência de um infiltrado intersticial de novo no raio-x tórax, associado a sintomas
respiratórios e/ou febre, no contexto de drepanocitose. Os MCDTs incluem:
• Raio-x tórax
• Gasimetria
• Exames culturais (importante para excluir qualquer tipo de infeção)
• Análises, que tendem a apresentar leucocitose, mesmo na ausência de infeção
O exame físico deve ter como objetivo identificar algum foco infecioso.
TP03 Hematologia 1 de 6 1º Semestre 2022-2023
EM3 | Hematologia Urgências Hematológicas
O mecanismo fisiopatológico desta síndrome envolve situações diversas, que resultam num
agravamento da hipoxemia e da faciformação, tais como:
• Na presença de um fator precipitante, por exemplo, infeção respiratória, ocorre hipoxemia que
agrava a falciformação, levando à presença de dor que resulta na restrição da ventilação, com
dificuldade na expansão do tórax.
• Libertação de pequenos êmbolos gordos
• Microenfartes à periferia
Nesse sentido, a sintomatologia passa por dispneia, dor torácica e tosse. Por norma, é precedida,
em cerca de 24-72h, por uma crise vaso-oclusiva dolorosa.
O tratamento incluí a resolução de eventuais intercorrências infeciosas. Deve, também, instituir-se
oxigenoterapia, broncodilatadores, hidratação, analgesia e realizar transfusão ou
exsanguineotransfusão (flebotomia seguida de transfusão de concentrado eritrocitário). O principal
objetivo é evitar ou reverter a insuficiência respiratória, que pode mesmo evoluir para uma ARDS.
Assim sendo, é importante um alto grau de suspeição clínica.
Glóbulos Brancos
No que concerne às emergências relacionadas com os glóbulos brancos, podemos ter:
• Febre neutropénica (abordada noutra aula)
• Leucemia aguda (abordada noutra aula)
• Síndrome de Hiperviscosidade
• Síndrome de Lise Tumoral
• Hipercalcemia maligna
• Síndrome de compressão da veia cava superior
• Síndrome de compressão medular epidural de causa neoplásica
Síndrome de Hiperviscosidade
Associada a:
• Mieloma Múltiplo (IgA);
• Macroglobulinemia de Waldenstrom (IgM);
• Policitemia Vera;
• Hiperleucocitose (podendo estar associada a leucoestase cerebral ou leucoestase pulmonar).
Ocorre um aumento da viscosidade do sangue, resultando em alterações da perfusão dos tecidos.
Mais frequentemente deve-se a um aumento do hematócrito, sendo que também ocorre em situações
de Policitemia Vera ou por aumento de proteínas. Estas proteínas formam agregados que se ligam à
água, aumentando a pressão osmótica com consequente aumento da resistência do fluxo sanguíneo.
Dentro das disproteinemias, a causa mais comum é a macroglobulinemia de Waldenström, com
aumento de IgM, não existindo relação direta entre a concentração sérica das proteínas com os
sintomas. No entanto, quando a IgM atinge valores superiores a 3,5-4g/L o risco aumenta
substancialmente. São necessárias concentrações superiores de IgA e IgG para conferir um risco
igualmente tão aumentando.
TP03 Hematologia 2 de 6 1º Semestre 2022-2023
EM3 | Hematologia Urgências Hematológicas
Em termos clínicos, apresenta uma tríade clássica que incluí:
• Alterações neurológicas (alterações do estado de consciência, vertigens, parestesias);
• Alterações visuais (devido a alterações vasculares da perfusão do sangue ao nível dos
capilares);
• Alterações hemorrágicas (a mais comum é a hemorragia ao nível das mucosas).
O tratamento passa pela plasmaferese, seguida do tratamento da causa subjacente.
Síndrome de Lise Tumoral
É das emergências hematológicas mais comuns. Caracteriza-se por anomalias metabólicas e
consequente disfunção de órgãos-alvo, resultantes da destruição tumoral massiva, espontânea (muito
rara, exceto no tumor de Burkitt) ou induzida pelo tratamento.
Na base destas alterações podemos encontrar hemopatias malignas de turn-over celular rápido e
de grande quimiosensibilidade (leucemia aguda, em particular hiperleucocitária; linfomas não-Hodgkin,
em particular o de Burkitt). Existem casos raros descritos noutros tumores. O elevado turn-over leva a
uma libertação dos metabolitos das próprias células.
A eventual existência de toxicidade, resultante das alterações metabólicas, deve ser avaliada,
devendo-se fazer uma estratificação de risco, tendo em conta alterações clínicas e laboratoriais.
Quanto à clínica, deve-se procurar a presença de:
• Alterações renais (a lesão renal é frequente e precoce);
• Toxicidade cardíaca (arritmias);
• Alterações neurológicas (convulsões), podendo, inclusive, levar à morte.
Analiticamente, as alterações metabólicas incluem:
• Hiperuricemia (≥8 mg/dL);
• Hipercaliemia (≥6 mEq/L);
• Hiperfosfatemia (≥6.5 mg/dL);
• Hipocalcemia (Ca corrigido ≤7 mg/dL).
A estratificação de risco, que inicialmente se prende com uma lise tumoral meramente laboratorial, é
mandatária para decisão de medidas profiláticas. O grau 5 corresponde a um doente que está morto.
Os graus 3 e 4 requerem uma abordagem mais agressiva, com eventual necessidade de diálise para
corrigir as alterações. Os graus 1 e 2 corresponde a um doente que pode ser controlado na enfermaria.
A prevenção é feita com base em:
• Hidratação vigorosa IV para diurese 2 cc/kg/h (NaCl 0.9%), com avaliação contínua de sinais
de sobrecarga;
• Diurético de ansa (permite espoliar o potássio);
• Suplementação com cálcio;
• Alopurinol (se ácido úrico >10mg/dL, uma vez que abaixo deste valor este é eliminado através
da hidratação e da diurese) ou Rasburicase (se hiperuricemia importante e de alto risco). O
alopurinol inibe a xantina oxidase, inibindo a produção de ácido úrico. A rasburicase transforma
o ácido úrico em alantuina, que é um produto de degradação das células que é muito mais
solúvel na urina sendo, por isso, mais facilmente eliminado.
TP03 Hematologia 3 de 6 1º Semestre 2022-2023
EM3 | Hematologia Urgências Hematológicas
Hipercalcemia Maligna
É a síndrome paraneoplásica mais frequente, tanto dos tumores sólidos (como mama e pulmão),
como dos tumores hematológicos (como linfomas e mieloma). Ocorre em cerca de 30% dos doentes
com neoplasias, no decorrer da doença (ou seja, quer como forma de apresentação, quer já após o
diagnóstico estabelecido).
Os mecanismos que estão na base desta alteração envolvem:
• Formação autónoma, por parte do tumor, de análogos da PTH (aumentam a reabsorção de
cálcio dos ossos e a retenção de cálcio pelo rim);
• Destruição óssea (com libertação de citocinas, nomeadamente TNF, IL-1 e IL-6, que estimulam
os macrófagos a diferenciarem-se em osteoclastos, aumentando a destruição óssea);
• Produção de análogos da vitamina D (aumentam reabsorção óssea e absorção pelo intestino).
Clinicamente, o doente apresenta-se com sinais e sintomas muito inespecíficos, começando por
obstipação, dores abdominais, letargia, confusão, anorexia, náuseas, vómitos, arritmias (encurtamento
do QT), poliúria, lesão renal aguda (que se relacionam com grau de hipercalcemia e rapidez da
instalação).
O tratamento envolve:
• Hidratação e calciurese (cloreto sódio 0.9% 200-500 cc/h; furosemida);
• Bifosfonatos (bloqueiam a reabsorção óssea feita pelos osteoclastos, sendo que a sua
utilização está dependente da função renal);
• Corticoides (se o tumor for corticossensível, estes inibem a conversão da hidroxilase D3 em
calcitriol, inibindo reabsorção do osso)
• Tratamento da causa subjacente.
Síndrome de Compressão da Veia Cava Superior
Ocorre quando existem massas sólidas ao nível do mediastino. Só é uma verdadeira emergência
hematológica quando existe obstrução da via área ou edema cerebral.
Dentro das principais causas incluem-se a neoplasia (75% dos casos totais) do pulmão (60–80%),
linfoma não-Hodgkin (20–40%), timoma, linfoma de células T e tumor de células germinativas. Pode,
também, estar relacionada com trombose venosa associada a cateteres centrais ou outros dispositivos
intravasculares (25% dos casos totais) e, mais raramente, cpm infeções, aneurisma da aorta ou fibrose
mediastínica.
A apresentação clínica, que tem como base a compressão extrínseca e/ou invasão tumoral dos
vasos, é devida a:
• Aumento de pressão venosa (levando à formação de circulação colateral, com distensão
venosa do pescoço e tórax, e edema membros superiores)
• Compressão laringe/faringe (por exemplo, com disfonia, dispneia)
• Edema cerebral
Para o diagnóstico desta síndrome é obrigatório o diagnóstico histológico da massa antes do início
de quimioterapia ou radioterapia. Para tal, deve efetuar-se uma biópsia urgente, preferencialmente
excisional.
TP03 Hematologia 4 de 6 1º Semestre 2022-2023
EM3 | Hematologia Urgências Hematológicas
O tratamento deve sempre incidir sobre a patologia de base. O tratamento sintomático deve
envolver repouso, com elevação da cabeceira, oxigenoterapia e aporte hidríco, bem como a utilização
de corticoides, nomeadamente a dexametasona. Caso esta apresentação se deva a trombose
associada ao cateter, este deve ser removido e o doente deve ser anticoagulado.
Síndrome de Compressão Medular Epidural (de causa neoplásica)
É uma verdadeira emergência oncológica no instante em que surge.
Em cerca de 20% dos casos é a primeira manifestação da doença. Os mielomas e os linfomas são
a causa de 5–10% das compressões medulares urgentes. Dentro dos tumores sólidos aqueles que
mais frequentemente originam este quadro são os tumores da próstata, mama, pulmão e rim. A
compressão é mais comum quando existe metastização para a coluna vertebral, quer seja por
destruição óssea, quer seja por invasão local. Outras causas incluem o trauma, abcesso e hematoma
epidural.
A compressão aguda gera uma compressão do plexo venoso epidural, com compromisso da
barreira hemática, promovendo a inflamação, que leva ao aparecimento de edema vasogénico,
resultando na compressão da medula.
Clinicamente, temos um doente com dor (dorsolombalgia em contexto de tumor com tendência a
localizações vertebrais/epidurais é neoplásica até prova em contrário), paralisia/paraplegia simétrica,
desautonomia, défices sensoriais, com perda de sensibilidade com “nível”.
O diagnóstico é feito recorrendo à RM (gold-standart), sendo que a TC só deve ser utilizada caso
existam contraindicações para a realização de RM.
O tratamento deve ser iniciado o mais precocemente possível, com corticoides. Nas primeiras 24h,
deve avaliar-se a possibilidade de realização de radioterapia (muito mais indicado nos tumores
hematológicos, que tendem a ser muito radiossensíveis) ou cirurgia descompressiva (avaliar condições
para a realização da mesma). O objetivo é prevenir complicações neurológicas, apesar de não existir
risco de morte iminente, a morbilidade associada é bastante elevada.
Plaquetas e Coagulação
No que concerne às emergências relacionadas com as plaquetas e coagulação, podemos ter:
• Púrpura Trombocitopénica Trombótica (a única abordada em aula)
• Coagulação Intravascular Disseminada
• Embolia Pulmonar
• HIT Síndrome (“Heparine associated Imune Thrombocytopenia”)
• Hemofilia A e B
Púrpura Trombocitopénica Trombótica
A púrpura trombocitopénica trombótica é uma microangiopatia trombótica, associada a um défice
ou inibição da enzima proteolítica ADAMTS13, que cliva o fator de von Willebrand (vWF). A
acumulação de multímeros de vWF na superfície endotelial leva à formação de microtrombos e,
consequentemente, origina anemia hemolítica e isquemia, principalmente, a nível cerebral e renal.
É de causa congénita em apenas 5% dos casos, com alterações genéticas que resultam no défice
de ADAMTS13. É, então, adquirida em 95% dos casos, podendo ser idiopática (50%) ou secundária
(50%).
TP03 Hematologia 5 de 6 1º Semestre 2022-2023
EM3 | Hematologia Urgências Hematológicas
Em termos semiológicos, a pêntade clássica está presente em apenas 10% dos casos:
• Anemia hemolítica microangiopática (esquizócitos);
• Trombocitopenia (grave <30.000);
• Sintomas neurológicos flutuantes (minor, como cefaleia e confusã, ou major, como convulsão
ou coma);
• Febre;
• Insuficiência renal.
No diagnóstico, devem-se pedir: parâmetros clássicos de hemólise e teste de Coombs (negativo),
esfregaço de sangue periférico (esquizócitos), estudo da coagulação (normal) e atividade ADAMTS13.
O tratamento inclui a administração de plasma, plasmaferese, corticoterapia e Rituximab.
TP03 Hematologia 6 de 6 1º Semestre 2022-2023
Você também pode gostar
- Artrites MICROCRISTALINASDocumento39 páginasArtrites MICROCRISTALINASRicardo Fernandes de PaulaAinda não há avaliações
- Glomerulonefrite aguda pósDocumento14 páginasGlomerulonefrite aguda pósLeonel DionisioAinda não há avaliações
- tutoria F4-mod2 sepseDocumento4 páginastutoria F4-mod2 sepseguilhermenisiguchiAinda não há avaliações
- Trombose Venosa ProfundaDocumento27 páginasTrombose Venosa ProfundaFelipe BönmannAinda não há avaliações
- Edema, Síndrome Nefrótica e Nefrítica: Causas, Diagnóstico e TratamentoDocumento6 páginasEdema, Síndrome Nefrótica e Nefrítica: Causas, Diagnóstico e TratamentoVictoria RegiaAinda não há avaliações
- Glomerulonefrite: causas, sintomas e tratamentoDocumento6 páginasGlomerulonefrite: causas, sintomas e tratamentoDaniela LonderoAinda não há avaliações
- Coagulação intravascular disseminada: fisiopatologia e diagnósticoDocumento3 páginasCoagulação intravascular disseminada: fisiopatologia e diagnósticonayara brigidaAinda não há avaliações
- HemogramaDocumento17 páginasHemogramaelaide nunesAinda não há avaliações
- 72 Plaquetopenias e Suas CausasDocumento2 páginas72 Plaquetopenias e Suas CausasnayaramarottaAinda não há avaliações
- Coagulação Intravascular Disseminada (CIVD) finalDocumento15 páginasCoagulação Intravascular Disseminada (CIVD) finalVictor FernandoAinda não há avaliações
- Choque Séptico 315-320Documento6 páginasChoque Séptico 315-320pedro androidAinda não há avaliações
- A Insuficiência Hepática Grave ApresentaDocumento4 páginasA Insuficiência Hepática Grave Apresentajonas douradoAinda não há avaliações
- Problema 09 4Documento14 páginasProblema 09 4Karoline Silva ZampronhoAinda não há avaliações
- Doença de Chagas: transmissão, sintomas e controleDocumento28 páginasDoença de Chagas: transmissão, sintomas e controleItalo Costa100% (1)
- Distúrbios de CDocumento8 páginasDistúrbios de CManjuma Afonso CarreiroAinda não há avaliações
- Trombocitopenia e TrombocitopatiasDocumento7 páginasTrombocitopenia e TrombocitopatiasSamuel OliveiraAinda não há avaliações
- 21 - Policitemia VeraDocumento6 páginas21 - Policitemia VeraEduardo AraújoAinda não há avaliações
- Material de HematologiaDocumento38 páginasMaterial de Hematologiaadilsonjacinto19945Ainda não há avaliações
- Dra. Alessandra Púrpura PDFDocumento50 páginasDra. Alessandra Púrpura PDFVanessa Helena AndradeAinda não há avaliações
- Leucemia mielóide aguda: sinais, sintomas e tratamentoDocumento38 páginasLeucemia mielóide aguda: sinais, sintomas e tratamentoRonalldAinda não há avaliações
- Clinica Médica Hemograma e Anemia ResumoDocumento12 páginasClinica Médica Hemograma e Anemia Resumohanna33% (3)
- Resumo Aula 1 - Emergã - Ncias HipertensivasDocumento7 páginasResumo Aula 1 - Emergã - Ncias HipertensivasSávio OliveiraAinda não há avaliações
- Rabdomiólise: sinais, sintomas e tratamentoDocumento3 páginasRabdomiólise: sinais, sintomas e tratamentoFelipe MotaAinda não há avaliações
- Glomerulopatias: causas, classificação e sintomasDocumento28 páginasGlomerulopatias: causas, classificação e sintomasCintia HonoratoAinda não há avaliações
- ARBOVIROSESDocumento6 páginasARBOVIROSESAmanda CalefiAinda não há avaliações
- CM - SP3Documento4 páginasCM - SP3alinealvesmeduspAinda não há avaliações
- Discrasias Sanguineas e Choque Hemorrágico FINALDocumento69 páginasDiscrasias Sanguineas e Choque Hemorrágico FINALAdriana Rabelo100% (2)
- EM3 13 Hemato Hemostase-e-Trombose 07 12 2022Documento20 páginasEM3 13 Hemato Hemostase-e-Trombose 07 12 2022Elena AmaralAinda não há avaliações
- CIVDDocumento10 páginasCIVDozeinhaAinda não há avaliações
- CHOQUE HIPOVOLEMICODocumento10 páginasCHOQUE HIPOVOLEMICONelson CesarAinda não há avaliações
- Distúrbios dos eritrócitos e hemorrágicosDocumento3 páginasDistúrbios dos eritrócitos e hemorrágicosStephanFonsecaAinda não há avaliações
- PATOLOGIA Aps2Documento4 páginasPATOLOGIA Aps2Ana Beatriz FrançaAinda não há avaliações
- DocumentoDocumento4 páginasDocumentoeuzenyrich17Ainda não há avaliações
- Trabalho Final PTIDocumento32 páginasTrabalho Final PTIenfermagem2008100% (2)
- PTI: Causas, Sintomas e Tratamento da Púrpura Trombocitopênica IdiopáticaDocumento18 páginasPTI: Causas, Sintomas e Tratamento da Púrpura Trombocitopênica IdiopáticaLouise Caroline GoulartAinda não há avaliações
- Cirrosis HepáticaDocumento6 páginasCirrosis HepáticaTono LunaAinda não há avaliações
- Afecções Cirúrgicas Do Baço e SuprarrenalDocumento7 páginasAfecções Cirúrgicas Do Baço e SuprarrenalNanda FigueredoAinda não há avaliações
- Patologias Dos MmiiDocumento29 páginasPatologias Dos MmiitalitastreetAinda não há avaliações
- Alterações da coagulação em pacientes cirróticos com vômitos sanguíneosDocumento7 páginasAlterações da coagulação em pacientes cirróticos com vômitos sanguíneosGeorge LucasAinda não há avaliações
- GNRP - Caso 3Documento14 páginasGNRP - Caso 3msxmusikAinda não há avaliações
- Interpretação de Analises ClinicasDocumento4 páginasInterpretação de Analises ClinicasConta SecundáriaAinda não há avaliações
- 791 798Documento8 páginas791 798Danyelle RochaAinda não há avaliações
- Assistência de Enfermagem em NefrologiaDocumento14 páginasAssistência de Enfermagem em NefrologiaderekAinda não há avaliações
- Tep e LúpusDocumento6 páginasTep e LúpusisadorabrapAinda não há avaliações
- Form Obj 0Documento18 páginasForm Obj 0anderson640luiz82Ainda não há avaliações
- 7 Doenca Melo e Linfoproliferativa Conceitos e AnemiaDocumento10 páginas7 Doenca Melo e Linfoproliferativa Conceitos e AnemiaMariano FernandoAinda não há avaliações
- Anemias Hemolíticas Por Fatores Celulares - TEPDocumento128 páginasAnemias Hemolíticas Por Fatores Celulares - TEPRogerio FernandesAinda não há avaliações
- Aula 2 HematologiaDocumento22 páginasAula 2 HematologiaIrane OlirioAinda não há avaliações
- analises clinicasDocumento8 páginasanalises clinicasMonica AlexandreAinda não há avaliações
- Críterios de LightDocumento6 páginasCríterios de LightJob Yury Queiroz MagalhaesAinda não há avaliações
- GLOMERULONEFRITESDocumento49 páginasGLOMERULONEFRITESNetoAinda não há avaliações
- Glomerulonefrites AgudasDocumento5 páginasGlomerulonefrites AgudasMatheus OliveiraAinda não há avaliações
- GNA - GéssicaDocumento25 páginasGNA - GéssicaGéssica TenórioAinda não há avaliações
- LeucemiaDocumento3 páginasLeucemiajaksondiasAinda não há avaliações
- Isquemia - PPGDocumento30 páginasIsquemia - PPGmariavictoria.santosAinda não há avaliações
- Avaliação Hematológica SangueDocumento7 páginasAvaliação Hematológica SangueSamira Ferreira67% (3)
- Exames Hematológicos CompletosDocumento23 páginasExames Hematológicos CompletosEDUARDO GOMES DA SILVAAinda não há avaliações
- Choque: Definição, Classificação, Sinais e TratamentoDocumento47 páginasChoque: Definição, Classificação, Sinais e Tratamentohugo benedito hugoAinda não há avaliações
- CirroseDocumento7 páginasCirroseThayla SAinda não há avaliações
- Infecções - Daniel PintoDocumento199 páginasInfecções - Daniel PintoElena AmaralAinda não há avaliações
- Nunes_J_Azeredo_J_Basilio_N._Modificacao_de_comportamentos_em_saude-2020-21Documento32 páginasNunes_J_Azeredo_J_Basilio_N._Modificacao_de_comportamentos_em_saude-2020-21Elena AmaralAinda não há avaliações
- Apgar EscalaDocumento1 páginaApgar EscalaD CostaAinda não há avaliações
- Nunes_J_Azeredo_J_Basilio_N._Medicina_Centrada_no_Paciente 2020-21Documento42 páginasNunes_J_Azeredo_J_Basilio_N._Medicina_Centrada_no_Paciente 2020-21Elena AmaralAinda não há avaliações
- DCI TP1 Choque 6.09Documento11 páginasDCI TP1 Choque 6.09Elena AmaralAinda não há avaliações
- Resumo Clínico - Elena AmaralDocumento5 páginasResumo Clínico - Elena AmaralElena AmaralAinda não há avaliações
- EM2 DM TP EndocrinoDocumento17 páginasEM2 DM TP EndocrinoElena AmaralAinda não há avaliações
- Hemorragia Digestiva: Classificação, Etiologia e AbordagemDocumento33 páginasHemorragia Digestiva: Classificação, Etiologia e AbordagemElena AmaralAinda não há avaliações
- VascularDocumento83 páginasVascularElena AmaralAinda não há avaliações
- EM2 - Gastro - TP5 - Síndromes Endócrinos FamiliaresDocumento15 páginasEM2 - Gastro - TP5 - Síndromes Endócrinos FamiliaresElena AmaralAinda não há avaliações
- TiroideDocumento52 páginasTiroideElena AmaralAinda não há avaliações
- Apostila de Sorologia ATUALIZADADocumento23 páginasApostila de Sorologia ATUALIZADADaniludoAinda não há avaliações
- Pod HandlerDocumento17 páginasPod HandlerMilly FariasAinda não há avaliações
- Cefaleia holocraniana agudaDocumento10 páginasCefaleia holocraniana agudaMarco Aurélio Joslin AugustoAinda não há avaliações
- Compulsão AlimentarDocumento3 páginasCompulsão AlimentarBruno C Dê SouzáAinda não há avaliações
- Bronquite - Alan DinizDocumento17 páginasBronquite - Alan DinizJoao Paulo Campelo ConceiçãoAinda não há avaliações
- O Que É A Fratura de BennettDocumento2 páginasO Que É A Fratura de BennettSol NascimentoAinda não há avaliações
- Clinical Update For Physical Therapists-Coagulopathy and COVID-19 PortuguêsDocumento7 páginasClinical Update For Physical Therapists-Coagulopathy and COVID-19 PortuguêsGabriel VianaAinda não há avaliações
- Antifúngicos para infecções cutâneasDocumento29 páginasAntifúngicos para infecções cutâneasMárciaRebeloAinda não há avaliações
- LombalgiaDocumento16 páginasLombalgiaUlyssesAinda não há avaliações
- APNA DermatologiaDocumento66 páginasAPNA DermatologiaAfonso Henriques NunesAinda não há avaliações
- Estudo de Caso - DPOCDocumento2 páginasEstudo de Caso - DPOCRhuanna LopesAinda não há avaliações
- Atividade Técnica CirurgicaDocumento3 páginasAtividade Técnica CirurgicaJessica GhilardiAinda não há avaliações
- CA Endométrio, Colo Uterino e VulvaDocumento3 páginasCA Endométrio, Colo Uterino e VulvaGabriela MouraAinda não há avaliações
- FLUXOGRAMADocumento1 páginaFLUXOGRAMADanilo GonçalvesAinda não há avaliações
- 9 - Sífilis - NastaDocumento13 páginas9 - Sífilis - NastaFelipe DanielAinda não há avaliações
- A Teoria Miogênica ExplicaDocumento7 páginasA Teoria Miogênica Explicasecretary6609Ainda não há avaliações
- EletroforeseDocumento6 páginasEletroforeseNathaliaAinda não há avaliações
- Bula Vanguard PlusDocumento1 páginaBula Vanguard PlusLudmilla Gomes de CarvalhoAinda não há avaliações
- Aula 5 - Ler e DortDocumento15 páginasAula 5 - Ler e DortEngenharia RamazziniAinda não há avaliações
- Primeiros SocorrosDocumento97 páginasPrimeiros SocorrosPaulo Vaz100% (1)
- Cro No GramaDocumento10 páginasCro No GramaArthur FelipeAinda não há avaliações
- Efeitos do Álcool e Drogas no CérebroDocumento5 páginasEfeitos do Álcool e Drogas no CérebroIsabela RizzoAinda não há avaliações
- Como prevenir a conjuntiviteDocumento1 páginaComo prevenir a conjuntiviteBeatriz TakedaAinda não há avaliações
- 16 - 12 - AVC Agudo-Atendimento Pré Hospitalar - DrMariana PDFDocumento27 páginas16 - 12 - AVC Agudo-Atendimento Pré Hospitalar - DrMariana PDFSara KreboldAinda não há avaliações
- Doenças e suas aplicações terapêuticas com cromoterapiaDocumento7 páginasDoenças e suas aplicações terapêuticas com cromoterapiaAntonio de AlexandreAinda não há avaliações
- Infecções respiratórias e pericoronarite: revisão sobre relaçãoDocumento8 páginasInfecções respiratórias e pericoronarite: revisão sobre relaçãoWedson FerreiraAinda não há avaliações
- Evoluçao de Centro CirurgicoDocumento2 páginasEvoluçao de Centro CirurgicoRobertoFlorencioAinda não há avaliações
- AMNOGLICOSIDEOS InddDocumento20 páginasAMNOGLICOSIDEOS InddjoelAinda não há avaliações
- Sindromes GeriatricasDocumento43 páginasSindromes Geriatricascarla vieiraAinda não há avaliações
- Afecções da Vulva e Vagina: Guia CompletoDocumento12 páginasAfecções da Vulva e Vagina: Guia CompletoGustavo Beréu Lima SilvaAinda não há avaliações